ΠΑΝΕΠΙΣΤΗΜΙΟ ΠΑΤΡΩΝ ΣΧΟΛΗ ΕΠΙΣΤΗΜΩΝ ΥΓΕΙΑΣ ΤΜΗΜΑ ΙΑΤΡΙΚΗΣ
|
|
|
- Νάρκισσα Λούπης
- 8 χρόνια πριν
- Προβολές:
Transcript
1 ΠΑΝΕΠΙΣΤΗΜΙΟ ΠΑΤΡΩΝ ΣΧΟΛΗ ΕΠΙΣΤΗΜΩΝ ΥΓΕΙΑΣ ΤΜΗΜΑ ΙΑΤΡΙΚΗΣ Τομέας Παθολογίας Αιματολογικό Τμήμα Παθολογικής Κλινικής Διευθυντής: Αναπληρωτής Καθηγητής Ανάργυρος Συμεωνίδης Επιδημιολογικά χαρακτηριστικά, διαχρονικές μεταβολές επιδημιολογικών δεικτών και διερεύνηση των παραγόντων κινδύνου για την εμφάνιση μυελοδυσπλαστικών συνδρόμων στη Δυτική Ελλάδα Χριστίνα Αυγερινού Ιατρός Γενικής Ιατρικής ΔΙΔΑΚΤΟΡΙΚΗ ΔΙΑΤΡΙΒΗ ΠΑΤΡΑ 2014
2 2
3 Χριστίνα Αυγερινού Διδακτορική διατριβή με τίτλο «Επιδημιολογικά χαρακτηριστικά, διαχρονικές μεταβολές επιδημιολογικών δεικτών και διερεύνηση των παραγόντων κινδύνου για την εμφάνιση μυελοδυσπλαστικών συνδρόμων στη Δυτική Ελλάδα» Επιβλέπων καθηγητής: κ. Ανάργυρος Συμεωνίδης Επταμελής εξεταστική επιτροπή: 1. Ανάργυρος Συμεωνίδης, Αναπληρωτής Καθηγητής Αιματολογίας Πανεπιστημίου Πατρών (Επιβλέπων καθηγητής) 2. Μιχαήλ Λεοτσινίδης, Καθηγητής Υγιεινής Πανεπιστημίου Πατρών (Μέλος τριμελούς συμβουλευτικής επιτροπής) 3. Μαρίνα Καρακάντζα, Αναπληρώτρια Καθηγήτρια Αιματολογίας Πανεπιστημίου Πατρών (Μέλος τριμελούς συμβουλευτικής επιτροπής) 4. Καλόφωνος Χαράλαμπος, Καθηγητής Παθολογίας-Ογκολογίας Πανεπιστημίου Πατρών (Μέλος επταμελούς εξεταστικής επιτροπής) 5. Μελαχροινού Μαρία, Καθηγήτρια Παθολογικής Ανατομικής Πανεπιστημίου Πατρών (Μέλος επταμελούς εξεταστικής επιτροπής) 6. Γελαστοπούλου Ελένη, Αναπληρώτρια Καθηγήτρια Υγιεινής Πανεπιστημίου Πατρών (Μέλος επταμελούς εξεταστικής επιτροπής) 7. Σολωμού Έλενα, Επίκουρη Καθηγήτρια Παθολογίας-Αιματολογίας (Μέλος επταμελούς εξεταστικής επιτροπής) 3
4 4
5 ΠΕΡΙΕΧΟΜΕΝΑ Σελίδα Πρόλογος 11 Ι. ΓΕΝΙΚΟ ΜΕΡΟΣ Εισαγωγή Ιστορική αναδρομή Διαγνωστικά κριτήρια - Συστήματα ταξινόμησης Ταξινόμηση κατά FAB Σύστημα προγνωστικής ταξινόμησης IPSS Ταξινόμηση ΜΔΣ κατά WHO (2001) Σύστημα προγνωστικής ταξινόμησης WPSS Αναθεωρημένη ταξινόμηση ΜΔΣ κατά WHO (2008) Ορισμός μορφολογικών χαρακτηριστικών ΜΔΣ Προτάσεις για τροποποίηση της ταξινόμησης WHO έτους Μυελοδυσπλαστικά/Μυελοϋπερπλαστικά σύνδρομα Αναθεωρημένο διεθνές σύστημα προγνωστικής ταξινόμησης IPSS Επιδημιολογία των μυελοδυσπλαστικών συνδρόμων Γενικά για την επίπτωση ΜΔΣ Ευρωπαϊκές επιδημιολογικές μελέτες Αμερικανικές επιδημιολογικές μελέτες Επιδημιολογικές μελέτες από Ασία και Ωκεανία Αιτιοπαθογένεια Μοριακή-βιολογική βάση των ΜΔΣ Μη αποδοτική αιμοποίηση, απόπτωση και αυτοανοσία Υπερμεθυλίωση του DNA Κυτταγογενετικές διαταραχές Ανωμαλίες του χρωμοσώματος Μεταλλάξεις γονιδίων 62 5
6 Νεότερες εξελίξεις Αιτιολογικοί παράγοντες ΜΔΣ Οικογενείς και γενετικοί παράγοντες Έκθεση σε ιονίζουσα ακτινοβολία Έκθεση σε χημειοθεραπευτικούς παράγοντες Έκθεση στο βενζόλιο και παράγωγά του Κάπνισμα Κατανάλωση αλκοόλ Επαγγελματικοί, περιβαλλοντικοί παράγοντες κινδύνου και 76 παράγοντες του τρόπου ζωής Ειδικά για την έκθεση σε φυτοφάρμακα Άλλοι παράγοντες κινδύνου ΜΔΣ και HIV λοίμωξη Διάγνωση των ΜΔΣ Θεραπεία μυελοδυσπλαστικών συνδρόμων Θεραπεία των υψηλότερου κινδύνου ΜΔΣ Χημειοθεραπεία Παράγοντες υπομεθυλίωσης Αλλογενής μεταμόσχευση αιμοποιητικών κυττάρων Θεραπεία των χαμηλότερου κινδύνου ΜΔΣ Διεγερτικοί παράγοντες ερυθροποίησης Λεναλιδομίδη Ανοσοκατασταλτικά φάρμακα Θεραπεία της ουδετεροπενίας και της θρομβοπενίας Υποστηρικτική φροντίδα στα ΜΔΣ Ιδιαιτερότητες της θεραπείας των ΜΔΣ σε ηλικιωμένα άτομα Πρόγνωση Δημογραφικοί παράγοντες Φύλο και ηλικία Κλινικές παράμετροι Κατηγορία ΜΔΣ κατά WHO Καρυότυπος 100 6
7 Υπερφόρτωση με σίδηρο Κάπνισμα Αιματολογικές και βιοχημικές παράμετροι Ο ρόλος της αναιμίας και το τροποποιημένο σύστημα r-wpss Λευκοπενία Θρομβοπενία Μοντέλα που περιλαμβάνουν κλινικές παραμέτρους Ο ρόλος της συννοσηρότητας στην πρόγνωση των ΜΔΣ Πρόγνωση στα δευτεροπαθή ΜΔΣ 114 II. ΕΙΔΙΚΟ ΜΕΡΟΣ 117 ΣΚΟΠΟΣ 119 Α. ΣΚΕΛΟΣ ΠΡΩΤΟ ΑΣΘΕΝΕΙΣ ΚΑΙ ΜΕΘΟΔΟΙ Γενικός πληθυσμός αναφοράς Πληθυσμός ασθενών Χαρακτηριστικά των ασθενών που αξιολογήθηκαν και μελετήθηκαν Δημογραφικά δεδομένα Στατιστική ανάλυση και μεθοδολογία 123 ΣΚΕΛΟΣ ΠΡΩΤΟ ΑΠΟΤΕΛΕΣΜΑΤΑ Δημογραφικά χαρακτηριστικά Φύλο Ηλικία Γεωγραφική προέλευση των ασθενών Οικογενειακή κατάσταση Επάγγελμα Κλινικά χαρακτηριστικά 134 7
8 2.1. Τρόπος εμφάνισης Πρωτοπαθές ή δευτεροπαθές, ινωτικό και υποπλαστικό ΜΔΣ Εργαστηριακά ευρήματα Αιματολογικές παράμετροι Βιοχημικές και άλλες παράμετροι Ταξινόμηση κατά FAB και κατά WHO Καρυότυπος Προγνωστική κατηγοριοποίηση κατά IPSS Προγνωστική κατηγοριοποίηση κατά WPSS Εξέλιξη σε λευχαιμία Επίπτωση και επιπολασμός Διαχρονική διακύμανση της επίπτωσης ΜΔΣ στη Δυτική Ελλάδα Ανάλυση επιβίωσης των ασθενών με ΜΔΣ Αιτίες θανάτου, ποσοστά επιβίωσης, δημογραφικά και κλινικά χαρακτηριστικά Μονοπαραγοντική ανάλυση συνολικής επιβίωσης Ανάλυση επιβίωσης ελεύθερης από λευχαιμία Επίδραση της νοσηρότητας στην επιβίωση των ασθενών με ΜΔΣ Πολυπαραγοντική ανάλυση συνολικής επιβίωσης 174 Β. ΣΚΕΛΟΣ ΔΕΥΤΕΡΟ ΑΣΘΕΝΕΙΣ ΚΑΙ ΜΕΘΟΔΟΙ Ασθενείς Εισαγωγή ασθενών στη μελέτη Μεθοδολογία Κριτήρια αποκλεισμού ασθενών Μάρτυρες Εισαγωγή μαρτύρων στη μελέτη 178 8
9 2.2. Μεθοδολογία μαρτύρων Κριτήρια αποκλεισμού μαρτύρων Στατιστική ανάλυση 179 ΣΚΕΛΟΣ ΔΕΥΤΕΡΟ ΑΠΟΤΕΛΕΣΜΑΤΑ Δημογραφικά χαρακτηριστικά Έκθεση σε πιθανούς παράγοντες κινδύνου Οικογενειακό ιστορικό νεοπλασίας Επαγγελματικοί παράγοντες κινδύνου Διατροφικοί παράγοντες Κάπνισμα και κατανάλωση αλκοόλ Οικιακοί, περιβαλλοντικοί παράγοντες κινδύνου, χόμπι και άλλοι 184 παράγοντες του τρόπου ζωής 2.6. Έκθεση σε ιονίζουσα ακτινοβολία μέσω διαγνωστικών εξετάσεων Πολυπαραγοντική ανάλυση 189 ΣΥΖΗΤΗΣΗ Εισαγωγή Δημογραφικά χαρακτηριστικά Αναλογία άνδρες προς γυναίκες Ηλικία κατά τη διάγνωση Γεωγραφική προέλευση και επάγγελμα Κλινικά χαρακτηριστικά Πρωτοπαθές ή δευτεροπαθές ΜΔΣ Κατανομή ΜΔΣ κατά FAB και κατά WHO Καρυότυπος Κατανομή κατά προγνωστική κατηγορία IPSS και WPSS Εξέλιξη σε ΟΜΛ Επιδημιολογικοί δείκτες ΜΔΣ Εκτίμηση επίπτωσης και επιπολασμού ΜΔΣ 200 9
10 4.2. Σύγκριση επίπτωσης ΜΔΣ κατά φύλο, νομό κατοικίας και διαμονή σε αγροτική/αστική περιοχή Διαχρονικές μεταβολές επίπτωσης ΜΔΣ Επιβίωση ασθενών με ΜΔΣ Επιβίωση σε συνάρτηση με δημογραφικά και κλινικά χαρακτηριστικά Προγνωστικοί παράγοντες για την επιβίωση Επιβίωση και συννοσηρότητα Παράγοντες κινδύνου για την εμφάνιση ΜΔΣ Περιορισμοί της μελέτης ασθενών-μαρτύρων 217 ΣΥΜΠΕΡΑΣΜΑ 219 ΒΙΒΛΙΟΓΡΑΦΙΑ 221 ΠΕΡΙΛΗΨΗ 239 SUMMARY 241 ΙΙΙ. ΠΑΡΑΡΤΗΜΑ 243 Βιογραφικό σημείωμα Δημοσιεύσεις και παρουσιάσεις σε συνέδρια σχετικές με τη διατριβή
11 ΠΡΟΛΟΓΟΣ Η παρούσα διατριβή έχει θέμα «Επιδημιολογικά χαρακτηριστικά, διαχρονικές μεταβολές επιδημιολογικών δεικτών και διερεύνηση των παραγόντων κινδύνου για την εμφάνιση μυελοδυσπλαστικών συνδρόμων στη Δυτική Ελλάδα». Πραγματοποιήθηκε στο Πανεπιστήμιο Πατρών με επιβλέποντα καθηγητή τον κ. Ανάργυρο Συμεωνίδη, Αναπληρωτή Καθηγητή Αιματολογίας και Διευθυντή του Αιματολογικού Τμήματος της Παθολογικής Κλινικής του Πανεπιστημίου Πατρών. Μέλη της τριμελούς συμβουλευτικής επιτροπής ήταν αρχικά ο κ. Ιωάννης Αλαμάνος, μετά την παραίτηση του οποίου ανέλαβε ο κ. Μιχάλης Λεοτσινίδης, Καθηγητής Υγιεινής Πανεπιστημίου Πατρών, και η κ. Μαρίνα Καρακάντζα, Αναπληρώτρια Καθηγήτρια Αιματολογίας Πανεπιστημίου Πατρών. Η διατριβή απαρτίζεται από δύο σκέλη. Το πρώτο σκέλος αποτελεί μια περιγραφική μελέτη της επιδημιολογίας των μυελοδυσπλαστικών συνδρόμων (ΜΔΣ) στη Δυτική Ελλάδα, όπου μελετήθηκαν τα δημογραφικά και κλινικά χαρακτηριστικά των ασθενών που διαγνώστηκαν με ΜΔΣ κατά την περίοδο στην περιοχή της Δυτικής Ελλάδας. Στην περιγραφική μελέτη αναλύθηκαν δεδομένα ασθενών που προέρχονταν από το Πανεπιστημιακό Γενικό Νοσοκομείο Πατρών, το Γενικό Νοσοκομείο Πατρών «Ο Άγιος Ανδρέας», το Γενικό Νοσοκομείο Μεσολογγίου «Χατζηκώστα» και το Θεραπευτήριο «Ολύμπιον». Το δεύτερο σκέλος αποτελεί μια αναλυτική μελέτη τύπου ασθενών-μαρτύρων που έλαβε χώρα στο Πανεπιστημιακό Νοσοκομείο Πατρών και στο Γενικό Νοσοκομείο Πατρών «Ο Άγιος Ανδρέας». Αξίζει να σημειωθεί ότι το Αιματολογικό Τμήμα του Πανεπιστημίου Πατρών είναι αναγνωρισμένο κέντρο αριστείας στη μελέτη των ΜΔΣ και συγκεκριμένα του έχει απονεμηθεί ο τίτλος Centre of Excellence από το International MDS Foundation. Η συλλογή των στοιχείων για την εκπόνηση της διατριβής ξεκίνησε το 2008 και ολοκληρώθηκε το 2013, οπότε και έγινε δημοσίευση πρωτότυπου άρθρου σχετικού με τη διατριβή στην αγγλική γλώσσα στο περιοδικό Annals of Hematology. Είχε προηγηθεί δημοσίευση προκαταρκτικών δεδομένων της περιγραφικής μελέτης στο ελληνικό περιοδικό «Αχαϊκή Ιατρική» μετά από την απονομή του Βραβείου Παθολογίας της Ιατρικής Εταιρείας Δυτικής Ελλάδας και Πελοποννήσου τον Οκτώβριο του Επίσης έγιναν αρκετές παρουσιάσεις σε επιστημονικά συνέδρια τόσο στην Ελλάδα όσο και στο εξωτερικό (βλ. Παράρτημα). 11
12 Η παρούσα διατριβή αποτελεί την πρώτη επιδημιολογική μελέτη που ασχολείται με τη μελέτη των μυελοδυσπλαστικών συνδρόμων στην περιοχή της Δυτικής Ελλάδας και ελπίζω να συμβάλει στην πρόοδο της ιατρικής επιστήμης. Θα ήθελα να αφιερώσω το πόνημα αυτό στην οικογένειά μου και ιδιαίτερα στους πολυαγαπημένους μου γονείς, τη μητέρα μου Μαρία Αυγερινού το γένος Σκαμάγκα, φιλόλογο, και στη μνήμη του πατέρα μου Αναστασίου (Τάσου) Αυγερινού, δημοσιογράφου και συγγραφέα, που έφυγε νωρίς από τη ζωή. Επίσης το αφιερώνω στα πολυαγαπημένα μου αδέλφια Σοφία και Δημήτρη. Νιώθω ευγνωμοσύνη που μεγάλωσα σε ένα σπίτι όπου κυριαρχούσε η δίψα για τα γράμματα και οι γονείς μου μού έδωσαν την απεριόριστη αγάπη τους μαζί με όλα τα απαραίτητα πνευματικά και υλικά εφόδια για τη μόρφωση και την πρόοδό μου. Θα ήθελα να ευχαριστήσω τον επιβλέποντα καθηγητή μου κ. Ανάργυρο Συμεωνίδη, καταρχήν γιατί μου εμπιστεύτηκε την εκπόνηση αυτού του εκτενούς και πρωτότυπου για τα ελληνικά δεδομένα θέματος. Ο κ. Συμεωνίδης έχει πλούσια κλινική και ερευνητική δραστηριότητα στον τομέα των μυελοδυσπλαστικών συνδρόμων. Έχει ασχοληθεί ιδιαίτερα με την επιδημιολογία, καθώς είναι μεταξύ άλλων συντονιστής του Ελληνικού Αρχείου Καταγραφής Μυελοδυσπλαστικών και Υποπλαστικών Συνδρόμων (ΕΑΚΜΥΣ) της Ελληνικής Αιματολογικής Εταιρείας, το οποίο δημιουργήθηκε με πρωτοβουλία του ιδίου το Τον ευχαριστώ γιατί μου μετέδωσε την πολύχρονη, εξειδικευμένη στο συγκεκριμένο αντικείμενο εμπειρία του και ήταν πάντα διαθέσιμος να συζητήσει μαζί μου εκτενώς τα περιστατικά και να μου εξηγήσει όποιες απορίες είχα. Με τη μεγάλη προσοχή του στη λεπτομέρεια και τη ροπή του προς την τελειότητα μου έδωσε ακόμα μεγαλύτερο κίνητρο για το καλύτερο δυνατό αποτέλεσμα. Ήταν συνεχώς δίπλα μου για να με συμβουλεύει και με υποστήριξε πνευματικά και ηθικά για να μπορέσω να ολοκληρώσω το έργο μου. Επίσης θα ήθελα να ευχαριστήσω: α) Την κ. Μαρίνα Καρακάντζα, μέλος της τριμελούς συμβουλευτικής επιτροπής, η οποία με σύστησε στον κ. Συμεωνίδη ενώ ήδη φοιτούσα στο Πρόγραμμα Μεταπτυχιακών Σπουδών «Κλινικές και κλινικοεργαστηριακές ιατρικές ειδικότητες». Την ευχαριστώ πολύ για τη σκέψη της, που οδήγησε σε μια καθοριστική για εμένα συνεργασία. β) Τον κ. Γιάννη Αλαμάνο, ο οποίος διετέλεσε μέλος της τριμελούς συμβουλευτικής επιτροπής μέχρι την παραίτησή του λόγω συνταξιοδότησης και συνεισέφερε στον αρχικό μεθοδολογικό σχεδιασμό της διατριβής. 12
13 γ) Τον κ. Μιχάλη Λεοτσινίδη, μέλος της τριμελούς συμβουλευτικής επιτροπής, ο οποίος έδωσε συμβουλές και υπέβαλε υποδείξεις σχετικά με τη στατιστική ανάλυση των δεδομένων. δ) Τον κ. Παναγιώτη Ζήκο, Αιματολόγο, Διευθυντή ΕΣΥ στο Γενικό Νοσοκομείο Πατρών «Ο Άγιος Ανδρέας», για την ευγένεια, την άψογη συνεργασία του και τη συμβολή του τόσο στο πρώτο όσο και στο δεύτερο σκέλος αυτής της διατριβής. δ) Την κ. Ανθή Ακτύπη, Αιματολόγο στο ιδιωτικό Θεραπευτήριο «Ολύμπιον», για την ευγένεια και τη διαθεσιμότητά της να συζητήσει τα περιστατικά που παρακολουθούσε στο ιατρείο της. ε) Τον Αιματολόγο κ. Παναγιώτη Καϊάφα και τον Παθολόγο κ. Χρήστο Ράπτη, για τη συνεργασία τους αναφορικά με τα περιστατικά ΜΔΣ που προέρχονταν από το Γενικό Νοσοκομείο Μεσολογγίου. στ) Τους ασθενείς οι οποίοι έδωσαν τη συγκατάθεσή τους για συμμετοχή στη μελέτη ασθενών-μαρτύρων. ζ) Τους ιατρούς κ. Βασίλειο Λάζαρη και κ. Ιωάννα Γιαννέζη, που διετέλεσαν επιστημονικοί συνεργάτες του Αιματολογικού Τμήματος του Πανεπιστημίου Πατρών, καθώς και τις ιατρούς κ. Στέλα Θεοδωροπούλου και κ. Γεωργία Κολλιοπούλου, που βοήθησαν στη διεξαγωγή μέρους των συνεντεύξεων της μελέτης ασθενών-μαρτύρων, χωρίς την πολύτιμη βοήθεια των οποίων δε θα ήταν δυνατή η ολοκλήρωση αυτής της διατριβής. η) Τον ιατρό κ. Γιάννη Ταβερναράκη, που διετέλεσε επιστημονικός συνεργάτης του Αιματολογικού Τμήματος, για τη βοήθειά του στο πρώτο σκέλος της διατριβής. θ) Τις Αιματολόγους του Πανεπιστημιακού Νοσοκομείου Πατρών κ. Αλεξάνδρα Κουράκλη, κ. Πολυξένη Λαμπροπούλου, κ. Βασιλική Λαμπροπούλου, κ. Μαρία Τηνιακού, κ. Ευαγγελία Τζουβάρα, κ. Ελένη Φραγκοπανάγου, για τη συνεργασία τους στα εξωτερικά ιατρεία και στην Αιματολογική Κλινική, καθώς και την κ. Αναστασία Τσακιρίδου, Αιματολόγο στο Γενικό Νοσοκομείο Πατρών «Ο Άγιος Ανδρέας». ι) Την κ. Μαρία Κοντογεώργη, παρασκευάστρια, και την κ. Ευγενία Βρεττού, νοσηλεύτρια, για τη βοήθειά τους στα εξωτερικά ιατρεία Αιματολογίας του Πανεπιστημιακού Νοσοκομείου Πατρών. ια) Την κ. Λυδία Θωμά, γραμματέα του Αιματολογικού Τμήματος στο Πανεπιστημιακό Νοσοκομείο Πατρών, για την άμεση επικοινωνία και τη συνεχή βοήθειά της. 13
14 ιβ) Τον Dr Robert West, Ομότιμο Καθηγητή Επιδημιολογίας του Πανεπιστημίου Cardiff στην Ουαλία, Ηνωμένο Βασίλειο, που μου έδωσε την άδεια να μεταφράσω το ερωτηματολόγιό του σχετικά με τους παράγοντες κινδύνου για ΜΔΣ. Το ερωτηματολόγιο αυτό δεν χρησιμοποιήθηκε ως είχε, αλλά έδωσε ιδέες και κατευθύνσεις για τη δημιουργία ενός νέου ερωτηματολογίου με την επίβλεψη του επιβλέποντα καθηγητή κ. Συμεωνίδη. ιγ) Τον Ομότιμο καθηγητή Οφθαλμολογίας κ. Σωτήριο Γαρταγάνη και τον Καθηγητή Οφθαλμολογίας κ. Νικόλαο Φαρμακάκη, που συναίνεσαν στη συμμετοχή των ασθενών τους ως μαρτύρων για το δεύτερο σκέλος της διατριβής. ιδ) Τους Οφθαλμίατρους κ. Βασιλική Παντελή, κ. Κωνσταντίνο Γιαννόπουλο, κ. Μάριο Γιαννακόπουλο, κ. Γιάννη Χατζηδιάκου και κ. Δημήτρη Μάνο, που ως ειδικευόμενοι στην Οφθαλμολογική Κλινική του Πανεπιστημιακού Νοσοκομείου Πατρών με διευκόλυναν στην ανεύρεση των ασθενών που συγκρότησαν την ομάδα των μαρτύρων, καθώς και τις νοσηλεύτριες της Οφθαλμολογικής Κλινικής. ιε) Την κ. Κατερίνα Αντωνίου, Επίκουρη Καθηγήτρια Φαρμακολογίας Πανεπιστημίου Ιωαννίνων, η οποία μου έδωσε την ιδέα να στραφώ στην επιδημιολογία όταν αναζητούσα τομέα μεταπτυχιακού μετά την αποφοίτησή μου από την Ιατρική Σχολή. ιστ) Τον κ. Νικόλαο Λαζάρου, Παθολόγο, Διευθυντή του Τμήματος Επειγόντων Περιστατικών του Πανεπιστημιακού Νοσοκομείου Πατρών και συντονιστή μου στο πρώτο ήμισυ της ειδικότητας, για την ηθική και πνευματική του υποστήριξη. ιζ) Όλους τους εκλεκτούς φίλους και συναδέλφους που μου συμπαραστάθηκαν όλα αυτά τα χρόνια. 14
15 Ι. ΓΕΝΙΚΟ ΜΕΡΟΣ 15
16 16
17 1. Εισαγωγή Τα μυελοδυσπλαστικά σύνδρομα (ΜΔΣ) είναι μια ετερογενής ομάδα επίκτητων κλωνικών διαταραχών του πολυδύναμου αιμοποιητικού στελεχιαίου κυττάρου (stem cell) που χαρακτηρίζονται από διαταραχές της ωρίμανσης και της διαφοροποίησης των αιμοποιητικών κυττάρων και από μη αποδοτική αιμοποίηση, με συνέπεια ποικίλων συνδυασμών και βαρύτητας κυτταροπενίες στο περιφερικό αίμα, μορφολογικές και λειτουργικές διαταραχές των αιμοποιητικών κυττάρων και αυξημένο κίνδυνο εκτροπής σε οξεία μυελογενή λευχαιμία (ΟΜΛ) 1. Η μη αποδοτική αιμοποίηση είναι αποτέλεσμα αφενός του αυξημένου ρυθμού απόπτωσης των αιμοποιητικών κυττάρων στο μυελό και αφετέρου της αναστολής της κυτταρικής ωρίμανσης και διαφοροποίησης. Οι κυτταροπενίες έχουν ως επιπλοκές αναιμία, με επακόλουθο εξάρτηση από μεταγγίσεις, υπερφόρτωση με σίδηρο και πολυοργανική ανεπάρκεια από δευτερογενή αίτια, αιμορραγικές εκδηλώσεις και αυξημένο κίνδυνο εμφάνισης λοιμώξεων από κοινά και ευκαιριακά παθογόνα. Τα ΜΔΣ χαρακτηρίζονται από μεγάλη ετερογένεια ως προς την εμφάνιση και την κλινική πορεία, αφού μπορεί να είναι τελείως ασυμπτωματικά ή να εμφανίζονται με ήπια κλινικά χαρακτηριστικά και να έχουν χρόνια πορεία, ενώ σε άλλες περιπτώσεις μπορεί να έχουν επιθετική συμπεριφορά και να οδηγούν στο θάνατο σε διάστημα περίπου 6 μηνών από την αρχική διάγνωση της κυτταροπενίας 2. Αυτή η ετερογένεια που χαρακτηρίζει τα ΜΔΣ αποτελεί το βασικό λόγο για τον οποίο έχουν κυρίως παλαιότερα παρατηρηθεί σημαντικές διαφωνίες μεταξύ των ερευνητών ως προς την ταξινόμηση, τους προγνωστικούς παράγοντες και τις καλύτερες θεραπευτικές στρατηγικές για τους ασθενείς που πάσχουν από τα νοσήματα αυτά 3. Τα ΜΔΣ αποτελούν κατά βάση νοσήματα που εμφανίζονται σε ηλικιωμένα άτομα, με τη μέση ηλικία εμφάνισης να είναι περίπου στα 70 και πλέον έτη. Ωστόσο μπορεί να ανευρεθούν και στα παιδιά, αλλά είναι εξαιρετικά σπάνια, ενώ η επίπτωσή τους αυξάνεται προοδευτικά με την ηλικία. Περίπου το 80% των ασθενών με ΜΔΣ είναι άνω των 60 ετών κατά τη διάγνωση και θεωρούνται τόσο συχνά όσο η χρόνια λεμφοκυτταρική λευχαιμία (ΧΛΛ) και το πολλαπλό μυέλωμα (ΠΜ) σε άτομα αυτής της ηλικιακής ομάδας 4. Τα ΜΔΣ διακρίνονται σε πρωτοπαθή (de novo), η αιτιολογία των οποίων παραμένει εν πολλοίς άγνωστη, και σε δευτεροπαθή ή σχετιζόμενα με προηγηθείσα μυελοτοξική θεραπεία (therapy-related, t-mds), που εμφανίζονται μετά από χημειοθεραπεία ή ακτινοβολία. Η αιτιολογία των πρωτοπαθών ή de novo ΜΔΣ 17
18 πιθανολογείται ότι είναι πολυπαραγοντική. Εκτός από την ηλικία, έχουν ενοχοποιηθεί και παράγοντες όπως το οικογενειακό ιστορικό, το κάπνισμα και η έκθεση σε χημικά όπως το βενζόλιο και οργανικοί διαλύτες. 2. Ιστορική αναδρομή Οι πρώτες δημοσιευμένες αναφορές στην κλινική οντότητα που σήμερα ορίζεται ως «μυελοδυσπλαστικά σύνδρομα» χρονολογούνται από το 1913 τουλάχιστoν. Επρόκειτο για αναφορές περιπτώσεων ασθενών που παρουσίαζαν αδυναμία και ωχρότητα λόγω αναιμίας, η οποία δεν ανταποκρινόταν σε συνήθεις θεραπείες. Χαρακτηριστικά ευρήματα που αναφέρονταν ήταν η ανισοκυττάρωση της ερυθράς σειράς στο επίχρισμα περιφερικού αίματος και η αυξημένη κυτταροβρίθεια στο μυελό των οστών. Σε κάποιες περιπτώσεις μακροχρόνιας παρακολούθησης περιγράφεται εξέλιξη σε τριγραμμική δυσπλασία στο περιφερικό αίμα. Η έκβαση στις περισσότερες περιπτώσεις ήταν ο θάνατος από προοδευτική αναιμία, αιμορραγία, λοίμωξη ή οξεία λευχαιμία. Οι Saarni και Lindman δημοσίευσαν το 1973 την πρώτη βιβλιογραφική ανασκόπηση σχετικά με την κλινική αυτή οντότητα, στην οποία αποδόθηκαν διάφορες ονομασίες: «προλευχαιμική αναιμία» ( proleukemic anemia ), προλευχαιμική αναιμία σε συνδυασμό με «ψευδοαπλαστική αναιμία» (preleukemic anemia along with pseudoaplastic anemia ), «ανθεκτική νορμοβλαστική αναιμία» ( refractory normoblastic anemia ), σύνδρομο DiGuglielmo, «προλευχαιμία» ( preleukemia ), «πανμυέλωση» ( panmyelosis ), «οξεία υποβόσκουσα λευχαιμία» ( acute smoldering leukemia ). Οι συγγραφείς έκαναν ανασκόπηση 143 περιστατικών «προλευχαιμίας», αφού απέκλεισαν περιπτώσεις ασθενών με σύνδρομο Down, με σύνδρομα ανοσοανεπάρκειας ή με ιστορικό έκθεσης σε ιονίζουσα ακτινοβολία. Τα συχνότερα ευρήματα στο περιφερικό αίμα ήταν: α) στην ερυθρά σειρά ανισοκυττάρωση, ποικιλοκυττάρωση, μακροκυττάρωση και εμπύρηνα ερυθρά αιμοσφαίρια, β) διαταραχές της ωρίμανσης των πολυμορφοπυρήνων, μονοκυττάρωση και κύτταρα ψευδο-pelger-huet, γ) θρομβοπενία. Στο μυελό των οστών αναφέρονταν αυξημένη κυτταροβρίθεια, ερυθροειδής υπερπλασία, ωρίμανση πολυμορφοπυρήνων με στροφή προς τα αριστερά και πολυγραμμικές μεγαλοβλαστοειδείς μεταβολές. Οι Saarni και Lindman συμπέραναν ότι οι ασθενείς έπασχαν από μια πρωτοπαθή διαταραχή του μυελού των οστών, η οποία είναι διακριτή από την οξεία λευχαιμία και χαρακτηρίζεται από προοδευτική εμφάνιση κυτταροπενιών στο περιφερικό αίμα, 18
19 αυξημένη κυτταροβρίθεια μυελού, διαταραχή στην ωρίμανση των πρόδρομων αιμοποιητικών κυττάρων και απώτερη εξέλιξη σε οξεία μυελογενή λευχαιμία 5. Εξάλλου, οι Linman και Bagby Jr μελέτησαν αναδρομικά 132 περιπτώσεις ασθενών με οξεία μη λεμφοβλαστική λευχαιμία (ΟΜΛΛ) και συμπέραναν ότι η ΟΜΛΛ είναι μια πάθηση του αρχέγονου αιμοποιητικού κυττάρου και ότι όλες οι μορφές της αποτελούν παραλλαγές της ίδιας νόσου, την οποία χαρακτηρίζουν «πολυφασική διαταραχή». Η αναδρομική μελέτη αυτών των περιστατικών βοήθησε στο να μελετηθούν καλύτερα τα κλινικά και εργαστηριακά ευρήματα των πρώιμων εξελικτικών μορφών της νόσου, πριν από την ανάπτυξη των κλασικών κυτταρολογικών και ιστολογικών αλλοιώσεων που ορίζονται ως οξεία λευχαιμία. Αντίθετα προς την τότε επικρατούσα άποψη ότι η «προλευχαιμία» μπορεί να διαγνωστεί μόνο αναδρομικά (μετά την εκδήλωση λευχαιμίας), οι συγγραφείς υποστήριξαν ότι πρόκειται στην ουσία για ένα συνεχές αιματολογικό σύνδρομο, το οποίο μπορεί να αναγνωριστεί και προοπτικά Διαγνωστικά κριτήρια - Συστήματα ταξινόμησης 3.1. Ταξινόμηση κατά FAB Η πρώτη αναφορά με σκοπό να οριστούν διαγνωστικά κριτήρια για τα ΜΔΣ έγινε το 1976 και ολοκληρώθηκε με κάποιες τροποποιήσεις το Επτά διακεκριμένοι αιματολόγοι (J.M. Bennett, D. Catovsky, M.T. Daniel, G. Flandrin, D.A.G. Galton, H.R. Gralnick, C.S. Sultan) είχαν ήδη συνεργαστεί για να ορίσουν ένα σύστημα ταξινόμησης για τις οξείες λευχαιμίες, υπό το όνομα Γαλλο-Αμερικανο- Βρετανική Συνεργατική Ομάδα (French-American-British (FAB) Cooperative Group). Στην πρώτη της αναφορά το 1976 η ομάδα FAB όρισε δύο μεγάλες κατηγορίες «δυσμυελοποιητικού συνδρόμου»: α) την ανθεκτική αναιμία με περίσσεια βλαστών, η οποία χαρακτηριζόταν από ερυθροειδή υπερπλασία και διαταραχές ερυθροποίησης στο μυελό, με ή χωρίς δακτυλιοειδείς σιδηροβλάστες, ουδετεροπενία, με διαταραχές κοκκίωσης ουδετεροφίλων και υπερκυτταρικό μυελό με βλάστες και προμυελοκύτταρα 10-30% και β) τη χρόνια μυελομονοκυτταρική λευχαιμία, που χαρακτηριζόταν από μονοκυττάρωση στο περιφερικό αίμα, αυξημένη κυτταροβρίθεια μυελού με βλάστες και προμυελοκύτταρα 10-30%, αυξημένα προμονοκύτταρα/μονοκύτταρα και αυξημένα επίπεδα λυσοζύμης στον ορό 5. Το 1982 η Συνεργατική Ομάδα FAB εισήγαγε τον όρο myelodysplastic syndrome (MDS), που είναι σύνθετη λέξη και προέρχεται από τις ελληνικές λέξεις 19
20 «μυελός» και «δυσ-πλασία», αντικαθιστώντας τον όρο «δυσμυελοποιητικό σύνδρομο» του 1976 με το νέο όρο «μυελοδυσπλαστικό σύνδρομο». Η ομάδα FAB διαπίστωσε ότι οι μορφολογικές διαταραχές στο περιφερικό αίμα και στο μυελό των οστών παρουσιάζουν μεγάλο εύρος βαρύτητας και ποικιλία μεταξύ διαφόρων περιπτώσεων ΜΔΣ και ότι υπάρχει μεγάλη διακύμανση ως προς τον κίνδυνο μετασχηματισμού σε βλαστική φάση (ΟΜΛ), ο οποίος συσχετίζεται αδρά με τα μορφολογικά χαρακτηριστικά. Έτσι η προηγούμενη ταξινόμηση αναθεωρήθηκε και δημιουργήθηκαν 5 υποκατηγορίες ΜΔΣ: η ανθεκτική αναιμία (RA), η ανθεκτική αναιμία με δακτυλιοειδείς σιδηροβλάστες (RARS), η ανθεκτική αναιμία με περίσσεια βλαστών (RAEB), η ανθεκτική αναιμία με περίσσεια βλαστών σε μεταμόρφωση (RAEB-T) και η χρόνια μυελομονοκυτταρική λευχαιμία (CMML) 7. Τα χαρακτηριστικά ευρήματα στο μυελό των οστών και στο περιφερικό αίμα για την κάθε υποκατηγορία ΜΔΣ στο σύστημα ταξινόμησης FAB παρατίθενται στον πίνακα 1. Πίνακας 1. Ταξινόμηση των ΜΔΣ κατά FAB. Υποκατηγορία Ονομασία RA Ανθεκτική αναιμία (Refractory anemia) RARS Ανθεκτική αναιμία με δακτυλιοειδείς σιδηροβλάστες (Refractory anemia with ringed sideroblasts) RAEB Ανθεκτική αναιμία με περίσσεια βλαστών (Refractory anemia with excess of blasts) RAEB-T Ανθεκτική αναιμία με περίσσεια βλαστών σε μεταμόρφωση (Refractory anemia with excess of blasts in transformation) CMML Χρόνια μυελομονοκυτταρική λευχαιμία (Chronic myelomonocytic leukemia) Χαρακτηριστικά Βλάστες <5% στο μυελό των οστών Βλάστες <5% και δακτυλιοειδείς σιδηροβλάστες >15% στο μυελό Βλάστες 5-20% στο μυελό Βλάστες 20-30% στο μυελό ή βλάστες 5% αλλά παρουσία ραβδίων Auer εντός αυτών Βλάστες <20% στο μυελό και απόλυτος αριθμός μονοκυττάρων >1000/mm 3 στο περιφερικό αίμα Το σύστημα ταξινόμησης κατά FAB αποδείχτηκε ακρογωνιαίος λίθος στη μελέτη των ΜΔΣ. Αυτό το σύστημα αποτέλεσε τη βάση που ήταν απαραίτητη για την περαιτέρω μελέτη της βιολογίας των ΜΔΣ. Παρά τη σημαντική συνεισφορά του στην καλύτερη αναγνώριση των συνδρόμων αυτών, το σύστημα ταξινόμησης κατά FAB 20
21 δεν περιλαμβάνει όλες τις μορφές ΜΔΣ. Συγκεκριμένα τα υποπλαστικά, τα ινωτικά, τα δευτεροπαθή ΜΔΣ και τα ΜΔΣ της παιδικής ηλικίας, καθώς και άλλες μεταβατικές μορφές με αλληλοεπικαλυπτόμενα ή υβριδικά χαρακτηριστικά με άλλα νοσήματα, που δύσκολα κατηγοριοποιούνται, δεν καλύπτονται από την ταξινόμηση FAB. Ωστόσο αυτά τα περιστατικά αποτελούν τη μειοψηφία των αναφερόμενων ΜΔΣ Σύστημα προγνωστικής ταξινόμησης IPSS Κατά την περίοδο διεξήχθησαν κάποιες μελέτες με σκοπό την ανάπτυξη προγνωστικών συστημάτων που θα προέβλεπαν την επιβίωση των ασθενών με ΜΔΣ. Αυτές οι μελέτες έδειξαν ότι: α) Η υποκατηγορία κατά FAB, η ηλικία των ασθενών κατά τη διάγνωση, το ποσοστό των βλαστών στο μυελό των οστών, οι κυτταρογενετικές ανωμαλίες και οι κυτταροπενίες στο περιφερικό αίμα σχετίζονταν σημαντικά με την επιβίωση στην πολυπαραγοντική ανάλυση. β) Η επιβίωση των ασθενών με RA και RARS ήταν μεγαλύτερη από εκείνη των ασθενών με RAEB και RAEB-t. γ) Η μη φυσιολογική εντόπιση των άωρων πρόδρομων μυελικών κυττάρων στο μυελό, αξιολογούμενη από την οστεομυελική βιοψία (Abnormal Localization of Immature Precursors ALIP) σχετιζόταν σημαντικά με την επιβίωση, την κατηγορία FAB, την εξέλιξη σε ΟΜΛ και την αυξημένη παρουσία βλαστών στο μυελό. δ) Οι ασθενείς με RA είχαν μεγαλύτερο ποσοστό εξέλιξης σε ΟΜΛ συγκριτικά με αυτούς που έπασχαν από RARS. Επίσης, από τα τέλη της δεκαετίας του 80 και κυρίως από τη δεκαετία του 90 έγινε ευρέως αποδεκτός ο ρόλος της κυτταρογενετικής ανάλυσης στην πρόβλεψη της έκβασης των ασθενών με ΜΔΣ. Το 1997 οι Greenberg και συν. δημοσίευσαν μελέτη στην οποία ανέλυσαν τα κλινικά, μορφολογικά και κυτταρογενετικά χαρακτηριστικά 816 ασθενών με ΜΔΣ από την Ιαπωνία, τις ΗΠΑ, το Ηνωμένο Βασίλειο και διάφορες άλλες χώρες της Ευρώπης 8. Ασθενείς που είχαν προηγουμένως εκτεθεί σε μυελοτοξική χημειοθεραπεία/ακτινοθεραπεία και αυτοί που έπασχαν από δευτεροπαθές ΜΔΣ εξαιρέθηκαν από την ανάλυση. Η μονοπαραγοντική ανάλυση έδειξε ότι οι βασικές παράμετροι που είχαν επίδραση στην έκβαση της νόσου ως προς την εξέλιξη σε οξεία λευχαιμία ήταν οι κυτταρογενετικές ανωμαλίες, το ποσοστό των βλαστών στο μυελό 21
22 των οστών κατά τη διάγνωση και ο αριθμός των κυτταροπενιών στο περιφερικό αίμα. Για τη συνολική επιβίωση, εκτός από τις παραπάνω παραμέτρους, έπαιζαν ρόλο η ηλικία και το φύλο. Οι κυτταροπενίες ορίζονταν ως επίπεδα αιμοσφαιρίνης κάτω από 10 g/dl, απόλυτος αριθμός ουδετεροφίλων κάτω από 1.500/μL και αριθμός αιμοπεταλίων κάτω από /μL. Τα ευρήματα από την ανάλυση του καρυότυπου ταξινομήθηκαν σε 3 υποκατηγορίες κινδύνου ανάλογα με την έκβαση των ασθενών: α) Με «καλή» έκβαση συσχετίζονταν ο φυσιολογικός καρυότυπος, η μεμονωμένη απώλεια του χρωμοσώματος Υ, η μεμονωμένη έλλειψη των μακρών σκελών του χρωμοσώματος 5 [del(5q)] και η μεμονωμένη έλλειψη των μακρών σκελών του χρωμοσώματος 20 [del(20q)]. β) Με «κακή» έκβαση συσχετίζονταν οι σύνθετες/πολλαπλές ( 3) χρωμοσωμικές ανωμαλίες ή οι διαταραχές του χρωμοσώματος 7. γ) Τέλος, με «ενδιάμεση» έκβαση συσχετίζονταν οι υπόλοιπες ανωμαλίες. Η πολυπαραγοντική ανάλυση συνδύασε αυτές τις κυτταρογενετικές ομάδες κινδύνου με το ποσοστό των βλαστών στο μυελό και τον αριθμό των κυτταροπενιών για να παραγάγει ένα προγνωστικό μοντέλο. Δίνοντας βάρος σε αυτές τις παραμέτρους ανάλογα με τη στατιστική τους ισχύ, οι συγγραφείς χώρισαν τους ασθενείς σε διακριτές υποκατηγορίες κινδύνου εξέλιξης σε ΟΜΛ για το 25% των ασθενών σε κάθε υποκατηγορία. Έτσι προέκυψαν 4 προγνωστικές υποκατηγορίες: α) Χαμηλού κινδύνου (Low) (31% των ασθενών), εκ των οποίων το 25% εξελίχθηκε σε ΟΜΛ σε 9,4 έτη και η διάμεση συνολική επιβίωση ήταν 5,7 έτη. β) Ενδιάμεσου κινδύνου-1 (Intermediate-1, INT-1) (39% των ασθενών), εκ των οποίων το 25% εξελίχθηκε σε ΟΜΛ σε 3,3 έτη η διάμεση συνολική επιβίωση ήταν 3,5 έτη γ) Ενδιάμεσου κινδύνου-2 (Intermediate-2, INT-2) (22% των ασθενών), εκ των οποίων το 25% εξελίχθηκε σε ΟΜΛ σε 1,1 έτη και η διάμεση συνολική επιβίωση ήταν 1,2 έτη δ) Υψηλού κινδύνου (High) (8% των ασθενών), εκ των οποίων το 25% εξελίχθηκε σε ΟΜΛ σε 0,2 έτη και η διάμεση συνολική επιβίωση ήταν 0,4 έτη. Η διαστρωμάτωση κατά ηλικία βελτίωσε περαιτέρω την ανάλυση επιβίωσης. Το σύστημα αυτό, που αξιολογεί την πρόγνωση με βάση το ποσοστό των βλαστών στο μυελό των οστών, τον αριθμό των κυτταροπενιών στο περιφερικό αίμα και το 22
23 είδος των καρυοτυπικών ανωμαλιών, ονομάστηκε Διεθνές Προγνωστικό Σύστημα Βαθμολόγησης (International Prognostic Scoring System) και παρατίθεται στον πίνακα 2. Πίνακας 2. Προγνωστική ταξινόμηση κατά IPSS. IPSS score 0 0,5 1 1,5 2 Βλάστες < μυελού (%) Καρυότυπος Ευνοϊκός Ενδιάμεσος Δυσμενής Κυτταροπενίες 0/1 2/3 Ανάλογα με το προγνωστικό score, διακρίνονται 4 προγνωστικές κατηγορίες: IPSS score Προγνωστική κατηγορία 0 Low (Χαμηλού κινδύνου) 0,5-1 Intermediate-1 (Ενδιάμεσου κινδύνου -1) 1,5-2 Intermediate-2 (Ενδιάμεσου κινδύνου -2) 2,5 High (Υψηλού κινδύνου) Καρυότυπος ευνοϊκός: Φυσιολογικός (46ΧΧ/46ΧΥ), -Υ, del(5q), del(20q) Καρυότυπος δυσμενής: Σύνθετες ( 3 χρωμοσωμικές ανωμαλίες) ή διαταραχές του χρωμοσώματος 7 Καρυότυπος ενδιάμεσος: Όλες οι άλλες ανωμαλίες Ταξινόμηση ΜΔΣ κατά WHO (2001) Παρόλο που η ταξινόμηση κατά FAB χρησιμοποιήθηκε ευρέως και βάσει αυτής δημιουργήθηκαν τα πρώτα συστήματα προγνωστικής ταξινόμησης, η παγκόσμια εμπειρία έδειξε ότι υπήρχε σημαντική αλληλεπικάλυψη και ετερογένεια μεταξύ των κατηγοριών κατά FAB ως προς την έκβαση της νόσου (εξέλιξη σε ΟΜΛ, επιβίωση, νοσηρότητα). Έτσι διάφοροι ερευνητές έδειξαν ότι ασθενείς με RA και RARS διέφεραν σημαντικά ως προς την εξέλιξη σε ΟΜΛ και τη θνητότητα. Αντίστοιχα παρατηρήθηκε σημαντική ετερογένεια και σε ασθενείς με RAEB. Άλλοι ερευνητές αμφισβήτησαν το αν η CMML πρέπει να συμπεριλαμβάνεται στα ΜΔΣ, καθώς αρκετές περιπτώσεις CMML έχουν κλινικά και αιματολογικά χαρακτηριστικά που θυμίζουν περισσότερο μυελοϋπερπλαστικό νόσημα. Επιπρόσθετα, είναι πολύ δύσκολο να διακρίνουμε μορφολογικά την κατηγορία RAEB-T από την ΟΜΛ με τριγραμμική δυσπλασία και η έκβαση των ασθενών με βλάστες μυελού >20% είναι 23
24 κατ ουσίαν ίδια με αυτή των ασθενών που έχουν βλάστες μυελού >30% (που με βάση τα κριτήρια FAB ορίζεται ως ΟΜΛ). Ως εκ τούτου, διακεκριμένοι αιματολόγοι και παθολογοανατόμοι συνεργάστηκαν υπό την αιγίδα του Παγκόσμιου Οργανισμού Υγείας (ΠΟΥ) (World Health Organization - WHO) για να δημιουργήσουν ένα νέο, βελτιωμένο σύστημα ταξινόμησης των ΜΔΣ, την ταξινόμηση κατά WHO 9, που δημοσιεύτηκε το 2000 και παρουσιάζεται στον πίνακα 3. Με βάση αυτό το πιο πρόσφατο σύστημα ταξινόμησης επήλθαν οι παρακάτω αλλαγές στην ταξινόμηση των ΜΔΣ: η κατηγορία RAEB-t κατά FAB δεν θεωρείται πλέον ΜΔΣ αλλά οξεία μυελογενής λευχαιμία (ΟΜΛ). Τα ραβδία Auer δε χρησιμοποιούνται πλέον για να κατατάξουν έναν ασθενή με RAEB ως RAEB-t. Επίσης, η παρουσία πολυγραμμικής δυσπλασίας στα κύτταρα του μυελού αυτόματα κατατάσσει τους ασθενείς με RA και RARS σε ξεχωριστή κατηγορία (RCMD και RCMD-RS αντίστοιχα), γιατί επηρεάζει σημαντικά την πρόγνωση. Για πρώτη φορά αναγνωρίστηκε ότι ένας πληθυσμός ασθενών με απώλεια των μακρών σκελών του χρωμοσώματος 5 σαν μοναδική χρωμοσωμική ανωμαλία, χωρίς περίσσεια βλαστών, έχουν ιδιαίτερα ομοιόμορφα, κλινικά, μορφολογικά και παθογενετικά χαρακτηριστικά και συνιστούν ιδιαίτερη κλινική οντότητα, το σύνδρομο Del(5q). Επιπλέον, η κατηγορία RAEB χωρίστηκε σε δύο υποκατηγορίες, RAEB-1 και RAEB-2, ανάλογα με αν το ποσοστό βλαστών στο μυελό των οστών είναι πάνω ή κάτω από 10%. Η κατηγορία CMML της FAB ταξινόμησης, με βάση την WHO ταξινόμηση δεν θεωρείται αμιγώς ΜΔΣ, αλλά υβριδική κλινική οντότητα μεταξύ μυελοδυσπλαστικού και μυελοϋπερπλαστικού συνδρόμου. Συγκεκριμένα η CMML διακρίνεται σε δύο υποκατηγορίες, τη δυσπλαστική μορφή (CMML-D), που χαρακτηρίζεται από απόλυτη μονοκυττάρωση, αρχικό αριθμό λευκοκυττάρων μικρότερο από /mm 3 σε τρεις διαδοχικές εξετάσεις ανά μήνα, χαμηλότερο ρυθμό ανόδου των λευκών, σταθερότερη κλινική πορεία και καλύτερη πρόγνωση, και την υπερπλαστική μορφή (CMML-P), που χαρακτηρίζεται από μονοκυττάρωση και απόλυτο αριθμό λευκών μεγαλύτερο από /mm 3 στις τρεις αρχικές διαδοχικές εξετάσεις ανά μήνα στην αρχική της εμφάνιση, μεγαλύτερο ρυθμό ανόδου των λευκών, ασταθέστερη κλινική πορεία και χειρότερη πρόγνωση. Τέλος, προτάθηκε να δημιουργηθεί μια νέα κατηγορία υβριδικού μυελοδυσπλαστικούμυελοϋπερπλαστικού συνδρόμου (MDS/MPD), η οποία θα περιελάμβανε τη CMML, την παιδική μυελομονοκυτταρική λευχαιμία (Juvenile Myelomonocytic Leukemia - 24
25 JMML) και την άτυπη χρόνια μυελογενή λευχαιμία (atypical Chronic Myeloid Leukemia acml). Πίνακας 3. Ταξινόμηση των ΜΔΣ κατά WHO έτους Υποκατηγορία Ονομασία RA Ανθεκτική αναιμία/ Μονογραμμική ερυθροειδής δυσπλασία (Refractory anemia/unilineage erythroid dysplasia) RARS Ανθεκτική αναιμία με δακτυλιοειδείς σιδηροβλάστες / Μονογραμμική ερυθροειδής δυσπλασία (Refractory anemia with ringed sideroblasts/unilineage erythroid dysplasia) RCMD RCMD-RS Ανθεκτική κυτταροπενία με πολυγραμμική δυσπλασία (Refractory anemia with multilineage dysplasia) Ανθεκτική κυτταροπενία με πολυγραμμική δυσπλασία και δακτυλιοειδείς σιδηροβλάστες (Refractory anemia with multilineage dysplasia and ringed sideroblasts) RAEB-1 Ανθεκτική αναιμία με περίσσεια βλαστών - 1 (Refractory anemia with excess blasts-1) RAEB-2 Ανθεκτική αναιμία με περίσσεια βλαστών - 2 (Refractory anemia with excess blasts-2) Σύνδρομο 5q- Σύνδρομο έλλειψης των μακρών σκελών του χρωμοσώματος 5 (5q minus syndrome) Χαρακτηριστικά Βλάστες <5% στο μυελό των οστών και δυσπλασία μίας σειράς στο περιφερικό αίμα Βλάστες <5% και δακτυλιοειδείς σιδηροβλάστες >15% στο μυελό των οστών, δυσπλασία μίας σειράς στο περιφερικό αίμα Βλάστες <5% στο μυελό των οστών και δυσπλασία τουλάχιστον δύο σειρών στο περιφερικό αίμα Βλάστες <5% και δακτυλιοειδείς σιδηροβλάστες >15% στο μυελό των οστών, δυσπλασία τουλάχιστον δύο σειρών στο περιφερικό αίμα Βλάστες μυελού 5-10% Βλάστες μυελού 11-20% Βλάστες μυελού <5%, καρυότυπος del(5q) (μόνο), αναιμία Αταξινόμητο Αταξινόμητο ΜΔΣ (Unclassified) Βλάστες μυελού <5% Την ίδια χρονιά οι Germing και συν. δημοσίευσαν μια μελέτη που στάθμισε το νέο αυτό σύστημα ταξινόμησης κατά WHO σε μια σειρά ασθενών 10. Συγκεκριμένα οι ερευνητές εφάρμοσαν αναδρομικά την ταξινόμηση κατά WHO στο αρχείο καταγραφής ΜΔΣ της περιοχής του Düsseldorf. Το αρχείο αυτό περιλαμβάνει μορφολογικά, κλινικά, αιματολογικά και κυτταρογενετικά δεδομένα από ασθενείς με πρωτοπαθές ΜΔΣ που διαγνώστηκαν κατά την περίοδο και διατηρείται στην Αιματολογική Κλινική του Πανεπιστημίου Heinrich Heine στο 25
26 Düsseldorf στη Γερμανία. Οι περιπτώσεις ασθενών με δευτεροπαθές ΜΔΣ εξαιρέθηκαν από την ανάλυση. Από τους ασθενείς που μελετήθηκαν αναδρομικά, με βάση την ταξινόμηση FAB, οι 418 ανήκαν στην κατηγορία RA (26%), 328 είχαν RARS (20%), 344 RAEB (22%), 273 RAEB-t (17%) και 237 CMML (15%). Μετά από νέα ταξινόμηση κατά WHO, 116 ασθενείς με CMML και 217 ασθενείς με RAEB-t εξαιρέθηκαν από την ανάλυση (21% όλων των περιπτώσεων). Σημειωτέον ότι δεν εξαιρέθηκαν όλοι οι ασθενείς με RAEB-t κατά FAB, γιατί 35 από αυτούς είχαν ραβδία Auer αλλά ποσοστό βλαστών στο μυελό μικρότερο από 20%, ενώ 21 ασθενείς που είχαν καταγραφεί ως RAEB-t γιατί είχαν βλάστες στο περιφερικό αίμα 5-20% επαναταξινομήθηκαν ως RAEB-1 ή RAEB-2 κατά WHO. Εξάλλου, δεν εξαιρέθηκαν όλοι οι ασθενείς με CMML. Οι ασθενείς με CMML-D επαναξιολογήθηκαν και ταξινομήθηκαν ως RCMD, RAEB-1 ή RAEB-2. Οι ασθενείς με RAEB επαναταξινομήθηκαν ως RAEB-1 (N=259, 52%) ή RAEB-2 (Ν=235, 48%). Οι κατηγορίες αυτές περιλαμβάνουν και κάποιους ασθενείς με RAEB-t και CMML που επαναταξινομήθηκαν. Η κατηγορία RA χωρίστηκε σε αμιγή (δυσερυθροποιητική) ανθεκτική αναιμία (Pure Refractory Anemia) (n=107, 27%) και ανθεκτική κυτταροπενία με πολυγραμμική δυσπλασία (RCMD) (N=284, 72%). Δεκατέσσερις ασθενείς με RA δεν μπορούσαν να ταξινομηθούν, γιατί η μεγακαρυοποίηση δεν μπορούσε να αξιολογηθεί. Επιπρόσθετα, η κατηγορία RARS χωρίστηκε σε αμιγή σιδηροβλαστική αναιμία (Pure Sideroblastic Anemia) (N=138, 43%) και ανθεκτική σιδηροβλαστική αναιμία με πολυγραμμική δυσπλασία (RSCMD) (N=183, 57%). Προέκυψε μια ομάδα 28 ασθενών με σύνδρομο Del(5q), που περιελάμβανε 3 ασθενείς που είχαν θεωρηθεί RAEB κατά FAB, 7 ασθενείς με RARS και 18 ασθενείς με RA κατά FAB. Τα δεδομένα που προέκυψαν από τη νέα ταξινόμηση κατά WHO χρησιμοποιήθηκαν ως βάση στην οποία εφαρμόστηκαν 4 προγνωστικά συστήματα ταξινόμησης: το IPSS, το κατά Düsseldorf, το κατά Bournemouth και το Ισπανικό σύστημα 11. Και τα τέσσερα αυτά συστήματα ταξινόμησης ήταν ικανά να ορίσουν διακριτές ομάδες κινδύνου μεταξύ των υποκατηγοριών της WHO ταξινόμησης. Ο κίνδυνος εξέλιξης σε ΟΜΛ ήταν ελάχιστος στην κατηγορία RARS, ενώ ήταν σημαντικά μεγαλύτερος στις πολυγραμμικές δυσπλασίες (RCMD, RCMD-RS) και στις κατηγορίες RAEB-1 και RAEB-2. Η κατηγορία RA είχε υψηλότερο κίνδυνο 26
27 εξέλιξης σε ΟΜΛ από τη RARS, αλλά αυτή η διαφορά δεν ήταν τόσο μεγάλη ώστε να οδηγήσει σε σημαντικά χειρότερη συνολική επιβίωση Σύστημα προγνωστικής ταξινόμησης WPSS (WHO Classification-Based Prognostic Scoring System) (2007) Το 2007 οι Malcovati και συν. 12 όρισαν ένα νέο σύστημα προγνωστικής ταξινόμησης, βασισμένο στην ταξινόμηση WHO-2001, το οποίο εισήγαγε ως επιπρόσθετη προγνωστική παράμετρο το ρυθμό μεταγγίσεων. Οι συγγραφείς μελέτησαν 426 ασθενείς που διαγνώστηκαν με ΜΔΣ στο νοσοκομείο San Matteo στην Pavia της Ιταλίας για να καθορίσουν τις παραμέτρους που έπρεπε να συμπεριληφθούν στο προγνωστικό μοντέλο, και στη συνέχεια εφάρμοσαν το μοντέλο αυτό σε 739 ασθενείς με ΜΔΣ που διαγνώστηκαν στο Düsseldorf στη Γερμανία. Οι ασθενείς διαστρωματώθηκαν σε τέσσερις προγνωστικές ομάδες ως προς τη διάγνωση κατά WHO: α) RA, RARS, σύνδρομο Del(5q) β) RCMD, RCMD-RS γ) RAEB-1 δ) RAEB-2 Επίσης αξιολογήθηκε ο ρυθμός των μεταγγίσεων, γιατί στην πολυπαραγοντική ανάλυση βρέθηκε ότι είχε σημαντική και ανεξάρτητη επίδραση στην εξέλιξη σε ΟΜΛ και στη συνολική επιβίωση. Η εξάρτηση από τις μεταγγίσεις ορίστηκε ως ανάγκη για μετάγγιση τουλάχιστον μίας μονάδας συμπυκνωμένων ερυθρών (RBC) κάθε 8 εβδομάδες, για μια περίοδο πάνω από 4 μήνες. Τέλος, αξιολογήθηκε ο καρυότυπος, με βάση τις ίδιες προγνωστικές κατηγορίες που αναφέρονται και στο IPSS. Έτσι προέκυψε το προγνωστικό score WPSS, το οποίο διακρίνει τους ασθενείς σε πέντε προγνωστικές κατηγορίες: α) Πολύ χαμηλού κινδύνου (Very low), β) Χαμηλού κινδύνου (Low), γ) Ενδιάμεσου κινδύνου (Intermediate), δ) Υψηλού κινδύνου (High) και ε) Πολύ υψηλού κινδύνου (Very high). Οι συγγραφείς τονίζουν ότι το συγκεκριμένο προγνωστικό σύστημα είναι δυναμικό, καθώς μπορεί να εφαρμοστεί σε ασθενείς με ΜΔΣ καθ όλη την πορεία της νόσου τους, σε αντίθεση με το σύστημα IPSS στο οποίο οι προγνωστικές παράμετροι αξιολογούνται κατά την περίοδο της αρχικής διάγνωσης. 27
28 πίνακα 4. Το σύστημα προγνωστικής ταξινόμησης κατά WPSS απεικονίζεται στον Πίνακας 4. Σύστημα προγνωστικής ταξινόμησης ΜΔΣ κατά WPSS (2007). Παράμετρος Κατηγορία WHO RA, RARS, RCMD, RAEB-1 RAEB-2 5q- RCMD-RS Καρυότυπος Ευνοϊκός Ενδιάμεσος Δυσμενής - Εξάρτηση από μεταγγίσεις Όχι Ναι - - Score WPSS Προγνωστική κατηγορία WPSS 0 Πολύ χαμηλού κινδύνου (Very low) 1 Χαμηλού κινδύνου (Low) 2 Ενδιάμεσου κινδύνου (Intermediate) 3-4 Υψηλού κινδύνου (High) 5-6 Πολύ υψηλού κινδύνου (Very high) 3.5. Αναθεωρημένη ταξινόμηση ΜΔΣ κατά WHO (2008) Επειδή η αναγνώριση των ΜΔΣ πραγματοποιείται πλέον σε αρκετά πρωιμότερα στάδια και αυτό προσέδιδε διαγνωστική και προγνωστική ετερογένεια στις ομάδες RA και RARS και επειδή αποσαφηνίστηκε η προγνωστική σημασία και άλλων καρυοτυπικών ανωμαλιών, το 2008 έγινε πρόσκληση σε περίπου 30 κλινικούς ιατρούς και ερευνητές από όλο τον κόσμο, που ήταν αναγνωρισμένοι για την εμπειρία τους στις μυελικές νεοπλασίες, να συμμετάσχουν ως μέλη στην Κλινική Συμβουλευτική Επιτροπή της Μυελογενούς και Οξείας Λευχαιμίας (Myeloid and Acute Leukemia Clinical Advisory Committee - CAC). Οι προτάσεις για την αναθεώρηση της WHO ταξινόμησης και την αναγνώριση νέων κλινικών οντοτήτων βασίστηκαν σε μελέτες που είχαν δημοσιευτεί πρόσφατα και στόχευαν σε μία επικαιροποίηση της ταξινόμησης όλων των μυελικών νεοπλασιών, που θα μπορούσε να χρησιμοποιηθεί στην καθ ημέρα πράξη, αλλά και να χρησιμεύσει σαν κοινή γλώσσα επικοινωνίας για κλινικές μελέτες και εργαστηριακή διερεύνηση της παθογένειας των νοσημάτων. Έτσι το 2008 προέκυψε η 4 η, αναθεωρημένη έκδοση 28
29 της ταξινόμησης κατά WHO (WHO classification of Tumors of the Hematopoietic and Lymphoid Tissues). Ωστόσο, νέα δεδομένα δημοσιεύονταν συνεχώς, ακόμη και κατά τη διαδικασία της αναθεώρησης. Έως ότου αυτά τα νέα δεδομένα γίνουν αποδεκτά από την επιστημονική κοινότητα, έπρεπε να περάσει κάποιο χρονικό διάστημα και γι αυτό το λόγο δημιουργήθηκαν κάποιες νέες, «προσωρινές» κλινικές οντότητες ( provisional entities ), για τις οποίες απαιτούνται περισσότερες κλινικές μελέτες που θα αναδείξουν τη σημασία τους 13. Σημαντικές διαφορές της ταξινόμησης WHO του 2008 σε σχέση με αυτή του 2001 είναι οι εξής: α) Ασθενείς με ανθεκτική κυτταροπενία στους οποίους υπάρχει υποψία ότι πάσχουν από ΜΔΣ, αλλά δεν παρουσιάζουν διαγνωστικά μορφολογικά ευρήματα, μπορεί να θεωρηθεί ότι έχουν τεκμηριωμένη απόδειξη ΜΔΣ αν έχουν κυτταρογενετικές ανωμαλίες που σχετίζονται με ΜΔΣ (πίνακας 5). β) Μια ευρύτερη κατηγορία ΜΔΣ, η ανθεκτική κυτταροπενία με μονογραμμική δυσπλασία (Refractory Cytopenia with Unilineage Dysplasia - RCUD), προστέθηκε για να ενσωματώσει ασθενείς οι οποίοι παρουσιάζουν μονογραμμική δυσπλασία που σχετίζεται με ανθεκτική αναιμία (μονογραμμική δυσπλασία της ερυθράς σειράς), ανθεκτική ουδετεροπενία (μονογραμμική δυσπλασία ουδετεροφίλων) ή ανθεκτική θρομβοπενία (μονογραμμική δυσμεγακαρυοποίηση), και οι οποίοι έχουν κάτω από 1% βλάστες στο περιφερικό αίμα και κάτω από 5% στο μυελό των οστών. Τα κριτήρια επίσης επιτρέπουν να συμπεριληφθούν σε αυτή την κατηγορία ασθενείς που έχουν μονογραμμική δυσπλασία στο μυελό αλλά δύο κυτταροπενίες στο περιφερικό αίμα. Αντίθετα, ασθενείς με παγκυτταροπενία και μονογραμμική δυσπλασία στο μυελό χαρακτηρίζονται πλέον ως αταξινόμητο ΜΔΣ (MDS, U - Unclassifiable). γ) Η κατηγορία της ανθεκτικής κυτταροπενίας με πολυγραμμική δυσπλασία δεν διακρίνεται πλέον ανάλογα με το αν 15% ή περισσότερα από τα πρόδρομα ερυθρά είναι δακτυλιοειδείς σιδηροβλάστες, γιατί αποδείχθηκε ότι όταν υπάρχει πολυγραμμική δυσπλασία, η παρουσία ή η απουσία δακτυλιοειδών σιδηροβλαστών δεν τροποποιεί την κλινική πορεία και την πρόγνωση των ασθενών. Επομένως η κατηγορία RCMD-RS της ταξινόμησης του 2001 τώρα ενσωματώνεται στην κατηγορία RCMD. δ) Ασθενείς με βλάστες από 2% έως 4% στο περιφερικό αίμα, ακόμα και αν έχουν βλάστες κάτω από 5% στο μυελό των οστών πρέπει να διαγιγνώσκονται ως RAEB-1, αν υπάρχουν κι άλλα κλινικά και εργαστηριακά ευρήματα συνηγορητικά ΜΔΣ. 29
30 ε) Μια προαιρετική οντότητα, η ανθεκτική κυτταροπενία της παιδικής ηλικίας (Refractory Cytopenia of Childhood - RCC) προστέθηκε για να συμπεριλάβει παιδιά με κυτταροπενία/-ες με βλάστες κάτω από 2% στο περιφερικό αίμα και κάτω από 5% στο μυελό των οστών, καθώς και δυσπλασία σε δύο ή περισσότερες σειρές. Για παιδιά με βλάστες 2-19% στο περιφερικό αίμα και/ή 5-19% στο μυελό των οστών, πρέπει να χρησιμοποιούνται τα ίδια διαγνωστικά κριτήρια κατά WHO που ισχύουν και για τους ενήλικες. Εξάλλου, μια μειοψηφία ασθενών με ΜΔΣ έχουν υποκυτταρικό ή ινωτικό μυελό των οστών κατά την αρχική διάγνωση. Το υποπλαστικό ΜΔΣ δεν έχει ανεξάρτητη προγνωστική σημασία, αλλά τέτοιες περιπτώσεις ενδέχεται να προκαλέσουν διαγνωστικό πρόβλημα, γιατί μπορεί να παρουσιάζουν μορφολογικές ομοιότητες με την απλαστική αναιμία. Επίσης το ινωτικό ΜΔΣ μπορεί να διαγνωστεί με δυσκολία, επειδή η αναρρόφηση του μυελού των οστών δεν μπορεί να δώσει κύτταρα για να εκτιμηθεί η παρουσία δυσπλασίας ή το ποσοστό των βλαστών. Επιπλέον η διαφορική διάγνωση από άλλα νεοπλάσματα με ίνωση, όπως η οξεία πανμυέλωση με μυελοΐνωση, είναι συνήθως δύσκολη. Έτσι η αναθεωρημένη ταξινόμηση κατά WHO του 2008 δεν αναγνωρίζει το υποπλαστικό και το ινωτικό ΜΔΣ ως διακριτές οντότητες, αλλά συνιστά αυτές οι περιπτώσεις να ταξινομούνται με βάση τις κατευθυντήριες οδηγίες της WHO για τα ΜΔΣ, ακολουθούμενες από τους όρους «υποπλαστικό» ή «με μυελοΐνωση», π.χ. «RAEB-2 με μυελοΐνωση». Παρ όλες τις προαναφερθείσες διευκρινίσεις για τα διαγνωστικά κριτήρια των ΜΔΣ, υπάρχει ένας αριθμός ασθενών με επίμονη/-ες κυτταροπενία/-ες στους οποίους λείπουν οι μορφολογικές ή κυτταρογενετικές αποδείξεις για να τεθεί η οριστική διάγνωση ΜΔΣ. Έτσι κάποιοι συγγραφείς πρότειναν τον όρο «ιδιοπαθής κυτταροπενία άγνωστης σημασίας» (Idiopathic Cytopenia of Unknown Significance - ICUS) γι αυτές τις περιπτώσεις ασθενών που δεν πληρούν τα ελάχιστα διαγνωστικά κριτήρια για ΜΔΣ. Αυτοί οι ασθενείς πρέπει να παρακολουθούνται τακτικά για τυχόν επιβεβαίωση της διάγνωσης ΜΔΣ στο άμεσο μέλλον. Η νέα ταξινόμηση κατά WHO παρουσιάζεται στον πίνακα 6. 30
31 Πίνακας 5. Επαναλαμβανόμενες χρωμοσωμικές ανωμαλίες που θεωρούνται ως τεκμήρια για τη διάγνωση ΜΔΣ στο κλινικό πλαίσιο επίμονης κυτταροπενίας μη καθορισμένης προέλευσης, αλλά απουσία μορφολογικών ευρημάτων που είναι χαρακτηριστικά για ΜΔΣ 13. Μη ισορροπημένες ανωμαλίες Ισορροπημένες ανωμαλίες -7 ή del(7q) t(11;16)(q23;p13.3) -5 ή del(5q) t(3;21)(q26.2;q22.1) i(17q) ή t(17p) t(1;3)(p36.3;q21.1) -13 ή del(13q) t(2;11)(p21;q23) del(11q) inv(3)(q21q26.2) del(12p) ή t(12p) t(6;9)(p23;q34) del(9q) idic(x)(q13) 31
32 Πίνακας 6. Ταξινόμηση των ΜΔΣ κατά WHO έτους Κατηγορία Ονομασία Περιφερικό αίμα RCUD Ανθεκτική κυτταροπενία με Μία ή δύο μονογραμμική δυσπλασία κυτταροπενίες RA Ανθεκτική αναιμία Βλάστες <1% RN Ανθεκτική ουδετεροπενία RT Ανθεκτική θρομβοπενία RARS Ανθεκτική αναιμία με δακτυλιοειδείς σιδηροβλάστες RCMD Ανθεκτική κυτταροπενία με πολυγραμμική δυσπλασία RAEB-1 RAEB-2 Ανθεκτική αναιμία με περίσσεια βλαστών-1 Ανθεκτική αναιμία με περίσσεια βλαστών-2 Αναιμία Όχι βλάστες Κυτταροπενία/-ες Βλάστες <5% Όχι ραβδία Auer Κυτταροπενία/-ες Βλάστες <5% Όχι ραβδία Auer Μονοκύτταρα <1x10 9/L Κυτταροπενία/-ες Βλάστες 5-19% Ραβδία Auer ± Μονοκύτταρα <1x10 9/L Μυελός των οστών Μονογραμμική δυσπλασία (>10% των κυττάρων σε μία σειρά) Βλάστες <5% Δακτυλιοειδείς σιδηροβλάστες <15% Δακτυλιοειδείς σιδηροβλάστες 15% Δυσπλασία ερυθράς σειράς μόνο Βλάστες <5% Δυσπλασία σε 10% των κυττάρων σε 2 σειρές Βλάστες <5% Όχι ραβδία Auer ±15% δακτυλιοειδείς ερυθροβλάστες Μονογραμμική ή πολυγραμμική δυσπλασία Βλάστες 5-9% Όχι ραβδία Auer Μονογραμμική πολυγραμμική δυσπλασία Βλάστες 10-19% Ραβδία Auer ± ή MDS-U Αταξινόμητο ΜΔΣ Κυτταροπενίες Βλάστες <1% MDS associated with isolated del(5q) ΜΔΣ που σχετίζεται με μεμονωμένη έλλειψη των μακρών σκελών του χρωμοσώματος 5 Αναιμία Φυσιολογικός αυξημένος αριθμός αιμοπεταλίων Βλάστες <1% ή Ανομοιόμορφη δυσπλασία σε <10% των κυττάρων μιας ή περισσότερων σειρών συνοδευόμενη από μια κυτταρογενετική ανωμαλία που θεωρείται τεκμήριο για τη διάγνωση ΜΔΣ Φυσιολογικά προς αυξημένα μεγακαρυοκύτταρα με υπολοβίωση πυρήνων Βλάστες <5% Μεμονωμένη κυτταρογενετική ανωμαλία del(5q) Όχι ραβδία Auer 32
33 3.6. Ορισμός μορφολογικών χαρακτηριστικών ΜΔΣ Την ίδια χρονιά (2008) δημοσιεύθηκαν οι προτάσεις ομοφωνίας της Διεθνούς Ομάδας Εργασίας για τη Μορφολογία των ΜΔΣ (International Working Group on Morphology of Myelodysplastic Syndrome) (IWGM-MDS) για τον ορισμό και την αρίθμηση των μυελοβλαστών και των δακτυλιοειδών σιδηροβλαστών 14. Αυτή η Διεθνής Ομάδα Εργασίας αποτελούνταν από αιματολόγους και αιματοπαθολογοανατόμους ειδικούς στα ΜΔΣ, οι οποίοι αναθεώρησαν τα μορφολογικά χαρακτηριστικά του μυελού των οστών όλων των υποκατηγοριών ΜΔΣ, με στόχο να ορίσουν ελάχιστα διαγνωστικά κριτήρια για τα ΜΔΣ, να αναπτύξουν προτυποποιημένους ορισμούς για τους μυελοβλάστες, τα προμυελοκύτταρα και τους δακτυλιοειδείς σιδηροβλάστες, αφού η ταξινόμηση κατά WHO δεν έδινε συγκεκριμένες συστάσεις. Οι συστάσεις αυτές είναι οι εξής: α) Τα βλαστικά κύτταρα ορίζονται ως ακοκκιοκυτταρικά ή κοκκιοκυτταρικά. Χαρακτηρίζονται από μεγάλη αναλογία πυρήνα προς κυτταρόπλασμα, έχουν εύκολα ορατό πυρηνίσκο και ποικίλλουσα λεπτή πυρηνική χρωματίνη. Το σχήμα του πυρήνα μπορεί επίσης να ποικίλλει. Τα χαρακτηριστικά του κυτταροπλάσματος περιλαμβάνουν βασεόφιλη στίξη, μπορεί να υπάρχουν κοκκία ή ραβδία Auer, αλλά δεν ανιχνεύεται ζώνη Golgi. Τα ακοκκιοκυτταρικά βλαστικά κύτταρα αντιστοιχούν σε βλάστες τύπου Ι με βάση την ταξινόμηση κατά FAB. Τα κοκκιοκυτταρικά βλαστικά κύτταρα είναι κύτταρα που έχουν τα πυρηνικά χαρακτηριστικά των βλαστών αλλά παρουσιάζουν επίσης κυτταροπλασματικά κοκκία. Αυτή η μορφολογική κατηγορία συμπεριλαμβάνει βλάστες τύπου ΙΙ και τύπου ΙΙΙ με βάση την προηγούμενη ταξινόμηση. β) Τα προμυελοκύτταρα χαρακτηρίζονται από κεντρικό ή έκκεντρο πυρήνα και χρωματίνη, που μπορεί να είναι λεπτή ή ενδιάμεση. Ο πυρηνίσκος είναι εύκολα ορατός και προέχων. Το βασικό χαρακτηριστικό που καθορίζει το φυσιολογικό προμυελοκύτταρο είναι η παρουσία ορατής ζώνης Golgi. Στις περισσότερες περιπτώσεις υπάρχει βασεόφιλο κυτταρόπλασμα. Τα δυσπλαστικά προμυελοκύτταρα έχουν μειωμένη ή ακανόνιστη βασεόφιλη στίξη στο κυτταρόπλασμα, πτωχή ανάπτυξη ζώνης Golgi, υπερκοκκίωση ή υποκοκκίωση και ακανόνιστη κατανομή κοκκίων. γ) Προκειμένου να καθοριστεί με μικρό πιθανό σφάλμα το ακριβές ποσοστό βλαστών στο μυελό των οστών, πρέπει να μελετώνται μορφολογικά τουλάχιστον 500 εμπύρηνα κύτταρα και συνολικά να περιλαμβάνονται τουλάχιστον 100 μη ερυθροειδή 33
34 κύτταρα για να βελτιωθεί η ακρίβεια στη μέτρηση. Είναι παρομοίως ουσιώδες να εξετάζονται τουλάχιστον 500 κύτταρα σε ασθενείς που έχουν βλάστες στο περιφερικό αίμα, αφού ακόμη και μικρές διαφορές στο ποσοστό των βλαστών μπορεί να έχουν προγνωστική σημασία. δ) Οι δακτυλιοειδείς σιδηροβλάστες πρέπει να έχουν τουλάχιστον 5 κοκκία σε κατανομή γύρω από τον πυρήνα. Διακρίνονται 3 τύποι σιδηροβλαστών: οι σιδηροβλάστες τύπου 1, που έχουν λιγότερα από 5 κοκκία σιδήρου στο κυτταρόπλασμα, οι σιδηροβλάστες τύπου 2, που έχουν 5 ή περισσότερα κοκκία σιδήρου, αλλά όχι σε περιπυρηνική κατανομή, και οι σιδηροβλάστες τύπου 3, που έχουν 5 ή περισσότερα κοκκία σε περιπυρηνική θέση, περιβάλλοντας τον πυρήνα ή καταλαμβάνοντας τουλάχιστον το ένα τρίτο της πυρηνικής περιμέτρου. Η Ομάδα συνιστά να καταμετρώνται όλες οι πρόδρομες μορφές της ερυθράς σειράς και η καταμέτρηση να περιλαμβάνει τουλάχιστον 100 εμπύρηνα πρόδρομα ερυθροειδή κύτταρα. Για τον ορισμό της ανθεκτικής αναιμίας με δακτυλιοειδείς σιδηροβλάστες (RARS) ο αριθμός των απαιτούμενων δακτυλιοειδών σιδηροβλαστών παραμένει στο 15%, όπως είχε οριστεί προηγουμένως στις ταξινομήσεις FAB και WHO Προτάσεις για τροποποίηση της ταξινόμησης WHO έτους 2008 Πρόσφατα, οι Maasen και συν. δημοσίευσαν μια μελέτη που αμφισβητεί κάποια χαρακτηριστικά της ταξινόμησης κατά WHO του Συγκεκριμένα, οι συγγραφείς ανέλυσαν δεδομένα από ασθενείς που διαγνώστηκαν με ΜΔΣ μεταξύ 1970 και 2010 στο Düsseldorf στη Γερμανία, οι οποίοι είχαν ποσοστό βλαστών στο μυελό κάτω από 5%. Όλοι οι ασθενείς επαναταξινομήθηκαν με βάση την ταξινόμηση WHO του 2008, σύμφωνα με την οποία 10% των ασθενών είχε ανθεκτική κυτταροπενία με μονογραμμική δυσπλασία (RCUD) και 6% είχε αταξινόμητο ΜΔΣ. Οι συγγραφείς υπογραμμίζουν ότι το αταξινόμητο ΜΔΣ ουσιαστικά αποτελεί μια ετερογενή ομάδα, η οποία μπορεί να διακριθεί σε 3 υποκατηγορίες: 1. ΜΔΣ με μονογραμμική δυσπλασία που σχετίζεται με παγκυτταροπενία στο περιφερικό αίμα (MDS-U Pan) 2. ΜΔΣ με μονογραμμική ή πολυγραμμική δυσπλασία και ποσοστό βλαστών στο περιφερικό αίμα 1% (MDS-U PB) 34
35 3. ΜΔΣ με αδιαμφισβήτητη δυσπλασία σε κάτω από 10% των κυττάρων του μυελού των οστών αλλά χωρίς κυτταρογενετικές ανωμαλίες που θεωρούνται απόδειξη παρουσίας ΜΔΣ (MDS-U minimal dysplasia). Στην παρούσα εργασία υπήρχαν 125 ασθενείς με αταξινόμητο ΜΔΣ, μεταξύ των οποίων 98 ταξινομήθηκαν ως MDS-U PB, 26 ως MDS-U Pan, και μόνο 2 ασθενείς ως MDS-U minimal dysplasia, οι οποίοι εξαιρέθηκαν από την ανάλυση. Ανάμεσα στους ασθενείς με RCUD, μόνο 9% είχε ανθεκτική ουδετεροπενία (RN) και 6% είχε ανθεκτική θρομβοπενία (RT). Δεν παρατηρήθηκε συσχέτιση μεταξύ δυσπλασίας στο μυελό και κυτταροπενίας στο περιφερικό αίμα, αφού η δυσπλασία της ερυθράς σειράς συνοδευόταν από μεμονωμένη αναιμία στο 29%, η δυσπλασία των μεγακαρυοκυττάρων από μεμονωμένη θρομβοπενία στο 9% και η δυσπλασία των ουδετεροφίλων από μεμονωμένη ουδετεροπενία στο 24%. Και στις 3 υποκατηγορίες, η πλειονότητα των ασθενών είτε είχε παγκυτταροπενία είτε δεν είχε καμία κυτταροπενία. Εξάλλου, δε βρέθηκε καμία διαφορά στην πρόγνωση μεταξύ RCMD και αταξινόμητου ΜΔΣ και μεταξύ των υποκατηγοριών της μονογραμμικής δυσπλασίας RA, RT, RN. Έτσι οι Maasen και συν. προτείνουν μια απλοποιημένη ταξινόμηση των ΜΔΣ χωρίς περίσσεια βλαστικών κυττάρων: α) Οι υποκατηγορίες RA, RT, RN πρέπει να ενοποιηθούν σε μία κατηγορία RCUD, αφενός γιατί ο τύπος της δυσπλασίας δεν αντιστοιχεί στην παρουσία αντίστοιχης κυτταροπενίας στο περιφερικό αίμα και αφετέρου γιατί η συνολική επιβίωση και ο κίνδυνος εξέλιξης σε ΟΜΛ δε διαφέρουν σημαντικά μεταξύ των τριών υποομάδων. β) Συνιστούν την ενσωμάτωση του αταξινόμητου ΜΔΣ στην υποκατηγορία RCMD, γιατί δεν παρατήρησαν σημαντικές διαφορές ως προς τις αιματολογικές και κυτταρογενετικές παραμέτρους και τη συνολική επιβίωση και εξέλιξη σε ΟΜΛ. Όπως επισημαίνουν οι συγγραφείς, αυτό μπορεί να οφείλεται στο υψηλό ποσοστό πολυγραμμικής δυσπλασίας (88%) μεταξύ των ασθενών με αταξινόμητο ΜΔΣ (MDS- U PB). Παρόλο που οι ασθενείς με MDS-U PB με μονογραμμική δυσπλασία είναι συγκρίσιμοι με αυτούς που πάσχουν από RCMD, συμπεριφέρονται χειρότερα από αυτούς με RCUD. Η μακρότερη επιβίωση ενός ασθενή με αταξινόμητο ΜΔΣ με μονογραμμική δυσπλασία (MDS-U PB) ήταν 60 μήνες, ενώ περισσότεροι από τους μισούς ασθενείς με RCUD ήταν ακόμη εν ζωή μετά από εκείνη τη χρονική στιγμή. Σε σύγκριση με την κατηγορία RCUD, η διάμεση επιβίωση για το αταξινόμητο ΜΔΣ με 35
36 παγκυτταροπενία (MDS-U Pan) ήταν η μισή (30 μήνες), και ο κίνδυνος εξέλιξης σε ΟΜΛ ήταν διπλάσιος (18% μετά από 5 έτη). γ) Όσον αφορά στις κλινικές οντότητες RARS, RCMD και del(5q) οι συγγραφείς δεν προτείνουν κάποια αλλαγή στα διαγνωστικά κριτήρια WHO του 2008, εκτός από την ενσωμάτωση του αταξινόμητου ΜΔΣ στην κατηγορία RCMD Μυελοδυσπλαστικά/Μυελοϋπερπλαστικά σύνδρομα (MDS/MPN) με βάση την ταξινόμηση κατά WHO του 2008 Η κατηγορία μυελοδυσπλαστικά/μυελοϋπερπλαστικά νοσήματα (MDS/MPN) εισήχθη στην 3 η έκδοση του 2001 για να συμπεριλάβει μυελικής προέλευσης νεοπλάσματα με κλινικά, εργαστηριακά και μορφολογικά ευρήματα που αλληλεπικαλύπτονται μεταξύ ΜΔΣ και μυελοϋπερπλαστικών νοσημάτων. Αυτή η ομάδα νοσημάτων περιλαμβάνει τη χρόνια μυελομονοκυτταρική λευχαιμία (CMML), την άτυπη χρόνια μυελογενή λευχαιμία (acml), τη νεανική μυελομονοκυτταρική λευχαιμία (JMML) και μια προαιρετική οντότητα, την ανθεκτική αναιμία με δακτυλιοειδείς σιδηροβλάστες και θρομβοκυττάρωση (RARS-T). Με την 4 η έκδοση της ταξινόμησης κατά WHO έγιναν οι εξής μεταβολές στα διαγνωστικά κριτήρια για τα υβριδικά μυελοδυσπλαστικά/μυελοϋπερπλαστικά νοσήματα (οι ορισμοί της JMML και του αταξινόμητου MDS/MPN δεν άλλαξαν): α) Κάποιες περιπτώσεις CMML με ηωσινοφιλία μετατοπίζονται στην κατηγορία «Μυελογενή/λεμφογενή νεοπλάσματα με ηωσινοφιλία και επαναδιάταξη του PDG-FRB». Πρόκειται για ασθενείς με ανεξήγητη εμμένουσα ηωσινοφιλία, που παλαιότερα θεωρούνταν να πάσχουν από υπερηωσινοφιλικό σύνδρομο ή χρόνια ηωσινοφιλική λευχαιμία. Στους περισσότερους από αυτούς τους ασθενείς ανιχνεύονται γενετικές μεταλλάξεις που αφορούν στον υποδοχέα του αυξητικού παράγοντα που προέρχεται από τα αιμοπετάλια Α (Platelet-Derived Growth Factor A - PDGFRA) και Β (Platelet-Derived Growth Factor B - PDGFRB) ή στον υποδοχέα του αυξητικού παράγοντα του ινοβλάστη (Fibroblast Growth Factor 1 - FGFR1). Έτσι μειώνεται το φάσμα των συνδρόμων αλληλεπικάλυψης MDS/MPN 16. β) Η κατηγοριοποίηση της CMML σε δύο διακριτές ομάδες διαφορετικής πρόγνωσης βασίζεται στο ποσοστό των βλαστών. Έτσι η υποκατηγορία CMML-1 χαρακτηρίζεται από βλάστες και προμονοκύτταρα κάτω από 5% στο περιφερικό αίμα και <10% στο μυελό των οστών, ενώ η CMML-2 χαρακτηρίζεται από ποσοστό 36
37 βλαστών και προμονοκυττάρων 5-19% στο περιφερικό αίμα και 10-19% στο μυελό των οστών. γ) Η κατηγορία άτυπη CML μετονομάστηκε σε «άτυπη CML με BCR-ABL1 αρνητικό», για να διακριθεί από την άτυπη CML με BCR-ABL1 θετικό. δ) Ως προς την κατηγορία RARS-T υπήρχε σημαντική διχογνωμία μεταξύ των ερευνητών, αφού κάποιοι υποστήριζαν ότι πρέπει να μετακινηθεί στα μυελοϋπερπλαστικά νοσήματα, ενώ άλλοι ότι δεν αποτελεί διακριτή οντότητα, αλλά μυελοϋπερπλαστικό νόσημα που έχει υποστεί γενετική εξέλιξη/τροποποίηση και στην πορεία της εξέλιξης απέκτησε δακτυλιοειδείς σιδηροβλάστες. Η ανίχνευση της μετάλλαξης JAK2 V617F σε περίπου 60% των περιπτώσεων την τοποθετεί πιο κοντά στην κατηγορία των μυελοϋπερπλαστικών νοσημάτων (MPN) 16. Ωστόσο η συμπεριφορά των αιμοποιητικών κυττάρων των ασθενών αυτών σε καλλιέργειες in vitro έχει χαρακτηριστικά που προσομοιάζουν πιο πολύ με ΜΔΣ. Έτσι, η κατηγορία RARS-T παραμένει «προσωρινή οντότητα» που ανήκει στα αταξινόμητα MDS/MPN. Τα κριτήρια για τη διάγνωση RARS-T τροποποιήθηκαν και περιλαμβάνουν ανθεκτική αναιμία, δυσερυθροποίηση στο μυελό των οστών με δακτυλιοειδείς σιδηροβλάστες σε ποσοστό τουλάχιστον 15% και μεγακαρυοκύτταρα με χαρακτηριστικά που μοιάζουν με πρωτοπαθή μυελοΐνωση και ιδιοπαθή θρομβοκυτταραιμία. Το όριο του αριθμού των αιμοπεταλίων στο αίμα μειώθηκε σε 450 x 10 9 /L (από 600 x 10 9 /L που ήταν στην έκδοση του 2001). Στην κλινική πράξη είναι δύσκολο να διαφοροδιαγνωστεί από τη RARS, όπου συχνά αναφέρονται μετρίως αυξημένα επίπεδα αιμοπεταλίων Αναθεωρημένο διεθνές σύστημα προγνωστικής ταξινόμησης IPSS (Revised IPPS) Το 2012 οι Greenberg και συν. 17 δημοσίευσαν μια αναθεώρηση του Διεθνούς Συστήματος Προγνωστικής Ταξινόμησης κατά IPSS (Revised International Prognostic Scoring System, IPSS-R), η οποία προέκυψε από την ανάλυση δεδομένων από ασθενείς (έναντι 816 που είχαν αναλυθεί στο IPSS). H αναθεωρημένη εκδοχή του IPSS διαφέρει από την αρχική ως προς τα εξής: α) Περιλαμβάνει νέες κατηγορίες ποσοστού βλαστών στο μυελό των οστών ( 2%, 2-5%, 5-10%, 10-20% και >20%) και συγκεκριμένα χωρίζει την κατηγορία βλαστών κάτω από 5% σε δύο υποκατηγορίες ( 2% και 2-5%), ενώ ενοποιεί τις υποκατηγορίες 11-20% και >20% της αρχικής εκδοχής σε μια ενιαία κατηγορία. 37
38 β) Περιλαμβάνει 5 κυτταρογενετικές προγνωστικές υποκατηγορίες (έναντι 3 στην αρχική εκδοχή), μεταξύ των οποίων συμπεριλαμβάνονται και άλλες κυτταρογενετικές ανωμαλίες (συνολικά 16 στον αριθμό έναντι 6 αρχικά), των οποίων η προγνωστική σημασία δεν είχε ελεγχθεί στην αρχική εκδοχή, λόγω του μικρότερου αριθμού ασθενών. γ) Εντάσσονται υποκατηγορίες ανάλογα με τη βαρύτητα της κυτταροπενίας, με βάση διαβαθμίσεις που έχουν κλινική σημασία και στατιστικά σημαντική διαφορά. Συγκεκριμένα για την αιμοσφαιρίνη (Hb) δημιουργήθηκαν 3 ζώνες βαρύτητας (<8, 8-10, 10 g/dl), για τον απόλυτο αριθμό ουδετεροφίλων (ANC) δύο ( 800 και <800/mm 3 ) και για τον απόλυτο αριθμό αιμοπεταλίων (PLT) 3 ζώνες βαρύτητας (<50.000, και /mm 3 ). δ) Συμπεριλαμβάνει χαρακτηριστικά που διαφοροποιούν την πρόγνωση, όπως την ηλικία, την κατάσταση ικανότητας (performance status), τη φερριτίνη ορού, τη γαλακτική αφυδρογονάση (LDH) και τη β2-μικροσφαιρίνη. ε) Τελικά προκύπτει ένα προγνωστικό μοντέλο που περιλαμβάνει 5 (έναντι 4) προγνωστικές κατηγορίες με βελτιωμένη προγνωστική ισχύ. Το αναθεωρημένο IPSS (IPSS-R) παρουσιάζεται αναλυτικά στον πίνακα 7, ενώ η νέα ταξινόμηση με βάση τον καρυότυπο παρουσιάζεται στον πίνακα 8. 38
39 Πίνακας 7. Αναθεωρημένο διεθνές σύστημα προγνωστικής ταξινόμησης IPSS (Revised IPPS). Παράμετρος 0 0,5 1 1, Καρυότυπος Πολύ καλός - Καλός - Ενδιάμεσος Κακός Πολύ κακός Βλάστες μυελού των >2%- 2 - οστών (%) <5% % >10% - Αιμοσφαιρίνη (g/dl) < Αιμοπετάλια (x10 3 ανά mm 3 ) < Ουδετερόφιλα (x100 ανά mm 3 ) 0,8 <0, Πίνακας 8. Σύστημα βαθμολόγησης ΜΔΣ με βάση τον καρυότυπο στο IPSS-R. Προγνωστική κατηγορία Κυτταρογενετικές ανωμαλίες Διάμεση επιβίωση (έτη) καρυότυπου Πολύ καλός -Y, del(11q) 5,4 Καλός Φυσιολογικός, del(5q), del(12p), 4,8 del(20q), διπλή ανωμαλία που περιλαμβάνει del(5q) Ενδιάμεσος del(7q), +8, +19, i(17q), 2,7 οποιοσδήποτε άλλος μονήρης ή διπλός ανεξάρτητος κλώνος Κακός -7, inv(3)/t(3q)/del(3q), διπλή 1,5 ανωμαλία που περιλαμβάνει -7/del(7q), σύνθετη: 3 ανωμαλίες Πολύ κακός Σύνθετη: >3 ανωμαλίες 0,7 4. Επιδημιολογία των μυελοδυσπλαστικών συνδρόμων 4.1. Γενικά για την επίπτωση ΜΔΣ Η επίπτωση των ΜΔΣ δεν είναι ούτε γνωστή ούτε παρόμοια παγκοσμίως και αυτό μπορεί να αποδοθεί σε πολλούς λόγους: 1. Υπάρχουν συχνά διαγνωστικές δυσκολίες, που οδηγούν σε υποδιάγνωση ή λανθασμένη ταξινόμηση πολλών περιπτώσεων με οριακά χαρακτηριστικά σε άλλες κατηγορίες παθήσεων, όπως π.χ. απλαστική αναιμία, αναιμία λόγω φλεγμονής, μυελοϋπερπλαστικά νεοπλάσματα και οξεία μυελογενής λευχαιμία. 2. Παρατηρείται συχνά δυσκολία να τεθεί η ακριβής διάγνωση, ιδίως όταν τα μορφολογικά χαρακτηριστικά είναι ασαφή, οριακά ή ανεπαρκή 18. Αυτό 39
40 μπορεί να συμβεί συχνότερα σε περιπτώσεις ανθεκτικής αναιμίας (RA) και ακόμη περισσότερο σε ανθεκτική μονογραμμική δυσπλασία (RCUD). 3. Δυσπλαστικά μορφολογικά χαρακτηριστικά στο περιφερικό αίμα μπορεί να συνοδεύουν μεγάλο αριθμό χρόνιων παθήσεων ή καταστάσεων, όπως φλεγμονώδους, ενδοκρινούς, αυτοάνοσης ή νεοπλασματικής αιτιολογίας, ιδίως σε ηλικιωμένα άτομα, ή μπορεί ακόμη και να αποτελούν συνέπεια της προχωρημένης ηλικίας και μόνον 18. Η διάγνωση του ΜΔΣ σε πολύ ηλικιωμένα άτομα μπορεί να μην επιβεβαιωθεί, λόγω της απροθυμίας των ασθενών ή και των ιατρών να κάνουν εξέταση μυελού των οστών που τεκμηριώνει τη διάγνωση Η συστηματική καταγραφή των ΜΔΣ άρχισε σχετικά πρόσφατα, ακόμη και σε χώρες που έχουν ανεπτυγμένα και ενεργά αρχεία καταγραφής νεοπλασμάτων. Π.χ. στις ΗΠΑ η καταγραφή των ΜΔΣ από το SEER (Surveillance, Epidemiology, and End Results Program), τη βάση δεδομένων του National Cancer Institute των ΗΠΑ που μελετά την επίπτωση, τη θνησιμότητα και την επιβίωση των νεοπλασματικών νοσημάτων, έγινε υποχρεωτική το Σε άλλες χώρες δεν είναι ακόμα υποχρεωτική η καταγραφή των ΜΔΣ, αλλά γίνεται στα πλαίσια επιδημιολογικών μελετών σε τοπικό επίπεδο. Το 1984 οι Lipschitz και συν. δημοσίευσαν μια μελέτη σχετικά με την επίδραση της ηλικίας στην ανθρώπινη αιμοποίηση. Συγκεκριμένα οι ερευνητές εξέτασαν το μυελό των οστών σε 30 άνδρες χωρίς αιματολογικό πρόβλημα (εκ των οποίων οι 15 ήταν ηλικίας κάτω των 45 ετών και οι υπόλοιποι 15 ήταν άνω των 70 ετών) και σε 18 υγιείς ηλικιωμένους άνδρες άνω των 70 ετών με ανεξήγητη αναιμία. Τα κριτήρια με τα οποία όρισαν την ανεξήγητη αναιμία ήταν τα εξής: α) να μην υπάρχει σιδηροπενία, β) οι αποθήκες σιδήρου να είναι φυσιολογικές, γ) τα επίπεδα βιταμίνης Β12 και φυλλικού οξέος να είναι φυσιολογικά, δ) ο δείκτης παραγωγής δικτυοερυθροκυττάρων να είναι κάτω από 2,5 και η έμμεση χολευθρίνη κάτω από 0,6 mg/dl, ε) η μορφολογική εξέταση του μυελού των οστών να μην αναδεικνύει άλλη αιτία για την αναιμία. Τα ηλικιωμένα άτομα χωρίς αναιμία είχαν απόλυτο αριθμό λευκοκυττάρων, ουδετεροφίλων και αιμοπεταλίων που βρίσκονταν ενδιάμεσα μεταξύ των τιμών που βρέθηκαν στους νέους μάρτυρες (ομάδα ελέγχου) και στους ηλικιωμένους με ανεξήγητη αναιμία. Επειδή η μείωση των επιπέδων τεστοστερόνης έχει ενοχοποιηθεί για την εμφάνιση μικρής αναιμίας στους ηλικιωμένους, η ορμόνη αυτή μετρήθηκε σε όλα τα άτομα που εξετάστηκαν και βρέθηκε μέσα στα 40
41 φυσιολογικά όρια. Τα επίπεδα 2,3-διφωσφογλυκερικού οξέος (2,3 DPG) μετρήθηκαν σε 10 άτομα από την ομάδα των ηλικιωμένων αναιμικών ατόμων και σε 7 άτομα από τις άλλες δύο ομάδες ελέγχου. Στους ηλικιωμένους με αναιμία η τιμή του 2,3- διφωσφογλυκερικού οξέος ήταν στατιστικά σημαντικά υψηλότερη από ό,τι στους ηλικιωμένους χωρίς αναιμία, υποδεικνύοντας ότι η αναιμία αυτή ήταν παθολογική, καθώς θα αναμέναμε φυσιολογικά επίπεδα αν η χαμηλή αιμοσφαιρίνη αποτελούσε φυσιολογική προσαρμογή στην ηλικία. Οι ηλικιωμένοι που έπασχαν από αναιμία είχαν σημαντικά χαμηλότερο αριθμό προμυελοκυττάρων, μυελοκυττάρων και διατετμημένων ουδετεροφίλων συγκριτικά με τους νέους της ομάδας ελέγχου. Οι ηλικιωμένοι που δεν έπασχαν από αναιμία είχαν ενδιάμεσες τιμές μεταξύ των ηλικιωμένων με αναιμία και των νέων. Ένας τουλάχιστον μηχανισμός ανάπτυξης της αναιμίας των ηλικιωμένων είναι η μείωση της κυκλοφορούσας ερυθροποιητίνης ή μια διαταραχή στην ανταπόκριση του οργάνου-στόχου στην υποξία. Είναι πιθανόν επίσης να υπάρχει μια βασική κυτταρική ανωμαλία στην ανταπόκριση των ερυθροποιητικών κυττάρων στην ερυθροποιητίνη. Το γεγονός ότι ηλικιωμένα άτομα που δεν πάσχουν από αναιμία παρουσιάζουν επίσης μείωση της αιμοποίησης υποδεικνύει ότι η ηλικία συνεισφέρει σε αυτή τη διαταραχή 20. Οι Fernandes-Ferrero και Ramos έδειξαν ότι δυσπλαστικά χαρακτηριστικά παρατηρούνται στο μυελό των οστών υγιών ατόμων, που συχνότερα είναι ηλικιωμένα άτομα ή καπνιστές. Οι ερευνητές αυτοί βρήκαν δυσερυθροποίηση σε ποσοστό 0,4-7,6% των κυττάρων του μυελού ατόμων που είναι κάτω των 50 ετών, συγκριτικά με ποσοστό 4-28% σε κύτταρα μυελού ατόμων που είναι άνω των 50 ετών. Παρομοίως, βρήκαν δυσπλασία της κοκκιώδους σειράς σε ποσοστό 3-12,5% των κυττάρων σε άτομα κάτω των 50 ετών και στο 6-29% των κυττάρων ατόμων άνω των 50 ετών. Το ιστορικό καπνίσματος αύξανε το ποσοστό των δυσπλαστικών κυττάρων κατά 3,7% κατά μέσο όρο 21. Εξάλλου η επίπτωση των ΜΔΣ ποικίλλει σημαντικά ανά γεωγραφική περιοχή και αυτό αποδίδεται σε γενετικούς, επαγγελματικούς, περιβαλλοντικούς και παράγοντες του τρόπου ζωής που δεν έχουν ακόμη διευκρινιστεί πλήρως 4. Σύμφωνα με δημοσιευμένες μελέτες, η μέση ετήσια επίπτωση των ΜΔΣ που έχει αναφερθεί κυμαίνεται από ένα ελάχιστο 0,3 ανά κατοίκους στη Ρουμανία 33 μέχρι το μέγιστο που παρατηρήθηκε, που ήταν 12,6 ανά κατοίκους στην περιοχή του Bournemouth στο Ηνωμένο Βασίλειο 18. Η μεγάλη αυτή διαφορά μπορεί εν μέρει να 41
42 εξηγηθεί και από τη διαφορετική μεθοδολογία που ακολούθησαν οι ερευνητές σε κάθε περίπτωση και αυτό θα συζητηθεί αναλυτικά παρακάτω. Τα ΜΔΣ δεν είναι συχνά σε παιδιά και εφήβους και συγκεκριμένα αποτελούν λιγότερο από 5% των αιματολογικών κακοηθειών που διαγιγνώσκονται σε άτομα κάτω των 14 ετών. Τα πρωτοπαθή ΜΔΣ στα παιδιά πρέπει να διακρίνονται από περιπτώσεις δευτεροπαθών ΜΔΣ που εμφανίζονται στα πλαίσια συνδρόμων συγγενούς ή επίκτητης μυελικής ανεπάρκειας και από ΜΔΣ σχετιζόμενου με θεραπεία ( therapy-related MDS ) που ακολουθεί έκθεση σε κυτταροτοξικά φάρμακα λόγω προηγηθείσας νεοπλασματικής ή μη νεοπλασματικής πάθησης. Επιπλέον, παρόλο που το ΜΔΣ που σχετίζεται με το σύνδρομο Down έχει αναφερθεί στο παρελθόν ότι αποτελεί περίπου 20-25% των περιπτώσεων ΜΔΣ της παιδικής ηλικίας, αυτή η διαταραχή θεωρείται πλέον ως μια ενιαία βιολογική οντότητα συνώνυμη με το σύνδρομο Down που σχετίζεται με μυελογενή λευχαιμία και διακρίνεται από τις άλλες μορφές ΜΔΣ της παιδικής ηλικίας Ευρωπαϊκές επιδημιολογικές μελέτες Στα μέσα της δεκαετίας του 80, το Leukemia Research Fund (LRF) στο Ηνωμένο Βασίλειο διεξήγαγε μια μελέτη σε 26 επαρχίες στην Αγγλία και στην Ουαλία, διερευνώντας ένα πληθυσμό ατόμων, που αντιστοιχεί στο ¼ του πληθυσμού της Μεγάλης Βρετανίας. Νοσοκομειακοί αιματολόγοι ανέφεραν αναδρομικά περιπτώσεις ΜΔΣ που διαγνώστηκαν στα εργαστήριά τους σε ένα κεντρικό αρχείο καταγραφής. Αυτή η μέθοδος συλλογής δεδομένων παρουσιάζει κάποια προβλήματα, γιατί κάποιοι ασθενείς με ήπιο ΜΔΣ διαγιγνώσκονται σε τυχαίο αιματολογικό έλεγχο αλλά μπορεί να μην καταλήγουν σε εξειδικευμένο Αιματολογικό Τμήμα για περαιτέρω διερεύνηση ή εισαγωγή στο νοσοκομείο για πλήρη ταυτοποίηση του νοσήματος. Επιπρόσθετα, στη μελέτη αυτή δεν συμπεριελήφθησαν άτομα ηλικίας άνω των 80 ετών. Παρόλα αυτά, οι Cartwright και συν., εκ μέρους του LRF, βρήκαν πολύ υψηλότερη επίπτωση από ό,τι αναμενόταν. Συνολικά περιπτώσεις διαγνώστηκαν σε μια περίοδο 5 ετών, δίνοντας συνολική επίπτωση 3,6 νέες περιπτώσεις ανά πληθυσμού ετησίως. Σημειωτέον ότι υπήρχαν σημαντικές διακυμάνσεις στην επίπτωση μεταξύ των επαρχιών. Αυτό αποδίδεται στο ότι τα κέντρα που διέθεταν αιματολόγο με ιδιαίτερο ενδιαφέρον για τα ΜΔΣ κατέγραψαν την υψηλότερη επίπτωση. Σε πάνω από 90% των περιπτώσεων 42
43 επρόκειτο για άτομα ηλικίας άνω των 55 ετών και η αναλογία άνδρες προς γυναίκες ήταν 1,4:1. Σε μια επόμενη δημοσίευση του LRF το 1997 οι Cartwright και συν. μελέτησαν την επίπτωση ΜΔΣ σε άτομα άνω των 80 ετών και επέκτειναν την περίοδο συλλογής δεδομένων από 5 σε 10 χρόνια. Κατά την 10-ετή περίοδο, περιπτώσεις ΜΔΣ αναφέρθηκαν σε άτομα άνω των 80 ετών, με άλλα λόγια το 34,5% των περιπτώσεων καταγράφηκε σε μια ηλικιακή ομάδα που αντιστοιχούσε στο 3,9% του πληθυσμού της Βρετανίας. Η προτυπωμένη κατά ηλικία ετήσια επίπτωση για την ομάδα >80 ετών ήταν 61,72 ανά για τους άνδρες, 28,37 για τις γυναίκες και 38,85 συνολικά. Ακόμη και αυτό μπορεί να αποτελεί υποεκτίμηση, καθώς στην ομάδα ετών η προτυπωμένη κατά ηλικία επίπτωση είναι 41,7 ανά και μειώνεται στην ομάδα >90 ετών. Ο μόνος προφανής λόγος που δικαιολογεί αυτή τη μείωση είναι η απροθυμία των ιατρών να διερευνήσουν το πρόβλημα στους υπερήλικες 18. Η πιθανότητα ύπαρξης ενός μεγάλου αριθμού ασυμπτωματικών και αδιάγνωστων περιπτώσεων ΜΔΣ διερευνήθηκε από τους Williamson και συν., οι οποίοι μελέτησαν την επίπτωση ΜΔΣ στην περιοχή του Bournemouth για τη 10-ετή περίοδο και βρήκαν την υψηλότερη επίπτωση ΜΔΣ που έχει παρατηρηθεί ποτέ (συνολική επίπτωση 12,6 ανά ανά έτος και επίπτωση κατά ηλικία 89 ανά στην ηλικιακή ομάδα άνω των 80 ετών). Επίσης διεξήγαγαν μια προοπτική μελέτη τύπου κοόρτης (cohort study) αντλώντας έναν πληθυσμό μελέτης ατόμων άνω των 55 ετών από ένα συνολικό πληθυσμό ατόμων που παρακολουθούνταν σε ένα κέντρο οικογενειακής ιατρικής στην περιοχή του Bournemouth. Οι ερευνητές έλαβαν δείγμα αίματος από άτομα που έδωσαν τη συγκατάθεσή τους για συμμετοχή στη μελέτη και επανέλαβαν την εξέταση αίματος σε 657 από αυτά τα άτομα μετά από 5 χρόνια. Η επίπτωση ΜΔΣ στο μελετώμενο πληθυσμό του πολυϊατρείου υπολογίστηκε σε 14,7 ανά και, παρά το μικρό αριθμό ατόμων που συμμετείχαν, αυτό το αποτέλεσμα δεν απείχε πολύ από το 12,6 ανά που υπολογίστηκε συνολικά για την περιοχή του Bournemouth. Τα ευρήματα αυτής της μελέτης υποδεικνύουν ότι για κάθε περίπτωση ΜΔΣ που διαγιγνώσκεται αντιστοιχούν άλλες δύο ασυμπτωματικές περιπτώσεις που αναμένεται να αποκαλυφθούν με εντατικό προσυμπτωματικό έλεγχο (screening). Η μελέτη ωστόσο αυτή μπορεί να υπερεκτιμά την επίπτωση των ΜΔΣ στην περιοχή και για άλλους λόγους, και αυτοί αποδίδονται στο γεγονός ότι οι περιοχές του Νότου που 43
44 έχουν ηπιότερο κλίμα, προτιμώνται σαφώς για μόνιμη διαμονή από άτομα μεγάλης ηλικίας, που εγκαθίστανται μετά την συνταξιοδότησή τους και αλλοιώνουν τα δημογραφικά δεδομένα της περιοχής 18. Σε μια άλλη μελέτη, πάλι από το Ηνωμένο Βασίλειο, οι Phillips και συν. υπολόγισαν επίπτωση ΜΔΣ ίση με 9,3 ανά στην περιοχή του Somerset κατά την περίοδο , ενώ δεν διαπίστωσαν μεταβολή της επίπτωσης κατά τη διάρκεια της μελετώμενης περιόδου 23. Η αυξημένη αυτή επίπτωση στις μελέτες του Bournemouth και του Somerset θα μπορούσε να αποδοθεί αφενός μεν στο μεγαλύτερο ποσοστό ηλικιωμένων συγκριτικά με άλλες μελέτες, αφετέρου δε στον καλά εδραιωμένο προληπτικό έλεγχο (health screening) των ηλικιωμένων σε αυτές τις περιοχές. Η δεύτερη σημαντική προσπάθεια καταγραφής της επίπτωσης ΜΔΣ ξεκίνησε στο Düsseldorf της Γερμανίας από τους Aul και συν. Οι ερευνητές κατέγραψαν τα ΜΔΣ στην περιοχή Βόρεια Ρηνανία-Βεστφαλία κατά τη διάρκεια της περιόδου Σε έναν πληθυσμό αναφοράς κατοίκων καταγράφηκαν 584 περιπτώσεις ΜΔΣ, αλλά τελικά η ανάλυση περιορίστηκε στην πόλη του Düsseldorf ( κάτοικοι), γιατί εκεί ήταν διαθέσιμα ακριβή δημογραφικά δεδομένα. Η αδρή μέση ετήσια επίπτωση ΜΔΣ αυξήθηκε από 1,4 ανά την πρώτη 5-ετία έως 4,1 ανά κατά τη διάρκεια της τελευταίας 5-ετίας ( ) 24. Ωστόσο, συγγραφείς που προέρχονται από την ίδια ερευνητική ομάδα υποστηρίζουν σε μεταγενέστερη δημοσίευσή τους ότι αυτά τα ποσοστά πιθανόν να αποτελούν υποεκτίμηση της πραγματικής επίπτωσης ΜΔΣ, δεδομένης της πιθανότητας να μην υποβλήθηκαν όλοι οι ασθενείς με ύποπτα αιματολογικά ευρήματα σε εξέταση μυελού των οστών 25. Η μελέτη της επίπτωσης ΜΔΣ στην περιοχή του Düsseldorf συνεχίστηκε και κατά τη διάρκεια των επόμενων ετών κι έτσι το αρχείο καταγραφής ΜΔΣ του Düsseldorf έχει μακρά ιστορία, αφού περιλαμβάνει καταγεγραμμένες περιπτώσεις ΜΔΣ από το 1975 έως το Συγκεκριμένα, οι Germing και συν. 26 μελέτησαν την επίπτωση ΜΔΣ κατά την περίοδο , κατά την οποία η αδρή επίπτωση ΜΔΣ βρέθηκε ίση με 4,9 ανά κατοίκους (5,52 στους άνδρες και 4,35 στις γυναίκες) με βάση την ταξινόμηση FAB, ενώ αποκλείοντας RAEB-T και CMML η αδρή επίπτωση ήταν 3,5 ανά ανά έτος. Φαίνεται ότι η επίπτωση ΜΔΣ στο Düsseldorf έφτασε σε ένα πλατό το 1986 και δεν παρουσίασε περαιτέρω αύξηση από τότε και μετά. Στη συνέχεια οι Neukirchen και συν. 27 μελέτησαν την επίπτωση ΜΔΣ στην ίδια περιοχή κατά την περίοδο , περιλαμβάνοντας στην ανάλυσή τους 44
45 και ένα τμήμα δεδομένων από τη προηγούμενη χρονική περίοδο, που είχαν ήδη παρουσιαστεί μαζί με τα δεδομένα της προηγούμενης δεκαετίας. Η συνολική αδρή επίπτωση ΜΔΣ ήταν 3,78 ανά ανά έτος με βάση την ταξινόμηση WHO και 4,88 ανά με βάση την ταξινόμηση FAB. Όταν η ανάλυση περιορίστηκε στα δεδομένα της νέας περιόδου ( ), η συνολική αδρή επίπτωση ΜΔΣ ήταν 3,4 ανά με βάση την ταξινόμηση WHO και 4,15 ανά με βάση την ταξινόμηση FAΒ. Η συνολική προτυπωμένη κατά ηλικία επίπτωση ΜΔΣ ήταν 4,30 ανά για τους άνδρες και 3,32 ανά για τις γυναίκες. Το πηλίκο προτυπωμένης επίπτωσης που συγκρίνει άνδρες προς γυναίκες ήταν 1,78. Ο προτυπωμένος κατά ηλικία επιπολασμός ΜΔΣ (point prevalence) στους άνδρες παρουσίασε αύξηση κατά τη διάρκεια της μελετώμενης περιόδου. Συγκεκριμένα το χαμηλότερο ποσοστό ήταν 7,53 ανά και παρατηρήθηκε το 1997, ενώ το υψηλότερο ποσοστό ήταν 11,9 ανά και σημειώθηκε το Στις γυναίκες ο προτυπωμένος επιπολασμός κατά ηλικία παρέμεινε σταθερός γύρω από το 6,5 ανά μεταξύ 1996 και Από το 2002 και μετέπειτα, μειώθηκε ελαφρά σε 5 επιπολάζουσες περιπτώσεις ανά (το 2004). Τέλος, οι ερευνητές διαπίστωσαν μια διπλάσια αύξηση της επίπτωσης υψηλού κινδύνου ΜΔΣ στους άνδρες (προτυπωμένη επίπτωση 0,99 ανά ) σε σχέση με τις γυναίκες (προτυπωμένη επίπτωση 0,42 ανά στις γυναίκες) και ο λόγος της προτυπωμένης επίπτωσης υψηλού κινδύνου ΜΔΣ σε άνδρες προς γυναίκες ήταν 2,36. Για τα χαμηλού κινδύνου ΜΔΣ ο στιγμιαίος επιπολασμός το 1998 ήταν περίπου 6 ανά σε άνδρες και γυναίκες και ο μεταξύ τους λόγος ήταν 1,13. Το 1995 δημοσιεύτηκε από τους Radlund και συν. μια μελέτη σχετικά με την επίπτωση ΜΔΣ στη Σουηδία 28. Η μελέτη αναφέρεται στη χρονική περίοδο στην περιοχή Jönköping (συνολικού πληθυσμού που κυμαινόταν μεταξύ κατά τη συγκεκριμένη χρονική περίοδο, εκ των οποίων ήταν άνω των 19 ετών και αποτελούσαν τον πληθυσμό αναφοράς). Η διάμεση ηλικία εμφάνισης ΜΔΣ ήταν 74,1 έτη για τους άνδρες και 78,2 έτη για τις γυναίκες. Οι ερευνητές χώρισαν την 15-ετή περίοδο σε διαστήματα 5-ετίας και υπολόγισαν τη μέση επίπτωση ΜΔΣ 3,2 ανά ανά έτος για την περίοδο , 4,1 για την περίοδο και 3,5 για την περίοδο , ενώ η μέση επίπτωση ΜΔΣ ήταν 3,6 ανά ανά έτος. Στην ηλικιακή ομάδα άνω των 70 ετών το ΜΔΣ 45
46 ήταν συχνότερο από την ΟΜΛ και κατά την τελευταία 5-ετία η επίπτωση ΜΔΣ ήταν 15 ανά ανά έτος, ενώ η επίπτωση ΟΜΛ ήταν 10,2 ανά ανά έτος. Οι Maynadié και συν. δημοσίευσαν το 1996 μια μελέτη στην οποία υπολόγισαν την επίπτωση ΜΔΣ στην περιοχή της Βουργουνδίας στη Γαλλία 29. Η μελέτη διεξήχθη μέσω της δημιουργίας ενός αρχείου καταγραφής αιμοποιητικών κακοηθειών στην περιοχή αυτή, που περιελάμβανε τους ασθενείς που διαγνώστηκαν με ΜΔΣ κατά την περίοδο , σε έναν πληθυσμό κατοίκων. Συνολικά διαγνώστηκαν 167 περιπτώσεις ΜΔΣ κατά τη συγκεκριμένη περίοδο, συνεπώς η αδρή επίπτωση ΜΔΣ υπολογίστηκε 3,2 ανά ανά έτος (3,8 στους άνδρες και 2,5 στις γυναίκες), ενώ η προτυπωμένη κατά ηλικία επίπτωση ήταν 1,7 ανά ανά έτος (2,3 στους άνδρες και 1,2 στις γυναίκες) και η αναλογία άνδρες προς γυναίκες ήταν 1,9. Στη μελέτη αυτή η προτύπωση έγινε με βάση τον πρότυπο παγκόσμιο πληθυσμό (World Standard Population - WSP). Οι ερευνητές δεν διαπίστωσαν σημαντική μεταβολή της επίπτωσης κατά τη διάρκεια της μελετώμενης περιόδου. Το συνολικό ποσοστό μετατροπής σε ΟΜΛ ήταν 31%, αλλά διέφερε ανάλογα με την κατηγορία FAB. Η συνολική 5-ετής επιβίωση που παρατηρήθηκε ήταν 23%. Είναι αξιοσημείωτο σε αυτή την μελέτη και αναφέρεται χαρακτηριστικά ότι ποσοστό 42% των νέων περιπτώσεων ΜΔΣ ήρθαν στο φως κατόπιν τυχαίου εργαστηριακού ελέγχου σε ασυμπτωματικά άτομα. Το 1998 δημοσιεύτηκε από τους Bauduer και συν. μια μελέτη για την επίπτωση ΜΔΣ στη χώρα των Βάσκων 30. Η καταγραφή έγινε με βάση τα αποτελέσματα από την εξέταση μυελού κατά τη διάρκεια μιας 4-ετούς περιόδου ( ) σε έναν πληθυσμό αναφοράς κατοίκων. Η αναλογία άνδρες προς γυναίκες ήταν 1:1 και η μέση ηλικία εμφάνισης ήταν τα 74,3 έτη. Η επίπτωση ΜΔΣ υπολογίστηκε 7,7 ανά ανά έτος για το σύνολο του πληθυσμού και 31,4 ανά για τα άτομα ηλικίας άνω των 65 ετών. Οι ερευνητές τονίζουν το εντυπωσιακά υψηλό ποσοστό δευτεροπαθούς ΟΜΛ (secondary AML) που παρατηρήθηκε στο κέντρο τους, καθώς περίπου το ένα τρίτο των περιπτώσεων ΟΜΛ που νοσηλεύτηκαν μεταξύ Ιανουαρίου 1991 και Νοεμβρίου 1995 ήταν δευτεροπαθείς σε έδαφος ΜΔΣ. Το 2003 οι Iglesias-Gallego και συν. 31 δημοσίευσαν μια μελέτη σχετικά με την επίπτωση των ΜΔΣ στην περιοχή Ourense της Ισπανίας κατά την περίοδο Πρόκειται για μια περιοχή κατοίκων στη νοτιοανατολική Γαλικία, όπου περίπου το 60% του πληθυσμού ζει σε αγροτικό περιβάλλον. Η αδρή μέση 46
47 επίπτωση ήταν 8,07 ανά ανά έτος (9,11 στους άνδρες και 7,1 στις γυναίκες). Η μέση ηλικία κατά τη διάγνωση ήταν 77,5 έτη, χωρίς σημαντική διαφορά μεταξύ των δύο φύλων. Το πηλίκο άνδρες προς γυναίκες ήταν 1,19. Οι ερευνητές δεν αναγνώρισαν καμία περίπτωση δευτεροπαθούς ΜΔΣ μεταξύ των 140 ασθενών, οπότε όλες οι περιπτώσεις θεωρήθηκαν πρωτοπαθείς. Το 2006 δημοσιεύτηκε μια μελέτη από τους Phekoo και συν. σχετικά με την επίπτωση ΜΔΣ στη Νοτιοανατολική Αγγλία 32. Οι ερευνητές μελέτησαν ένα μεγάλο πληθυσμό ατόμων ηλικίας 16 ετών που διαγνώστηκαν με μυελογενή κακοήθεια κατά την περίοδο σε ένα σύνολο 231 δομών υγείας. Συνολικά διαγνώστηκαν περιπτώσεις κακοήθειας του μυελού των οστών, εκ των οποίων 680 ήταν ΜΔΣ με βάση την ταξινόμηση FAB. Η διάμεση ηλικία κατά την εκδήλωση της νόσου ήταν 77 έτη. Το πηλίκο άνδρες προς γυναίκες ήταν 1,62. Η συνολική προτυπωμένη κατά ηλικία επίπτωση ήταν 3,47 ανά , ενώ η προτύπωση έγινε με βάση τον ευρωπαϊκό πρότυπο πληθυσμό (European Standard Population - ESP). Το 2010 ο Randu Gologan δημοσίευσε την πρώτη μελέτη σχετικά με την επίπτωση ΜΔΣ στη Ρουμανία 33. Σε έναν πληθυσμό κατοίκων, στην ευρύτερη περιοχή γύρω από το Βουκουρέστι, καταγράφηκαν 306 ασθενείς με ΜΔΣ κατά την περίοδο Έτσι η αδρή επίπτωση ΜΔΣ κατά τη μελετώμενη περίοδο βρέθηκε 0,27 ανά κατοίκους. Ο συγγραφέας αποδίδει την πολύ μικρή αυτή επίπτωση, σχεδόν υποδεκαπλάσια συγκριτικά με άλλες ευρωπαϊκές μελέτες, στους εξής παράγοντες: α) Παρατηρήθηκε μικρό ποσοστό ασθενών άνω των 80 ετών (5,7% έναντι 26% στη Γερμανία, 38% στη Μεγάλη Βρετανία και στις ΗΠΑ), ενώ αυτό αντιστοιχεί και σε μικρό ποσοστό ατόμων άνω των 80 ετών στο γενικό πληθυσμό, β) Η πιθανότητα να εξεταστεί από αιματολόγο ένας ηλικιωμένος ασθενής στη Ρουμανία παραμένει πολύ μικρή, παρά την αυξανόμενη ευαισθητοποίηση των ιατρών ως προς τη διάγνωση ΜΔΣ, και συνεπώς η υποδιάγνωση της νόσου υψηλή, γ) Κατά πάσα πιθανότητα δεν περιελήφθησαν όλοι οι ασθενείς που έπασχαν από ΜΔΣ, καθώς υπήρχαν άλλες δύο μικρότερες αιματολογικές μονάδες που δέχονταν ασθενείς κατά τη συγκεκριμένη χρονική περίοδο στο Βουκουρέστι, δ) Κάποια από τα παραπάνω επιδημιολογικά και δημογραφικά δεδομένα θα μπορούσαν να εξηγηθούν με βάση το γεγονός ότι η Ρουμανία είναι αναπτυσσόμενη χώρα και ότι κατά τη συγκεκριμένη περίοδο η κοινωνικοοικονομική κατάσταση ήταν ιδιαίτερα κακή. Το 2012 δημοσιεύτηκε από τους Visser και συν. μια μεγάλη επιδημιολογική μελέτη στα πλαίσια του ερευνητικού προγράμματος RARECARE (Surveillance of 47
48 Rare Cancers in Europe), το οποίο περιλάμβανε δεδομένα ασθενών που διαγνώστηκαν με καρκίνο κατά την περίοδο και προέρχονταν από 64 αρχεία νεοπλασιών βασιζόμενα σε πληθυσμιακές μελέτες. Στη συγκεκριμένη μελέτη οι ερευνητές αναφέρονται στην επίπτωση, την επιβίωση και τον επιπολασμό των κακοηθειών του μυελού των οστών σε ευρωπαϊκό επίπεδο 34. Η επίπτωση ΜΔΣ υπολογίστηκε 1,8 ανά ανά έτος και τα ΜΔΣ ήταν η 3η σε σειρά συχνότητας μυελογενής κακοήθεια μετά την ΟΜΛ (επίπτωση 3,7 ανά ) και τα μυελοϋπερπλαστικά σύνδρομα (επίπτωση 3,1 ανά ). Βάσει αυτών των ποσοστών και του πληθυσμού της Ευρωπαϊκής Ένωσης των 27 μελών-κρατών, υπολογίζεται ότι περίπου νέες περιπτώσεις μυελογενούς κακοήθειας διαγιγνώσκονται στην Ευρωπαϊκή Ένωση κάθε χρόνο, εκ των οποίων (20%) κάθε χρόνο αντιστοιχούν σε νέες διαγνώσεις ΜΔΣ. Εξάλλου οι ερευνητές έδωσαν μια εκτίμηση του επιπολασμού μυελικών νεοπλασιών, δηλαδή του συνολικού αριθμού ατόμων που ζούσαν στην Ευρωπαϊκή Ένωση των 27 έχοντας προηγουμένως διαγνωστεί με μυελική νεοπλασία, χρησιμοποιώντας τα δεδομένα από την επίπτωση και την επιβίωση των ασθενών. Έτσι ο επιπολασμός των μυελογενών νεοπλασιών συνολικά ήταν άτομα την 1/1/2008, ενώ ο εκτιμώμενος επιπολασμός των ΜΔΣ στην Ε.Ε. των 27 την 1/1/2008 ήταν άτομα. Η μελέτη αυτή καταλήγει στο συμπέρασμα ότι τα ποσοστά ΟΜΛ, ΧΜΛ και CMML είναι συγκρίσιμα σε Ευρώπη και ΗΠΑ, ενώ τα ποσοστά ΜΔΣ και μυελοϋπερπλαστικών νοσημάτων είναι χαμηλότερα στην Ευρώπη. Μια πιθανή εξήγηση είναι ότι αυτές οι οντότητες θεωρούνταν ως μη κακοήθεις και δεν καταγράφονταν στα περισσότερα ευρωπαϊκά αρχεία νεοπλασιών μέχρι την υιοθέτηση της ταξινόμησης ICD-O-3 περί το έτος Αμερικανικές επιδημιολογικές μελέτες Το 2000 ο Παγκόσμιος Οργανισμός Υγείας άλλαξε τον κωδικό συμπεριφοράς για τα ΜΔΣ στη Διεθνή Ταξινόμηση των Νόσων για την Ογκολογία (ICD-O) (International Classification of Diseases for Oncology) από τον κωδικό 1 (αβέβαιο αν είναι καλοήθη ή κακοήθη) σε 3 (κακοήθη). To 2001 η δήλωση των ΜΔΣ έγινε υποχρεωτική στο αρχείο του προγράμματος SEER (Surveillance, Epidemiology and End Results) των ΗΠΑ. Αυτό το γεγονός έδωσε τη δυνατότητα να μελετηθεί η επίπτωση και η επιβίωση των ασθενών με ΜΔΣ στις ΗΠΑ με τη χρήση μιας μεγάλης βάσης δεδομένων που βασίζεται στο γενικό πληθυσμό
49 Το 2007 οι Ma και συν. δημοσίευσαν την πρώτη μεγάλη μελέτη σχετικά με την επίπτωση ΜΔΣ στις ΗΠΑ κατά την περίοδο , βάσει των δεδομένων από το πρόγραμμα SEER 17 περιοχών, καλύπτοντας έναν πληθυσμό που κυμαινόταν από 74 έως 76 εκατομμύρια κατά τη διάρκεια της μελετώμενης περιόδου, που αντιστοιχεί σε ποσοστό 26,2% του συνολικού πληθυσμού των ΗΠΑ. Οι ιστολογικοί τύποι ΜΔΣ που καταγράφηκαν στο SEER βασίζονταν στην ταξινόμηση ICD-O-3 και είναι οι εξής: 9980 (RA), 9982 (RARS), 9983 (RAEB), 9984 (RAEB-T), 9985 (RCMD), 9986 [MDS-del(5q)], 9987 δευτεροπαθές ΜΔΣ (therapy-related MDS), 9989 (ΜΔΣ, μη καθοριζόμενο αλλιώς) (MDS, not otherwise specified). Η διάμεση ηλικία κατά τη διάγνωση ήταν τα 76 έτη. Συνολικά καταγράφηκαν περιπτώσεις ΜΔΣ, εκ των οποίων 53,7% ήταν άνδρες και 46,3% ήταν γυναίκες. Η αδρή επίπτωση ΜΔΣ ήταν 3,4 ανά ανά έτος, ενώ η προτυπωμένη κατά ηλικία επίπτωση στους άνδρες ήταν 4,5 ανά ανά έτος και στις γυναίκες ήταν 2,7 ανά ανά έτος. Εφαρμόζοντας την ειδική κατά ηλικία, κατά φύλο και κατά φυλή επίπτωση στο συνολικό πληθυσμό της χώρας, εκτιμήθηκε ότι το 2003 διαγνώστηκαν ασθενείς με ΜΔΣ στις ΗΠΑ 36. Το 2008 οι Rollison και συν. δημοσίευσαν μια μελέτη για την επίπτωση ΜΔΣ στις ΗΠΑ κατά την περίοδο , η οποία βασιζόταν σε δεδομένα από τα προγράμματα SEER και NAACCR (North American Association of Cancer Registries) και αναφερόταν σε ποσοστό 82% του αμερικανικού πληθυσμού. Η ταξινόμηση που χρησιμοποιείται σε αυτά τα προγράμματα καταγραφής είναι η ICD-O-3, όπως περιγράφηκε παραπάνω. Καταγράφοντας περιπτώσεις συνολικά, η επίπτωση ΜΔΣ βρέθηκε να είναι 3,3 ανά κατά την περίοδο Μια μικρή αλλά στατιστικά σημαντική αύξηση στην επίπτωση παρατηρήθηκε κατά έτος, καθώς αυτή κυμαινόταν από 3,1 ανά το 2001 έως 3,5 ανά το 2003 με βάση το συνδυασμό των δύο αρχείων, ενώ για το 2004 βρέθηκε 3,8 βάσει δεδομένων μόνο από το SEER. Η προτυπωμένη κατά ηλικία επίπτωση ΜΔΣ ήταν υψηλότερη στους άνδρες (4,4 ανά ) από ό,τι στις γυναίκες (2,5 ανά ). Η ειδική για την ηλικία επίπτωση ΜΔΣ στην ηλικιακή κατηγορία άνω των 80 ετών (35,5 ανά ) ήταν 5 φορές μεγαλύτερη από ό,τι στην ομάδα ατόμων ετών (7,1 ανά ). Η επίπτωση ΜΔΣ ήταν υψηλότερη στους λευκούς και σε όσους είχαν καταγωγή από τη Λατινική Αμερική σε σχέση με αυτούς που δεν είχαν τέτοια καταγωγή. Η επίπτωση CMML (που δεν περιλαμβάνεται στην ταξινόμηση ICD-O-3 και καταγράφηκε ξεχωριστά) εκτιμήθηκε 0,3 ανά ανά έτος. Είναι αξιοσημείωτο 49
50 ότι ποσοστό μόλις 4% των περιπτώσεων ΜΔΣ που αναφέρθηκαν στο αρχείο καταγραφής προερχόταν από εξωτερικά ιδιωτικά ιατρεία. Επομένως οι συγγραφείς καταλήγουν στο συμπέρασμα ότι η πραγματική επίπτωση ΜΔΣ μπορεί να είναι μεγαλύτερη και γι αυτό το σκοπό οι έρευνες πρέπει να επεκταθούν σε αναζήτηση περιπτώσεων από ιδιωτικά ιατρεία και από κεντρικά εργαστήρια αναφοράς 37. Ωστόσο, πιο πρόσφατες μελέτες υποδεικνύουν ότι πολλές περιπτώσεις ΜΔΣ δεν ανιχνεύονται από τα αρχεία νεοπλασιών και γι αυτό το λόγο κατασκευάζονται αλγόριθμοι οι οποίοι θα μπορούν να εντοπίσουν και άλλες περιπτώσεις που δεν καταγράφονται στα επίσημα αρχεία νεοπλασιών των ΗΠΑ. Συγκεκριμένα οι De Roos και συν. δημοσίευσαν το 2010 μια μελέτη στην οποία, αφενός υπολόγισαν την επίπτωση των ΜΔΣ στην περιοχή Seattle-Puget Sound της δυτικής Washington στις ΗΠΑ με βάση τα επίσημα αρχεία καταγραφής νεοπλασιών SEER των ΗΠΑ, αφετέρου έκαναν ανασκόπηση δεδομένων από τους ιατρικούς φακέλους των ασθενών που ήταν εγγεγραμμένοι στο μη κερδοσκοπικό οργανισμό υγείας Group Health Cooperative στην ίδια περιοχή. Με βάση αυτά τα δεδομένα κάποιοι ασθενείς που δεν περιλαμβάνονταν στο αρχείο SEER ταυτοποιήθηκαν ως βέβαιες/πολύ πιθανές περιπτώσεις ΜΔΣ (definite/probable MDS cases), ενώ κάποιοι άλλοι θεωρήθηκαν ότι θα μπορούσαν πιθανά να πάσχουν από ΜΔΣ (possible MDS cases). Η συνολική προτυπωμένη κατά ηλικία επίπτωση ΜΔΣ ήταν 5,1 ανά ανά έτος όταν η ανάλυση περιοριζόταν στις περιπτώσεις του οργανισμού υγείας Group Health που είχαν καταγραφεί ως ΜΔΣ από το SEER. Η επίπτωση αυξανόταν σε 7 ανά ανά έτος όταν προστέθηκαν οι βέβαιες/πολύ πιθανές περιπτώσεις με βάση τα δεδομένα από τους φακέλους των ασθενών. Τέλος η επίπτωση αυξανόταν κατά 46% κι άγγιξε το 10,2 ανά ανά έτος όταν προστέθηκαν και οι πιθανές περιπτώσεις ΜΔΣ. Η συνολική ετήσια επίπτωση 6,9 ανά που αναφέρεται από το SEER ήταν πλησιέστερα προς τη διορθωμένη επίπτωση που προέκυπτε όταν συνυπολογίζονταν και οι περιπτώσεις βέβαιου/πολύ πιθανού ΜΔΣ (7 ανά ). Έτσι οι ερευνητές καταλήγουν ότι η επίπτωση των ΜΔΣ μπορεί να υποτιμάται, λόγω του ότι παραλείπονται αρκετά άτομα που πιθανά πάσχουν, αλλά στους οποίους δεν τίθεται οριστική διάγνωση, λόγω του ότι η οστεομυελική βιοψία, που είναι απαραίτητη για τη διάγνωση, θεωρείται επεμβατική μέθοδος 38. Επίσης οι Cogle και συν. δημοσίευσαν το 2011 μια μελέτη στην οποία κατασκεύασαν αλγόριθμους με βάση δεδομένα από τον ασφαλιστικό οργανισμό Medicare, που καλύπτει το 97% των ατόμων άνω των 65 ετών στις ΗΠΑ. Οι 50
51 ερευνητές επισημαίνουν ότι από το 2001 έως το 2010 οι κατευθυντήριες οδηγίες για την καταγραφή στο αρχείο νεοπλασιών του προγράμματος SEER δεν επέτρεπαν την ταυτόχρονη καταγραφή δύο διαφορετικών τύπων μυελογενούς κακοήθειας στον ίδιο ασθενή κι επίσης δεν απαιτούσαν τη διενέργεια γενικής αίματος ή βιοψίας μυελού των οστών για να τεθεί η διάγνωση ΜΔΣ. Επίσης, δεδομένου ότι το προϋπάρχον ΜΔΣ είναι ο πιο συχνός παράγοντας κινδύνου για ΟΜΛ, είναι πιθανό οι ασθενείς που είχαν ιστορικό ΜΔΣ και κατόπιν ανέπτυξαν λευχαιμία να καταγράφονταν μόνο ως πάσχοντες από ΟΜΛ. Αργότερα, το 2010, το SEER αναθεώρησε τις κατευθυντήριες οδηγίες του και επέτρεψε να κωδικοποιούνται ταυτόχρονα περισσότερες της μιας κακοήθεις παθήσεις του μυελού των οστών. Οι εν λόγω ερευνητές κατασκεύασαν 4 αλγόριθμους που βασίζονταν στις καταγεγραμμένες από τον ασφαλιστικό οργανισμό αιτήσεις αποζημίωσης (claimsbased algorithms), ως εξής: α) Αλγόριθμος «1+»: απαιτεί μία αίτηση αποζημίωσης με διάγνωση ΜΔΣ με βάση την ταξινόμηση ICD-9-CM. Σημειωτέον ότι η ταξινόμηση αυτή δεν ήταν καθόλου ειδική για τα ΜΔΣ και δημιουργούσε μεθοδολογικές δυσκολίες ως προς την ερμηνεία των αποτελεσμάτων. β) Αλγόριθμος «2+»: Απαιτεί μια δεύτερη αίτηση αποζημίωσης μεταξύ 1 και 12 μηνών μετά την πρώτη ή θάνατο ή νοσηλεία μέσα σε 3 μήνες από την πρώτη επίσκεψη. γ) Αλγόριθμος «2+BC»: Απαιτεί μια γενική αίματος μέσα στο έτος που προηγήθηκε της πρώτης αίτησης αποζημίωσης. δ) Αλγόριθμος «2+BCBM»: Απαιτεί και μία γενική αίματος και οστεομυελική βιοψία μέσα στο έτος που προηγήθηκε της πρώτης αίτησης αποζημίωσης, για να αποκλειστούν οι επιπολάζουσες περιπτώσεις (prevalent cases) και να είναι βέβαιο ότι πρόκειται για νέες διαγνώσεις (incident cases). Η καταγραφή στο πρόγραμμα SEER χρησιμοποιήθηκε ως πρότυπη μέθοδος (gold standard) για τη διάγνωση ΜΔΣ. Η ευαισθησία ορίστηκε ως το ποσοστό των καταγεγραμμένων στο SEER ασθενών που ταυτοποιήθηκαν ως ΜΔΣ με βάση τους αλγόριθμους. Η ειδικότητα ορίστηκε ως το ποσοστό των ατόμων που δεν είχαν καταχωρηθεί στο SEER και δεν ταυτοποιήθηκαν ως ΜΔΣ με βάση τους αλγόριθμους. Η ευαισθησία ήταν υψηλότερη (92,9%) για τον αλγόριθμο «1+», που ήταν ο απλούστερος, και μειωνόταν όσο ο αλγόριθμος γινόταν πιο απαιτητικός. Όσο μειωνόταν η ευαισθησία αυξανόταν η ειδικότητα. Χρησιμοποιώντας τον πιο 51
52 συντηρητικό αλγόριθμο «2+BCBM», οι ερευνητές αναγνώρισαν 480 περιπτώσεις ΜΔΣ που δεν είχαν καταγραφεί στο SEER και εφαρμόζοντας τον ίδιο αλγόριθμο σε ασθενείς καταγεγραμμένους ως πάσχοντες από ΟΜΛ, εντόπισαν ακόμη περιπτώσεις ΜΔΣ. Τελικά οι συγγραφείς για την ανίχνευση περιπτώσεων ΜΔΣ συνιστούν τον αλγόριθμο «2+BCBM», γιατί είχε τη μεγαλύτερη ειδικότητα, που είναι υψίστης σημασίας για τη διάγνωση ΜΔΣ. Μια αδυναμία του συστήματος των αλγόριθμων είναι ότι η διάγνωση βασίζεται στους κωδικούς ICD-9-CM, που αποτελούν ουσιαστικά μια πρώτη εκτίμηση του κλινικού ιατρού για την πιθανή διάγνωση παρά μια επιβεβαιωμένη διάγνωση. Επιπρόσθετα, μια άλλη αδυναμία της μεθόδου είναι ότι δεν μπορεί να εκτιμηθεί η επίπτωση ΜΔΣ στους πρώτους 12 μήνες από την εγγραφή στον ασφαλιστικό φορέα, με αποτέλεσμα η διάγνωση να τίθεται καθυστερημένα, προκειμένου να μη ληφθούν υπόψη λανθασμένα οι επιπολάζουσες περιπτώσεις ως πρωτοεμφανιζόμενες 39. Αξίζει να σημειωθεί ότι οι Craig και συν. (ουσιαστικά πρόκειται για την ίδια ερευνητική ομάδα) εφάρμοσαν το ίδιο σύστημα χρήσης αλγόριθμων για να εντοπίσουν αντίστοιχα νέες περιπτώσεις ΟΜΛ που διαφεύγουν από την επίσημη καταγραφή. Με τον αλγόριθμο «2+BCBM» βρέθηκε ότι το SEER έχει καταγράψει μόνο το 50% των περιπτώσεων ΟΜΛ. Μεταξύ των περιπτώσεων ΟΜΛ που ταυτοποιήθηκαν με βάση τον αλγόριθμο «2+BCBM» για την περίοδο , πάνω από το 1/3 (37%) είχαν καταγραφεί από το SEER ως άλλη αιματολογική κακοήθεια, όπως ΜΔΣ 40. Τέλος, οι Cogle και συν. παρουσίασαν μια νέα μέθοδο ανακάλυψης περιπτώσεων ΜΔΣ που διαφεύγουν από το κλασικό σύστημα καταγραφής, δεδομένου ότι αρκετές περιπτώσεις διαγιγνώσκονται και αντιμετωπίζονται σε επίπεδο εξωτερικών ιατρείων και όχι νοσοκομείου. Έτσι οι ερευνητές κατασκεύασαν έναν αλγόριθμο που βασιζόταν σε λέξεις-κλειδιά (keyword algorithm), τις οποίες χρησιμοποιούσαν για να εντοπίσουν ηλεκτρονικές παθολογοανατομικές αναφορές που στέλνονταν στο αρχείο νεοπλασιών της Φλόριντα το Αναθεωρώντας δεδομένα από ένα τυχαίο δείγμα 285 ατόμων, εντόπισαν 71 περιπτώσεις ΜΔΣ που δεν είχαν καταγραφεί στο επίσημο αρχείο νεοπλασιών, αριθμός που αντιστοιχεί σε 13,2% των περιπτώσεων ΜΔΣ που είχαν καταγραφεί στο αρχείο της Φλόριντα το Μέσω προβολής των δεδομένων αυτών στο μελετώμενο πληθυσμό, οι ερευνητές έκαναν μια εκτίμηση ότι υπήρχαν 641 νέες περιπτώσεις ΜΔΣ το Με βάση αυτό τον υπολογισμό, οι περιπτώσεις που δεν είχαν δηλωθεί αποτελούσαν ποσοστό 37,7% των συνολικών 52
53 περιπτώσεων ΜΔΣ, ενώ η πραγματική επίπτωση ΜΔΣ αντί για 3,3 ανά ανά έτος εκτιμήθηκε σε 5,3 ανά ανά έτος με τη χρήση αυτού του αλγορίθμου Επιδημιολογικές μελέτες από Ασία και Ωκεανία Το 2011 οι Irwin και συν. δημοσίευσαν μια μελέτη σχετικά με την επίπτωση των ΜΔΣ στην περιοχή του Wellington στη Νέα Ζηλανδία κατά την περίοδο Η επίπτωση υπολογίστηκε 2,75 ανά ανά έτος για τη μελετώμενη περίοδο. Η μέση ηλικία κατά τη διάγνωση ήταν 69,8 έτη. Με βάση την απογραφή του 2006, 69,8% του πληθυσμού ανήκουν στην ευρωπαϊκή εθνική ομάδα. Στην επιδημιολογική αυτή μελέτη ποσοστό 78,6% των ασθενών καταγράφηκαν ως «Ευρωπαίοι» ή «Ευρωπαίοι της Νέας Ζηλανδίας». Επομένως τα ΜΔΣ φαίνεται ότι εκδηλώνονται συχνότερα σε άτομα ευρωπαϊκής εθνικότητας παρά σε ιθαγενείς της Νέας Ζηλανδίας. Αυτό θα μπορούσε να εξηγηθεί από το γεγονός ότι τα ΜΔΣ αποτελούν νοσήματα των ηλικιωμένων ατόμων και στην περιοχή του Wellington η διάμεση ηλικία των Μαορί ήταν 22,6 έτη, ενώ των Ευρωπαίων ήταν 35,3 έτη 42. Την ίδια χρονιά οι Rodger και συν. δημοσίευσαν μια μελέτη στην οποία συγκρίνουν δεδομένα για την επίπτωση ΜΔΣ στην Αυστραλία και στη Νέα Ζηλανδία κατά την περίοδο Συγκεκριμένα οι συγγραφείς συνέκριναν δεδομένα από 749 περιπτώσεις ΜΔΣ στη Νέα Ζηλανδία και περιπτώσεις ΜΔΣ στην Αυστραλία. Και οι δύο χώρες έχουν αρχείο νεοπλασιών που βασίζεται σε πληθυσμιακά δεδομένα και στο οποίο χρησιμοποιείται η Διεθνής Ταξινόμηση των Νοσημάτων κατά ICD-10. Σημειώνεται ότι με βάση αυτή την ταξινόμηση η CMML δεν περιλαμβάνεται στα ΜΔΣ. Η δήλωση των ΜΔΣ έγινε υποχρεωτική στο εθνικό αρχείο νεοπλασιών τόσο της Αυστραλίας όσο και της Νέας Ζηλανδίας το Η διάγνωση ΜΔΣ έγινε σε άτομα ηλικίας 60 ετών σε ποσοστό 87% για τη Νέα Ζηλανδία και 86% για την Αυστραλία. Και στις δύο χώρες η προτυπωμένη κατά ηλικία επίπτωση ΜΔΣ ήταν σημαντικά υψηλότερη στους άνδρες από ό,τι στις γυναίκες. Από την ηλικία των 60 ετών και μετά η αναλογία άνδρες προς γυναίκες αυξάνεται. Ειδικότερα ο λόγος άνδρες προς γυναίκες ήταν 1,3 στην ηλικιακή κατηγορία ετών στη Νέα Ζηλανδία και 1,5 στην Αυστραλία, στην ηλικιακή ομάδα ετών ήταν 2,2 στη Νέα Ζηλανδία και 2,1 στην Αυστραλία, ενώ στην ηλικιακή ομάδα άνω των 80 ετών ήταν 2,8 στη Νέα Ζηλανδία και 2,3 στην Αυστραλία. Στη Νέα Ζηλανδία η προτυπωμένη κατά ηλικία επίπτωση ΜΔΣ κατά την περίοδο συνολικά ήταν 3,7 ανά , στους άνδρες ήταν 5,4 ανά 53
54 ανά έτος και στις γυναίκες ήταν 2,6 ανά ανά έτος. Στην Αυστραλία κατά την ίδια περίοδο η προτυπωμένη κατά ηλικία ετήσια επίπτωση ΜΔΣ συνολικά ήταν 3,2 ανά (4,3 ανά στους άνδρες ήταν και ήταν 2,3 ανά στις γυναίκες). Μεταξύ 2005 και 2007 οι Μαορί αποτελούσαν το 15,1% του πληθυσμού της Νέας Ζηλανδίας. Σε αντίθεση με τη διαφορά στην προτυπωμένη κατά ηλικία επίπτωση μεταξύ ανδρών και γυναικών στους Ευρωπαίους της Νέας Ζηλανδίας, στους Μαορί δεν υπήρχε σημαντική διαφορά στην επίπτωση ανάμεσα σε άνδρες και γυναίκες. Οι ερευνητές τονίζουν ότι η αναλογία ατόμων άνω των 60 ετών στην Αυστραλία και στη Νέα Ζηλανδία είναι 40% μεγαλύτερη από τον πρότυπο πληθυσμό του Παγκόσμιου Οργανισμού Υγείας, επομένως η χρήση της μεθόδου προτύπωσης μπορεί να υποτιμά τη σημασία των ΜΔΣ σε αυτές τις χώρες. Η διάμεση ηλικία κατά τη διάγνωση ήταν 77 έτη στη Νέα Ζηλανδία και 78 έτη στην Αυστραλία, ενώ ειδικά στους Μαορί ήταν 74 έτη 43. Το 2011 οι Meytes και συν. δημοσίευσαν μια μελέτη για την επίπτωση ΜΔΣ στο Ισραήλ η οποία βασιζόταν σε πληθυσμιακά δεδομένα. Συγκεκριμένα χρησιμοποίησαν δεδομένα από ηλεκτρονικά ιατρικά αρχεία ασθενών που ανήκαν σε έναν ασφαλιστικό οργανισμό που εξυπηρετεί μέλη, εκ των οποίων είναι ενήλικες άνω των 40 ετών. Μελέτησαν όλα τα άτομα ηλικίας 40 ετών που δεν είχαν προηγούμενη διάγνωση ΜΔΣ και έπασχαν από αναιμία, προκειμένου να εκτιμήσουν την πιθανότητα να πάσχουν από ΜΔΣ. Για τη διάγνωση χρησιμοποιήθηκε η ταξινόμηση ICD-9-CM. Κατά τη χρονική περίοδο καταγράφηκαν συνολικά 418 περιπτώσεις ΜΔΣ, αντιπροσωπεύοντας μια αδρή ετήσια επίπτωση ΜΔΣ 3,2 ανά , αφού είχαν μελετηθεί συνολικά ασθενείς με μη μικροκυτταρική αναιμία και/ή λευκοπενία. Η μέση ηλικία κατά τη διάγνωση ΜΔΣ ήταν 75,3 έτη. Σε ένα πολυπαραγοντικό μοντέλο, τα χαμηλά επίπεδα αιμοσφαιρίνης (<9 g/dl) σχετίζονταν με 5-πλάσιο κίνδυνο ΜΔΣ συγκριτικά με ασθενείς με επίπεδα αιμοσφαιρίνης g/dl. Επίσης επίπεδα λευκών αιμοσφαιρίων κάτω από 3.500/mm 3 και αριθμός αιμοπεταλίων κάτω από 100 x 10 9 /l σχετίζονταν με σημαντικά υψηλότερο κίνδυνο ΜΔΣ. Η μεμονωμένη λευκοπενία ήταν δύο φορές πιο πιθανό να εγείρει διερεύνηση προς την κατεύθυνση ΜΔΣ σε σύγκριση με αναιμία της τάξεως Hb <9 g/dl. Εξάλλου, ο κίνδυνος ένα άτομο άνω των 40 ετών με αναιμία να διαγνωστεί τελικά με ΜΔΣ είναι διπλάσιος αν είναι άνδρας από ό,τι αν είναι γυναίκα. Τέλος, οι ερευνητές διαπίστωσαν ότι σε ασθενείς με αναιμία που έπασχαν από ΜΔΣ 54
55 ήταν αυξημένα τα ποσοστά σακχαρώδους διαβήτη σε σχέση με αυτούς που δεν είχαν ΜΔΣ 44. Οι Shimizu και συν. 45 μελέτησαν την επίπτωση ΜΔΣ στην Ιαπωνία το Συγκεκριμένα οι ερευνητές έστειλαν ερωτηματολόγια στους διευθυντές όλων των παθολογικών κλινικών της χώρας που είχαν πάνω από 200 κλίνες και σε τυχαία επιλεγμένο δείγμα των κλινικών που είχαν δύναμη κάτω από 200 κλίνες. Το ερωτηματολόγιο ρωτούσε αν είχαν εξεταστεί ασθενείς με ΜΔΣ κατά την περίοδο 1-30 Σεπτεμβρίου 1991, ανεξάρτητα από την κατάσταση των ασθενών. Κατόπιν ζητούσε να καταγραφούν το φύλο, η ηλικία και ο τύπος ΜΔΣ αυτών των ασθενών. Δεν συμπεριελήφθησαν παιδιατρικές περιπτώσεις ΜΔΣ. Στη συνέχεια, για τον υπολογισμό της επίπτωσης ΜΔΣ, ζητήθηκε από 14 αιματολόγους με ερευνητική εμπειρία να δώσουν τον αριθμό των νέων περιπτώσεων ΜΔΣ κατά την περίοδο Σεπτεμβρίου Ο επιπολασμός αιχμής ΜΔΣ εκτιμήθηκε σχεδόν την 1 η Σεπτεμβρίου Η προτυπωμένη κατά ηλικία επίπτωση ΜΔΣ ήταν 3,4 ανά στους άνδρες άνω των 15 ετών και 2,1 ανά στις γυναίκες άνω των 15 ετών. Η αναλογία άνδρες προς γυναίκες ήταν 1,6:1. Σε άλλη μελέτη οι Intragumtornchai και συν. το 1998 δημοσίευσαν μια αναδρομική παθολογοανατομική και κλινική ανάλυση 117 περιπτώσεων ΜΔΣ στην Ταϊλάνδη. Συγκεκριμένα μελέτησαν ασθενείς άνω των 15 ετών που διαγνώστηκαν με ΜΔΣ κατά την περίοδο στα πέντε μεγαλύτερα νοσοκομεία-κέντρα αναφοράς στη χώρα. Η διάμεση ηλικία κατά τη διάγνωση ήταν τα 56 έτη. Ο λόγος άνδρες προς γυναίκες ήταν 1:1. Είναι αξιοσημείωτο ότι 32% των ασθενών ήταν κάτω των 40 ετών. Η αναιμία ήταν το πιο συχνό σύμπτωμα που οδήγησε στη διάγνωση, σε ποσοστό 84,6%, ενώ πορφυρικό εξάνθημα ή ιστορικό αιμορραγίας αποκαλύφθηκε σε ποσοστό 21,4% των ασθενών κατά τη διάγνωση 46. Το 2001 οι Wang και συν. δημοσίευσαν την πρώτη αναφορά για την επίπτωση ΜΔΣ στην Κίνα κατά την περίοδο Η μέση ετήσια επίπτωση ΜΔΣ στη Σανγκάη βρέθηκε 1,5 ανά ανά έτος, ενώ ήταν συγκρίσιμη μεταξύ ανδρών (1,48 ανά ) και γυναικών (1,54 ανά ). Η διάμεση ηλικία των ασθενών της μελέτης ήταν τα 62 έτη 47. Το 2005 οι Chen και συν. δημοσίευσαν τα κλινικά και κυτταρογενετικά χαρακτηριστικά από 508 Κινέζους ασθενείς με πρωτοπαθές ΜΔΣ και έκαναν σύγκριση των δεδομένων τους με τις δυτικές χώρες. Σε αυτή τη σειρά ασθενών η διάμεση ηλικία διάγνωσης ήταν 45 έτη, ενώ τα ποσοστά RARS και CMML ήταν 55
56 χαμηλότερα σε σχέση με αυτά των δυτικών χωρών. Το ποσοστό μεμονωμένης διαταραχής του χρωμοσώματος 5 και 7 ήταν χαμηλότερο σε σχέση με τις δυτικές χώρες. Ανάλυση 200 περιπτώσεων ανέδειξε υψηλότερη επίπτωση μόλυνσης με τον ιό ηπατίτιδας Β συγκριτικά με το γενικό πληθυσμό που δεν έπασχε από ΜΔΣ (21% έναντι 9,75%) 48. Εξάλλου, οι Irons και συν. το 2006 δημοσίευσαν δεδομένα σχετικά με τον επιπολασμό ΜΔΣ στην Κίνα από μία προοπτική μελέτη 176 ασθενών που διαγνώστηκαν με ΜΔΣ σε 28 νοσοκομεία της Σανγκάης στην Κίνα. Η διάμεση ηλικία κατά τη διάγνωση ήταν 53 έτη, ενώ ποσοστό 25% των περιπτώσεων αφορούσε άτομα ηλικίας 40 ετών. Παρατηρήθηκε μια αξιοσημείωτη αύξηση στις περιπτώσεις RCMD σε νεότερους ασθενείς σε σχέση με άλλους τύπους ΜΔΣ κατά WHO. Οι συχνότερες κυτταρογενετικές ανωμαλίες ήταν τρισωμία 8, del(20q) και del(7q). Αξίζει να σημειωθεί ότι το ποσοστό της έλλειψης del(7q) ήταν υψηλότερο από αυτό της έλλειψης del(5q) και ότι το ποσοστό del(5q) στην Κίνα βρέθηκε μικρότερο από ό,τι στους ασθενείς των δυτικών χωρών 49. Τα παραπάνω δεδομένα αναδεικνύουν μία διαφορά στα επιδημιολογικά χαρακτηριστικά μεταξύ δυτικών και ανατολικών χωρών. Το 1996 οι Paydas και συν. επεσήμαναν ότι ασθενείς με ΜΔΣ στην Τουρκία ήταν νεότεροι από τους ασθενείς δυτικών χωρών. Μισοί από τους ασθενείς τους ήταν κάτω των 40 ετών και η μέση ηλικία τους ήταν 44±17 έτη 50. Επίσης οι Mukiibi και Paul αναφέρουν ότι οι ασθενείς στη Ζιμπάμπουε, που βρίσκεται στην κεντρική Αφρική, ήταν νεότεροι από το μέσο όρο που αναφέρεται. Συγκεκριμένα ο μέσος όρος εμφάνισης ΜΔΣ ήταν 57,8 ±11,2 έτη 51. Οι Oguma και συν. πραγματοποίησαν μια μελέτη που περιγράφει τα κλινικά χαρακτηριστικά 838 ασθενών με πρωτοπαθές ΜΔΣ στην Ιαπωνία. Η διάμεση ηλικία κατά τη διάγνωση ήταν 60 έτη και η μέση ηλικία 57 έτη, δηλαδή σημαντικά μικρότερη από αυτή που αναφέρεται σε μελέτες από τη Δύση 52. Οι Matsuda και συν. το 2005 δημοσίευσαν μια μελέτη σχετικά με τη διαφορά ως προς τα κλινικά χαρακτηριστικά μεταξύ Ιαπώνων και Γερμανών ασθενών με πρωτοπαθή ανθεκτική αναιμία (RA). Συγκεκριμένα έκαναν μια αναδρομική ανάλυση δεδομένων από 728 ασθενείς (131 από την Ιαπωνία και 597 από τη Γερμανία) με ΜΔΣ τύπου RA κατά FAB. Καταρχήν εξέτασαν το βαθμό συμφωνίας μεταξύ Ιαπώνων και Γερμανών αιματολόγων και βρήκαν ομοφωνία ως προς τη διάγνωση σε ποσοστό 98,4% για την ταξινόμηση FAB και 83,8% για την ταξινόμηση WHO. Οι 56
57 Ιάπωνες ασθενείς (μέση ηλικία κατά τη διάγνωση 57 έτη) ήταν σημαντικά νεότεροι από τους Γερμανούς (μέση ηλικία κατά τη διάγνωση 71 έτη). Το προσδόκιμο επιβίωσης δεν είχε σημαντική διαφορά στους δύο πληθυσμούς (Ιαπωνία 80,7 έτη, Γερμανία 77,4 έτη) και έτσι αυτή η διαφορά θεωρείται αληθής. Επίσης οι Ιάπωνες ασθενείς είχαν πιο σοβαρές κυτταροπενίες από τους Γερμανούς. Συγκεκριμένα είχαν σημαντικά χαμηλότερο απόλυτο αριθμό ουδετεροφίλων, χαμηλότερα επίπεδα αιμοσφαιρίνης και αιμοπεταλίων και μεγαλύτερη συχνότητα κυτταροπενίας σε 2 ή 3 κυτταρικές σειρές ταυτόχρονα. Ωστόσο οι Ιάπωνες ασθενείς είχαν καλύτερη πρόγνωση σε σχέση με τους Γερμανούς ασθενείς. Είχαν μικρότερο κίνδυνο εξέλιξης σε ΟΜΛ. Το ποσοστό WHO-RA στους Ιάπωνες με FAB-RA ήταν σημαντικά υψηλότερο (73%) από το αντίστοιχο ποσοστό στους Γερμανούς ασθενείς (24%). Η συνολική επιβίωση των Ιαπώνων ασθενών με WHO-RA ήταν σημαντικά μεγαλύτερη από την επιβίωση των Γερμανών ασθενών με WHO-RA. Για τους ασθενείς ηλικίας κάτω των 60 ετών με WHO-RA η συνολική επιβίωση ήταν μεγαλύτερη στους Ιάπωνες από ό,τι στους Γερμανούς, ενώ για τους ασθενείς άνω των 60 ετών οι Ιάπωνες με WHO-RA δεν είχαν καλύτερη συνολική επιβίωση από τους Γερμανούς με WHO-RA 53. Οι Kuendgen και συν. επίσης σχολίασαν τις διαφορές στην επιδημιολογία των ΜΔΣ μεταξύ δυτικών και ανατολικών κρατών, θέτοντας το ερώτημα αν πρόκειται για διαφορές που οφείλονται στην εθνικότητα ή σε επίδραση του περιβάλλοντος. Αυτό το ερώτημα δεν μπορεί να απαντηθεί, καθώς οι περισσότερες μελέτες σχετικά με το ρόλο περιβαλλοντικών παραγόντων στην εμφάνιση ΜΔΣ έχουν πραγματοποιηθεί σε αναπτυγμένες χώρες 54. Εκτός από τον πιθανό ρόλο του ιού της ηπατίτιδας Β που συζητήθηκε παραπάνω 48, για τις παραπάνω εθνικές διαφορές πιθανολογείται ότι μπορεί να παίζουν ρόλο η έκθεση σε φυτοφάρμακα, η επαγγελματική έκθεση στο βενζόλιο, όπως και η έκθεση σε τοξικές θεραπείες που ευθύνεται για τα δευτεροπαθή ΜΔΣ
58 Συγγραφείς- Ερευνητές Radlund και συν. 28 Maynadié και συν. 29 Williamson και συν. 18 Cartwright RA- Leukemia Research Fund Centre 18 Aul C και συν. 24 Germing U και συν. 26 Neukirchen J και συν. 27 Shimizu Η και συν. 45 Bauduer και συν. 30 Phillips MJ και συν. 23 Iglesias Gallego M και συν. 31 Phekoo J και συν. 32 Ma X και συν. 36 Rollison DE και συν. 37 Gologan R. 33 Visser O και συν. 34 Πίνακας 9. Σύγκριση επίπτωσης ΜΔΣ βάσει δεδομένων από διάφορες επιδημιολογικές μελέτες. Χώρα (Περιοχή) Σουηδία (Jönköping) Γαλλία (Côte d Or, Burgundy) Ηνωμένο Βασίλειο (Bournemouth) Ηνωμένο Βασίλειο (East Dorset) Γερμανία (Düsseldorf) Γερμανία (Düsseldorf) Γερμανία (Düsseldorf) Ιαπωνία (εθνικό επίπεδο) Γαλλία (Χώρα των Βάσκων) Ηνωμένο Βασίλειο (Somerset) Ισπανία (Ourense) Ηνωμένο Βασίλειο (South Thames) ΗΠΑ (SEER-17 περιοχές) ΗΠΑ (NAACCR, SEER) Ρουμανία (Βουκουρέστι και περίχωρα) Ευρωπαϊκή μελέτη RARECARE Πληθυσμός (κάτοικοι) Ηλικία πληθυσμού αναφοράς Χρονική περίοδος Σύστημα ταξινόμησης >19 ετών FAB Όλες οι ηλικίες FAB Επίπτωση (95% CI) / κατοίκους/έτος 3,2 ( ) ] 4,1 ( ) ] 3,6 μέση 3,5 ( ) ] 3,2 (αδρή) 1,7 (προτυπωμένη κατά ηλικία) FAB 12,6 (αδρή) ,1 (προτυπωμένη κατά ηλικία) FAB 1,4-4,1 (αδρή) FAB 4,9 (αδρή) Όλες οι ηλικίες ετών Όλες οι ηλικίες Όλες οι ηλικίες Όλες οι ηλικίες Σεπτέμβριο ς 1991 WHO FAB FAB FAB 7, , FAB 8,1 5,499, ετών FAB 3, Όλες οι ηλικίες Όλες οι ηλικίες 3,4 (αδρή) 4,15 (αδρή) 3,4 (προτυπωμένη κατά ηλικία άνδρες) 2,1 (προτυπωμένη κατά ηλικία- γυναίκες) ICD-O3* 3,4 ( ) ICD-O3* 3, >16 ετών FAB 0,3 Όλες οι ηλικίες ICD-O3* 1,8 58
59 5. Αιτιοπαθογένεια 5.1. Μοριακή-βιολογική βάση των ΜΔΣ Μη αποδοτική αιμοποίηση, απόπτωση και αυτοανοσία Ένα από τα βασικά χαρακτηριστικά των ΜΔΣ αποτελεί η μη αποδοτική αιμοποίηση, που οδηγεί στην εμφάνιση των περιφερικών κυτταροπενιών και είναι συνυφασμένη με την παρατηρούμενη αύξηση της απόπτωσης στο μυελό των οστών. Η απόπτωση είναι μια διαδικασία προγραμματισμένου κυτταρικού θανάτου. Συγκεκριμένα πρόκειται για καταστροφή των κυττάρων, που εκτελείται από συγκεκριμένα ένζυμα (κασπάσες), τα οποία βρίσκονται στο κύτταρο σε ανενεργή μορφή, αλλά γίνονται ενεργά όταν τα κύτταρα πλησιάζουν στο τέλος του φυσιολογικού κύκλου της ζωής τους, όταν υφίστανται βλάβη και όταν αντιμετωπίζουν διάφορους τύπους stress, όπως έκθεση σε χημικές ουσίες, ιογενή λοίμωξη ή ακτινοβολία. Η απόπτωτική διαδικασία μπορεί να ξεκινήσει είτε από ενδογενή μηνύματα σοβαρής διαταραχής της κυτταρικής λειτουργίας (ενδογενής οδός της απόπτωσης) είτε από εξωγενή μηνύματα, τα οποία συνήθως είναι η πρόσθεση μιας ουσίας σε ένα μεμβρανικό κυτταρικό υποδοχέα (εξωγενής οδός της απόπτωσης). Ένας σημαντικός ρόλος της απόπτωσης είναι να εξαφανίσει τα κύτταρα τα οποία έχουν υποστεί ανήκεστη βλάβη ή διαταραχή, όπως είναι για παράδειγμα όταν έχουν ενεργοποιηθεί ογκογονίδια, με τελικό στόχο την απομάκρυνση δυνητικά επικίνδυνων κυττάρων και την προφύλαξη του οργανισμού από την ανάπτυξη καρκίνου. Ο αυξημένος ρυθμός απόπτωσης που παρατηρείται σε ήπιες μορφές ΜΔΣ μπορεί να είναι το αποτέλεσμα μιας φυσιολογικής ανοσολογικής αντίδρασης στην παρουσία ενός παθολογικού κυτταρικού πληθυσμού αιμοποιητικών κυττάρων που έχουν υποστεί πολλαπλές μεταλλάξεις. Και πράγματι, χαρακτηριστικό γνώρισμα των αιμοποιητικών κυττάρων των ασθενών με ΜΔΣ είναι η παρουσία μεγάλου αριθμού μεταλλάξεων σε πλήθος γονιδίων και η παρουσία σύνθετης ανοσολογικής αντίδρασης ή πλήθους «ανοσολογικών διαταραχών» που έχουν αναφερθεί σε αυτούς τους ασθενείς 56,57. Η εξασθένηση ή ακόμη και κατάργηση της αποπτωτικής διαδικασίας που παρατηρείται σε πιο επιθετικές μορφές ΜΔΣ αντικατοπτρίζει αντισταθμιστικό αμυντικό μηχανισμό των κλωνικών-δυσπλαστικών κυττάρων, τα οποία σταδιακά καθίστανται όλο και πιο ανθεκτικά στα αποπτωτικά μηνύματα και τις επιδράσεις των ανοσοαρμόδιων κυττάρων, αποκτώντας έτσι πλεονέκτημα ανάπτυξης, δηλαδή εντονότερο νεοπλασματικό / λευχαιμικό φαινότυπο. Το προφίλ αυτό χαρακτηρίζει τα επιθετικότερα ΜΔΣ και τις ΟΜΛ ή παρατηρείται και στα πιο προχωρημένα στάδια 59
60 της νόσου. Εκτός από την ενεργοποίηση της απόπτωσης από ενδοκυττάρια σήματα όπως η ενεργοποίηση ογκογονιδίων ή η διαταραχή της μιτοχονδριακής λειτουργίας, τα κυριότερα εξωκυττάρια σήματα που μπορεί επίσης να προκαλέσουν ενεργοποίηση απόπτωσης είναι η πρόσδεση TNF-α στην αντίστοιχη υπεροικογένεια υποδοχέων TNF, που ακολουθείται από την ενεργοποίηση των κασπασών. Συγκεκριμένα η ενεργοποίηση εξωκυττάριων υποδοχέων της υπερ-οικογένειας των υποδοχέων TNF μπορεί να διεγείρει την ενεργοποίηση των κασπασών. Στα ΜΔΣ έχουν παρατηρηθεί αυξημένα επίπεδα αυτο-αντιδραστικών CD4 και CD8 λεμφοκυττάρων, γεγονός το οποίο υποστηρίζει την υπόθεση ότι η αναποτελεσματική αιμοποίηση μπορεί να υποστηρίζεται και μέσω αυτοάνοσων μηχανισμών 58. Με βάση αυτά τα ευρήματα, η ανοσοκαταστολή έχει εφαρμοστεί ως θεραπευτική μέθοδος στα ΜΔΣ και έχει δείξει κάποιο κλινικό αποτέλεσμα. Υπάρχει ωστόσο πάντοτε ο κίνδυνος, ειδικά σε επιθετικότερα ΜΔΣ, η ανοσοκατασταλτική θεραπεία να άρει την ανοσολογική επιτήρηση και να ευοδώσει την εξέλιξη της νόσου σε ΟΜΛ, έστω και αν προσωρινά βελτιώσει τις αιματολογικές παραμέτρους μειώνοντας το ρυθμό απόπτωσης Υπερμεθυλίωση του DNA Οι επιγενετικές αλλαγές αναγνωρίζονται ολοένα και περισσότερο ως σημαντικοί μηχανισμοί με τους οποίους ρυθμίζεται η μεταγραφή των γονιδίων. Τροποποιήσεις του DNA και των ιστονών μπορούν να καταλήξουν σε μια ανοιχτή ή κλειστή δομή χρωματίνης που καθορίζει το κατά πόσον οι μεταγραφικοί παράγοντες θα έχουν πρόσβαση σε υποκινητές γονιδίων που επάγουν τη μεταγραφή. Σε διάφορες μορφές καρκίνου έχει αποδειχθεί ο σημαντικός παθογενετικός ρόλος της υπερμεθυλίωσης του DNA στη ρύθμιση του κυτταρικού κύκλου, στην απόπτωση και στη διαφοροποίηση, υποδεικνύοντας ότι όταν ογκοκατασταλτικά γονίδια καθίστανται «σιωπηρά» μπορεί να προάγεται η καρκινογένεση και ο νεοπλασματικός φαινότυπος εν γένει. Στα ΜΔΣ έχει αναφερθεί υπερμεθυλίωση διαφόρων γονιδίων (p15, H1C1, SHP1, SOCS1, FHIT, ID4, KLF1, καθώς και στο γονίδιο του υποδοχέα οιστρογόνων). Έχουν επίσης εντοπιστεί μεταλλάξεις γονιδίων που ρυθμίζουν τη μεθυλίωση του DNA, όπως μετάλλαξη του γονιδίου TET2. Με βάση αυτούς τους παθογενετικούς μηχανισμούς χρησιμοποιούνται τα τελευταία χρόνια παράγοντες υπομεθυλίωσης του DNA, όπως οι αναστολείς των μεθυλοτρανσφερασών 5-αζακυτιδίνης και 5-αζα-2 δεοξυκυτιδίνη (δεσιταμπίνη), και διάφοροι αναστολείς αποακετυλάσης της ιστόνης (βαλπροϊκό οξύ, vorinostat, panobinostat, ρομιδεψίνη κ.λπ.) στη θεραπεία των ΜΔΣ. 60
61 Κυτταγογενετικές διαταραχές Σε ποσοστό που αγγίζει το 50% περίπου των περιπτώσεων οι ασθενείς με ΜΔΣ παρουσιάζουν κυτταρογενετικές ανωμαλίες στον καρυότυπο των αιμοποιητικών τους κυττάρων. Ο αριθμός και το είδος των κυτταρογενετικών ανωμαλιών σχετίζονται πολύ ισχυρά με την πρόγνωση των ασθενών. Από τις πιο συχνές ανωμαλίες είναι η εξάλειψη του μακρού σκέλους του χρωμοσώματος 5, που ανευρίσκεται στο 10-15% του συνόλου των ασθενών που εμφανίζουν κυτταρογενετικές ανωμαλίες. Ακολουθούν σε συχνότητα η μονοσωμία του χρωμοσώματος 7 ή η μερική απώλεια του μακρού σκέλους του χρωμοσώματος 7 [del(7q)]. Αυτές οι ανωμαλίες παρατηρούνται περίπου σε 6-8% των περιπτώσεων και σχετίζονται με κακή πρόγνωση. Η τρισωμία του χρωμοσώματος 8 παρατηρείται ως μονήρης μετάλλαξη σε ποσοστό 8% και σχετίζεται με ενδιάμεση πρόγνωση. Η τέταρτη σε σειρά συχνότητας μετάλλαξη είναι η απώλεια του μακρού σκέλους του χρωμοσώματος 20 [(del(20q)], που αναφέρεται σε ποσοστό 4% και σχετίζεται με σχετικά καλή πρόγνωση. Ο σύνθετος καρυότυπος (3 ή περισσότερες κυτταρογενετικές ανωμαλίες) σχετίζεται με κακή πρόγνωση και ανευρίσκεται συχνότερα στα δευτεροπαθή ΜΔΣ Ανωμαλίες του χρωμοσώματος 5 Η μονοσωμία του χρωμοσώματος 5 ανευρίσκεται στο 3-4% των περιπτώσεων, συνήθως μαζί με άλλες ανωμαλίες και συνδέεται με δυσμενή πρόγνωση. Αντιθέτως, η απώλεια των μακρών σκελών του χρωμοσώματος 5 [Del(5q)] ανευρίσκεται όπως αναφέρθηκε στο 10-15% των περιπτώσεων, μόνη ή σε συνδυασμό με άλλες ανωμαλίες. Η μονήρης ανωμαλία Del(5q) τις περισσότερες φορές έχει ομοιόμορφα κλινικά και εργαστηριακά χαρακτηριστικά, τα οποία αναγνωρίστηκαν από 30-ετίας περίπου και οδήγησαν στην αναγνώριση μιας ιδιαίτερης κλινικής οντότητας, που περιγράφεται στην ταξινόμηση WHO-2001 και διατηρείται στην WHO-2008, του συνδρόμου εξάλειψης των μακρών σκελών του χρωμοσώματος 5 (5q- syndrome). Το σύνδρομο αυτό έχει χαμηλό ποσοστό βλαστών μυελού των οστών (<5%), υποπλασία των ερυθροειδών κυττάρων στο μυελό, υπερπλασία μεγακαρυοκυτταρικής σειράς στο μυελό με χαρακτηριστικά υπολοβιωμένα μικρομεγακαρυοκύτταρα, με φυσιολογικό ή αυξημένο αριθμό αιμοπεταλίων στο περιφερικό αίμα, σοβαρή μακροκυτταρική αναιμία και φυσιολογικά ή μειωμένα ποσοστά ουδετεροφίλων με συχνή ανεύρεση της παθολογικής μορφολογίας Pelger-Huet. Η περιοχή που συχνότερα εξαλείφεται σε 61
62 αυτό το σύνδρομο εντοπίστηκε μεταξύ 5q31 και 5q32. Μια δεύτερη διακριτή περιοχή που σχετίζεται με πιο σοβαρές μορφές ΜΔΣ και με ΟΜΛ εντοπίζεται στο 5q31. Το sequencing γονιδίων σε αυτές τις περιοχές δεν αποκάλυψε μεταλλάξεις γονιδίων, υποδεικνύοντας ότι απλοανεπάρκεια ενός ή περισσότερων γονιδίων συμβάλλει στην ανάπτυξη της νόσου. Για την περιοχή 5q31-5q32, που πάντοτε εξαλείφεται στο σύνδρομο Del(5q), ένα από τα σημαντικότερα γονίδια που συμβάλλει καθοριστικά στην παθογένεια της νόσου κωδικοποιεί τη ριβοσωμιακή πρωτεΐνη S14 (RPS14), η οποία αποτελεί σημαντικό δομικό συστατικό της μικρής ριβοσωματικής υπομονάδας 40 S. Έτσι το σύνδρομο Del(5q) παριστάνει μια επίκτητη ριβοσωματοπάθεια στην οποία δε δομούνται επαρκώς τα ριβοσώματα και η μετάφραση των mrna πραγματοποιείται πλημμελώς Μεταλλάξεις γονιδίων α) Μεταλλάξεις των γονιδίων RAS, που είναι σημαντικά στη μεταγωγή σήματος από ενεργοποιημένους υποδοχείς αυξητικών παραγόντων, υπάρχουν σε 10% των περιπτώσεων ΜΔΣ. Επειδή οι πρωτεΐνες RAS πρέπει να είναι φαρνεσυλιωμένες για να ενεργοποιηθούν, με αυτή τη λογική χρησιμοποιήθηκαν οι αναστολείς φαρνεσυλτρανσφεράσης στη θεραπεία των ΜΔΣ. β) Το ογκοκατασταλτικό γονίδιο p53, που εντοπίζεται στο βραχύ σκέλος του χρωμοσώματος 17, είναι μεταλλαγμένο στο 5-10% των περιπτώσεων ΜΔΣ. Το p53 εμπλέκεται στην κυτταρική διαίρεση, στην απόπτωση και στους μηχανισμούς επιδιόρθωσης του DNA. Η απώλεια της λειτουργίας του σχετίζεται με την ογκογένεση σε ένα ευρύ φάσμα νεοπλασιών. Στα ΜΔΣ οι μεταλλάξεις του p53 έχουν σχετιστεί με σύνθετο καρυότυπο, προχωρημένο στάδιο νόσου και κακή κλινική έκβαση. γ) Μεταλλάξεις του υποδοχέα αυξητικού παράγοντα FLT3 ταυτοποιήθηκαν αρχικά στην ΟΜΛ και στη συνέχεια βρέθηκαν σε ποσοστό 5% σε ΜΔΣ και συσχετίστηκαν με προχωρημένης μορφής ΜΔΣ και αυξημένο κίνδυνο εκτροπής σε ΟΜΛ. δ) Μεταλλάξεις των γονιδίων των πρωτεϊνών του σωματίου κατάτμησηςεπανασύνδεσης του mrna (spliceosome) όπως είναι η SF3B1 και η SRSF2 βρέθηκε πρόσφατα ότι αποτελούν το πιο συχνό εύρημα σε όλο το φάσμα των ΜΔΣ και συμβάλλουν καθοριστικά στην πλημελλή μετάφραση του mrna και την αναστολή ωρίμανσης και διαφοροποίησης που χαρακτηρίζει τα νοσήματα αυτά. 62
63 ε) Μεταλλάξεις άλλων γονιδίων, όπως τα AML/RUNX, NPM1, ASXL1, TET2, Evi-1, EZH2 και C/EBP-alpha προσδίδουν επιθετικότερα χαρακτηριστικά και νεοπλασματικό φαινότυπο στα νοσήματα που εμφανίζονται και έχουν συνδεθεί γενικώς με κακή πρόγνωση Νεότερες εξελίξεις Οι μεταλλάξεις της JAK-2 κινάσης παρατηρούνται συχνά στην αληθή πολυκυτταραιμία, στην πρωτοπαθή θρομβοκυτταραιμία και στην πρωτοπαθή μυελοΐνωση. Στα ΜΔΣ οι μεταλλάξεις αυτές βρίσκονται σε περίπου 5% των περιπτώσεων, αλλά σε ασθενείς με ανθεκτική αναιμία με δακτυλιοειδείς σιδηροβλάστες και εξεσημασμένη θρομβοκυττάρωση (RARS-T) η JAK-2 βρέθηκε μεταλλαγμένη σε ποσοστό που αγγίζει το 50% των περιπτώσεων Αιτιολογικοί παράγοντες ΜΔΣ Οικογενείς και γενετικοί παράγοντες Οι κλινικές αναφορές για οικογένειες με πολλαπλά μέλη που ανήκουν σε διαφορετικές γενιές και αναπτύσσουν ΜΔΣ, ΟΜΛ ή και τα δύο σπανίζουν, όμως τα δεδομένα υποδεικνύουν ότι οι περιπτώσεις αυτές σχετίζονται με κληρονομούμενες μεταλλάξεις σε γονίδια που προκαλούν γονιδιωματική ευθραυστότητα ή αδυναμία επιδιόρθωσης βλαβών του DNA και προδιαθέτουν για λευχαιμογένεση. Μελέτη των μοριακών χαρακτηριστικών περιπτώσεων οικογενούς ΜΔΣ/ΟΜΛ μπορεί να διαφωτίσει περαιτέρω τους γενετικούς μηχανισμούς που υποκρύπτονται κάτω από τη δυσλειτουργία του αιμοποιητικού συστήματος. Επιπρόσθετα, η ανακάλυψη των μοριακών μεταλλάξεων που χαρακτηρίζουν τις περιπτώσεις οικογενούς ΜΔΣ θα μπορούσε να βοηθήσει στην αναγνώριση γενετικών ή περιβαλλοντικών παραγόντων που προδιαθέτουν τα άτομα στο να εμφανίσουν φαινομενικά σποραδικές περιπτώσεις ΜΔΣ. Παρόλο που σημαντικό ποσοστό περιπτώσεων παιδιών με ΜΔΣ θεωρείται ότι έχουν οικογενές ΜΔΣ, μια μελέτη στη Δανία δεν έδειξε κάτι τέτοιο, ούτε απέδειξε υψηλότερο ποσοστό καρκίνων σε συγγενείς πρώτου και δεύτερου βαθμού παιδιών με ΜΔΣ. Έχει υπολογιστεί ότι περίπου 5% των περιπτώσεων ΟΜΛ/ΜΔΣ μπορεί να σχετίζονται με κληρονομικά γενετικά σύνδρομα. Παιδιά που πάσχουν από σύνδρομο Down έχουν αυξημένο κίνδυνο να αναπτύξουν οξεία λευχαιμία, ειδικά ΟΜΛ τύπου Μ7, πιθανόν εξαιτίας του ρόλου που παίζει το μεταλλαγμένο p53 στην εξέλιξη από 63
64 μια παροδική μορφή λευχαιμίας σε οξεία μεγακαρυοβλαστική λευχαιμία. Διάφοροι τύποι συνδρόμων μυελικής ανεπάρκειας συνδέονται με αυξημένο κίνδυνο ανάπτυξης ΟΜΛ, μεταξύ των οποίων συμπεριλαμβάνονται η αναιμία Fanconi, το σύνδρομο Bloom, το σύνδρομο Diamond-Blackfan και η αμεγακαρυοκυτταρική θρομβοπενία Έκθεση σε ιονίζουσα ακτινοβολία Μέχρι σήμερα η έκθεση στην ιονίζουσα ακτινοβολία αποτελεί τον καλύτερα μελετημένο παράγοντα κινδύνου για την πρόκληση ΜΔΣ και λευχαιμίας. Η ιονίζουσα ακτινοβολία έχει ταξινομηθεί ως επιβεβαιωμένος παράγοντας κινδύνου για καρκινογένεση από το διεθνή οργανισμό για την έρευνα κατά του καρκίνου IARC (International Agency for the Research of Cancer). Η ιονίζουσα ακτινοβολία προκαλεί βλάβες στους ιστούς και συγκεκριμένα «θραύσματα» στη μία ή και στις δύο αλυσίδες του DNA που μπορεί να οδηγήσουν σε χρωμοσωμικές μεταθέσεις και εξαλείψεις. Οι βλάβες αυτές μπορεί να προκληθούν είτε απευθείας από την ακτινοβολία είτε έμμεσα από την απελευθέρωση ελεύθερων ριζών οξυγόνου. Περιπτώσεις έκθεσης σε ιονίζουσα ακτινοβολία αποτελούν: α) άτομα που επιβίωσαν από βομβαρδισμό με ατομική βόμβα, β) άτομα που υπεβλήθησαν σε ακτινοθεραπεία για κακοήθεις ή για καλοήθεις καταστάσεις και γ) περιπτώσεις επαγγελματικής έκθεσης (ακτινολόγοι, τεχνολόγοι ακτινολογικών εργαστηρίων, ακτινοφυσικοί). Μελέτες που αφορούν άτομα που επιβίωσαν από επίθεση με ατομική βόμβα στην Ιαπωνία μας βοήθησαν να κατανοήσουμε τη σχέση δόσης-αποτελέσματος μεταξύ της έκθεσης στην ακτινοβολία και της ανάπτυξης λευχαιμίας και, σε μικρότερο βαθμό, της ανάπτυξης ΜΔΣ. Βάσει δεδομένων επίπτωσης για την περίοδο , η σχέση δόσης-αποτελέσματος ήταν μη γραμμική. Οι επιβιώσαντες που ήταν νεότεροι σε ηλικία κατά τη χρονική στιγμή της έκθεσης είχαν τον υψηλότερο απόλυτο επιπρόσθετο κίνδυνο, ενώ τα άτομα που είχαν εκτεθεί σε ηλικία κάτω των 20 ετών είχαν απόλυτο επιπρόσθετο κίνδυνο για ΟΜΛ που έφτανε στο μέγιστο μέσα σε 10 χρόνια και κατόπιν έπεφτε γρήγορα. Μια λεπτομερής ιστοπαθολογική ανασκόπηση που χρησιμοποίησε την ταξινόμηση κατά FAB αποκάλυψε υψηλό ποσοστό περιπτώσεων ΜΔΣ μεταξύ ατόμων που εμφάνισαν παθήσεις του μυελού των οστών αφού είχαν εκτεθεί σε ατομική βόμβα και ανήκαν στην ομάδα υψηλής δόσης-έκθεσης. Η κυτταρογενετική ανάλυση των περιπτώσεων ΜΔΣ/ΟΜΛ που είχαν εκτεθεί σε ιονίζουσα ακτινοβολία 1 gray (1 Gy=100 rad), σε σύγκριση με τις περιπτώσεις πρωτοπαθούς ΟΜΛ που δεν 64
65 είχαν εκτεθεί σε ιονίζουσα ακτινοβολία, αποκάλυψε υψηλότερη επίπτωση δομικών και αριθμητικών κυτταρογενετικών ανωμαλιών, χωρίς να αναδειχθεί κάποιο συγκεκριμένο είδος ανωμαλίας μεταξύ των εκτεθειμένων. Ωστόσο, η μέθοδος FISH ανέδειξε σημαντικά υψηλότερη επίπτωση χρωμοσωμικών κλώνων με μονοσωμία 7 και εξάλειψη της περιοχής 20q13.2 μεταξύ των εκτεθειμένων. Εξάλλου, ασθενείς που υποβλήθηκαν σε ακτινοθεραπεία για διάφορους τύπους κακοήθειας εμφανίζουν 2 έως 3 φορές μεγαλύτερο κίνδυνο για εμφάνιση ΟΜΛ. Η αύξηση του κινδύνου αυτού είναι γενικά εμφανής κατά τα πρώτα 5 χρόνια από την ακτινοθεραπεία. Οι περισσότερες περιπτώσεις λευχαιμίας εμφανίζονται μέσα σε 10 χρόνια από την πρώτη έκθεση και γενικά όχι παραπάνω από 15 χρόνια μετά. Θεωρείται ότι η εμφάνιση λευχαιμίας προκαλείται από δόση ακτινοβολίας 1-15 Gy στους ενήλικες και συχνότερα από υψηλότερες δόσεις στα παιδιά. Ο κίνδυνος για λευχαιμία που οφείλεται σε ακτινοβολία φαίνεται μεγαλύτερος όταν μεγάλοι όγκοι μυελού των οστών θεραπεύονται με μικρότερες δόσεις ακτινοβολίας παρά όταν υψηλές δόσεις ακτινοβολίας χορηγούνται σε μικρούς όγκους 61. Πιθανολογείται ότι ο χαμηλός κίνδυνος για ανάπτυξη λευχαιμίας που σχετίζεται με την έκθεση μερικού μέρους του σώματος σε ακτινοβολία οφείλεται σε απόπτωση επαγόμενη από την ακτινοβολία στα εκτεθειμένα κύτταρα 60. Έχει παρατηρηθεί επίσης αύξηση του κινδύνου ανάπτυξης λευχαιμίας μετά από ακτινοθεραπεία για καλοήθεις καταστάσεις Π.χ. η ακτινοθεραπεία στην αγκυλοποιητική σπονδυλίτιδα σχετίζεται με σχετικό κίνδυνο λευχαιμίας ίσο με 7 μέχρι και 25 έτη μετά από έκθεση σε ομοιόμορφη δόση ακτινοβολίας 1 Gy. Η επιστημονική επιτροπή των Ηνωμένων Εθνών για τις επιδράσεις της ατομικής ακτινοβολίας (United Nations Scientific Committee on Effects of Atomic Radiation - UNSCEAR) ανέφερε το 2000 ότι τα επίπεδα επαγγελματικής έκθεσης σήμερα είναι σχεδόν τα μισά από ό,τι πριν μερικές δεκαετίες. Η μέση αποτελεσματική δόση στη δεκαετία του 1990 είχε εκτιμηθεί στα 1-5 msv. Κάποιες μελέτες που πραγματοποιήθηκαν σε εργαζόμενους πυρηνικών εργοστασίων ή ακτινολογικών εργαστηρίων εξέτασαν με περισσότερη λεπτομέρεια τη σχέση μεταξύ έκθεσης σε χαμηλές δόσεις ιονίζουσας ακτινοβολίας και λευχαιμίας. Συνδυάζοντας δεδομένα θνησιμότητας από επτά προοπτικές μελέτες τύπου κοόρτης που περιλάμβαναν πυρηνικούς εργάτες, η ομάδα μελέτης του IARC βρήκε στατιστικά σημαντικά μεγαλύτερο κίνδυνο λευχαιμίας (αποκλείοντας τη ΧΛΛ) μετά από έκθεση σε ιονίζουσα ακτινοβολία. Η μέση διάρκεια έκθεσης ήταν 36 έτη και 65
66 80% του πληθυσμού που μελετήθηκε είχε εκτεθεί σε συνολική δόση ακτινοβολίας κάτω από 50 msv Έκθεση σε χημειοθεραπευτικούς παράγοντες Διάφοροι χημειοθεραπευτικοί παράγοντες που χρησιμοποιούνται στη θεραπεία μιας αρχικής μορφής καρκίνου έχουν σχετιστεί με την επακόλουθη ανάπτυξη ΟΜΛ και ΜΔΣ. Σε ποσοστό πάνω από 70% των περιπτώσεων δευτεροπαθούς ΟΜΛ είχε προηγηθεί η εμφάνιση ΜΔΣ. Αντίστροφα, πολύ υψηλό ποσοστό ασθενών με δευτεροπαθές ΜΔΣ εξελίσσεται σε δευτεροπαθή ΟΜΛ. Άτομα άνω των 40 ετών διατρέχουν αυξημένο κίνδυνο για εμφάνιση δευτεροπαθούς ΜΔΣ/ΟΜΛ, τουλάχιστον μετά από χημειοθεραπεία για νόσο του Hodgkin. Τα παιδιά μπορεί να διατρέχουν μικρότερο κίνδυνο από ό,τι οι ενήλικες και τα μικρά παιδιά μικρότερο κίνδυνο από τα μεγαλύτερα παιδιά. Ο κίνδυνος δευτεροπαθούς ΜΔΣ/ΟΜΛ είναι μέγιστος κατά την πρώτη δεκαετία μετά από τη θεραπεία για την πρωτοπαθής κακοήθεια, ενώ κατά τη δεύτερη δεκαετία η επίπτωση δευτεροπαθούς ΜΔΣ/ΟΜΛ είναι χαμηλή. Ειδικά οι αλκυλιούντες παράγοντες έχουν συσχετιστεί με αυξημένο κίνδυνο ΜΔΣ ή και ΟΜΛ. Χαρακτηριστικά οι δευτεροπαθείς μορφές ΜΔΣ και ΟΜΛ εμφανίζονται 4-7 έτη μετά από τη θεραπεία για τον αρχικό καρκίνο και ο κίνδυνος σχετίζεται σαφώς με τη συσσώρευση δόσης αλκυλιούντα παράγοντα. Και οι δύο καταστάσεις χαρακτηρίζονται από μια προλευχαιμική φάση, τριγραμμική δυσπλασία και κυτταρογενετικές ανωμαλίες που περιλαμβάνουν συνήθως εξαλείψεις τμημάτων των χρωμοσωμάτων 5 και 7. Κάποιοι αλκυλιούντες παράγοντες, όπως η μελφαλάνη, θέτουν τον ασθενή σε υψηλότερο κίνδυνο για εμφάνιση ΜΔΣ συγκριτικά με άλλους, όπως η κυκλοφωσφαμίδη, για λόγους που παραμένουν ασαφείς. Δευτεροπαθές ΜΔΣ και ΟΜΛ έχουν αναφερθεί μετά από θεραπεία για νόσο του Hodgkin, λέμφωμα non- Hodgkin, πολλαπλό μυέλωμα, αληθή πολυκυτταραιμία και διάφορες μορφές καρκίνου συμπαγών οργάνων, όπως μαστού, πνεύμονα, ωοθηκών και όρχεων. Μια άλλη ομάδα χημειοθεραπευτικών παραγόντων που σχετίζεται με δευτεροπαθή λευχαιμία είναι οι αναστολείς τοποϊσομεράσης ΙΙ και ιδιαίτερα οι επιποδοφυλλοτοξίνες. Σε αυτή την περίπτωση, δεν προηγείται της νόσου προλευχαιμική φάση και η λανθάνουσα περίοδος είναι βραχύτερη (περί τα 2 έτη), ενώ δεν σχετίζεται εμφανώς με αθροιστική δόση. Το πρότυπο των κυτταρογενετικών ανωμαλιών είναι επίσης διαφορετικό και συχνότερα καταγράφονται ισορροπημένες 66
67 μεταθέσεις που αφορούν το 11q23. Αυξανόμενες δόσεις χημειοθεραπευτικών με βάση την πλατίνα, που χρησιμοποιούνται στον καρκίνο των ωοθηκών, έχουν συσχετιστεί ποσοτικά με αυξανόμενο κίνδυνο για δευτεροπαθή λευχαιμία. Σε ασθενείς με καρκίνο του μαστού που υποβλήθηκαν σε θεραπεία με μιτοξαντρόνη και μεθοτρεξάτη ή με μεθοτρεξάτη και μιτομυκίνη C παρατηρήθηκε 10πλάσιος κίνδυνος για δευτεροπαθές ΜΔΣ/ΟΜΛ. Κλωνικές χρωμοσωμικές ανωμαλίες, συχνά σύνθετες, παρατηρούνται στις περισσότερες περιπτώσεις δευτεροπαθούς ΜΔΣ/ΟΜΛ. Η συχνότερα παρατηρούμενη διαταραχή είναι οι ανωμαλίες του χρωμοσώματος 7, που παρατηρούνται σε 65% των περιπτώσεων, και συγκεκριμένα η απώλεια του χρωμοσώματος 7. Παρόλο που συχνά συναντάται στα πλαίσια σύνθετου καρυότυπου, είναι η πιο κοινή μονήρης ανωμαλία στις περιπτώσεις δευτεροπαθούς ΜΔΣ/ΟΜΛ. Οι διαταραχές του χρωμοσώματος 5 αποτελούν τη δεύτερη σε σειρά συχνότητας κυτταρογενετική ανωμαλία σε δευτεροπαθή ΜΔΣ, που απαντάται σε ποσοστό 50%. Την τρίτη θέση σε σειρά συχνότητας κατέχουν οι διαταραχές του χρωμοσώματος 17, ενώ ακολουθούν οι διαταραχές των χρωμοσωμάτων 21 και 11 και οι αναμεταθέσεις του 11q23, με συχνότερη την t(9;11)(p21;q23) Έκθεση στο βενζόλιο και παράγωγά του Το βενζόλιο αποτελεί το παλιότερο και γνωστότερο χημικό παράγοντα που ευθύνεται για λευχαιμογένεση. Οι πρώτες περιπτώσεις αιματολογικής τοξικότητας από βενζόλιο περιγράφηκαν το 1897 και η πρώτη περίπτωση λευχαιμίας που σχετίζεται με έκθεση στο βενζόλιο περιγράφηκε το Αρχικά η έκθεση στο βενζόλιο ήταν κυρίως επαγγελματική, όμως η αναγνώριση της λευχαιμογόνου ιδιότητάς του περιόρισε τη χρήση του, ιδίως στις δυτικές βιομηχανικές κοινωνίες. Ωστόσο μικρές αλλά μετρήσιμες ποσότητες βενζολίου ανιχνεύονται στον καπνό του τσιγάρου και στην αμόλυβδη βενζίνη. Σε μελέτες τύπου κοόρτης και μελέτες ασθενών-μαρτύρων ο κίνδυνος λευχαιμίας (κυρίως ΟΜΛ) είναι από 2 έως 10 φορές μεγαλύτερος σε εργάτες που ασχολούνται με βαφές, με τυπογραφία, με διύλιση πετρελαίου, με χημικές ουσίες και με κατασκευή υποδημάτων. Παρόλο που το βενζόλιο σχετίστηκε κυρίως με ΟΜΛ και με απλαστική αναιμία, υπάρχουν ενδείξεις ότι τα ΜΔΣ, λεμφώματα non-hodgkin και άλλες κακοήθειες του αιμοποιητικού συστήματος επίσης σχετίζονται με έκθεση στο βενζόλιο. 67
68 Ο απόλυτος αριθμός λεμφοκυττάρων στο περιφερικό αίμα φαίνεται ότι αποτελεί έναν ευαίσθητο δείκτη του επιπέδου έκθεσης στο βενζόλιο. Τα μειωμένα επίπεδα λεμφοκυττάρων χρησιμεύουν ως βιοδείκτης για την εκτίμηση του βαθμού έκθεσης στο βενζόλιο. Συγκεκριμένα τα CD4 λεμφοκύτταρα φαίνεται ότι αποτελούν πρωταρχικό στόχο, οδηγώντας σε μείωση του λόγου CD4/CD8 λεμφοκυττάρων, πρότυπο ανοσοκαταστολής παρόμοιο με αυτό που συναντάται στο σύνδρομο επίκτητης ανθρώπινης ανοσοανεπάρκειας (AIDS). Ο αρχικός μεταβολισμός του βενζολίου γίνεται στο ήπαρ, όπου ένζυμα του κυτοχρώματος P450 (συγκεκριμένα το CYP2E1) το μετατρέπουν σε αντιδραστικούς ενδιάμεσους μεταβολίτες. Το αρχικό μεταβολικό στάδιο περιλαμβάνει οξείδωση του βενζολίου από το κυτόχρωμα P450 σε οξείδιο του βενζολίου, το οποίο βρίσκεται σε ισορροπία με το ταυτομερές του οξεπίνη. Το μεγαλύτερο ποσοστό του οξείδιου του βενζολίου ανασχηματίζεται αυτόματα σε φαινόλη, η οποία είτε εκκρίνεται ή μεταβολίζεται περαιτέρω σε υδροκινόνη, 1,4-βενζοκινόνη και 1,2,4-βενζετριόλη. Το εναπομείναν οξείδιο του βενζολίου είτε υδρολύεται για να παραγάγει κατεχόλη και 1,2-βενζοκινόνη ή αντιδρά με τη γλουταθειόνη για να παραγάγει S- φαινυλμερκαπτουρικό οξύ. Ο μεταβολισμός της οξεπίνης πιστεύεται ότι ανοίγει τον αρωματικό δακτύλιο, απελευθερώνοντας τις αντιδραστικές μυκοναλδεΰδες και το Ε,Ε-μυκονικό οξύ. Το οξείδιο του βενζολίου, οι βενζοκινόνες, οι μυκοναλδεΰδες και τα εποξείδια του βενζολίου είναι ηλεκτρόφιλα μόρια που αντιδρούν άμεσα με πεπτίδια και πρωτεΐνες κι έτσι μπορούν να παρέμβουν στην κυτταρική λειτουργία 61. Οι τρεις πολυφαινόλες (υδροκινόνη, κατεχόλη και βενζενετριόλη) συσσωρεύονται στο μυελό των οστών και οξειδώνονται εύκολα σε υψηλά τοξικές βενζοκινόνες από ενζυμικές υπεροξειδάσες, όπως η μυελοϋπεροξειδάση του μυελού των οστών, μια διαδικασία που ενισχύεται από την παρουσία φαινόλης. Ο κύριος προστατευτικός μηχανισμός ενάντια στις τοξικές επιδράσεις αυτών των βενζοκινονών είναι η NADPH κινόνη οξειδορεδουκτάση (NQO1), που τυπικά λέγεται DT-διαφοράση. Έτσι άτομα που έχουν υψηλή δραστικότητα CYP2E1 και χαμηλή δραστικότητα NQO1 θα ήταν δυνητικά πιο ευάλωτα στις τοξικές επιδράσεις του βενζολίου σε σχέση με άτομα που έχουν χαμηλή δραστικότητα CYP2E1 και υψηλή δραστικότητα NQO1. Δυστυχώς η φαινοτυπική μέτρηση της δραστικότητας του ενζύμου CYP2E1 μπορεί να μη σχετίζεται με κανέναν από τους πολλαπλούς γονότυπους CYP2E1. Κανένας από τους πολλαπλούς πολυμορφισμούς στο γονίδιο CYP2E1 δε φαίνεται να έχει σημαντική επίδραση στην ενζυμική δραστικότητα. 68
69 Σε αντίθεση με το CYP2E1, η δραστηριότητα του ενζύμου NQO1 σχετίζεται στενά με το γονότυπο. Ένας απλός νουκλεοτιδικός πολυμορφισμός (κυτοσίνη θυμιδίνη) στη θέση 609 του γονιδίου NQO1 ταυτοποιήθηκε αρχικά σε μια κυτταρική σειρά καρκίνου του παχέος εντέρου στον άνθρωπο. Αυτή η μετάλλαξη προκαλεί την υποκατάσταση μιας προλίνης από σερίνη που απενεργοποιεί την ενζυμική δραστικότητα NQO1. Άτομα που είναι ομοζυγώτες για τη μετάλλαξη αυτή έχουν πλήρη έλλειψη δραστικότητας του ενζύμου NQO1, ενώ οι ετεροζυγώτες έχουν χαμηλή προς ενδιάμεση δραστικότητα σε σχέση με το αλλήλιο του μη μεταλλαγμένου τύπου 60. Το βενζόλιο προκαλεί βλάβη με τους ακόλουθους μηχανισμούς: α) Οι αντιδραστικοί μεταβολίτες του βενζολίου πιθανόν να προκαλούν μετάλλαξη ενός κρίσιμου γονιδίου ή ομάδας γονιδίων που σχετίζονται με τον πολλαπλασιασμό και τη διαφοροποίηση στα ανθρώπινα στελεχιαία κύτταρα προκαλώντας χρωμοσωμικές ανωμαλίες, μεταλλάξεις γονιδίων ή και επιγενετικές αλλαγές, αποσιωπώντας κρίσιμα αντι-ογκογονίδια. Τα στελεχιαία κύτταρα εκφράζουν αυτές τις μεταλλάξεις καθώς εισέρχονται στον κύκλο κυτταρικής διαίρεσης. β) Οι ανεπιθύμητες ενέργειες του βενζολίου στα στρωματικά κύτταρα του μυελού των οστών που ρυθμίζουν την αιμοποίηση μπορούν να προκαλέσουν διαταραχές στον πολλαπλασιασμό των αρχέγονων πολυδύναμων στελεχιαίων αιμοποιητικών κυττάρων. γ) Η ανεπάρκεια NQO1 μπορεί δυνητικά να προκαλέσει διαταραχή στα στρωματικά κύτταρα των κολποειδών αγγείων του μυελού, αλληλεπιδρώντας με μόρια ενδοθηλιακής κυτταρικής προσκόλλησης. δ) Το οξειδωτικό stress που προέρχεται από το μεταβολισμό του βενζολίου μπορεί να προκαλέσει τόσο βλάβη στο DNA όσο και μεταβολή στη σηματοδότηση των αιμοποιητικών κυττάρων. ε) Η μειωμένη ανοσοεπαγρύπνηση φαίνεται να παίζει σημαντικό ρόλο, επιτρέποντας σε προλευχαιμικούς, μεταλλαγμένους κλώνους να ξεφύγουν από την ανίχνευση και την εξάλειψή τους από τα κυτταροτοξικά κύτταρα. Το 1987 οι Aksoy και συν. δημοσίευσαν τα τελικά αποτελέσματα μιας μελέτης, τα προκαταρκτικά αποτελέσματα της οποίας είχαν δημοσιευτεί το Οι ερευνητές πραγματοποίησαν μια αιματολογική μελέτη σε 231 εργάτες ηλικίας ετών που είχαν εργαστεί σε 40 διαφορετικούς επαγγελματικούς χώρους στην Κωνσταντινούπολη και στο Ιζμίτ στην Τουρκία. Συγκεκριμένα είχαν εργαστεί σε 69
70 μικρά και μεγάλα υποδηματοποιεία, εργαστήρια επεξεργασίας δέρματος, σταθμούς επιδιόρθωσης σε αεροδρόμια και ναυπηγεία, βιομηχανίες αυτοκινήτων, βιομηχανίες κατασκευής γεωργικών μηχανημάτων και βιομηχανίες ελαστικών. Η διάρκεια της έκθεσης κυμαινόταν μεταξύ ενός μήνα και 40 ετών (μέση διάρκεια 8,8 έτη). Από τους εργάτες ελήφθησαν δείγματα αίματος από τα οποία έγινε γενική αίματος και εκτίμηση επιχρίσματος περιφερικού αίματος. Επίσης προσδιορίστηκαν τα επίπεδα βενζολίου στον αέρα, σε διαλύτες, βαφές και βερνίκια από τους αντίστοιχους χώρους εργασίας. Παρατηρήθηκαν ήπιες ανωμαλίες σε 14 εργάτες μεταξύ των οποίων συμπεριλαμβάνονταν λευκοπενία σε 9, θρομβοπενία σε 4 και παγκυτταροπενία σε έναν. Παρά τη μείωση στην περιεκτικότητα σε βενζόλιο σε διαλύτες σε σχέση με προηγούμενες περιόδους, η μελέτη έδειξε ότι τα επίπεδα βενζολίου στα περισσότερα υλικά που μελετήθηκαν ήταν πάνω από τα επιτρεπτά όρια. Από τον πληθυσμό που μελετήθηκε, συνολικά εμφανίστηκαν 5 περιπτώσεις οξείας λευχαιμίας και κακοήθους λεμφώματος στους παραπάνω επαγγελματικούς χώρους. Αξιοσημείωτο είναι ότι σε 4 από αυτές τις περιπτώσεις η έκθεση στο βενζόλιο ήταν μικρής διάρκειας, από 2 έως 4 έτη 63. Επίσης μελέτες σε Κινέζους εργάτες έδειξαν ότι το βενζόλιο επηρεάζει τα λευκά αιμοσφαίρια και τα λεμφοκύτταρα σε χαμηλά επίπεδα επαγγελματικής έκθεσης και δεν υπάρχουν στοιχεία για το όριο πάνω από το οποίο συμβαίνει αυτό Κάπνισμα Το κάπνισμα αποτελεί το συχνότερο τρόπο έκθεσης στο βενζόλιο μετά την επαγγελματική βιομηχανική έκθεση σε αυτό. Ωστόσο, τα αποτελέσματα για τη σχέση μεταξύ καπνίσματος και ΜΔΣ από διάφορες επιδημιολογικές μελέτες παραμένουν αντιφατικά. Το 1993 οι Ciccone και συν. δημοσίευσαν μια μελέτη ασθενών-μαρτύρων στη Βόρεια Ιταλία για να εκτιμήσουν το ρόλο του καπνίσματος και της επαγγελματικής έκθεσης στην παθογένεια της μυελογενούς λευχαιμίας και των ΜΔΣ. Συγκεκριμένα μελέτησαν 50 ασθενείς με ΟΜΛ, 17 με ΧΜΛ, 19 με ΜΔΣ και 246 μάρτυρες (ομάδα ελέγχου). Η έκθεση σε παράγοντες ύποπτους για λευχαιμογένεση εκτιμήθηκε τυφλά από ειδικό στη βιομηχανική υγιεινή, βάσει ερωτηματολογίου που περιελάμβανε την έκθεση σε: βενζόλιο, άλλους οργανικούς διαλύτες, προϊόντα διύλισης πετρελαίου, πολυκυκλικούς αρωματικούς υδρογονάνθρακες, χαμηλής συχνότητας ηλεκτρομαγνητικά πεδία, αναθυμιάσεις συγκόλλησης, άσβεστο, ιονίζουσα 70
71 ακτινοβολία και φυτοφάρμακα. Βρέθηκε στατιστικά σημαντική συσχέτιση της ΟΜΛ με τη χρήση φυτοφαρμάκων στις γυναίκες (OR=4.4, 95% CI ). Δε βρέθηκε στατιστικά σημαντική σχέση μεταξύ καπνίσματος και λευχαιμίας ή ΜΔΣ. Επίσης δεν αναδείχθηκε στατιστικά σημαντική σχέση μεταξύ των υπόλοιπων παραγόντων επαγγελματικής έκθεσης και λευχαιμίας ή ΜΔΣ. Τέλος, δεν παρατηρήθηκε στατιστικά σημαντική συσχέτιση χρωμοσωμικών ανωμαλιών με επαγγελματική έκθεση 65. Το 1995 οι West και συν. διεξήγαγαν μια μελέτη ασθενών-μαρτύρων για να μελετήσουν το ρόλο διαφόρων παραγόντων κινδύνου στην εμφάνιση ΜΔΣ. Στη μελέτη αυτή έλαβαν μέρος 400 ασθενείς με ΜΔΣ και ισάριθμοι μάρτυρες. Το ερωτηματολόγιο που χορηγήθηκε περιελάμβανε ερωτήσεις σχετικά με πιθανούς επαγγελματικούς παράγοντες κινδύνου, μη επαγγελματικές πηγές έκθεσης που θα αναλυθούν σε επόμενη ενότητα, καθώς και σχετικά με το κάπνισμα. Η συγκεκριμένη μελέτη ανέδειξε συσχέτιση μεταξύ καπνίσματος και ΜΔΣ που ήταν σημαντική μόνο για αυτούς που κάπνιζαν 1-4 τσιγάρα ημερησίως 66. Το 1996 οι Ido και συν. μελέτησαν την επίδραση του καπνίσματος και άλλων παραγόντων κινδύνου στην πιθανότητα εμφάνισης ΜΔΣ, αλλά η σχέση ΜΔΣ και καπνίσματος δεν ήταν στατιστικά σημαντική 67, σε αντίθεση με την κατανάλωση αλκοόλ, ο ρόλος της οποίας θα συζητηθεί σε επόμενη ενότητα. Το 1997 οι Pasqualetti και συν. δημοσίευσαν μια αναδρομική μελέτη ασθενών-μαρτύρων, στην οποία περιελήφθησαν ασθενείς με αιματολογικές κακοήθειες (εκ των οποίων 85 έπασχαν από ΜΔΣ), με σκοπό την εκτίμηση της επίδρασης του καπνίσματος στην παθογένεια αιματολογικών κακοηθειών. Οι ερευνητές διαπίστωσαν στατιστικά σημαντική σχέση μεταξύ καπνίσματος και ΜΔΣ συνολικά, ενώ μετά από διαστρωμάτωση σε ελαφρείς και βαρείς καπνιστές, η σχέση αυτή παρέμεινε στατιστικά σημαντική μόνο για τους βαρείς καπνιστές (OR=3.00, 95% CI ). Σημειώνεται ότι ως βαρείς καπνιστές ορίστηκαν όσοι κάπνιζαν πάνω από 20 τσιγάρα την ημέρα για πάνω από 5 έτη 68. Το 1998 οι Davico και συν. διεξήγαγαν μια πληθυσμιακή μελέτη στην οποία διερεύνησαν τη σχέση μεταξύ χρωμοσωμικών ανωμαλιών και καπνίσματος αλλά και έκθεσης σε χημικές ουσίες, όπως π.χ. βαφές. Συγκεκριμένα μελέτησαν 79 ασθενείς με ΟΜΛ, ΜΔΣ ή άλλες μορφές μη λεμφοβλαστικής λευχαιμίας πριν την έκθεση σε κυτταροτοξική θεραπεία και βρήκαν ότι διαταραχές του χρωμοσώματος 8 σχετίζονταν με το κάπνισμα άνω των 10 τσιγάρων την ημέρα (OR=14.2, 95% CI
72 142.3). Ωστόσο το μειονέκτημα αυτής της μελέτης είναι ο μικρός αριθμός ατόμων που μελετήθηκαν, που οδηγεί σε διαστήματα εμπιστοσύνης μεγάλου εύρους, και το γεγονός ότι δεν αναλύθηκαν τα ΜΔΣ ξεχωριστά από τις λευχαιμίες 69. Το 1999 οι Nagata και συν. πραγματοποίησαν μια μελέτη ασθενών-μαρτύρων στην οποία έλαβαν μέρος 111 ασθενείς με ΜΔΣ και 830 μάρτυρες. Στη μελέτη αυτή το κάπνισμα δεν αναδείχθηκε σε σημαντικό παράγοντα κινδύνου για εμφάνιση ΜΔΣ 70. Το 2000 οι Björk και συν. μελέτησαν τη σχέση μεταξύ καπνίσματος και ΜΔΣ. Συγκεκριμένα διεξήγαγαν μια μελέτη ασθενών-μαρτύρων, στην οποία περιελήφθησαν 330 ασθενείς με ΜΔΣ που είχαν υποβληθεί σε εξέταση καρυοτύπου και 337 μάρτυρες στη Νότια Σουηδία. Το κάπνισμα για τουλάχιστον 1 έτος τα τελευταία 20 έτη σχετίστηκε με αυξημένο κίνδυνο εμφάνισης ΜΔΣ (OR=1.8, 95% CI ), ενώ τα αποτελέσματα έδειξαν μια σχέση με την ένταση και τη διάρκεια του καπνίσματος, καθώς και μια μείωση του κινδύνου μερικά χρόνια μετά τη διακοπή του. Το κάπνισμα σχετίστηκε κυρίως με αύξηση του κινδύνου εμφάνισης ΜΔΣ με διαταραχές του χρωμοσώματος 7 (OR=5.0, 95% CI ), καθώς και ΜΔΣ τύπου ανθεκτικής αναιμίας (RA) (OR=2.5, 95% CI ) 71. Το 2001 οι Nisse και συν. δημοσίευσαν μια εργασία σχετικά με επαγγελματικούς και περιβαλλοντικούς παράγοντες κινδύνου για ΜΔΣ στη Βόρεια Γαλλία. Στη μελέτη έλαβαν μέρος 204 ασθενείς με ΜΔΣ και ισάριθμοι μάρτυρες. Τα άτομα υποβλήθηκαν σε συνέντευξη που βασιζόταν σε ερωτηματολόγιο σχετικά με το ιατρικό τους ιστορικό, δημογραφικά δεδομένα, οικογενειακό ιστορικό, κάπνισμα, χόμπι, επαγγελματική έκθεση με βάση όλες τις θέσεις εργασίας που κρατήθηκαν για τουλάχιστον 6 μήνες και την έκθεση σε έναν κατάλογο με 70 χημικές ουσίες ή άλλους φυσικούς επαγγελματικούς κινδύνους. Οι βασικοί παράγοντες κινδύνου που αναδείχθηκαν κατά την πολυπαραγοντική ανάλυση ήταν το αγροτικό επάγγελμα (OR=3.66, 95% CI ), η εργασία σε υφαντουργία (OR=3.66, 95% CI ), το να είναι κάποιος επαγγελματίας υγείας (OR=10.0, 95% CI ), το να είναι κάποιος εμπορικός και τεχνικός αντιπρόσωπος (OR=4.45, 95% CI ), η διαβίωση κοντά σε βιομηχανική ζώνη (OR=2.45, 95% CI ), το κάπνισμα (OR=1.74, 95% CI ) και η μακροχρόνια έκθεση στο πετρέλαιο (OR=1.1, 95% CI ) 72. Οι Dalamaga και συν. το 2002 δημοσίευσαν μια μελέτη ασθενών-μαρτύρων σχετικά με τους παράγοντες κινδύνου για ΜΔΣ στην Ελλάδα. Στη μελέτη έλαβαν 72
73 μέρος 84 ασθενείς με ΜΔΣ και ισάριθμοι μάρτυρες, οι οποίοι ερωτήθηκαν για το κάπνισμα και την κατανάλωση αλκοόλ, καθώς και για τυχόν ιστορικό αυτοάνοσων παθήσεων, χρόνιας φλεγμονώδους νόσου ή αλλεργικής διαταραχής. Η συγκεκριμένη μελέτη έδειξε ότι το κάνισμα αύξανε τον κίνδυνο ΜΔΣ (p=0.003 στη μονοπαραγοντική ανάλυση). Στην πολυπαραγοντική ανάλυση, ενώ μεμονωμένα ούτε το κάπνισμα ούτε η κατανάλωση αλκοόλ είχε στατιστικά σημαντική επίδραση στον κίνδυνο για ΜΔΣ, η συνύπαρξη καπνίσματος και αλκοόλ σχετιζόταν με σημαντικά αυξημένο κίνδυνο για ΜΔΣ (OR=9.54, 95% CI ), δείχνοντας τη σημασία της αλληλεπίδρασης μεταξύ αυτών των δύο παραγόντων 73. Το 2005 οι Strom και συν., σε μια μεγάλη μελέτη ασθενών-μαρτύρων που πραγματοποιήθηκε σε νοσοκομείο των ΗΠΑ, διερεύνησαν το ρόλο διαφόρων παραγόντων κινδύνου, όπως το οικογενειακό ιστορικό αιματολογικής νεοπλασίας, το κάπνισμα, η έκθεση σε χημικές ουσίες, διαλύτες, γεωργικά φάρμακα κ.λπ. Συνολικά συμμετείχαν 354 ασθενείς με πρωτοπαθές ΜΔΣ και 452 μάρτυρες. Ιδιαίτερα για το κάπνισμα αποδείχθηκε ότι τόσο η καπνιστική συνήθεια όσο και η ένταση αυτής σχετίζονταν με αυξημένο κίνδυνο ΜΔΣ σε άνδρες και γυναίκες. Ο κίνδυνος εμφάνισης ΜΔΣ μειωνόταν όσο αυξανόταν ο χρόνος από τη διακοπή του καπνίσματος και γινόταν μη στατιστικά σημαντικός σε όσους είχαν διακόψει το κάπνισμα πάνω από 15 χρόνια πριν. Στους άνδρες καπνιστές ο σχετικός κίνδυνος ΜΔΣ ήταν OR=1.85 (95% CI ), ενώ στις γυναίκες που είχαν καπνίσει οποιαδήποτε στιγμή στη ζωή τους ήταν OR=1.79 (95% CI ). Επίσης παρατηρήθηκε αλληλεπίδραση μεταξύ καπνίσματος και έκθεσης σε χημικές ουσίες. Συγεκριμένα στην ομάδα των καπνιστών που είχαν εκτεθεί παράλληλα και σε χημικά ο σχετικός κίνδυνος ήταν OR=3.22 (95% CI ) σε σχέση με τους μη καπνιστές που δεν είχαν εκτεθεί σε χημικά. Τέλος, οι ασθενείς που παρουσίαζαν χρωμοσωμικές ανωμαλίες είχαν μεγαλύτερες πιθανότητες να έχουν υπάρξει καπνιστές σε οποιαδήποτε περίοδο της ζωής τους συγκριτικά με αυτούς που είχαν φυσιολογικό καρυότυπο (OR=1.92, 95% CI ) 74. Εξάλλου, οι Pekmezovic και συν. το 2006 δημοσίευσαν μια μελέτη με τη συμμετοχή 80 ασθενών και 160 μαρτύρων που πραγματοποιήθηκε στο Βελιγράδι και διερευνούσε την πιθανή σχέση των ΜΔΣ με την έκθεση σε χημικά και φυτοφάρμακα, τις λοιμώξεις του ανώτερου αναπνευστικού, το κάπνισμα και την κατανάλωση καφέ και αλκοόλ. Ως προς το κάπνισμα δεν διαπιστώθηκε στατιστικά σημαντική σχέση με την εμφάνιση ΜΔΣ
74 Οι Björk και συν. πραγματοποίησαν επίσης μια μελέτη ασθενών-μαρτύρων, στην οποία μελέτησαν την επίδραση του καπνίσματος στην εμφάνιση ΟΜΛ, ΜΔΣ και ΟΜΛ που αναπτύσσεται σε έδαφος ΜΔΣ 76. Στη μελέτη έλαβαν μέρος 179 ασθενείς, εκ των οποίων 56 έπασχαν από ΜΔΣ, 132 μάρτυρες από το γενικό πληθυσμό και 146 μάρτυρες που έπασχαν από μελάνωμα, μια μορφή καρκίνου που δεν σχετίζεται με το κάπνισμα. Η συνολική επίδραση του καπνίσματος στην εμφάνιση ΜΔΣ και ΟΜΛ ήταν οριακά σημαντική για την κατηγορία των πρόσφατων καπνιστών (OR=1.8, 95% CI ), ενώ δεν ήταν στατιστικά σημαντική συνολικά για τους καπνιστές. Οι Du και συν. το 2009 πραγματοποίησαν μια μετανάλυση στην οποία μελέτησαν τη σχέση του καπνίσματος και της κατανάλωσης αλκοόλ με την εμφάνιση ΜΔΣ. Συγκεκριμένα για το κάπνισμα στη μετανάλυση συμπεριελήφθησαν 10 μελέτες ασθενών-μαρτύρων, δηλαδή συνολικά αναλύθηκαν ασθενείς με ΜΔΣ και μάρτυρες και ο συνολικός σχετικός κίνδυνος εκτιμήθηκε OR=1.45 (95% CI ), με σημαντική ετερογένεια μεταξύ των μελετών (p=0.05), αλλά χωρίς να υπάρχει ένδειξη για σφάλμα δημοσίευσης (publication bias) 77. Το 2009 οι Ma και συν. δημοσίευσαν την πρώτη προοπτική μελέτη που δημοσιεύτηκε σχετικά με την επίδραση της παχυσαρκίας, του καπνίσματος και άλλων παραγόντων κινδύνου στην εμφάνιση ΜΔΣ. Η μελέτη πραγματοποιήθηκε σε πληθυσμό ατόμων ηλικίας ετών στις ΗΠΑ κατά την περίοδο Τα άτομα αυτά παρακολουθήθηκαν προοπτικά και κατά την περίοδο στον πληθυσμό αυτό καταγράφηκαν 193 νέες περιπτώσεις ΜΔΣ. Ο κίνδυνος ΜΔΣ ήταν αυξημένος σε πρώην καπνιστές (HR=1.68, 95% CI ) και σε τωρινούς καπνιστές (HR=3.17, 95% CI ) σε σύγκριση με μη καπνιστές 78. Το 2010 οι Lv και συν. πραγματοποίησαν μια μελέτη ασθενών-μαρτύρων στην οποία έλαβαν μέρος 403 ασθενείς με ΜΔΣ και 806 μάρτυρες στη Σανγκάη στην Κίνα. Μεταξύ διάφορων παραγόντων κινδύνου οι ερευνητές μελέτησαν και το ρόλο του καπνίσματος. Στη μονοπαραγοντική ανάλυση το κάπνισμα βρέθηκε να σχετίζεται σημαντικά με όλους τους τύπους ΜΔΣ (OR=1.44, 95% CI ) και με ΜΔΣ τύπου RAEB (OR=2.32, 95% CI ), ενώ επίσης διαπιστώθηκε στατιστικά σημαντική τάση της συσσωρευτικής επίδρασης του καπνίσματος με τον κίνδυνο RAEB (Ptrend <0.0001), υποδηλώνοντας δοσοεξαρτώμενη σχέση. Στην πολυπαραγοντική ανάλυση παρέμεινε στατιστικά σημαντική η σχέση μόνο μεταξύ καπνίσματος και RAEB (ORadj =2.43, 95% CI )
75 Το 2013 οι Tong και συν. πραγματοποίησαν μια μετανάλυση σχετικά με την επίδραση του καπνίσματος στην εμφάνιση ΜΔΣ. Ο συνολικός κίνδυνος για την ανάπτυξη ΜΔΣ σε άτομα που έχουν καπνίσει κάποια στιγμή στη ζωή τους ήταν OR=1.45 (95% CI ) έναντι αυτών που δεν έχουν καπνίσει ποτέ. Αυξημένο κίνδυνο για ΜΔΣ είχαν όσοι συνέχιζαν να καπνίζουν (OR=1.81, 95% CI ) και όσοι είχαν διακόψει το κάπνισμα (OR=1.67, 95% CI ), σε σχέση με τους μη καπνιστές. Η συσχέτιση ήταν ισχυρότερη σε άτομα που κάπνιζαν πάνω από 20 τσιγάρα την ημέρα (OR=1.62, 95% CI ) έναντι αυτών που κάπνιζαν κάτω από 20 τσιγάρα την ημέρα (OR=1.36, 95% CI ). Επιπλέον, άτομα που κάπνιζαν πάνω από 20 πακέτα-έτη είχαν αυξημένο κίνδυνο για εμφάνιση ΜΔΣ (OR=1.94, 95% CI ) Κατανάλωση αλκοόλ Οι Ido και συν. βρήκαν στατιστικά σημαντική συσχέτιση μεταξύ κατανάλωσης αλκοόλ και ΜΔΣ τόσο για άνδρες και γυναίκες συνολικά (OR=2.15, 95% CI ) όσο και μόνο για τους άνδρες (OR=2.33, 95% CI ), καθώς και σημαντική αυξητική τάση με την αύξηση της ποσότητας αλκοόλ που καταναλώνεται ανά εβδομάδα (p<0.05) 67. Οι Dalamaga και συν. στη μελέτη ασθενών-μαρτύρων που πραγματοποίησαν δεν ανέδειξαν στατιστικά σημαντική επίδραση της κατανάλωσης αλκοόλ στον κίνδυνο εμφάνισης ΜΔΣ. Ωστόσο, όπως αναφέρθηκε στην προηγούμενη ενότητα, η κατανάλωση αλκοόλ σε συνδυασμό με το κάπνισμα αύξανε σημαντικά τον κίνδυνο εμφάνισης ΜΔΣ (OR=9.54, 95% CI ). Οι συγγραφείς πιθανολογούν ότι η κατανάλωση αλκοόλ θα μπορούσε κατά κάποιον τρόπο να ενισχύει τις ανεπιθύμητες επιδράσεις του προϊόντων του καπνού στο αιμοποιητικό σύστημα 73. Οι Strom και συν. βρήκαν ότι η κατανάλωση κρασιού μόνο ή σε συνδυασμό με μπίρα ή και άλλα αλκοολούχα ποτά είχε ισχυρή προστατευτική επίδραση και στα δύο φύλα. Η μεγαλύτερη προστατευτική επίδραση του κρασιού βρέθηκε μεταξύ 220 συμμετεχόντων που ανέφεραν ότι έπιναν κατά μέσο όρο το πολύ ένα ποτήρι κρασί την ημέρα (OR=0.55, 95% CI ). Η κατανάλωση 1-2 ποτηριών κρασιού την ημέρα σχετιζόταν με 30% μη στατιστικά σημαντική μείωση του κινδύνου για ΜΔΣ, ενώ η κατανάλωση περισσότερων των 2 ποτηριών κρασί την ημέρα σχετιζόταν με 68% μη στατιστικά σημαντική αύξηση του κινδύνου
76 Οι Pekmezovic και συν. μελέτησαν επίσης τη σχέση μεταξύ αλκοόλ και ΜΔΣ και βρήκαν ότι η κατανάλωση αλκοόλ σχετίζεται με ΜΔΣ (OR=3.0, 95% CI ) και ο κίνδυνος αυξάνεται σημαντικά όταν καταναλώνονται ποτά με μεγάλη περιεκτικότητα σε οινόπνευμα, έναντι κρασιού ή μπίρας (OR=11.8, 95% CI ). Εξάλλου η κατανάλωση αλκοόλ αναγνωρίστηκε ως ανεξάρτητος παράγοντας για ΜΔΣ στο πολυπαραγοντικό μοντέλο (OR=2.2, 95% CI ) 75. Οι Du και συν. στη μετανάλυση που πραγματοποίησαν μελέτησαν τη σχέση μεταξύ αλκοόλ και ΜΔΣ αναλύοντας δεδομένα από 5 μελέτες ασθενών-μαρτύρων (745 ασθενείς με ΜΔΣ και μάρτυρες). Ωστόσο οι διαθέσιμες πληροφορίες σχετικά με την ποσότητα του αλκοόλ και τη διάρκεια της χρήσης δεν ήταν συγκρίσιμες μεταξύ των μελετών. Συνολικά παρατηρήθηκε σημαντική ετερογένεια μεταξύ των επιμέρους μελετών, η οποία δεν επέτρεψε τον υπολογισμό ενός συνολικού σχετικού κινδύνου Επαγγελματικοί, περιβαλλοντικοί παράγοντες κινδύνου και παράγοντες του τρόπου ζωής Εκτός από την έκθεση στο βενζόλιο, που αναπτύχθηκε σε προηγούμενη ενότητα, τα τελευταία χρόνια έχει μελετηθεί η επίδραση της έκθεσης σε πολυάριθμες χημικές ουσίες και επαγγελματικούς παράγοντες κινδύνου στην πιθανότητα εμφάνισης ΜΔΣ. Οι Ciccone και συν., στη μελέτη ασθενών-μαρτύρων που πραγματοποίησαν το 1993, κατέληξαν σε μια στατιστικά σημαντική σχέση μεταξύ έκθεσης σε φυτοφάρμακα και ανάπτυξης ΟΜΛ σε γυναίκες (OR=4.4, 95% CI ), αλλά απέτυχαν να αποδείξουν παρόμοια συσχέτιση για τα ΜΔΣ, αν και αξίζει να σημειωθεί ο μικρός αριθμός περιπτώσεων ΜΔΣ (19) που έλαβαν μέρος στη μελέτη. Με τη χρήση φυτοφαρμάκων σχετίστηκε η κατηγορία Μ4 της ΟΜΛ κατά FAB. Δεν αναδείχθηκε στατιστικά σημαντική σχέση μεταξύ των υπόλοιπων παραγόντων επαγγελματικής έκθεσης και λευχαιμίας ή ΜΔΣ, ενώ δεν παρατηρήθηκε στατιστικά σημαντική συσχέτιση χρωμοσωμικών ανωμαλιών με επαγγελματικούς παράγοντες κινδύνου 65. Οι West και συν., στην πρότυπη μελέτη ασθενών-μαρτύρων που πραγματοποίησαν το 1995, χρησιμοποίησαν τη μέθοδο που περιγράφηκε από τους Siemiatycki και συν. το 1981 για την εκτίμηση της έκθεσης με βάση τον κίνδυνο, αντί για τη συνήθη εκτίμηση που βασιζόταν στον τίτλο της δουλειάς. Το ερωτηματολόγιο 76
77 που χορήγησαν περιελάμβανε ερωτήσεις σχετικά με 71 πιθανούς επαγγελματικούς παράγοντες κινδύνου, όπως ομάδες χημικών ουσιών, πηγές ακτινοβολίας κ.λπ. και διερευνούσε το βαθμό έκθεσης με βάση το χρονικό διάστημα και την ένταση της έκθεσης. Από τους συμμετέχοντες ζητήθηκε να περιγράψουν κάθε επαγγελματική ενασχόληση διάρκειας άνω των 6 μηνών, τις βασικές δραστηριότητές τους εκτός δουλειάς (χόμπι) και να αναφέρουν αν ζούσαν κοντά σε πιθανό επαγγελματικό παράγοντα κινδύνου. Ως ελάχιστη διάρκεια έκθεσης θεωρήθηκε αυτή που είχε διάρκεια τουλάχιστον 10 ώρες, που θα μπορούσε να προκύψει π.χ. από έκθεση για 10 λεπτά την ημέρα, για 20 μέρες το χρόνο, επί 3 έτη. Με τον τρόπο αυτό διακρίνονταν 3 βαθμοί έκθεσης (χαμηλή, μέτρια, υψηλή) για την κάθε χημική ουσία. Ως χαμηλή έκθεση ορίστηκε η διάρκεια έκθεσης επί 10 ώρες τουλάχιστον σε συνδυασμό με χαμηλή (ή μέτρια ή υψηλή ένταση έκθεσης). Ως μέτρια έκθεση ορίστηκε η διάρκεια επί τουλάχιστον 50 ώρες σε συνδυασμό με μέση (ή υψηλή) ένταση έκθεσης. Τέλος, ως υψηλή έκθεση ορίστηκε η διάρκεια επί ώρες σε συνδυασμό με μέση (ή υψηλή) ένταση έκθεσης. Οι παράγοντες κινδύνου ταξινομήθηκαν σε 13 ομάδες, ανάλογα με τη γενική χημική ταξινόμηση (π.χ. οργανικές ουσίες ή μέταλλα), τη μέθοδο παραγωγής, την ενεργό σύσταση (βαφές, διαλύτες, κόλλες) ή τη χρήση τους (π.χ. φυτοφάρμακα). Εξετάστηκε επίσης ο ρόλος της μη επαγγελματικής έκθεσης, όπως η ιονίζουσα ακτινοβολία, η μη ιονίζουσα ακτινοβολία, η ενασχόληση με χόμπι όπως φωτογραφία και κηπουρική, το κάπνισμα και άλλοι περιβαλλοντικοί κίνδυνοι. Στο επίπεδο χαμηλής έκθεσης, καμία χημική ουσία μεμονωμένα δε συσχετίστηκε σημαντικά με μυελοδυσπλασία, εκτός από το υπεροξείδιο του υδρογόνου που ήταν ακριβώς στο όριο (OR=2.38, 95% CI ). Η ακτινοβολία σχετιζόταν στατιστικά σημαντικά με ΜΔΣ (p <0.05), ενώ η σχέση μεταξύ ανόργανων αερίων, καπνών και ΜΔΣ ήταν οριακής σημαντικότητας. Οι περισσότερες μεμονωμένες χημικές ουσίες που δεν είχαν στατιστικά σημαντική επίδραση στο χαμηλό επίπεδο έκθεσης έδειξαν συγκριτική αύξηση του σχετικού κινδύνου στο υψηλό επίπεδο έκθεσης. Ο χαλκός, οι αναθυμιάσεις συγκόλλησης και το υπεροξείδιο του υδρογόνου συσχετίστηκαν σημαντικά με ΜΔΣ, ενώ οι απολιπαντικοί παράγοντες, το νικέλιο, τα καυσαέρια και οι ραδιοφωνικές μεταδόσεις βρίσκονταν κοντά στο όριο σημαντικότητας με το υψηλότερο επίπεδο έκθεσης. Για κάποιους από τους παράγοντες διαπιστώθηκε αύξηση του κινδύνου με αύξηση του ουδού έκθεσης. Π.χ. ο εκτιμώμενος κίνδυνος για την επίδραση της ακτινοβολίας στην εμφάνιση ΜΔΣ στο χαμηλό επίπεδο έκθεσης ήταν 1.53, στο μέσο επίπεδο ήταν 2.05 και στο υψηλό 77
78 επίπεδο ήταν 2.25 (test for trend, p <0.01). Αυτή η τάση υποδηλώνει μια δοσοεξαρτώμενη σχέση. Στατιστικά σημαντική συσχέτιση με ΜΔΣ παρατηρήθηκε για την έκθεση σε ακτινογραφίες οδόντων (OR=1.85, 95% CI ), ενώ αναφερόμενη πιθανή συσχέτιση με ακτινογραφίες οστών δεν ήταν στατιστικά σημαντική 66. Οι Ido και συν. μελέτησαν μεταξύ άλλων και το ρόλο παραγόντων όπως οι βαφές μαλλιών, η φύλαξη κατοικίδιων ζώων και η έκθεση σε οργανικούς διαλύτες, μόλυβδο και ακτινοβολία, αλλά δε βρέθηκε καμία στατιστικά σημαντική συσχέτιση 67. Οι Davico και συν. μελέτησαν την επίδραση της επαγγελματικής έκθεσης σε χημικές ουσίες στον καρυότυπο και βρήκαν ότι, μεταξύ 21 ατόμων με μη λεμφοβλαστική λευχαιμία ή ΜΔΣ που είχαν εκτεθεί δυνητικά σε διαλύτες ή σε πολυκυκλικούς αρωματικούς υδρογονάνθρακες, 16 ασθενείς είχαν φυσιολογικό καρυότυπο, ενώ καταγράφηκαν 5 παθολογικοί καρυότυποι, εκ των οποίων 3 περιπτώσεις τρισωμίας 8. Δυστυχώς ο μικρός αριθμός των συμμετεχόντων και η μεθοδολογία της μελέτης δεν επιτρέπουν την εξαγωγή περαιτέρω συμπερασμάτων 69. Οι Nagata και συν. βρήκαν στατιστικά σημαντική συσχέτιση μεταξύ χρήσης βαφής μαλλιών και ΜΔΣ τόσο σε άνδρες και γυναίκες συνολικά (OR=1.99, 95% CI ) όσο και μόνο σε γυναίκες (OR=2.88, 95% CI ). Διαπιστώθηκε στατιστικά σημαντική αύξηση του κινδύνου για ΜΔΣ με την αύξηση της διάρκειας χρήσης βαφής μαλλιών τόσο σε άνδρες και γυναίκες συνολικά (test for trend, p=0.003) όσο και μόνο σε γυναίκες (test for trend, p=0.002). Οι ερευνητές βρήκαν επίσης μια αύξηση του κινδύνου για ΜΔΣ μετά από επαγγελματική έκθεση σε οργανικούς διαλύτες, αλλά αυτή η συσχέτιση ήταν ακριβώς κάτω από το όριο της σημαντικότητας (OR=1.99, 95% CI ) 70. Οι Nisse και συν. στη μελέτη ασθενών-μαρτύρων που πραγματοποίησαν το 2001 στη Βόρεια Γαλλία εκτίμησαν την επαγγελματική έκθεση με βάση τον τίτλο της δουλειάς και την έκθεση σε λίστα με συγκεκριμένους παράγοντες κινδύνου, χρησιμοποιώντας το ίδιο ερωτηματολόγιο που είχαν δημιουργήσει πρώτοι οι West και συν. 66. Στη μονοπαραγοντική ανάλυση αναδείχθηκε στατιστικά σημαντική συσχέτιση ανάμεσα σε ΜΔΣ και κάπνισμα, κηπουρική, επαγγελματικούς παράγοντες όπως βενζίνη, διαλύτες, αμμωνία, φυτοφάρμακα, λιπάσματα, σκόνη δημητριακών, επαφή με πτηνοτροφία ή κτηνοτροφία και επαφή με λοιμώδεις παράγοντες. Επίσης βρέθηκε συσχέτιση με επαγγέλματα όπως τα επαγγέλματα υγείας, τεχνικός ή εμπορικός αντιπρόσωπος, χειριστής μηχανημάτων, αγρότης και εργάτης σε 78
79 υφαντουργία. Οι βασικοί παράγοντες κινδύνου για ΜΔΣ που αναδείχθηκαν στην πολυπαραγοντική ανάλυση ήταν η ενασχόληση με αγροτικό επάγγελμα (OR=3.66, 95% CI ), με υφαντουργία (OR=3.66, 95% CI ), με επαγγέλματα υγείας (OR=10.0, 95% CI ), με εμπορική ή τεχνική αντιπροσωπεία (OR=4.45, 95% CI ), με χειρισμό μηχανημάτων (OR=2.69, 95% CI ), η διαβίωση κοντά σε βιομηχανικές εγκαταστάσεις (OR=2.45, 95% CI ), το κάπνισμα (OR=1.74, 95% CI ) και η μακροχρόνια έκθεση στο πετρέλαιο (OR=1.1, 95% CI ) 72. Οι Strom και συν. βρήκαν ότι το οικογενειακό ιστορικό αιματολογικής νεοπλασίας (OR=1.92), το κάπνισμα (OR=1.65), η έκθεση σε φυτοφάρμακα (OR=4.55) και σε διαλύτες (OR=2.05) σχετίζονταν με όλους τους τύπους ΜΔΣ συνολικά. Όταν τα δεδομένα αναλύθηκαν κατά κατηγορία FAB, βρέθηκε ότι για τους ασθενείς που έπασχαν από RA/RARS το κάπνισμα (OR=2.23) και η έκθεση σε υψηλά επίπεδα φυτοφαρμάκων (OR=5.68) ήταν ανεξάρτητοι παράγοντες κινδύνου. Για τους ασθενείς που έπασχαν από RAEB/RAEB-T το οικογενειακό ιστορικό αιμοποιητικού καρκίνου (OR=2.10), το κάπνισμα (OR=1.52), η έκθεση σε υψηλά επίπεδα φυτοφαρμάκων (OR=3.79) και σε υψηλά επίπεδα βενζολίου, διαλυτών και βενζίνης (OR=3.22) παρέμεναν σημαντικοί παράγοντες κινδύνου στην πολυπαραγοντική ανάλυση. Αξιοσημείωτο είναι ότι οι ερευνητές αποκάλυψαν αλληλεπίδραση μεταξύ καπνίσματος και έκθεσης σε χημικές ουσίες (φυτοφάρμακα ή διαλύτες) με συνδυασμένο σχετικό κίνδυνο OR=3.22 (95% CI ), ενώ ούτε το κάπνισμα ούτε η έκθεση σε χημικές ουσίες μεμονωμένα δεν ήταν στατιστικά σημαντικά 74. Οι Pekmezovic και συν. στη μελέτη ασθενών-μαρτύρων που δημοσίευσαν το 2000 βρήκαν ότι η εμφάνιση ΜΔΣ σχετιζόταν στατιστικά σημαντικά με την έκθεση σε χημικά (OR=10.8, 95% CI , p=0.0001) και με την έκθεση σε φυτοφάρμακα (εντομοκτόνα, ζιζανιοκτόνα και παρασιτοκτόνα) (OR=5.2, 95% CI , p=0.003). Άλλοι παράγοντες που σχετίζονταν με τα ΜΔΣ ήταν οι λοιμώξεις του ανώτερου αναπνευστικού (OR=5.8, 95% CI , p=0.0001) και η κατανάλωση καφέ (OR=5.1, 95% CI , p=0.001) 75. Οι Ma και συν., στη μοναδική προοπτική μελέτη που διερεύνησε το ρόλο της παχυσαρκίας στην εμφάνιση ΜΔΣ, βρήκαν ότι τα άτομα που πάσχουν από παχυσαρκία διατρέχουν διπλάσιο κίνδυνο να εμφανίσουν ΜΔΣ σε σχέση με τα άτομα φυσιολογικού βάρους (HR=2.18, 95% CI ), ενώ παρατηρήθηκε στατιστικά 79
80 σημαντική θετική τάση για τη σχέση μεταξύ ΒΜΙ και ΜΔΣ όταν οι 3 κατηγορίες μπήκαν στο μοντέλο ως τακτική μεταβλητή (p for trend <0.001). Η παχυσαρκία σχετιζόταν με τα ΜΔΣ τόσο σε άνδρες όσο και σε γυναίκες, σε καπνιστές και μη καπνιστές και σε άτομα με διαφορετικό βαθμό ενασχόλησης με έντονη σωματική άσκηση. Εκτός από τον επιβαρυντικό ρόλο της παχυσαρκίας, οι ερευνητές βρήκαν ότι η ενασχόληση με έντονη σωματική δραστηριότητα τουλάχιστον 3 φορές την εβδομάδα σχετίζεται με σημαντική μείωση του κινδύνου για ΜΔΣ (HR=0.68, 95% CI ). Διατροφικοί παράγοντες όπως η κατανάλωση φρούτων και λαχανικών και η συνολική πρόσληψη κρέατος δε συσχετίστηκαν με την εμφάνιση ΜΔΣ 78. Οι Lv και συν. στη μελέτη ασθενών-μαρτύρων που πραγματοποίησαν στην Κίνα ανέδειξαν στη μονοπαραγοντική ανάλυση ως επαγγελματικούς παράγοντες κινδύνου για όλους τους τύπους ΜΔΣ την έκθεση στο βενζόλιο (OR=4.33, 95% CI ), στα παρασιτοκτόνα (OR=2.16, 95% CI ) και στα ζιζανιοκτόνα (OR=5.33, 95% CI ). Η πολυγραμμική δυσπλασία (RCMD) σχετιζόταν με το βενζόλιο (OR=5.66, 95% CI ), τα παρασιτοκτόνα (OR=2.92, 95% CI ), τα ζιζανιοκτόνα (OR=12.00, 95% CI ) και τη βενζίνη (OR=5.54, 95% CI ). Εξάλλου, η χρήση βαφής μαλλιών τουλάχιστον δύο φορές το χρόνο αναδείχθηκε επίσης σε παράγοντα κινδύνου για ΜΔΣ (OR=1.46, 95% CI ). Οι ερευνητές ανέδειξαν αυξημένο κίνδυνο εκδήλωσης ΜΔΣ σε άτομα που διέμεναν σε νέα κτίρια ή και σε πρόσφατα ανακαινισμένα σπίτια-χώρους εργασίας κατά το τελευταίο έτος (OR=1.69, 95% CI ). Στο πολυπαραγοντικό μοντέλο, ως ανεξάρτητοι παράγοντες κινδύνου για την εμφάνιση ΜΔΣ αναδείχθηκαν η έκθεση στο βενζόλιο για όλους τους τύπους ΜΔΣ και για ΜΔΣ τύπου RCMD (OR adj =3.73, 95% CI ), καθώς και η έκθεση στη βενζίνη για ΜΔΣ τύπου RCMD 79. Εξάλλου, έχει μελετηθεί και η επίδραση της επαγγελματικής ή περιβαλλοντικής έκθεσης σε παράγοντες κινδύνου στον καρυότυπο ασθενών με ΜΔΣ. Συγκεκριμένα, το 2000 οι West και συν. δημοσίευσαν μια εργασία στην οποία μελέτησαν 214 καρυοτύπους ασθενών με ΜΔΣ που ήταν διαθέσιμοι από τους 400 ασθενείς με ΜΔΣ που είχαν λάβει μέρος στη μελέτη ασθενών-μαρτύρων που είχε δημοσιευτεί από την ίδια ερευνητική ομάδα το Σε σύνολο 214 καρυοτύπων, 75 (35%) ήταν παθολογικοί και 139 (65%) ήταν φυσιολογικοί. Από τους παθολογικούς καρυοτύπους οι συχνότερες ανωμαλίες ήταν η τρισωμία 8, η απώλεια ή η εξάλειψη τμήματος του χρωμοσώματος 5 και η απώλεια ή η εξάλειψη τμήματος του 80
81 χρωμοσώματος 7. Για τους υπόλοιπους 186 από 400 ασθενείς ήταν γνωστό το ιστορικό επαγγελματικής και περιβαλλοντικής έκθεσης, αλλά δεν υπήρχε διαθέσιμος καρυότυπος. Ο σχετικός κίνδυνος για τους ασθενείς με ΜΔΣ με ιστορικό έκθεσης σε οργανικές, ανόργανες χημικές ουσίες ή ακτινοβολία ήταν μεγαλύτερος για ασθενείς με παθολογικό καρυότυπο συγκριτικά με αυτούς που είχαν φυσιολογικό καρυότυπο. Ο λόγος σχετικού κινδύνου (OR) των ατόμων με παθολογικό καρυότυπο σε σχέση με τα άτομα με φυσιολογικό καρυότυπο ήταν 2.0 (95% CI ). Επιπλέον, διαταραχές των χρωμοσωμάτων 5 και 7 σχετίζονταν με έκθεση σε ανόργανα αέρια, ενώ διαταραχές του χρωμοσώματος 8 σχετίζονταν με έκθεση σε μέταλλα, οργανικές ουσίες και ακτινοβολία 81. Οι Albin και συν. το 2003 δημοσίευσαν μια μελέτη που πραγματοποιήθηκε στη Νότια Σουηδία σχετικά με την επίδραση επαγγελματικών παραγόντων κινδύνου αλλά και χόμπι στον κίνδυνο εκδήλωσης ΜΔΣ, με έμφαση στις διάφορες κυτταρογενετικές και μορφολογικές υποομάδες τους. Συγκεκριμένα μελέτησαν 330 ασθενείς με ΜΔΣ για τους οποίους ήταν διαθέσιμος καρυότυπος. Οι ασθενείς ερωτήθηκαν μέσω τηλεφωνικής συνέντευξης σχετικά με την πιθανή έκθεσή τους σε οργανικούς διαλύτες, βενζόλιο, ηλεκτρομαγνητική ακτινοβολία, κτηνοτροφία ή πτηνοτροφία, αγροτικές εργασίες, βαφή μαλλιών, κάπνισμα. Για κάθε ασθενή επιλέχθηκαν τυχαία 3 μάρτυρες με βάση το φύλο, την ηλικία και την περιοχή κατοικίας. Οι παράγοντες κινδύνου δε συσχετίστηκαν με παθολογικό καρυότυπο. Επαγγελματική έκθεση σε εξαιρετικά χαμηλής συχνότητας ηλεκτρομαγνητική ακτινοβολία συσχετίστηκε με ΜΔΣ με φυσιολογικό καρυότυπο (OR 2.0, 95% CI συνολικά για όλα τα επίπεδα έκθεσης και OR 4.3, 95% CI για υψηλό επίπεδο έκθεσης). Η σχέση έκθεσης-απάντησης σχετιζόταν με την ένταση αλλά όχι με τη διάρκεια έκθεσης. Βρέθηκε επίσης πιθανή συνεργική δράση μεταξύ έκθεσης σε ηλεκτρομαγνητική ακτινοβολία και καπνίσματος για την εμφάνιση ΜΔΣ με φυσιολογικό καρυότυπο. Συγκεκριμένα, ο σχετικός κίνδυνος για ΜΔΣ με φυσιολογικό καρυότυπο σε καπνιστές που δεν είχαν εκτεθεί σε ηλεκτρομαγνητική ακτινοβολία ήταν OR=2.1 (95% CI ), ενώ για καπνιστές που είχαν εκτεθεί σε ηλεκτρομαγνητική ακτινοβολία ήταν OR=5.2 (95% CI ). Τέλος, μειωμένος κίνδυνος για ΜΔΣ παρατηρήθηκε σε αγρότες και κτηνοτρόφους ανεξάρτητα από το πρότυπο του καρυοτύπου (OR 0.53, 95% CI ) Ειδικά για την έκθεση σε φυτοφάρμακα 81
82 Στην προηγούμενη ενότητα αναφέρθηκαν αναλυτικά τα ευρήματα από μελέτες που μεταξύ άλλων επαγγελματικών παραγόντων διερεύνησαν και την επίδραση της χρήσης φυτοφαρμάκων στην εμφάνιση ΜΔΣ. Στην ενότητα αυτή γίνεται αναφορά στην επίδραση της χρήσης φυτοφαρμάκων τόσο στην εμφάνιση νεοπλασιών του αιμοποιητικού συστήματος όσο και άλλων μορφών καρκίνου. Οι Van Maele-Fabry και συν. δημοσίευσαν το 2007 μια συστηματική ανασκόπηση στην οποία ανέλυσαν τη σχέση μεταξύ επαγγελματικής έκθεσης σε φυτοφάρμακα και μυελογενούς λευχαιμίας. Στην ανάλυση συμπεριελήφθησαν 17 προοπτικές μελέτες κοόρτης και 16 μελέτες ασθενών-μαρτύρων. Με βάση τα δεδομένα από τις μελέτες κοόρτης υπολογίστηκε ο συνολικός σχετικός κίνδυνος ανάπτυξης μυελογενούς λευχαιμίας για τους εργάτες παρασκευής φυτοφαρμάκων (meta-rr=6.32, 95% CI ) και για τους αγρότες που χρησιμοποιούσαν φυτοφάρμακα (meta-rr=6.32, 95% CI ). Μετά από διαστρωμάτωση των μελετών κοόρτης με βάση την κατηγορία μυελογενούς λευχαιμίας, βρέθηκε αυξημένος κίνδυνος για ΟΜΛ (meta-rr=1.55, 95% CI ). Η ανάλυση των μελετών ασθενών-μαρτύρων ανέδειξε αυξημένο κίνδυνο για χρόνια μυελογενή λευχαιμία (ΧΜΛ) στους άνδρες (meta-rr=1.39, 95% CI ) και στους αγρότες (meta-rr=1.38, 95% CI ) 83. Οι Merchi και συν. το 2007 δημοσίευσαν μια μετανάλυση σχετικά με την επαγγελματική έκθεση σε φυτοφάρμακα και τον κίνδυνο για αιματολογική νεοπλασία. Στη μετανάλυση αυτή συμπεριελήφθησαν 13 μελέτες ασθενών-μαρτύρων. Ο συνολικός σχετικός κίνδυνος ήταν meta-or=1.3 (95% CI ). Οι ερευνητές πραγματοποίησαν διαστρωμάτωση με βάση 3 διαφορετικούς τύπους νεοπλασίας: λέμφωμα non-hodgkin (NHL), λευχαιμία και πολλαπλό μυέλωμα. Βρέθηκε στατιστικά σημαντικά αυξημένος κίνδυνος για NHL (OR=1.35, 95% CI ), ενώ για λευχαιμία και πολλαπλό μυέλωμα ο κίνδυνος ήταν αυξημένος αλλά το αποτέλεσμα δεν ήταν στατιστικά σημαντικό. Επιπλέον βρέθηκε ότι μακρά περίοδος έκθεσης (άνω των 10 ετών) προκαλούσε αύξηση του σχετικού κινδύνου για όλους τους τύπους αιματολογικής νεοπλασίας κατά OR=2.18 (95% CI ) και για NHL κατά OR=1.65, (95% CI ) 84. Το 2007 οι Bassil και συν. από τον Καναδά δημοσίευσαν μια συστηματική ανασκόπηση σχετικά με τη σχέση μεταξύ χρήσης φυτοφαρμάκων και καρκίνου. Εργασίες που μελετούσαν τη χρήση οργανοχλωρικών δεν συμπεριελήφθησαν, δεδομένου ότι αυτού του είδους οι χημικές ουσίες δεν χρησιμοποιούνται πλέον ως 82
83 γεωργικά φάρμακα στον Καναδά. Οι ερευνητές μελέτησαν την επίδραση της χρήσης φυτοφαρμάκων στις εξής μορφές καρκίνου: α) Λέμφωμα non-hodgkin (NHL): Από 27 μελέτες που συμπεριελήφθησαν, καταγράφηκε θετική συσχέτιση σε 23 μελέτες. Στατιστικά σημαντικό αποτέλεσμα παρατηρήθηκε σε 4 από 12 προοπτικές μελέτες και σε 8 από 14 μελέτες ασθενώνμαρτύρων. β) Λευχαιμία: Από τις 16 μελέτες που συμπεριελήφθησαν, οι 14 βρήκαν θετική συσχέτιση. Από αυτές, οι 8 ήταν μελέτες ασθενών-μαρτύρων και έδωσαν στατιστικά σημαντικό αποτέλεσμα. Αύξηση όλων των μορφών λευχαιμίας βρέθηκε σε παιδιά των οποίων οι γονείς χρησιμοποιούσαν εντομοκτόνα στον κήπο και σε φυτά εσωτερικού χώρου και των οποίων οι μητέρες είχαν εκτεθεί κατά τη διάρκεια της εγκυμοσύνης. Μια κυτταρογενετική μελέτη που πραγματοποιήθηκε εντός αυτής της μελέτης ανέδειξε ότι η παρουσία μίας από τις 3 μεταλλάξεις «βραδέος μεταβολισμού» αύξανε τις πιθανότητες για όλες τις μορφές λευχαιμίας όταν το άτομο είχε εκτεθεί σε φυτοφάρμακα. γ) Καρκίνος εγκεφάλου: Και οι 11 μελέτες που εξετάστηκαν βρήκαν θετική συσχέτιση. δ) Καρκίνος μαστού: Από 6 εργασίες που μελετούσαν τη σχέση φυτοφαρμάκων και καρκίνου του μαστού, οι 5 βρήκαν θετική συσχέτιση. ε) Καρκίνος νεφρού: Και οι 6 δημοσιεύσεις που μελετήθηκαν βρήκαν θετική συσχέτιση. στ) Καρκίνος πνεύμονα: Από τις 4 μελέτες που εξετάστηκαν, μόνο 2 παρείχαν πληροφορίες σχετικά με το κάπνισμα, με αποτέλεσμα να μην μπορεί να εξαχθεί ασφαλές συμπέρασμα για τις υπόλοιπες. ζ) Καρκίνος ωοθηκών: Η μοναδική μελέτη που διερευνούσε αυτή τη μορφή καρκίνου απέτυχε να αναδείξει σημαντική σχέση. η) Καρκίνος παγκρέατος: Και οι 3 μελέτες βρήκαν θετική συσχέτιση με την έκθεση σε φυτοφάρμακα. θ) Καρκίνος προστάτη: Και οι 8 μελέτες που εξετάστηκαν βρήκαν θετική συσχέτιση. ι) Καρκίνος στομάχου: Η μοναδική μελέτη που διερευνούσε τη σχέση αυτή βρήκε υψηλότερη επίπτωση καρκίνου του στομάχου σε περιοχές με υψηλά επίπεδα του φυτοφαρμάκου atrazine στο νερό
84 Οι Alavanja και Bonner το 2005 σε μια ανασκόπηση παρουσίασαν δεδομένα για την επίδραση των φυτοφαρμάκων στην καρκινογένεση. Οι συγγραφείς τονίζουν ότι τα φυτοφάρμακα με τη μορφή που κυκλοφορούν στο εμπόριο συνήθως δεν αποτελούνται από ένα απλό ενεργό συστατικό, αλλά περιλαμβάνουν ένα μίγμα από άλλα ενεργά συστατικά. Από μελέτες σε ζώα υπάρχουν ενδείξεις ότι η εμπορική συσκευασία ενός φυτοφαρμάκου μπορεί να προκαλέσει μεγαλύτερη βιολογική ζημιά από ό,τι το απλό ενεργό συστατικό. Π.χ. το γνωστό σκεύασμα Roundup, που περιέχει το ενεργό συστατικό glyphosphate, σχετίστηκε με βλάβες του DNA σε ποντίκια, καθώς και ελαφρά μεταλλαξιογόνο δράση σε πείραμα με Salmonella, ενώ η ίδια η ουσία glyphosphate δεν είχε τέτοια αποτελέσματα. Στη συνέχεια οι ερευνητές αναφέρονται στις βασικές κατηγορίες ενεργών συστατικών φυτοφαρμάκων: α) Οργανοχλωρικά εντομοκτόνα: Είναι πολύ αποτελεσματικά γιατί έχουν μικρή πτητικότητα, υψηλή χημική σταθερότητα, υψηλή λιποδιαλυτότητα και βραδεία βιομετατροπή και αποδόμηση. Τα ίδια αυτά χαρακτηριστικά καθιστούν τα οργανοχλωρικά ιδιαίτερα επικίνδυνα για τη χλωρίδα, την πανίδα και τον άνθρωπο. Στην κατηγορία αυτή ανήκουν το DDT και το Chlordane, που έχουν αναγνωριστεί ως πιθανά καρκινογόνα στον άνθρωπο από το IARC. Τα οργανοχλωρικά έχουν συσχετιστεί με NHL, καρκίνο εγκεφάλου και άλλες μορφές καρκίνου του ΚΝΣ, καρκίνο του προστάτη, του παγκρέατος, του μαστού και του ήπατος. β) Καρβαμικά εντομοκτόνα (carbamate): Θεωρούνται αναστρέψιμοι αναστολείς της ακετυλοχολινεστεράσης και γενικά θεωρούνται λιγότερο επικίνδυνα από τα οργανοχλωρικά και τα οργανοφωσφορικά. Κατά τη διάρκεια οξείας δηλητηρίασης με αυτά τα συστατικά, η συγκέντρωση της ακετυλοχολίνης αυξάνεται στις νευρωνικές συνάψεις, με αποτέλεσμα να υπερδιεγείρονται οι χολινεργικοί υποδοχείς. Εκπρόσωποι αυτής της κατηγορίας είναι το Carbaryl και το Carbofuran, που έχουν συσχετιστεί με NHL. γ) Οργανοφωσφορικά εντομοκτόνα (DDVP, Chlorpyrifos): Η οξεία τοξικότητά τους μπορεί να οδηγήσει στο θάνατο λόγω της ικανότητάς τους να αναστέλλουν την ακετυλοχολινεστεράση και να προκαλούν νευρομυϊκή παράλυση. Μια καναδική πολυκεντρική μελέτη ασθενών-μαρτύρων βρήκε σχέση μεταξύ οργανοφωσφορικών και NHL. Το Chlorpyrifos, ένα από τα πιο διαδεδομένα εντομοκτόνα στις ΗΠΑ, βρέθηκε να έχει μεταλλαξιογόνο δράση σε εργαστηριακά πειράματα. Δεδομένα από τη μελέτη AHS βρήκαν μια σημαντική σχέση μεταξύ 84
85 διάρκειας έκθεσης σε Chlorpyrifos και εμφάνισης καρκίνου του πνεύμονα. Επίσης, πειραματικές μελέτες έδειξαν ότι το Chlorpyrifos τροποποιεί τα ενδογενή αντιοξειδωτικά συστήματα, οδηγώντας στην ανάπτυξη οξειδωτικού stress, και μειώνει τη δραστικότητα της τρανσφεράσης της γλουταθιόνης (glutathione-stransferase), ενός σημαντικού μεταβολικού ενζύμου που ευθύνεται για την αποτοξίνωση διαφόρων ξενοβιοτικών συστατικών. δ) Ζιζανιοκτόνα τύπου φαινοξεικού οξέος (2,4-D): Σε μια μεγάλη προοπτική μελέτη που πραγματοποιήθηκε στον Καναδά βρέθηκε στατιστικά σημαντικά αυξημένος κίνδυνος για NHL (RR=2.11, 95% CI ). ε) Ζιζανιοκτόνα τύπου Triazine (atrazine): Έχουν σχετιστεί με NHL και με καρκίνο ωοθηκών. Στη μελέτη AHS υπήρχε μία τάση για πιθανή συσχέτιση με καρκίνο πνεύμονα, ουροδόχου κύστης, NHL και πολλαπλού μυελώματος. στ) Ισοπροπυλαμίνη (Glyphosate): Αποτελεί το δραστικό συστατικό του ευρύτατα διαδεδομένου παγκοσμίως ζιζανιοκτόνου Roundup. Η μελέτη AHS δεν ανέδειξε σχέση μεταξύ έκθεσης σε Glyphosate και καρκινογένεσης, αν και υπήρχε μια πιθανή συσχέτιση με πολλαπλό μυέλωμα Άλλοι παράγοντες κινδύνου Διάφοροι άλλοι παράγοντες κινδύνου για ΜΔΣ έχουν αποτελέσει αντικείμενο μελέτης στη διεθνή βιβλιογραφία. Οι παράγοντες αυτοί έχουν μελετηθεί σποραδικά και γι αυτό δεν μπορεί να εξαχθεί ασφαλές συμπέρασμα για την πλειονότητα αυτών. Οι West και συν. βρήκαν στατιστικά σημαντική θετική συσχέτιση με την ακτινοθεραπεία (OR=1.89, 95% CI ), που είναι γνωστός παράγοντας κινδύνου για την ανάπτυξη ΜΔΣ, και αντίστροφη σχέση με τη χρήση β-αναστολέων (OR=0.68, 95% CI ). Επίσης οι ερευνητές παρατήρησαν συσχέτιση ανάμεσα στον αριθμό των παιδιών και τον κίνδυνο εμφάνισης ΜΔΣ. Συγκεκριμένα βρήκαν ότι ο αριθμός των ατόμων που είχαν 3 ή περισσότερα παιδιά ήταν σημαντικά μεγαλύτερος στους μάρτυρες από ό,τι στους ασθενείς. Φαίνεται ότι υπάρχει σαφής αντίστροφη τάση με το μέγεθος της οικογένειας (test for trend, p <0.02). Αυτή η συσχέτιση ήταν εμφανής ανεξάρτητα από το αν οι ασθενείς ανέφεραν επαγγελματική έκθεση. Η τάση για μείωση του κινδύνου εκδήλωσης ΜΔΣ με την αύξηση του μεγέθους της οικογένειας ήταν ισχυρότερη σε όσους δεν ανέφεραν επαγγελματική έκθεση (άτεκνοι OR=2.25, 1 παιδί OR=1.14, 2 παιδιά OR=0.50, 3 ή περισσότερα παιδιά OR=0.62)
86 Οι Dalamaga και συν. βρήκαν στατιστικά σημαντική σχέση μεταξύ αυτοάνοσων νοσημάτων και ΜΔΣ, τόσο για αυτούς που διαγνώστηκαν με αυτοάνοσο νόσημα προ διαστήματος κάτω της δεκαετίας (OR=3.34, 95% CI ) όσο και γι αυτούς που διαγνώστηκαν με αυτοάνοσο προ διαστήματος που υπερβαίνει τη δεκαετία (OR=3.50, 95% CI ). Ως αυτοάνοσα νοσήματα θεωρήθηκαν τα εξής: ρευματοειδής αρθρίτιδα, συστηματικός ερυθηματώδης λύκος, αγκυλοποιητική σπονδυλίτιδα, σύνδρομο Reiter, σύνδρομο Αδαμαντιάδη-Behçet, ψωριασική αρθρίτιδα, συστηματική σκληροδερμία, σύνδρομο Sjögren, δερματομυοσίτιδα, αγγειίτιδες, ρευματική πολυμυαλγία, σαρκοείδωση, φλεγμονώδης νόσος του εντέρου, ψωρίαση, πέμφιγα, αυτοάνοση θυρεοειδίτιδα, κακοήθης αναιμία, βαριά μυασθένεια και σκλήρυνση κατά πλάκας. Αντίθετα δεν παρατηρήθηκε συσχέτιση της πιθανότητας για εκδήλωση ΜΔΣ με αλλεργικά νοσήματα 73. Οι Strom και συν. ανέδειξαν το οικογενειακό ιστορικό αιματολογικής νεοπλασίας ως παράγοντα κινδύνου για ΜΔΣ (OR=1.92, p=0.001 συνολικά για άνδρες και γυναίκες). Από την ανάλυση κατά φύλο προέκυψε σχετικός κίνδυνος OR=2.25 (95% CI ) για τους άνδρες, ενώ η επίδραση του οικογενειακού ιστορικού δεν ήταν στατιστικά σημαντική στις γυναίκες 74. Εξάλλου, οι Lv και συν. ανέδειξαν το ρόλο του επιπέδου εκπαίδευσης στην πιθανότητα εμφάνισης ΜΔΣ. Συγκεκριμένα οι συμμετέχοντες που δεν είχαν καμία εκπαίδευση ή είχαν επίπεδο πρωτοβάθμιας εκπαίδευσης διάρκειας κάτω από 5 έτη είχαν μεγαλύτερη πιθανότητα να πάσχουν από ΜΔΣ (OR=20.67, 95% CI ). Στη μελέτη αυτή ως άλλοι παράγοντες κινδύνου για όλους τους τύπους ΜΔΣ αναδείχθηκαν η χρήση αντιφυματικών φαρμάκων (OR=2.11, 95% CI ), ενώ μόνο για ΜΔΣ τύπου ανθεκτικής πολυγραμμικής δυσπλασίας (RCMD) η χρήση παραδοσιακών φαρμάκων κινεζικής ιατρικής (OR=2.17, 95% CI ). Στο πολυπαραγοντικό μοντέλο, ως ανεξάρτητοι παράγοντες κινδύνου για όλους τους τύπους ΜΔΣ αναδείχθηκε η χρήση αντιφυματικών φαρμάκων (OR adj =3.15, 95% CI ), ενώ η εκπαίδευση βρέθηκε ότι αποτελεί ανεξάρτητο προστατευτικό παράγοντα έναντι όλων των τύπων ΜΔΣ (OR adj =0.90, 95% CI ) και για ΜΔΣ τύπου RCMD (OR adj =0.89, 95% CI ) 79. Οι Dalamaga και συν. το 2008 δημοσίευσαν μια μελέτη ασθενών-μαρτύρων που πραγματοποιήθηκε στην Ελλάδα και διερευνούσε τη σχέση μεταξύ αυτοάνοσης πάθησης του θυρεοειδούς και πρωτοπαθούς ΜΔΣ. Στη μελέτη έλαβαν μέρος 101 ασθενείς με ΜΔΣ και 101 μάρτυρες. Όλοι οι συμμετέχοντες υποβλήθηκαν σε κλινική 86
87 εξέταση, υπερηχογράφημα θυρεοειδούς και μέτρηση επιπέδων TSH, FT3, FT4, θυρεοσφαιρίνης ορού και αντισωμάτων κατά θυρεοϋπεροξειδάσης. Αναδείχθηκε στατιστικά σημαντικά αύξηση του κινδύνου για ΜΔΣ στα άτομα που έπασχαν από αυτοάνοση πάθηση του θυρεοειδούς (OR=2.58, 95% CI ). Διάρκεια νόσου πάνω από 10 έτη σχετίζεται με αύξηση του κινδύνου για ΜΔΣ κατά OR=5.73 (95% CI ) σε σχέση με ένα άτομο χωρίς ιστορικό αυτοάνοσης πάθησης του θυρεοειδούς 87. Εξάλλου, οι Bosch και συν. το 1998 δημοσίευσαν μια μελέτη 3 περιπτώσεων ταυτόχρονης ανάπτυξης ΜΔΣ και νόσου του Crohn. Η ακριβής σχέση μεταξύ ΜΔΣ και φλεγμονώδους νόσου του εντέρου παραμένει ακόμη αδιευκρίνιστη. Είναι ακόμη άγνωστο εάν υπάρχουν κοινοί υποκείμενοι ανοσολογικοί μηχανισμοί ή εάν η επιπρόσθετη ανοσοκαταστολή που προκαλεί η μια κατάσταση ευνοεί την εμφάνιση της άλλης. Οι συγγραφείς τονίζουν ότι από τη μία πλευρά κάποιες αυτοάνοσες διαδικασίες όπως η λευκοκυτταροκλαστική αγγειίτιδα έχουν σχετιστεί με την έναρξη της μυελοδυσπλασίας. Από την άλλη πλευρά πιθανολογείται ότι τα δυσλειτουργικά ουδετερόφιλα που παρατηρούνται σε ασθενείς με ΜΔΣ μπορεί να προδιαθέτουν σε χρόνιες λοιμώξεις των σπλάγχνων, που μπορεί να παίζουν σημαντικό ρόλο στην παθογένεια της φλεγμονώδους νόσου του εντέρου. Μία μελέτη βρήκε ανωμαλίες του χρωμοσώματος 20 σε 3 από 4 περιπτώσεις συνύπαρξης ΜΔΣ και νόσου του Crohn, δίνοντας έτσι ένδειξη για πιθανό ρόλο γονιδίων, όμως ο μικρός αριθμός των ατόμων και το γεγονός ότι τα ευρήματα δεν επιβεβαιώθηκαν σε άλλες μελέτες δεν επιτρέπουν την εξαγωγή συμπεράσματος ΜΔΣ και HIV λοίμωξη Οι Rieg και συν. το 2009 παρουσίασαν την περίπτωση ενός ασθενούς με HIV λοίμωξη που ανέπτυξε ΜΔΣ υψηλού κινδύνου με εξέλιξη σε ΟΜΛ 13 χρόνια μετά από την έναρξη αντιρετροϊκής αγωγής. Ο ασθενής είχε διαγνωστεί με οξύ ρετροϊκό σύνδρομο το 1992 και είχε αρχίσει να λαμβάνει αντιρετροϊκή αγωγή την ίδια χρονιά, με τροποποιήσεις στις κατηγορίες αντιρετροϊκών φαρμάκων με βάση την πρόοδο της επιστήμης στον τομέα της θεραπείας της HIV λοίμωξης κατά τη διάρκεια των ετών. Το 1997 εμφάνισε δύσπνοια στην κόπωση, πυρετό και απώλεια βάρους και ο εργαστηριακός έλεγχος ανέδειξε παγκυτταροπενία. Η βιοψία μυελού των οστών έθεσε τη διάγνωση ΜΔΣ τύπου RAEB-2 και ο καρυότυπος ήταν σύνθετος και συμπεριελάμβανε ανωμαλίες των χρωμοσωμάτων 5 και 7. Το 2007 ο ίδιος ασθενής 87
88 παρουσίασε εκτροπή σε ΟΜΛ και απεβίωσε. Οι συγγραφείς τονίζουν ότι, παρόλο που μυελοδυσπλαστικά χαρακτηριστικά έχουν παρατηρηθεί σε HIV λοίμωξη και συνήθως αναφέρονται με τον όρο HIV μυελοπάθεια, μόνο λίγες περιπτώσεις καθεαυτού μυελοδυσπλαστικού συνδρόμου έχουν αναφερθεί στη βιβλιογραφία. Οι συγγραφείς παραθέτουν σε πίνακα τα χαρακτηριστικά 9 ασθενών με HIV λοίμωξη και ΜΔΣ. Από τους 9 ασθενείς καρυότυπος ήταν διαθέσιμος σε 4, εκ των οποίων οι 2 είχαν μονοσωμία 7 και ένας είχε μονοσωμία 7 μαζί με άλλη διαταραχή. Η ευρεία χρήση της θεραπείας HAART έχει μειώσει σημαντικά τη νοσηρότητα και τη θνησιμότητα από τον ιό HIV. Ωστόσο, η αύξηση της επιβίωσης των ασθενών με HIV λοίμωξη έχει ως αποτέλεσμα την εμφάνιση παθήσεων που έχουν μακρά λανθάνουσα περίοδο. Οι συγγραφείς υπενθυμίζουν ότι διαταραχές των χρωμοσωμάτων 5 και 7 συνήθως εμφανίζονται σε δευτεροπαθή ΜΔΣ και ιδιαίτερα μετά από θεραπεία με αλκυλιούντες παράγοντες ή αντιμεταβολίτες. Παραμένει να διευκρινιστεί με προοπτικές μελέτες το κατά πόσον η θεραπεία HAART μπορεί να σχετίζεται με αυξημένη επίπτωση ΜΔΣ στους ασθενείς με λοίμωξη από τον ιό HIV 89. Οι Takahashi και συν. το 2012 μελέτησαν 82 ασθενείς με ΜΔΣ, εκ των οποίων οι 8 είχαν επιβεβαιωμένη HIV λοίμωξη. Η διάμεση ηλικία των ασθενών ήταν 55 έτη. Ένας ασθενής είχε ιστορικό άλλου πρωτοπαθούς καρκίνου και είχε λάβει κυτταροτοξική θεραπεία, οπότε θεωρήθηκε ότι έπασχε από δευτεροπαθές ΜΔΣ. Οι πέντε από τους 8 ασθενείς είχαν κακό καρυότυπο, ενώ η εξάλειψη των μακρών σκελών του χρωμοσώματος 7 και η μονοσωμία 7 ήταν οι επικρατούσες διαταραχές σε αυτούς τους ασθενείς. Οι ασθενείς με ΜΔΣ και HIV λοίμωξη συγκρίθηκαν με ασθενείς με ΜΔΣ που δεν είχαν μολυνθεί με τον ιό HIV. Οι ασθενείς με ΜΔΣ/HIV ήταν νεότεροι και παρουσίαζαν σύνθετο καρυότυπο ή και ανωμαλίες του χρωμοσώματος 7. Επιπρόσθετα το ποσιοστό εξέλιξης σε ΟΜΛ ήταν υψηλότερο στους ασθενείς με ΜΔΣ/ HIV και η συνολική επιβίωση ήταν σημαντικά μικρότερη σε αυτούς τους ασθενείς συγκριτικά με τους ασθενείς με ΜΔΣ που δεν είχαν μολυνθεί με τον ιό HIV. Οι συγγραφείς υποθέτουν ότι η μακρά αντιρετροϊκή θεραπεία προκαλεί γενετικές βλάβες στα αιμοποιητικά κύτταρα, οι οποίες οδηγούν σε χρωμοσωμικές ανωμαλίες που μιμούνται το φαινότυπο του δευτεροπαθούς ΜΔΣ. Ωστόσο τονίζουν ότι αυτή η υπόθεση δεν μπορεί να επαληθευτεί χωρίς δεδομένα από μακροχρόνιες μελέτες, μιας και η θεραπεία HAART άρχισε να εφαρμόζεται το
89 6. Διάγνωση των ΜΔΣ Η διαγνωστική προσέγγιση των ΜΔΣ θα πρέπει να ξεκινά από τον αποκλεισμό αιτίων κυτταροπενίας μη κλωνικής προέλευσης. Το πλήρες ιστορικό θα πρέπει να περιλαμβάνει πληροφορίες σχετικά με τυχόν προηγηθείσα χημειοθεραπεία, ακτινοβολία, θεραπεία με ραδιενεργό ιώδιο, επαγγελματική έκθεση στο βενζόλιο, λήψη φαρμάκων, πρόσληψη αλκοόλ, κάπνισμα, τάση για μώλωπες/εκχυμώσεις και για λοιμώξεις. Ειδικά νέοι ασθενείς πρέπει να ερωτώνται σχετικά με οικογενειακό ιστορικό που να υποδηλώνει κληρονομικά σύνδρομα μυελικής ανεπάρκειας, όπως η αναιμία Fanconi και οι διαταραχές των τελομερών. Οι διαγνωστικές εξετάσεις που πρέπει να διενεργούνται σε περίπτωση υποψίας ΜΔΣ είναι οι εξής ανά κατηγορία: α) Αιματολογικές εξετάσεις: Αιμοσφαιρίνη, μέσος όγκος ερυθρών, αριθμός λευκών αιμοσφαιρίων, λευκοκυτταρικός τύπος, αριθμός ερυθρών αιμοσφαιρίων, αριθμός αιμοπεταλίων, δικτυοερυθροκύτταρα, εξέταση μορφολογίας ερυθρών, λευκών αιμοσφαιρίων και αιμοπεταλίων. β) Βιοχημικές εξετάσεις: Επίπεδα φυλλικού οξέος ορού, Β12, σίδηρος, Σιδηροδεσμευτική ικανότητα (TIBC), φερριτίνη, LDH, χολερυθρίνη, απτοσφαιρίνη, δοκιμασία Coombs, CRP, AST, ALT, ALP, ουρικό οξύ, κρεατινίνη, ηλεκτροφόρηση λευκωμάτων ορού, β2-μικροσφαιρίνη, δοκιμασίες λειτουργίας θυρεοειδούς, ηλεκτροφόρηση αιμοσφαιρίνης. γ) Ιολογικός έλεγχος: Αντισώματα κατά HIV, αντισώματα έναντι παρβοϊού Β19 (σε υποπλαστικό ΜΔΣ), αντισώματα κατά κυτταρομεγαλοϊού, αντιγόνο ηπατίτιδας Β και αντισώματα κατά ηπατίτιδας C σε ασθενείς εξαρτημένους από μεταγγίσεις. δ) Άλλες εξετάσεις: εξέταση για κλώνο παροξυσμικής νυκτερινής αιμοσφαιρινουρίας (PNH), ειδική γενετική ανάλυση (επί υποψίας για κληρονομικά σύνδρομα μυελικής ανεπάρκειας). Μετά τον αποκλεισμό των άλλων αιτίων κυτταροπενίας, η διαγνωστική προσέγγιση περιλαμβάνει εξέταση επιχρίσματος περιφερικού αίματος, εξέταση επιχρίσματος μυελού των οστών, οστεομυελική βιοψία για την εκτίμηση της κυτταροβρίθειας του μυελού και της παρουσίας ίνωσης και κυτταρογενετική ανάλυση για την ανίχνευση χρωμοσωμικών ανωμαλιών. Επανάληψη της εξέτασης του μυελού των οστών σε μερικές εβδομάδες, μήνες ή ακόμη και έτη απαιτείται πολλές φορές για την οριστική διάγνωση του ΜΔΣ. Η 89
90 διάγνωση του ΜΔΣ μπορεί να είναι δύσκολη σε ασθενείς με φυσιολογικό ή μη διαγνωστικό καρυότυπο που δεν έχουν παθογνωμονικές αλλοιώσεις όπως δακτυλιοειδείς σιδηροβλάστες ή περίσσεια βλαστών. Σύμφωνα με τις θέσεις ομοφωνίας του LeukemiaNet 91, συνιστάται να χρησιμοποιείται η ταξινόμηση των ΜΔΣ κατά WHO έτους Τα επιχρίσματα περιφερικού αίματος και μυελού θα πρέπει να εξετάζονται μορφολογικά με τη χρώση May-Grunwald-Giemsa και χρώση σιδήρου. Πρέπει να γίνεται καταμέτρηση σε τουλάχιστον 200 κύτταρα στο περιφερικό αίμα και σε 500 κύτταρα στο μυελό, συμπεριλαμβανομένων τουλάχιστον 100 ερυθροβλαστών και 30 μεγακαρυοκυττάρων. Τα χαρακτηριστικά για τον ορισμό των μυελοβλαστών έχουν ήδη παρουσιαστεί στην ενότητα 3.6. Ο μυελός των οστών έχει συνήθως αυξημένη ή φυσιολογική κυτταροβρίθεια, αλλά σε μια μειοψηφία των ασθενών (περίπου 10%) ο μυελός των οστών είναι υποκυτταρικός (υποπλαστικό ΜΔΣ). Αυτή η ομάδα πρέπει να διαφοροδιαγνωστεί από την απλαστική αναιμία και την υποκυτταρική ΟΜΛ. Σε ποσοστό περίπου 10-20% των περιπτώσεων ΜΔΣ παρατηρείται μέτρια προς σοβαρή ίνωση στο μυελό (grade 2 ή 3). Η ανοσοϊστοχημεία επιτρέπει την ταυτοποίηση και την καταμέτρηση των βλαστικών κυττάρων CD34+. Αυτό είναι ιδιαίτερα χρήσιμο σε περιπτώσεις ίνωσης ή υποκυτταρικού μυελού. Ωστόσο, για την ταξινόμηση των ΜΔΣ κατά WHO χρησιμοποιείται μόνο το ποσοστό βλαστών από την αναρρόφηση του μυελού. Η κυτταρομετρία ροής βοηθά στη διαφορική διάγνωση περιπτώσεων που χαρακτηρίζονται από εμμένουσα κυτταροπενία σε μία ή περισσότερες σειρές που δεν πληροί τα ελάχιστα κριτήρια για ΜΔΣ και δεν μπορεί να εξηγηθεί από άλλη αιματολογική ή μη αιματολογική πάθηση, καθώς επίσης και στη διάκριση ανθεκτικής αναιμίας από ανθεκτική κυτταροπενία με πολυγραμμική δυσπλασία. Η κυτταρογενετική ανάλυση πρέπει να γίνεται σε όλους τους ασθενείς με υποψία για ΜΔΣ στους οποίους ενδείκνυται εξέταση μυελού των οστών και πρέπει να εξετάζονται τουλάχιστον 20 μεταφάσεις. Σε περίπτωση επανειλημμένης αποτυχίας του καρυτύπου (έλλειψη μεταφάσεων), η μέθοδος FISH (fluorescence in situ hybridization) χρησιμοποιείται για να συμπληρώσει τη συμβατική κυτταρογενετική ανάλυση. Με αυτή τη μέθοδο μπορούν να ανιχνευτούν ανωμαλίες σε περίπου 15% των ασθενών με ΜΔΣ που έχουν φυσιολογικό καρυότυπο. Τέλος, πρόσφατες εξελίξεις στην τεχνολογία των μικροσυστοιχιών DNA (microarrays) και της Αλληλούχισης της Επόμενης Γεννιάς (Next Generation 90
91 Sequencing) επιτρέπουν πλέον την εφαρμογή των SNP (single polynucleotide polymorphisms) για την ευρεία μελέτη του γονιδιώματος. Με τη μέθοδο αυτή ανιχνεύονται μεταλλαγμένα γονίδια, τα οποία δεν είναι ειδικά για ΜΔΣ, αλλά μπορεί να αποτελέσουν ένδειξη για την ύπαρξη κλωνικής διαταραχής σε ασθενείς με υποψία ΜΔΣ. 7. Θεραπεία μυελοδυσπλαστικών συνδρόμων Η θεραπεία των ΜΔΣ βασίζεται κυρίως στο σύστημα προγνωστικής κατηγοριοποίησης κατά IPSS. Τα ΜΔΣ υψηλότερου κινδύνου (Intermediate-2 και High) χαρακτηρίζονται από διάμεση επιβίωση περίπου 15 μήνες και υψηλό κίνδυνο εξέλιξης σε ΟΜΛ. Σε αυτούς τους ασθενείς η θεραπεία στοχεύει στο να μεταβάλει τη φυσική πορεία της νόσου, όπου βέβαια αυτό είναι δυνατό. Σε ΜΔΣ χαμηλότερου κινδύνου (Low και Intermediate-1), όπου η διάρκεια νόσου είναι μεγαλύτερη και το ποσοστό εξέλιξης σε ΟΜΛ μικρότερο, ο κύριος στόχος της θεραπείας είναι η αντιμετώπιση των κυτταροπενιών. Η συμπτωματική αντιμετώπιση των κυτταροπενιών, συμπεριλαμβανομένης της αναιμίας, και των συνεπειών τους, όπως είναι οι λοιμώξεις και οι αιμορραγικές εκδηλώσεις, απαιτείται στους περισσότερους ασθενείς με ΜΔΣ Θεραπεία των υψηλότερου κινδύνου ΜΔΣ Χημειοθεραπεία Εντατική χημειοθεραπεία εφαρμόζεται σε ασθενείς με ΜΔΣ υψηλότερου κινδύνου, είτε έχουν εξελιχθεί σε ΟΜΛ είτε όχι, με το συνδυασμό μιας ανθρακυκλίνης (συνήθως ινταρουμπικίνης ή νταουνορουμπικίνης) και κυταραμπίνης. Από την εντατική χημειοθεραπεία ωφελούνται περισσότερο συνήθως οι νεότεροι ασθενείς και αυτοί που δεν έχουν δυσμενή καρυότυπο. Με βάση τις θέσεις ομοφωνίας του LeukemiaNet, χημειοθεραπεία εφόδου (Induction chemotherapy) θα πρέπει να χορηγείται σε ασθενείς κάτω των ετών χωρίς συμβατό δότη οι οποίοι έχουν βλάστες μυελού των οστών 10% ή και περισσότερο και δεν έχουν δυσμενή καρυότυπο (σύσταση επιπέδου Β). Όλοι οι ασθενείς που πετυχαίνουν πλήρη ύφεση μετά τη χημειοθεραπεία εφόδου χωρίς να εμφανίσουν σοβαρές επιπλοκές θα πρέπει να λάβουν χημειοθεραπεία μετά την ύφεση (post remission) (σύσταση επιπέδου Β)
92 Χαμηλή δόση κυταραμπίνης σε δόσεις 20 mg/m 2 /ημέρα, 14 έως 21 ημέρες κάθε μήνα διατηρεί πλήρη ύφεση σε ποσοστό 15-20% και μερική ύφεση στο ίδιο ποσοστό. Ανταποκρίνονται συνήθως ασθενείς που δεν έχουν δυσμενή καρυότυπο. Η καταστολή του μυελού των οστών, παρά τη χρήση χαμηλών δόσεων, είναι συχνά σημαντική και η ανταπόκριση είναι συνήθως σύντομης διάρκειας. Νεότεροι χημειοθεραπευτικοί παράγοντες περιλαμβάνουν την clofarabine και την cloretazine, που επίσης χρησιμοποιούνται στη θεραπεία των ΜΔΣ υψηλότερου κινδύνου 93. Με βάση τις θέσεις ομοφωνίας του LeukemiaNet, η χαμηλή δόση κυταραμπίνης δεν θα πρέπει να χρησιμοποιείται σε ασθενή με δυσμενή καρυότυπο (σύσταση επιπέδου Β) Παράγοντες υπομεθυλίωσης Δύο πυριμιδινικά νουκλεοσιδικά ανάλογα (η 5-αζακυτιδίνη και η 5-αζα-2 δεοξυκυτιδίνη-decitabine) έχουν μελετηθεί εκτεταμένα με κλινικές μελέτες στη θεραπεία ασθενών με ΜΔΣ. Η αζακυτιδίνη έχει αποδείξει πλεονέκτημα ως προς τη συνολική επιβίωση συγκριτικά με τη συμβατική θεραπεία (εντατική χημειοθεραπεία ή χαμηλή δόση κυταραμπίνης) σε ασθενείς με υψηλότερου κινδύνου ΜΔΣ. Το πλεονέκτημα της αζακυτιδίνης ήταν ανεξάρτητο από την ηλικία, την κατηγορία FAB ή WHO, το ποσοστό βλαστών στο μυελό των οστών, και τον καρυότυπο (παρόλο που η χορήγησή της ήταν ιδιαίτερα σημαντική σε ασθενείς με απώλεια ή έλλειψη του χρωμοσώματος 7). Με τη δεσιταμπίνη τα ποσοστά ανταπόκρισης είναι παρόμοια με την αζακυτιδίνη, αλλά σε δυο τυχαιοποιημένες μελέτες δεν παρατηρήθηκε σημαντικό πλεονέκτημα επιβίωσης σε σύγκριση με τη συμβατική θεραπεία 93, 94. Σύμφωνα με τις θέσεις ομοφωνίας του LeukemiaNet, ασθενείς με ΜΔΣ IPSS Int-2 ή High που δεν είναι επιλέξιμοι για χημειοθεραπεία ή για αλλογενή μεταμόχευση αιμοποιητικών κυττάρων (ΑΜΑΚ) πρέπει να θεραπεύονται με αζακυτιδίνη (σύσταση επιπέδου Α). Επιπρόσθετα, κατάλληλοι ασθενείς με IPSS Int-2 ή High και δυσμενή καρυότυπο που δεν έχουν συμβατό δότη πρέπει να λάβουν θεραπεία με αζακυτιδίνη (σύσταση επιπέδου Β) Αλλογενής μεταμόσχευση αιμοποιητικών κυττάρων Η αλλογενής μεταμόσχευση αιμοποιητικών κυττάρων (ΑΜΑΚ) παραμένει ο μοναδικός τρόπος δυνητικής ίασης για τους ασθενείς με υψηλότερου κινδύνου ΜΔΣ. 92
93 Κλασική μυελοκαταστροφική ή μυελοαφανιστική (myeloablative) μεταμόσχευση μπορεί να εφαρμοστεί σε ασθενείς κάτω των ετών και μη μυελοκαταστροφική ή μη μυελοαφανιστική (non-myeloablative) μέχρι ετών, αλλά απαιτείται συμβατός HLA δότης. Το προγνωστικό score HCT-CI (Hematopoietic Cell Transplantation-specific Comorbidity Index) προβλέπει την πιθανότητα θανάτου που σχετίζεται με τη μεταμόσχευση και την πιθανότητα επιβίωσης χωρίς νόσο αξιολογώντας τις συννοσηρές καταστάσεις και την κατάσταση ικανότητας. Όψιμη μεταμόσχευση σε χαμηλότερου κινδύνου ΜΔΣ και πρώιμη μεταμόσχευση σε υψηλότερου κινδύνου ΜΔΣ σχετίζονται με μεγαλύτερο προσδόκιμο επιβίωσης 91. Με βάση τις θέσεις ομοφωνίας του LeukemiaNet, υποψήφιοι για ΑΜΑΚ είναι ασθενείς ηλικίας έως ετών που είναι σε καλή λειτουργική κατάσταση, έχουν IPSS Int-2 ή High ή έχουν IPSS Int-1 και περίσσεια βλαστών ή δυσμενή καρυότυπο (σύσταση επιπέδου Β). Τα κύτταρα του περιφερικού αίματος από έναν HLA-συμβατό δότη αποτελούν την προτιμώμενη πηγή στελεχιαίων κυττάρων για ΑΜΑΚ σε ασθενείς με ΜΔΣ (σύσταση επιπέδου D) Θεραπεία των χαμηλότερου κινδύνου ΜΔΣ Διεγερτικοί παράγοντες ερυθροποίησης (Erythropoiesis Stimulating Agents - ESAs) Η ερυθροποιητίνη αποτελεί θεραπεία πρώτης γραμμής για την αντιμετώπιση της αναιμίας στα χαμηλότερου κινδύνου ΜΔΣ εκτός εάν τα επίπεδα ερυθροποιητίνης ορού είναι πάνω από 500 U/L και υπάρχει μεγάλη ανάγκη μεταγγίσεων, καθώς και σε περίπτωση del(5q), όπου η θεραπεία εκλογής είναι η λεναλιδομίδη. Υψηλές δόσεις ερυθροποιητίνης [ερυθροποιητίνη άλφα, -βήτα, -θήτα ή -ζήτα U/εβδομάδα ή δαρβεποετίνη (darbepoetin) ug/εβδομάδα] προκαλούν ανταπόκριση σε ποσοστά περίπου 40-60% των ασθενών με χαμηλότερου κινδύνου ΜΔΣ με καμία ή σχετικά χαμηλή ανάγκη για μεταγγίσεις και αν προστεθεί στην αγωγή G-CSF. Η ανταπόκριση εμφανίζεται συνήθως μέσα σε 12 εβδομάδες από την έναρξη της αγωγής και η διάμεση διάρκεια της ανταπόκρισης κυμαίνεται γύρω στα 2 έτη. Η Ελληνική Ομάδα Μελέτης των ΜΔΣ δημοσίευσε το 2002 σχετική έρευνα που έδειξε σημαντική αύξηση στην ανταπόκριση μετά από 26 εβδομάδες θεραπείας με ερυθροποιητίνη σε ασθενείς με RA, RARS, RAEB-1 και ότι η πιθανότητα ανταπόκρισης αυξανόταν ανάλογα με τη διάρκεια θεραπείας 92. Οι ESAs όχι μόνο μειώνουν ή και αποτρέπουν την ανάγκη για μεταγγίσεις, αλλά επίσης βελτιώνουν την 93
94 ποιότητα ζωής και τις λειτουργικές ικανότητες και μπορεί να αυξάνουν την επιβίωση, συγκριτικά με τη μεταγγισιοθεραπεία, πιθανόν γιατί διατηρούν την αιμοσφαιρίνη σε υψηλότερα επίπεδα, μειώνοντας έτσι τον κίνδυνο για καρδιαγγειακά συμβάματα 91. Σύμφωνα με τις θέσεις ομοφωνίας του LeukemiaNet, ασθενείς με IPSS Low ή Int-1, με μέτρια προς σοβαρή αναιμία (αιμοσφαιρίνη κάτω από 10 g/dl) επίπεδα ερυθροποιητίνης ορού κάτω από 500 mu/ml και/ή ανάγκη για μετάγγιση ερυθρών αιμοσφαιρίων κάτω από 2 μονάδες συμπυκνωμένων ερυθρών το μήνα θα πρέπει να θεωρούνται υποψήφιοι για θεραπεία με εποετίνη άλφα ή βήτα σε αρχική δόση που κυμαίνεται από έως την εβδομάδα (σύσταση επιπέδου Α). Αυτοί οι ασθενείς που δεν ανταποκρίνονται στην ερυθροποιητίνη μόνη της μετά από 8 εβδομάδες θεραπείας θα πρέπει να λαμβάνουν G-CSF (300 μg/εβδομάδα σε 2 ή 3 διαιρεμένες δόσεις) σε συνδυασμό (σύσταση επιπέδου Α) Λεναλιδομίδη Θεραπεία με θαλιδομίδη μπόρεσε να μειώσει ή να καταργήσει την εξάρτηση από τις μεταγγίσεις σε ένα ποσοστό ασθενών, αλλά η μακροχρόνια θεραπεία προκαλούσε σημαντική νευρολογική τοξικότητα. Η λεναλιδομίδη αποτελεί το 4- αμινο-γλουταριμιδικό ανάλογο της θαλιδομίδης, που δεν προκαλεί νευρολογική τοξικότητα. Η λεναλιδομίδη έχει εγκριθεί από τον Αμερικανικό Οργανισμό Φαρμάκων και Τροφίμων (FDA) για τη θεραπεία των ΜΔΣ με εξάλειψη των μακρών σκελών του χρωμοσώματος 5 [del(5q)], ενώ ο Ευρωπαϊκός Οργανισμός Φαρμάκων (ΕΜΕΑ) δεν την έχει εγκρίνει, θεωρώντας ότι δεν μπορούσε να αποκλειστεί αύξηση του κινδύνου εξέλιξης σε ΟΜΛ σε κάποιες περιπτώσεις ΜΔΣ χαμηλού κινδύνου με del(5q). Η λεναλιδομίδη προκαλεί απεξάρτηση από μεταγγίσεις σε 67% των ασθενών με χαμηλότερου κινδύνου ΜΔΣ, με διάμεση διάρκεια ανταπόκρισης 2,2 έτη και κυτταρογενετική ανταπόκριση σε 73% των ατόμων. Η πιο συχνή ανεπιθύμητη ενέργεια είναι η καταστολή του μυελού των οστών κατά τους πρώτους 3 μήνες της αγωγής 93. Οι θέσεις ομοφωνίας του LeukemiaNet προτείνουν τη χορήγηση λεναλιδομίδης σε ασθενείς με del(5q) χωρίς επιπρόσθετες χρωμοσωμικές ανωμαλίες ή περίσσεια βλαστών, με IPSS Low ή Int-1 και μεταγγισιοεξαρτώμενη αναιμία, που δεν είναι υποψήφιοι για θεραπεία με ερυθροποιητίνη ή όταν η θεραπεία αυτή έχει αποτύχει. Η προοπτική καταγραφή και παρακολούθηση αυτών των ασθενών συνιστάται, προκειμένου να μεγιστοποιήσουμε τη διαθέσιμη πληροφορία σχετικά με 94
95 την ασφάλεια αυτής της θεραπευτικής επιλογής (σύσταση επιπέδου C). Ασθενείς με del(5q), με IPSS Low ή Int-1 και αποδεδειγμένη μετάλλαξη TP53 διατρέχουν σημαντικά μεγαλύτερο κίνδυνο εξέλιξης σε ΟΜΛ και θα πρέπει να γίνεται επιλογή ανάμεσα στη λεναλιδομίδη και σε εναλλακτικές θεραπευτικές επιλογές (σύσταση επιπέδου D) Ανοσοκατασταλτικά φάρμακα Η αντιθυμοκυτταρική σφαιρίνη (ATG), με ή χωρίς κυκλοσπορίνη, έχει χρησιμοποιηθεί στα ΜΔΣ, κυρίως τα χαμηλού κινδύνου και μάλιστα τα υποπλαστικά, προκαλώντας αναστροφή της αναιμίας και των άλλων κυτταροπενιών σε 30-40% των ασθενών χαμηλότερου κινδύνου που είναι ανθεκτικοί στην ερυθροποιητίνη. Ανταπόκριση παρατηρείται συνήθως σε σχετικά νεότερους ασθενείς, με διάφορες κυτταροπενίες, σχετικά πρόσφατη ανάγκη για μεταγγίσεις, καθόλου ή με πολύ περιορισμένη περίσσεια βλαστών, φυσιολογικό καρυότυπο και έκφραση HLA DR 15. Το ποσοστό των ασθενών με τέτοια χαρακτηριστικά είναι σχετικά χαμηλό στο γενικό πληθυσμό 93. Σύμφωνα με τις θέσεις ομοφωνίας του LeukemiaNet, ανοσοκατασταλτική θεραπεία με ATG σε συνδυασμό με 6 μήνες κυκλοσπορίνη από του στόματος πρέπει να λαμβάνεται υπόψη σε ασθενείς κάτω των 60 ετών, με βλάστες μυελού των οστών κάτω του 5%, φυσιολογικό καρυότυπο και εξάρτηση από μεταγγίσεις, οι οποίοι δεν είναι υποψήφιοι για θεραπεία με ερυθροποιητίνη ή όταν η ερυθροποιητίνη έχει αποτύχει (σύσταση επιπέδου Α) Θεραπεία της ουδετεροπενίας και της θρομβοπενίας Παρατεταμένη χρήση των αυξητικών παραγόντων G-CSF ή GM-CSF δεν έχει δείξει κάποιο όφελος στην ουδετεροπενία των ΜΔΣ. Συχνά χρησιμοποιούνται για σύντομο χρονικό διάστημα σε περιπτώσεις σήψης. Σοβαρή θρομβοπενία είναι σχετικά σπάνια σε χαμηλότερου κινδύνου ΜΔΣ. Ο αγωνιστής υποδοχέων θρομβοποιητίνης Romiplostin σε υψηλότερες δόσεις από αυτές που χρησιμοποιούνται στην ιδιοπαθή θρομβοπενική πορφύρα βελτιώνει σημαντικά τη θρομβοπενία σε 50-60% των περιπτώσεων. Μια παροδική αύξηση στους βλάστες του μυελού σε ποσοστό 10% των ασθενών περιορίζει τη χρήση του Romiplostin σε ασθενείς που έχουν καθόλου έως ελάχιστη περίσσεια βλαστών στο μυελό. 95
96 Υποστηρικτική φροντίδα στα ΜΔΣ Σχετικά με τις μεταγγίσεις συμπυκνωμένων ερυθρών αιμοσφαιρίων, η μεγάλη ηλικία των ασθενών και η συνύπαρξη συννοσηρών καταστάσεων θα πρέπει να ωθούν τους γιατρούς να μεταγγίζουν τους ασθενείς σε επίπεδα αιμοσφαιρίνης άνω των 8 g/dl. Μετάγγιση αιμοπεταλίων ενδείκνυται είτε σε περιπτώσεις ενεργού αιμορραγίας είτε προφυλακτικά μόνο σε όσους ασθενείς λαμβάνουν κυτταρομειωτικές θεραπείες όπως χημειοθεραπεία, ΑΜΑΚ, παράγοντες υπομεθυλίωσης, λεναλιδομίδη και ATG και έχουν αριθμό αιμοπεταλίων < Σε πυρετό επί ουδετεροπενίας πρέπει να χορηγούνται άμεσα αντιβιοτικά ευρέος φάσματος που δρουν έναντι Gram αρνητικών βακίλλων και Gram θετικών κόκκων και, σε περίπτωση ανθεκτικού πυρετού, θα πρέπει να χορηγούνται επίσης αντιμυκητιασικά ευρέος φάσματος 93. Σε περιπτώσεις εξάρτησης από μεταγγίσεις και επακόλουθης υπερφόρτωσης με σίδηρο μπορούν να χορηγηθούν παράγοντες αποσιδήρωσης, όπως το deferoxamine, που χορηγείται ενδοφλεβίως ή υποδορίως, και κυρίως το deferasirox, που χορηγείται από του στόματος. Οι κατευθυντήριες οδηγίες του LeukemiaNet συνιστούν τη χορήγηση παραγόντων αποσιδήρωσης σε ασθενείς με εξάρτηση από μεταγγίσεις με ΜΔΣ τύπου RA, RARS, ή με μεμονωμένη del(5q) και επίπεδα φερριτίνης πάνω από ng/ml μετά από τη χορήγηση περίπου 25 μονάδων συμπυκνωμένων ερυθρών (σύσταση επιπέδου D). Ασθενείς με ΜΔΣ που είναι υποψήφιοι για ΑΜΑΚ μπορεί να λάβουν θεραπεία αποσιδήρωσης πριν από το σχήμα προετοιμασίας για τη μεταμόσχευση 91. Οι Sekeres και συν. το 2008 δημοσίευσαν τα αποτελέσματα από 6 διαδοχικές μελέτες παρατήρησης που διεξήχθησαν στις ΗΠΑ μεταξύ 2005 και Οι μελέτες έγιναν με την αποστολή ερωτηματολογίων που απευθύνονταν σε αιματολόγους και ογκολόγους των ΗΠΑ. Τα ερωτηματολόγια αφορούσαν στους 4-10 ασθενείς με ΜΔΣ που είχαν επισκεφθεί πιο πρόσφατα το γιατρό και αναζητούσαν πληροφορίες για τα δημογραφικά τους χαρακτηριστικά, τη θεραπευτική προσέγγιση και το αν οι ασθενείς ήταν κατάλληλοι για κλινικές δοκιμές ή για μεταμόσχευση μυελού των οστών. Συνολικά συμμετείχαν 101 γιατροί και ο αριθμός των ασθενών κυμαινόταν μεταξύ κατά μελέτη, ώστε συνολικά προέκυψαν απαντήσεις. Μεταξύ των πιο πρόσφατα διαγεγνωσμένων με ΜΔΣ, 55% ήταν άνδρες, η διάμεση ηλικία κατά τη διάγνωση ήταν 71 έτη και 10% είχαν δευτεροπαθές ΜΔΣ. Λιγότεροι ασθενείς με νόσο χαμηλού κινδύνου είχαν εξάρτηση από μεταγγίσεις ερυθρών αιμοσφαιρίων ή 96
97 αιμοπεταλίων από ό,τι ασθενείς με νόσο υψηλού κινδύνου. Πάνω από 50% των νεοδιαγνωσθέντων ασθενών με ΜΔΣ ελάμβαναν θεραπεία με διεγερτικούς παράγοντες της ερυθροποίησης. Μικρό ποσοστό των ασθενών (4%) είχαν θεωρηθεί υποψήφιοι για μεταμόσχευση μυελού των οστών ή θεραπεύονταν βάσει κάποιου ερευνητικού πρωτοκόλλου (1% σε νεοδιαγνωσθέντες και 4% σε εγκαθιδρυμένη διάγνωση) Ιδιαιτερότητες της θεραπείας των ΜΔΣ σε ηλικιωμένα άτομα Τα ΜΔΣ εμφανίζονται κατεξοχήν σε άτομα της τρίτης ηλικίας. Στα άτομα άνω των 70 ετών η επίπτωση είναι πάνω από 30 νέες περιπτώσεις ανά ανά έτος, ενώ η διάμεση ηλικία κατά τη διάγνωση είναι τα 75 έτη. Η ηλικία από μόνη της δεν αποτελεί κριτήριο αποκλεισμού από τη χορήγηση χημειοθεραπείας ή ακτινοθεραπείας, γιατί η χρονολογική ηλικία ενός ασθενή δε συμφωνεί πάντα με τη βιολογική του ηλικία. Ωστόσο οι θεραπευτικές επιλογές για ηλικιωμένους ασθενείς με ΜΔΣ είναι περιορισμένες, κυρίως εξαιτίας συννοσηρών καταστάσεων και λειτουργικής έκπτωσης, κακής ανοχής σε κυτταροτοξικές θεραπείες, καθώς και προτίμησης του ασθενούς ή των συγγενών του. Η ηλικία άνω των 75 ετών και η κακή κατάσταση ικανότητας (performance status) έχουν αναγνωριστεί ως ανεξάρτητοι κακοί προγνωστικοί παράγοντες και γι αυτό το λόγο οι περισσότεροι ασθενείς προχωρημένης ηλικίας που πάσχουν από ΜΔΣ αντιμετωπίζονται με συντηρητική ή παρηγορητική θεραπεία. Ένα μοντέλο γηριατρικής εκτίμησης με σκοπό την εκτίμηση της κατάστασης ικανότητας καθώς και η προγνωστική εκτίμηση με βάση το IPSS score συνιστώνται πριν ληφθεί η απόφαση για το είδος της θεραπείας που θα λάβει ο ηλικιωμένος ασθενής με ΜΔΣ 96. Οι τρέχουσες κατευθυντήριες οδηγίες συνιστούν να λαμβάνεται υπόψη η κατάσταση ικανότητας κατά την εκτίμηση των θεραπευτικών επιλογών, καθώς επηρεάζει την ικανότητα των ασθενών να υπόκεινται με ασφάλεια σε επιθετικές θεραπείες, όπως η εντατική χημειοθεραπεία και η ΑΜΑΚ 97. Ο Reinhard Stauder το 2012 πρότεινε το συνδυασμό μιας πολυδιάστατης γηριατρικής εκτίμησης (Multidimensional Geriatric Assessment - MGA) και της προγνωστικής ταξινόμησης κατά IPSS ως μέσο εκτίμησης της επιλογής θεραπείας. Η πολυδιάστατη γηριατρική εκτίμηση λαμβάνει υπόψη της τη λειτουργική ικανότητα του ατόμου [με βάση τις κλίμακες ADL (Activities of Daily Living) και IADL (Instrumental Activities of Daily Living)], την κατάσταση θρέψης του ατόμου, τη συναισθηματική κατάσταση (παρουσία ή απουσία κατάθλιψης), τη βάδιση και την 97
98 ισορροπία (εκτίμηση του κινδύνου πτώσης), τις συννοσηρές καταστάσεις, την πολυφαρμακία και το προσδόκιμο επιβίωσης με βάση την ηλικία. Τα αποτελέσματα αυτής της εκτίμησης επιτρέπουν στους επαγγελματίες υγείας να διακρίνουν τους βιολογικά νεότερους ασθενείς, οι οποίοι έχουν μικρότερο κίνδυνο για την εμφάνιση τοξικότητας και μπορούν να ανεχτούν θεραπείες όπως και οι χρονολογικά νεότεροι ασθενείς, από τους βιολογικά γηραιότερους ασθενείς, που διατρέχουν μεγαλύτερο κίνδυνο τοξικότητας και πρέπει να θεραπεύονται με περισσότερες προφυλάξεις. Με βάση τη γηριατρική εκτίμηση οι ασθενείς ταξινομούνται σε 3 κατηγορίες, τους υγιείς (go-go/fit), τους ευάλωτους (slow-go/vulnerable) και τους εύθραυστους (no-go/frail). Ο Stauder προτείνει έναν αλγόριθμο βάσει του οποίου οι ασθενείς go-go πρέπει να θεραπεύονται με όποια θεραπεία είναι κατάλληλη για νεότερους ενήλικες. Για τους ασθενείς slow-go κρίνεται απαραίτητο να λαμβάνεται υπόψη το προσδόκιμο επιβίωσης με βάση τα στατιστικά στοιχεία και αυτό να συγκρίνεται με το προσδόκιμο επιβίωσης που σχετίζεται με τη νόσο. Αν το μέσο προσδόκιμο επιβίωσης που σχετίζεται με την ηλικία είναι μεγαλύτερο από αυτό που σχετίζεται με τη νόσο, πρέπει να ελέγχεται η ανοχή του ασθενή και η πιθανότητα εμφάνισης τοξικότητας από τη θεραπεία. Σε περίπτωση που η πιθανότητα τοξικότητας είναι μικρή, ο ασθενής μπορεί να θεραπεύεται όπως και οι νεότεροι ενήλικες. Αν αντίθετα ο κίνδυνος τοξικότητας είναι μεγάλος, ο ασθενής μεταπίπτει στην κατηγορία των εύθραυστων ατόμων και επιλέγονται συντηρητικές και υποστηρικτικές παρεμβάσεις. Στην ομάδα των εύθραυστων ασθενών (no-go/frail) μπορεί να εφαρμοστεί είτε η τακτική της παρακολούθησης ( watch and wait ) είτε η βέλτιστη υποστηρικτική αγωγή (best supportive care) είτε παρηγορητική φροντίδα Πρόγνωση Εκτός από τα συστήματα προγνωστικής κατηγοριοποίησης κατά IPSS (Greenberg και συν., 1997) 8, κατά WPSS (Malcovati και συν., 2007) 12 και το αναθεωρημένο IPSS-R (Greenberg και συν., 2012) 17, πληθώρα άλλων προγνωστικών παραγόντων και μοντέλων πρόγνωσης έχουν προταθεί και δημοσιευτεί στη διεθνή βιβλιογραφία. Σε μια ανασκόπηση που δημοσιεύτηκε το 2010 οι Mittelmann και συν. προσπάθησαν να περιγράψουν τους προγνωστικούς παράγοντες που επιδρούν αρνητικά στην κλινική πορεία κάποιων ασθενών με ΜΔΣ οι οποίοι, παρότι είναι χαμηλού κινδύνου, έχουν ταχύτερη εξέλιξη της νόσου και κακή έκβαση. Έτσι ως 98
99 αρνητικοί προγνωστικοί κλινικοί παράγοντες έχουν αναφερθεί η μεγάλη ηλικία, το άρρεν φύλο, η κατάσταση ικανότητας (performance status), οι ανάγκες για μεταγγίσεις, η υψηλή φερριτίνη ορού, οι συννοσηρές καταστάσεις και η υπερφόρτωση με σίδηρο, ενώ ως εργαστηριακοί προγνωστικοί παράγοντες η αναιμία, η θρομβοπενία, η ουδετεροπενία και η υψηλή LDH. Ως ευρήματα από το μυελό των οστών αξιολογούνται η ίνωση, οι σωροί CD34+ κυττάρων, η πολυγραμμική δυσπλασία και η φυσιολογική ή αυξημένη κυτταροβρίθεια. Ως κυτταρογενετικοί παράγοντες έχουν αναφερθεί οι επιπρόσθετες χρωμοσωμικές ανωμαλίες και η χρωμοσωμική αστάθεια. Επίσης έχουν ενοχοποιηθεί ευρήματα που σχετίζονται με τον ανοσοφαινότυπο, η βράχυνση των τελομερών, η υψηλή δραστικότητα τελομεράσης, παράγοντες που σχετίζονται με την απόπτωση και γενετικές, επιγενετικές ή μοριακές μεταβολές Δημογραφικοί παράγοντες Φύλο και ηλικία Οι Nösslinger και συν. μελέτησαν την επίδραση του φύλου και της ηλικίας σε 897 ασθενείς με πρωτοπαθές ΜΔΣ που είχαν λάβει μόνο υποστηρικτική θεραπεία. Οι ερευνητές βρήκαν αλληλεπίδραση μεταξύ IPSS και φύλου. Συγκεκριμένα οι άνδρες που ανήκαν στις κατηγορίες χαμηλού κινδύνου είχαν σημαντικά μικρότερη επιβίωση σε σχέση με τις γυναίκες, ενώ στις υψηλού κινδύνου κατηγορίες δεν υπήρχε διαφορά στην επιβίωση. Επίσης φάνηκε ότι η ηλικία παίζει ρόλο, καθώς ο μεγαλύτερος αναλογικός κίνδυνος για παρόμοιες κατηγορίες IPSS παρατηρήθηκε για γυναίκες ηλικίας 66 ετών, ενώ ο χαμηλότερος αναλογικά κίνδυνος παρατηρήθηκε για τους άνδρες ηλικίας 66 ετών 100. Οι Kim και συν. παρουσίασαν ότι η εφαρμογή του WPSS μπορεί να αποδώσει μία πιο έγκυρη πρόβλεψη της επιβίωσης αν ληφθεί υπόψη η ηλικία. Η συγκεκριμένη μελέτη διεξήχθη στη Νότια Κορέα και η διάμεση ηλικία των ασθενών της μελέτης ήταν τα 62 έτη. Έτσι φάνηκε ότι οι ασθενείς ηλικίας <55 ετών είχαν καλύτερη πρόγνωση από αυτούς άνω των 55 ετών, ενώ η διαφορά αυτή ήταν πιο προφανής στις κατηγορίες χαμηλού κινδύνου του WPSS από ό,τι στις κατηγορίες υψηλού κινδύνου
100 8.2. Κλινικές παράμετροι Κατηγορία ΜΔΣ κατά WHO Οι Lee και συν. το 2003 μελέτησαν αναδρομικά 227 ασθενείς με ΜΔΣ στην Κορέα. Η διάμεση ηλικία των ασθενών ήταν τα 57 έτη. Η διάμεση επιβίωση ήταν 21 μήνες. Η ηλικία, η παρουσία διαταραχής της κοκκιοποίησης και οι κυτταρογενετικές ομάδες σύμφωνα με το IPSS ήταν ανεξάρτητοι προγνωστικοί παράγοντες για τη συνολική επιβίωση. Το ποσοστό βλαστών στο μυελό των οστών ήταν ο μόνος ανεξάρτητος προγνωστικός παράγοντας για εξέλιξη σε οξεία λευχαιμία. Οι συγγραφείς αναφέρουν ότι οι ασθενείς τους είχαν διαφορετικά χαρακτηριστικά νόσου (κλινικά χαρακτηριστικά, προγνωστικούς παράγοντες και κυτταρογενετικά προφίλ) από αυτά των ασθενών σε Δυτικές χώρες 102. Οι Bacher και συν. μελέτησαν ασθενείς με πρωτοπαθές ΜΔΣ και πολυγραμμική δυσπλασία ή/και δακτυλιοειδείς σιδηροβλάστες 15%. Περιπτώσεις ασθενών με βλάστες >5% αποκλείστηκαν από τη μελέτη. Επομένως μελετήθηκαν περιπτώσεις RARS, RCMD και RCMD-RS. Ευνοϊκός καρυότυπος εμφανιζόταν με παρόμοια συχνότητα και στις 3 κατηγορίες ΜΔΣ. Τα ποσοστά 2-ετούς επιβίωσης ήταν συγκρίσιμα μεταξύ των 3 κατηγοριών. Το ποσοστό 2-ετούς επιβίωσης ήταν καλύτερο στους ασθενείς που είχαν ευνοϊκό καρυότυπο σε σύγκριση με τους ασθενείς που είχαν ενδιάμεσο ή κακό καρυότυπο, τόσο στο σύνολο των ασθενών όσο και εντός καθεμίας από τις 3 κατηγορίες ΜΔΣ 103. Οι Shukron και συν. μελέτησαν ασθενείς με ΜΔΣ, τους οποίους διέκριναν σε κατηγορίες ανάλογα με την ταξινόμηση κατά FAB ή κατά WHO. Ο κίνδυνος για εξέλιξη σε ΟΜΛ παρέμενε σταθερός στο χρόνο για 3 από τις 4 κατηγορίες κινδύνου όταν οι ασθενείς ταξινομήθηκαν κατά κατηγορία FAB και στις 4 από τις 4 κατηγορίες κινδύνου όταν οι ασθενείς ταξινομήθηκαν κατά κατηγορία WHO. Περαιτέρω μελέτη με βάση το ποσοστό βλαστών ή τον καρυότυπο δεν είχε καμία επίδραση σε αυτό το αποτέλεσμα. Οι συγγραφείς υποστηρίζουν ότι ένα και μοναδικό βιολογικό γεγονός οδηγεί στην εξέλιξη σε ΟΜΛ και προτείνουν ότι ο χρόνος από τη στιγμή της πρώτης διάγνωσης ΜΔΣ δε θα πρέπει να λαμβάνεται υπόψη κατά τη διαδικασία για τη λήψη κλινικής απόφασης σχετικά με τη θεραπεία Καρυότυπος Το 2001 οι Mauritzon και συν. πρότειναν ότι η επίδραση του καρυοτύπου στην πρόγνωση των ΜΔΣ καθορίζεται από το φύλο. Συγκεκριμένα μελέτησαν
101 ασθενείς με ΜΔΣ, τους οποίους ταξινόμησαν κατά κατηγορία καρυοτύπου (ευνοϊκός, ενδιάμεσος, δυσμενής) με βάση το σύστημα IPSS. Το φύλο, η ηλικία, η μορφολογική κατηγορία και το κάπνισμα τροποποίησαν αυτή την επίδραση. Μικρότερη επιβίωση παρατηρήθηκε στους άνδρες στις κατηγορίες ευνοϊκής και ενδιάμεσης πρόγνωσης, αλλά όχι στην ομάδα πτωχής πρόγνωσης. Στην ομάδα ευνοϊκής πρόγνωσης, η καλύτερη έκβαση για τις γυναίκες αποδόθηκε στο σύνδρομο 5q- και στο μικρότερο ποσοστό καπνίσματος. Στην ομάδα ενδιάμεσης πρόγνωσης, η διαφορά που σχετιζόταν με το φύλο παρέμενε σημαντική ακόμη και μετά την προσαρμογή κατά φύλο και κάπνισμα 105. Μια επιστολή που προερχόταν από την Ελληνική Ομάδα Μελέτης των ΜΔΣ (Greek MDS Study Group) το 2006 ανέδειξε την προγνωστική σημασία της εξάλειψης των μακρών σκελών του χρωμοσώματος 20 [del(20q)]. Αυτή η κυτταρογενετική ανωμαλία, όταν είναι μονήρης, σχετίζεται με ευνοϊκή πρόγνωση, ενώ όταν συνδυάζεται με επιπρόσθετες ανωμαλίες στα χρωμοσώματα 5 ή/και 7, προμηνύει πτωχότερη πρόγνωση και μικρότερη επιβίωση. Μελετήθηκαν 708 ασθενείς με ΜΔΣ, εκ των οποίων 28 είχαν καρυότυπο del(20q). Δεν παρατηρήθηκε διαφορά στον κίνδυνο λευχαιμικής εξέλιξης ούτε διαφορά στη συνολική επιβίωση μεταξύ της ομάδας των 28 ασθενών με del(20q) και των 680 ασθενών χωρίς del(20q) 106. Το 2011 οι Braun και συν. δημοσίευσαν τη μελέτη των χαρακτηριστικών και της έκβασης σε 62 περιπτώσεις ΜΔΣ με μεμονωμένη εξάλειψη μακρών σκελών χρωμοσώματος 20 [del(20q)]. Οι συγγραφείς έκαναν μια σύγκριση μεταξύ των 62 ασθενών με μεμονωμένη del(20q), 36 ασθενών με del(20q) και άλλες κυτταρογενετικές ανωμαλίες και ασθενείς με ΜΔΣ χωρίς del(20q). Οι ασθενείς με μεμονωμένη del(20q) είχαν σημαντικά χαμηλότερα επίπεδα αιμοπεταλίων και αυτή η διαφορά παρέμεινε μετά από την εξαίρεση των ασθενών με μεμονωμένη έλλειψη μακρών σκελών χρωμοσώματος 5 [del(5q)], που συχνά έχουν θρομβοκυττάρωση. Επίσης οι ασθενείς με del(20q) είχαν σημαντικά χαμηλότερα ποσοστά βλαστών στο μυελό των οστών συγκριτικά με τους ασθενείς χωρίς del(20q). Η διάμεση επιβίωση ήταν 54 μήνες για τους ασθενείς με μεμονωμένη del(20q) και 12 μήνες για τους ασθενείς με del(20q) και σύνθετο καρυότυπο 107. Οι Saumell και συν. 108 το 2012 δημοσίευσαν μια μελέτη σχετικά με την προγνωστική σημασία της τρισωμίας 8. Συγκεκριμένα μελέτησαν 72 ασθενείς με τρισωμία 8 ως μονήρη ανωμαλία και 62 ασθενείς με τρισωμία 8 και επιπρόσθετες ανωμαλίες. Η πολυπαραγοντική ανάλυση έδειξε ότι τα επίπεδα των αιμοπεταλίων 101
102 (<100 x 10 9 ) και το ποσοστό βλαστών στο μυελό των οστών 5% είχαν την ισχυρότερη επίδραση στη συνολική επιβίωση. Η διάμεση επιβίωση για τη μεμονωμένη τρισωμία 8 ήταν 34,3 μήνες, για την τρισωμία 8 με μία επιπλέον ανωμαλία ήταν 40 μήνες, για την τρισωμία 8 με 2 ακόμη ανωμαλίες ήταν 23,4 μήνες και τέλος για την τρισωμία 8 με 3 ή περισσότερες συνοδούς ανωμαλίες ήταν 5,8 μήνες. Επίσης η τρισωμία 8 σχετίζεται με χειρότερη πρόγνωση από ό,τι ο φυσιολογικός καρυότυπος σε ασθενείς με ΜΔΣ με ποσοστό βλαστών στο μυελό μεγαλύτερο ή ίσο του 5%. Επίσης οι Haase και συν. δημοσίευσαν μια μελέτη σχετικά με την εφαρμογή ενός μοντέλου ταξινόμησης του κυτταρογενετικού κινδύνου. Οι ερευνητές ανέλυσαν δεδομένα από ασθενείς με ΜΔΣ από 4 κέντρα στην Αυστρία και 4 κέντρα στη Γερμανία. Η κυτταρογενετική ανάλυση ήταν επιτυχής σε ασθενείς (97,6%) και κλωνικές ανωμαλίες ανεδείχθησαν σε (52,3%) εξ αυτών. Οι αριθμητικές και δομικές χρωμοσωμικές ανωμαλίες καταγράφηκαν για κάθε ασθενή και ταξινομήθηκαν περαιτέρω με βάση τον αριθμό των επιπρόσθετων ανωμαλιών. Έτσι ταυτοποιήθηκαν συνολικά 684 διαφορετικές κυτταρογενετικές κατηγορίες. Η επίδραση του καρυοτύπου στη φυσική πορεία της νόσου μελετήθηκε σε ασθενείς που έλαβαν μόνο υποστηρικτική θεραπεία. Η διάμεση επιβίωση ήταν 53,4 μήνες για τους ασθενείς με φυσιολογικό καρυότυπο (Ν=612) και 8,7 μήνες για τους ασθενείς με σύνθετες ανωμαλίες (Ν=166). Καταγράφηκαν 13 σπάνιες ανωμαλίες με καλή επίδραση (+1/+1q, t(1q), t(7q), del(9q), del(12p), διαταραχές του χρωμοσώματος 15, t(17q), μονοσωμία 21, τρισωμία 21 και απώλεια χρωμοσώματος Χ) ή κακή επίδραση [t(5q)] στην πρόγνωση. Η προγνωστική σημασία των επιπρόσθετων ανωμαλιών παρουσίαζε μεγάλη διακύμανση ανάλογα με τα χρωμοσώματα που εμπλέκονταν. Τόσο για το σύστημα ταξινόμησης κατά WHO όσο και για το σύστημα FAB ο καρυότυπος έδινε περαιτέρω πληροφορίες σχετικά με την πρόγνωση 109. Οι Yun και συν. 110 το 2011 δημοσίευσαν μια εργασία σχετικά με την εφαρμογή ενός νέου μοντέλου προγνωστικής ταξινόμησης με βάση τον καρυότυπο σε 116 ασθενείς με ΜΔΣ που έλαβαν μέγιστη υποστηρικτική φροντίδα. Το σύστημα αυτό διακρίνει 4 προγνωστικές κατηγορίες με βάση τον καρυότυπο (ευνοϊκό, ενδιάμεσο-1, ενδιάμεσο-2 και δυσμενή) και οι συγγραφείς καταλήγουν ότι μπορεί να διακρίνει καλά τη διαφορά στην επιβίωση μεταξύ των ασθενών με καρυότυπο δυσμενή/ενδιάμεσο-2 και καρυότυπο ευνοϊκό/ενδιάμεσο
103 Υπερφόρτωση με σίδηρο To 2009 οι Fenaux και Rose δημοσίευσαν μια ανασκόπηση σχετικά με την επίδραση της υπερφόρτωσης σιδήρου στα ΜΔΣ. Η εξάρτηση από τις μεταγγίσεις αποτελεί τη βασική αιτία υπερφόρτωσης με σίδηρο. Μετάγγιση με 100 μονάδες συμπυκνωμένων ερυθρών αποδίδει 20 γραμμάρια σιδήρου, ενώ η φυσιολογική ποσότητα σιδήρου στο ανθρώπινο σώμα είναι 3-4 γραμμάρια. Υπολογίζεται ότι περίπου 15-20% των ασθενών με ΜΔΣ πάσχουν από σοβαρή εναπόθεση σιδήρου στο ήπαρ (LIC >10 mg/g ξηρού βάρους) και περίπου 50% των ασθενών παρουσιάζουν παθολογική εναπόθεση σιδήρου στο πάγκρεας και στην υπόφυση. Το κατά πόσο παρατηρείται υπερβολική εναπόθεση σιδήρου στον καρδιακό ιστό αποτελεί σημείο αντιπαράθεσης. Κάποιοι ασθενείς με ΜΔΣ μπορεί να έχουν αιμοσιδήρωση πριν από την έναρξη των μεταγγίσεων, λόγω μη αποδοτικής αιμοποίησης. Πολύ υψηλή δραστικότητα ερυθροποιητίνης, που παρατηρείται σε ασθενείς με ανθεκτική αναιμία τύπου RA και RARS, μπορεί να καταστείλει την εψιδίνη (hepcidin), η οποία είναι υπεύθυνη για τη ρύθμιση της ροής σιδήρου μεταξύ κυττάρων και πλάσματος. Επίσης αυτοί οι ασθενείς, όντας χαμηλότερου κινδύνου, είναι πιο πιθανό να λάβουν τακτικές μεταγγίσεις σε μεγαλύτερη χρονικά περίοδο από ό,τι οι ασθενείς υψηλού κινδύνου. Η εξάρτηση από μεταγγίσεις σχετίζεται με μικρότερη επιβίωση και πιθανά με υψηλότερο κίνδυνο εξέλιξης σε ΟΜΛ, ανεξάρτητα από το προγνωστικό score που σχετίζεται με την ίδια τη νόσο. Επίσης η αιμοσιδήρωση φαίνεται ότι συμβάλλει στην ηπατική και καρδιακή ανεπάρκεια σε ασθενείς με ΜΔΣ, ωστόσο είναι δύσκολο να καθοριστεί η ακριβής επίδραση της υπερφόρτωσης με σίδηρο, δεδομένης της ύπαρξης συννοσηρών καταστάσεων (προϋπάρχουσα ηπατική και καρδιακή νόσος αντίστοιχα). Τέλος, η υπερφόρτωση με σίδηρο επηρεάζει αρνητικά την έκβαση μετά από ΑΜΑΚ και αυξάνει τον κίνδυνο βακτηριακών και μυκητιασικών λοιμώξεων Κάπνισμα Οι Ma και συν. το 2011 δημοσίευσαν μια μελέτη σχετικά με την επίδραση του καπνίσματος στην επιβίωση ασθενών με ΜΔΣ. Συγκεκριμένα μελέτησαν 616 ασθενείς με ΜΔΣ. Οι ασθενείς με ΜΔΣ που κάπνιζαν στην αρχική επίσκεψη είχαν σημαντικά μικρότερη επιβίωση συγκριτικά με τους μη καπνιστές. Ο αυξημένος κίνδυνος περιοριζόταν στους άνδρες και δεν παρατηρήθηκε στις γυναίκες. Όταν οι ασθενείς διαστρωματώθηκαν με βάση την κατηγορία κατά IPSS, μία σχεδόν 103
104 τριπλάσια αύξηση του κινδύνου θανάτου σχετιζόταν με το κάπνισμα μεταξύ των ασθενών με χαμηλού κινδύνου ΜΔΣ, ενώ το κάπνισμα δε φάνηκε να επηρεάζει την επιβίωση των ασθενών με ενδιάμεσου ή υψηλού κινδύνου ΜΔΣ. Οι ερευνητές αναφέρουν ότι δεν είναι σαφής ο μηχανισμός με τον οποίο το κάπνισμα επηρεάζει την επιβίωση στα ΜΔΣ και πιθανολογούν ότι αυτή η επίδραση μπορεί να σχετίζεται με αυξημένη συννοσηρότητα μεταξύ των καπνιστών, με μεγαλύτερη επιρρέπεια στις παρενέργειες της θεραπείας ή ακόμη και με ανοσολογικές διαταραχές που επιφέρει το κάπνισμα Αιματολογικές και βιοχημικές παράμετροι Ο ρόλος της αναιμίας και το τροποποιημένο σύστημα r-wpss (refined WPSS) Το 2012 οι Malcovati και συν. ανέδειξαν το βαθμό της αναιμίας ως αρνητικό προγνωστικό παράγοντα που επηρεάζει τη συνολική επιβίωση και πρότειναν την ενσωμάτωσή της στο σύστημα προγνωστικής ταξινόμησης κατά WPSS. Συγκεκριμένα οι ερευνητές μελέτησαν 840 ασθενείς με ΜΔΣ που διαγνώστηκαν μεταξύ 1992 και 2007 στην Pavia της Ιταλίας (learning cohort) και έδειξαν ότι επίπεδα αιμοσφαιρίνης < 9 g/dl στους άνδρες και < 8 g/dl στις γυναίκες σχετίζονταν ανεξάρτητα με μικρότερη συνολική επιβίωση, υψηλότερο κίνδυνο μη λευχαιμικού θανάτου και καρδιακού θανάτου. Η σοβαρή αναιμία βρέθηκε να παίζει τόσο καθοριστικό ρόλο όσο και η εξάρτηση από τις μεταγγίσεις στην εκτίμηση της πρόγνωσης. Στη συνέχεια υπολόγισαν ξανά τις κατηγορίες κινδύνου κατά WPSS, χρησιμοποιώντας ως κριτήριο τη σοβαρή αναιμία αντί για την εξάρτηση από τις μεταγγίσεις και βρήκαν υψηλό βαθμό συμφωνίας μεταξύ των κατηγοριών κινδύνου. Έπειτα εφάρμοσαν το τροποποιημένο σύστημα ταξινόμησης σε 504 ασθενείς που είχαν διαγνωστεί με ΜΔΣ στο Πανεπιστημιακό Νοσοκομείο του Düsseldorf στη Γερμανία (validation cohort) και βρήκαν ότι το τροποποιημένο WPSS διατηρούσε σημαντική προγνωστική αξία με σχετικούς κινδύνους (hazard ratios) συγκρίσιμου μεγέθους, καθώς και διαστήματα εμπιστοσύνης που επικαλύπτονταν σε μεγάλο βαθμό με αυτά που είχαν υπολογιστεί στην αρχική σειρά των 840 ασθενών. Τέλος, μια ανάλυση επιβίωσης σε σταθερά διαστήματα από τη διάγνωση (6, 12, 24, 36 και 60 μήνες) έδειξε ότι το τροποποιημένο WPSS μπορούσε να διακρίνει 5 κατηγορίες κινδύνου με σαφώς διαφορετική επιβίωση 113. Στον πίνακα 10 παρουσιάζεται το τροποποιημένο WPSS. 104
105 Πίνακας 10. Τροποποιημένο σύστημα προγνωστικής ταξινόμησης ΜΔΣ κατά WPSS (2011). Παράμετρος Κατηγορία WHO RCUD, RARS, RCMD, RAEB-1 RAEB-2 ΜΔΣ με RCMD-RS μεμονωμένη 5q- Καρυότυπος Ευνοϊκός Ενδιάμεσος Δυσμενής - Σοβαρή αναιμία (<9 Όχι Ναι g/dl στους άνδρες και <8 g/dl στις γυναίκες) - - Score WPSS Προγνωστική κατηγορία WPSS 0 Πολύ χαμηλού κινδύνου (Very low) 1 Χαμηλού κινδύνου (Low) 2 Ενδιάμεσου κινδύνου (Intermediate) 3-4 Υψηλού κινδύνου (High) 5-6 Πολύ υψηλού κινδύνου (Very high) Την ίδια χρονιά οι Breccia και συν. παρουσίασαν σε μια επιστολή προς τον εκδότη την εφαρμογή του τροποποιημένου WPSS (r-wpss) σε μια σειρά 460 ασθενών (από 670 ασθενείς που είχαν διαγνωστεί με ΜΔΣ μεταξύ 1992 και 2006). Οι συγγραφείς αναφέρουν ότι το r-wpss ήταν ικανό να αναγνωρίσει καλύτερα τις κατηγορίες ΜΔΣ υψηλού κινδύνου συγκριτικά με το WPSS, είχε μεγαλύτερη ισχύ στην πρόβλεψη της συνολικής επιβίωσης, ειδικά σε ασθενείς υψηλού κινδύνου, ενώ είχε επίσης τη δυνατότητα να προβλέψει καλύτερα τον κίνδυνο εξέλιξης σε λευχαιμία και τον κίνδυνο μη λευχαιμικού θανάτου σε χαμηλού και υψηλού κινδύνου ασθενείς 114. Ωστόσο, οι Asemissen και Giagounidis σε μια επιστολή τους δηλώνουν ότι διαφωνούν σχετικά με την τροποποίηση του WPSS. Συγκεκριμένα υποστηρίζουν ότι το μεγάλο πλεονέκτημα του WPSS ήταν ότι οι μεταγγίσεις δίνονται σε εξατομικευμένη βάση. Ο γιατρός αποφασίζει αν θα μεταγγίσει τον ασθενή, όχι μόνο με βάση την τιμή αιμοσφαιρίνης, αλλά ανάλογα με το αν ο ασθενής παρουσιάζει 105
106 συμπτώματα όπως δύσπνοια, κόπωση, ζάλη, άλλα καρδιολογικά ή νευρολογικά συμπτώματα. Με αυτό τον τρόπο το αρχικό WPSS εμμέσως εμπεριέχει την έννοια της συννοσηρότητας, μια καινοτόμο ιδέα που δεν είχε εφαρμοστεί πιο πριν. Οι συγγραφείς της επιστολής θεωρούν ότι η αναθεώρηση του WPSS αποτελεί ένα βήμα πίσω, γιατί με τον τρόπο αυτό καθίσταται παρόμοιο με το IPSS, που βασίζεται στις εργαστηριακές τιμές Λευκοπενία Η λεμφοπενία μελετήθηκε ως προγνωστικός παράγοντας από τους Jacobs και συν. το Οι συγγραφείς μελέτησαν 503 ασθενείς που διαγνώστηκαν με ΜΔΣ εκτός του τύπου 5q- μεταξύ 1996 και Η συνολική επιβίωση δεν μπόρεσε να συσχετιστεί με τον αριθμό λεμφοκυττάρων ως μια συνεχή μεταβλητή, ωστόσο ο απόλυτος αριθμός λεμφοκυττάρων παρέμεινε ανεξάρτητος αρνητικός προγνωστικός παράγοντας ως διχοτομική μεταβλητή. Ειδικότερα βρέθηκε ότι ασθενείς με απόλυτο αριθμό λεμφοκυττάρων 1,2 x 10 9 είχαν μεγαλύτερη συνολική επιβίωση (26,6 μήνες) συγκριτικά με ασθενείς με απόλυτο αριθμό λεμφοκυττάρων <1,2 x 10 9 (18,5 μήνες) (p <0.001) 116. Επίσης, η επίδραση της σοβαρής ουδετεροπενίας στην επιβίωση ασθενών με ΜΔΣ χαμηλού κινδύνου κατά IPSS μελετήθηκε από τους Cordoba και συν. το Οι συγγραφείς ανέλυσαν δεδομένα από ασθενείς με ΜΔΣ Low και Intermediate-1 και έδειξαν ότι οι ασθενείς με σοβαρή ουδετεροπενία (αριθμό ουδετερόφιλων <0,5 x 10 9 /L) είχαν σημαντικά μικρότερη διάμεση επιβίωση (28 μήνες) από τους ασθενείς με αριθμό ουδετερόφιλων > 0,5 x 10 9 /L (66 μήνες) (p<0.0001). Επίσης η σοβαρή ουδετεροπενία σχετιζόταν με μειωμένη επιβίωση ελεύθερη λευχαιμίας (Leukemia-Free Survival). Στην πολυπαραγοντική ανάλυση η σοβαρή ουδετεροπενία διατήρησε την ανεξάρτητη προγνωστική αξία της ως προς τη συνολική επιβίωση (HR 2.19, 95% CI ) και την ελεύθερη λευχαιμίας επιβίωση (HR 3.51, 95% CI ) Θρομβοπενία Οι Ameri και συν. το 2011 δημοσίευσαν μια μελέτη σχετικά με το ρόλο της θρομβοπενίας στην πρόγνωση των ΜΔΣ. Ανέλυσαν δεδομένα από ασθενείς με ΜΔΣ και χώρισαν τους ασθενείς ανά κατηγορία με βάση τον αριθμό των αιμοπεταλίων. Ειδικότερα η διάμεση επιβίωση στην κατηγορία με αριθμό 106
107 αιμοπεταλίων x 10 9 /L (PLT) 200 ήταν 24 μήνες, στην ομάδα με PLT ήταν 17 μήνες, στην ομάδα PLT ήταν 14 μήνες, στην ομάδα PLT ήταν 11 μήνες και στην ομάδα PLT <30 ήταν 7 μήνες. Επομένως ο χαμηλός αριθμός αιμοπεταλίων σχετίστηκε με στατιστικά σημαντικά μικρότερη επιβίωση στους ασθενείς με ΜΔΣ (p<0.001). Επίσης ο βαθμός της θρομβοπενίας σχετίστηκε με σημαντικά χειρότερη πρόγνωση ακόμη και εντός της ίδιας προγνωστικής κατηγορίας κατά IPSS 118. Οι Jonasova και συν. 119 το 2012 σε μια επιστολή τους προς τον εκδότη επίσης αναφέρθηκαν στο ρόλο της θρομβοπενίας κατά τη διάγνωση ως αρνητικού προγνωστικού παράγοντα σε ασθενείς με ΜΔΣ με μεμονωμένη εξάλειψη μακρών σκελών χρωμοσώματος 5 (5q-). Ανέλυσαν δεδομένα από 91 ασθενείς με μεμονωμένο 5q- που διαγνώστηκαν στην Τσεχία μεταξύ 2000 και Η διάμεση ηλικία ήταν 64 έτη και η αναλογία άνδρες προς γυναίκες ήταν 62:29. Όλοι οι ασθενείς ανήκαν στις κατηγορίες χαμηλού (Low) και ενδιάμεσου-1 (Intermediate-1) κινδύνου κατά IPSS. Η διάμεση επιβίωση για το σύνολο των ασθενών ήταν 81 μήνες. Η διάμεση επιβίωση ήταν σημαντικά μικρότερη (19 μήνες) στους ασθενείς με αριθμό αιμοπεταλίων <150 x Οι Germing και συν. το 2005 δημοσίευσαν μια μελέτη σχετικά με το ρόλο της γαλακτικής αφυδρογονάσης (LDH) στην επιβίωση των ασθενών με ΜΔΣ. Συγκεκριμένα μελέτησαν 892 ασθενείς με πρωτοπαθές ΜΔΣ στους οποίους ήταν διαθέσιμα τα επίπεδα LDH στον ορό και διέκριναν τους ασθενείς σε δύο κατηγορίες, ανάλογα με το αν η LDH ήταν αυξημένη (>240 U/l) ή όχι. Οι ασθενείς που είχαν αυξημένη LDH είχαν σημαντικά μειωμένη συνολική επιβίωση και αυξημένο κίνδυνο εξέλιξης σε ΟΜΛ. Οι ερευνητές βρήκαν ότι τα επίπεδα LDH αποτελούν σημαντικό προγνωστικό δείκτη εντός καθεμίας κατηγορίας κατά IPSS και εντός κάθε κατηγορίας FAB εκτός από το RAEB-T. Με τη χρήση αυτής της προσέγγισης, οι συγγραφείς διέκριναν μια ομάδα ασθενών που είχαν κακή πρόγνωση, αν και ανήκαν στις κατηγορίες χαμηλού και ενδιάμεσου κινδύνου κατά IPSS 120. Οι Komrokji και συν. το 2012 μελέτησαν το ρόλο των επιπέδων αλβουμίνης στην επιβίωση ασθενών με ΜΔΣ. Ειδικότερα μελέτησαν 767 ααθενείς με ΜΔΣ τους οποίους διαστρωμάτωσαν σε 3 κατηγορίες με βάση τα επίπεδα αλβουμίνης ορού: 3.5, και >4.0 g/dl. Η διάμεση επιβίωση των ασθενών κατά κατηγορία επιπέδων αλβουμίνης ήταν 11, 23 και 34 μήνες αντίστοιχα για τις παραπάνω κατηγορίες (p<0.005), ενώ το ποσοστό μετατροπής σε ΟΜΛ ήταν υψηλότερο στους 107
108 ασθενείς με χαμηλότερα επίπεδα αλβουμίνης ( 3.5 g/dl). Τα επίπεδα αλβουμίνης προσέφεραν προγνωστική αξία για την έκβαση στις κατηγορίες χαμηλότερου και υψηλού κινδύνου κατά IPSS, καθώς και στο προγνωστικό μοντέλο εκτίμησης κινδύνου κατά MD Anderson. Η πολυπαραγοντική ανάλυση ανέδειξε την αλβουμίνη ορού ως σημαντικό ανεξάρτητο προγνωστικό παράγοντα για συνολική επιβίωση μετά από προσαρμογή κατά IPSS, ηλικία, φερριτίνη ορού και εξάρτηση από μεταγγίσεις Μοντέλα που περιλαμβάνουν κλινικές παραμέτρους To 1998 οι Sanz και συν. δημιούργησαν ένα μοντέλο για την πρόγνωση της επιβίωσης αναλύοντας δεδομένα από 370 ασθενείς με ΜΔΣ. Η πολυπαραγοντική ανάλυση έδειξε ότι το ποσοστό βλαστών στο μυελό, η ηλικία, ο αριθμός αιμοπεταλίων, ο αριθμός λευκών αιμοσφαιρίων και οι τιμές της αιμοσφαιρίνης ήταν τα χαρακτηριστικά που σχετίζονταν σημαντικά με την επιβίωση 11. Οι Kantarijan και συν. το 2008 δημιούργησαν ένα μοντέλο που λαμβάνει υπόψη και άλλες κλινικές παραμέτρους που δεν περιλαμβάνονται στο IPSS. Μελέτησαν συνολικά ασθενείς με ΜΔΣ, τους οποίους χώρισαν τυχαία σε μια ομάδα μελέτης (study group) και μία ομάδα ελέγχου (test group). Συγκεκριμένα η πολυπαραγοντική ανάλυση ανέδειξε τους εξής παράγοντες κινδύνου: πτωχή κατάσταση ικανότητας, μεγάλη ηλικία, θρομβοπενία, αναιμία, αυξημένο ποσοστό βλαστών στο μυελό, λευκοκυττάρωση, ανωμαλίες του χρωμοσώματος 7 ή σύνθετες ανωμαλίες και προηγούμενες μεταγγίσεις. Το νέο αυτό μοντέλο (MD Anderson Prognostic Scoring System MPSS) διέκρινε 4 προγνωστικές κατηγορίες με σημαντικά διαφορετική έκβαση. Επίσης το συγκεκριμένο μοντέλο λαμβάνει υπόψη του τη διάρκεια της νόσου και τυχόν προηγούμενη θεραπεία και μπορεί να εφαρμοστεί σε οποιονδήποτε ασθενή με ΜΔΣ σε οποιαδήποτε στιγμή κατά τη διάρκεια της νόσου (πίνακας 11) 122,123. Πίνακας 11. Σύστημα προγνωστικής ταξινόμησης κατά MPSS (MD Anderson Prognostic Scoring System). 108
109 Μεταβλητή Score Κατάσταση ικανότητας 2 Ηλικία (έτη) Αριθμός αιμοπεταλίων (x 10 9) <30 Αιμοσφαιρίνη (g/dl) <12 Βλάστες μυελού (%) Αριθμός λευκών αιμοσφαιρίων >20 (x 10 9 /L) Καρυότυπος Ανωμαλίες χρωμοσώματος 7 ή σύνθετες >2 ανωμαλίες Προηγούμενη μετάγγιση Ναι Κατηγορία κινδύνου κατά MPSS Score Low 0-4 Intermediate Intermediate High Ο ρόλος της συννοσηρότητας στην πρόγνωση των ΜΔΣ 109
110 Μεταξύ των δεικτών που έχουν εφαρμοστεί για την πρόβλεψη της επιβίωσης στους ασθενείς με ΜΔΣ ανήκουν οι δείκτες HCT-CI και CCI. Ο δείκτης CCI (Charlson Comorbidity Index) δημιουργήθηκε από τους Charlson και συν. το 1986 για να περιγράψει την πρόγνωση σε συνάρτηση με τη συννοσηρότητα 124,125 (πίνακας 12). Ο δείκτης HCT-CI (Hematopoietic Cell Transplantation-Comorbidity Index) δημιουργήθηκε από τους Sorror και συν. το 2005 για να περιγράψει την πρόγνωση σε ασθενείς μετά από ΑΜΑΚ 126 (πίνακας 13). Οι Wang και συν. παρουσίασαν μια πληθυσμιακή μελέτη για την εκτίμηση του ρόλου της συννοσηρότητας σε νεοδιαγνωσθέντες ασθενείς με ΜΔΣ. Συγκεκριμένα ανέλυσαν ασθενείς με ΜΔΣ, στους οποίους εφαρμόστηκε ο δείκτης CCI. Η διάμεση επιβίωση ήταν 18 μήνες. Οι ασθενείς που είχαν συννοσηρές καταστάσεις κατά τη διάγνωση είχαν σημαντικά μεγαλύτερο κίνδυνο θανάτου από αυτούς χωρίς συννοσηρές καταστάσεις. Ο σχετικός κίνδυνος (HR) ήταν 1,19 για τους ασθενείς με CCI 1-2 και 1,77 για τους ασθενείς με CCI 3, συγκριτικά με τους ασθενείς με CCI 0 (καμία συννοσηρότητα). Οι ασθενείς που έπασχαν από καρδιακή ανεπάρκεια ή χρόνια αποφρακτική πνευμονοπάθεια είχαν σημαντικά μικρότερη επιβίωση από αυτούς που δεν είχαν αυτές τις παθήσεις, ενώ ο σακχαρώδης διαβήτης δε φάνηκε να έχει επίδραση στην επιβίωση 127. Οι Naqvi και συν. το 2011 ανέλυσαν αναδρομικά δεδομένα από 600 ασθενείς με ΜΔΣ και εφάρμοσαν την κλίμακα ACE-27 (Adult Comorbidity Evaluation - 27). Η κλίμακα αυτή αναπτύχθηκε αρχικά από τους Piccirilo και συν. για ενήλικους ασθενείς με καρκίνο. Η συνολική διάμεση επιβίωση των ασθενών με ΜΔΣ ήταν 18,6 μήνες. Η διάμεση επιβίωση ήταν 31,8 μήνες για τους ασθενείς χωρίς συννοσηρότητα, 16,8 μήνες για ήπια συννοσηρότητα, 15,2 μήνες για μέτρια συννοσηρότητα και 9,7 μήνες για σοβαρή συννοσηρότητα 128. Οι Sperr και συν. δημοσίευσαν το 2010 μια μελέτη σύγκρισης μεταξύ HCT-CI και CCI για τον καθορισμό της πρόγνωσης σε ασθενείς με ΜΔΣ. Συγκεκριμένα εφάρμοσαν τους δείκτες αυτούς σε 419 ασθενείς με ΜΔΣ. Ο δείκτης HCT-CI βρέθηκε να έχει προγνωστική αξία τόσο για τη συνολική επιβίωση (overall survival) όσο και για την επιβίωση ελεύθερη λευχαιμίας (leukemia-free survival) στην ομάδα ασθενών με IPSS Low ή Intermediate-1, ανεξάρτητα από την ηλικία, την LDH, τη φερριτίνη, την κατηγορία κατά FAB, τον αριθμό κυτταροπενιών και τον καρυότυπο. Αντίθετα ο δείκτης CCI δε βρέθηκε να μπορεί να προβλέψει την επιβίωση των 110
111 ασθενών με ΜΔΣ. Στους ασθενείς με IPSS Intermediate-2 και High κανένας από τους δύο δείκτες (HCT-CI και CCI) δεν είχε προγνωστική σημασία 129. Οι Della Porta και συν. μελέτησαν επίσης το ρόλο της συννοσηρότητας σε ασθενείς με ΜΔΣ. Αρχικά εφάρμοσαν τους δείκτες HCT-CI και CCI σε 840 ασθενείς με ΜΔΣ στην Pavia (learning cohort). Στη συνέχεια έκαναν πολυπαραγοντική ανάλυση στην οποία συμπεριέλαβαν τις συννοσηρές καταστάσεις οι οποίες είχαν στατιστικά σημαντική επίδραση στη θνησιμότητα από άλλα αίτια πλην της λευχαιμίας. Έτσι βρέθηκε ότι η καρδιακή νόσος, η μέτρια προς σοβαρή ηπατική νόσος, η σοβαρή πνευμονική νόσος, η νεφρική νόσος και οι συμπαγείς όγκοι επηρεάζουν ανεξάρτητα τον κίνδυνο μη λευχαιμικού θανάτου. Στην κάθε πάθηση απoδόθηκε ένας βαθμός (score) ανάλογα με το σχετικό κίνδυνο κι έτσι προέκυψε ο δείκτης MDS-CI (MDS-specific comorbidity index) (πίνακας 14). Στη συνέχεια οι συγγραφείς εφάρμοσαν αυτό το δείκτη σε 504 ασθενείς με ΜΔΣ από το Düsseldorf (validation cohort). Τέλος μελέτησαν την αλληλεπίδραση μεταξύ WPSS και MDS-CI και βρήκαν ότι ο δείκτης MDS-CI είχε σημαντική επίδραση στη συνολική επιβίωση στις ομάδες πολύ χαμηλού, χαμηλού και ενδιάμεσου κινδύνου κατά WPSS, ενώ στις ομάδες υψηλού και πολύ υψηλού κινδύνου δεν παρατηρήθηκε διαφορά στην επιβίωση μεταξύ των τριών κατηγοριών κινδύνου κατά MDS-CI
112 Πίνακας 12. Τρόπος υπολογισμού του δείκτη συννοσηρότητας CCI (Charlson comorbidity index) (Charlson και συν., 1986). Συννοσηρή κατάσταση Score Έμφραγμα μυοκαρδίου 1 Συμφορητική καρδιακή ανεπάρκεια 1 Περιφερική αγγειοπάθεια 1 Αγγειακό εγκεφαλικό επεισόδιο 1 Άνοια 1 Χρόνια πνευμονική νόσος 1 Νόσος συνδετικού ιστού 1 Έλκος 1 Ήπια ηπατική νόσος 1 Διαβήτης 1 Ημιπληγία 1 Μέτρια ή σοβαρή νεφρική νόσος 1 Διαβήτης με βλάβη οργάνου 2 Νεοπλασία 2 Λευχαιμία 2 Λέμφωμα 2 Μέτρια ή σοβαρή ηπατική νόσος 3 Μεταστατικός συμπαγής όγκος 6 AIDS 6 112
113 Πίνακας 13. Τρόπος υπολογισμού του δείκτη συννοσηρότητας HCT-CI (Hematopoietic cell transplantation-specific comorbidity index) (Sorror και συν., 2005). Συννοσηρή κατάσταση Ορισμός Score Αρρυθμία Κολπική μαρμαρυγή, κολπικός 1 πτερυγισμός, σύνδρομο νοσούντος φλεβοκόμβου, κοιλιακή αρρυθμία Καρδιακή νόσος Στεφανιαία νόσος, συμφορητική καρδιακή 1 ανεπάρκεια, έμφραγμα μυοκαρδίου, κλάσμα εξώθησης 50 % Φλεγμονώδης νόσος του Νόσος Crohn, Ελκώδης κολίτιδα 1 εντέρου Διαβήτης Που απαιτεί θεραπεία με ινσουλίνη ή με δισκία (όχι μόνο δίαιτα) 1 Αγγειακή εγκεφαλική Παροδικό ισχαιμικό επεισόδιο ή αγγειακό 1 νόσος εγκεφαλικό επεισόδιο Ψυχιατρική διαταραχή Κατάθλιψη ή αγχώδης διαταραχή που 1 απαιτεί ψυχιατρική συμβουλή ή θεραπεία Ήπια ηπατική νόσος Χρόνια ηπατίτιδα, αύξηση χολερυθρίνης 1 μέχρι 1,5 φορές την ανώτατη φυσιολογική τιμή ή αύξηση AST/ALT > 2,5 φορές την ανώτατη φυσιολογική τιμή Παχυσαρκία Δείκτης μάζας σώματος > 35 kg/m 2 1 Λοίμωξη Που απαιτεί συνέχιση αντιμικροβιακής αγωγής μετά την ημέρα 0 1 Ρευματολογική πάθηση Συστηματικός ερυθηματώδης λύκος, 2 ρευματοειδής αρθρίτιδα, πολυμυοσίτιδα, μικτή νόσος του συνδετικού ιστού ή ρευματική πολυμυαλγία Πεπτικό έλκος Που απαιτεί θεραπεία 2 Μέτρια/σοβαρή νεφρική Κρεατινίνη ορού > 2 mg/dl, ασθενείς υπό 2 νόσος αιμοκάθαρση ή προηγηθείσα μεταμόσχευση νεφρού Μέτρια πνευμονική DLco και/ή FEV % ή δύσπνοια 2 νόσος κατά την ήπια δραστηριότητα Προηγούμενο ιστορικό Εκτός από μη μελανωματικό καρκίνο του 3 συμπαγούς όγκου δέρματος Βαλβιδοπάθεια Εκτός από πρόπτωση μιτροειδούς 3 Σοβαρή πνευμονική DLco και/ή FEV1 <66% ή δύσπνοια σε 3 νόσος Μέτρια/σοβαρή ηπατική νόσος ηρεμία ή ανάγκη για χορήγηση οξυγόνου Κίρρωση του ήπατος, χολευθρίνη > 1,5 φορές την ανώτατη φυσιολογική τιμή ή AST/ALT > 2,5 φορές την ανώτατη φυσιολογική τιμή 3 113
114 Πίνακας 14. Τρόπος υπολογισμού του δείκτη συννοσηρότητας MDS-CI (MDSspecific comorbidity index) (Della Porta και συν., 2011). Συννοσηρή κατάσταση Score που συνυπολογίζεται αν υπάρχει η πάθηση Καρδιακή νόσος 2 Μέτρια προς σοβαρή ηπατική νόσος 1 Σοβαρή πνευμονική νόσος 1 Νεφρική νόσος 1 Συμπαγής όγκος 1 Κίνδυνος MDS-CI Άθροισμα ατομικών Score Χαμηλός 0 Ενδιάμεσος 1-2 Υψηλός >2 Οι Breccia και συν. 131 σε μια επιστολή προς τον εκδότη παρουσίασαν την εφαρμογή του δείκτη MDS-CI σε μια σειρά 450 ασθενών με ΜΔΣ στους οποίους ήταν διαθέσιμα δεδομένα σχετικά με τη συννοσηρότητα. Βρέθηκε σημαντική διαφορά στη συνολική επιβίωση σύμφωνα με το δείκτη MDS-CI: από 38 μήνες για τους ασθενείς χαμηλού κινδύνου (score 0) μέχρι 22 μήνες για τους ασθενείς υψηλού κινδύνου (score >2). Στη συνέχεια εξετάστηκε η προγνωστική επίδραση του δείκτη MDS-CI σε ασθενείς που διαστρωματώθηκαν κατά κατηγορία WPSS. Εφαρμογή του WPSS ήταν δυνατή σε 330 από τους 450 ασθενείς. Βρέθηκε στατιστικά σημαντική επίδραση στη συνολική επιβίωση με βάση το δείκτη MDS-CI στις κατηγορίες πολύ χαμηλού, χαμηλού και ενδιάμεσου κινδύνου κατά WPSS. Αντίθετα δε βρέθηκε καμία σημαντική διαφορά σε ασθενείς υψηλού και πολύ υψηλού κινδύνου κατά WPSS. Επίσης βρέθηκε συσχέτιση ανάμεσα στην ύπαρξη συννοσηρών καταστάσεων και στον κίνδυνο μη λευχαιμικού θανάτου, από 22% στους ασθενείς χωρίς συννοσηρότητα έως 75% στους ασθενείς με MDS-CI score >2. Οι Breccia και συν. το 2011 δημοσίευσαν μια μελέτη 418 ασθενών με ΜΔΣ στους οποίους εφάρμοσαν 3 διαφορετικά συστήματα για την εκτίμηση της συννοσηρότητας (CCI, HCT-CI και MDS-CI). Ο αριθμός των συννοσηρών 114
115 καταστάσεων, όπως εκτιμάται με το δείκτη CCI, σχετιζόταν άμεσα με την ανάπτυξη εξάρτησης από μεταγγίσεις συμπυκνωμένων ερυθρών και σχετιζόταν με σημαντική αύξηση του κινδύνου μη λευχαιμικού θανάτου. Αντίστροφα, υψηλότερος κίνδυνος μη λευχαιμικού θανάτου δε σχετιζόταν με μεγαλύτερη ανάγκη για μεταγγίσεις σύμφωνα με τους δείκτες HCT-CI και MDS-CI. Η παρουσία καρδιακής, ηπατικής, νεφρικής, πνευμονικής νόσου και συμπαγών όγκων βρέθηκε να επηρεάζει ανεξάρτητα τον κίνδυνο θανάτου στην πολυπαραγοντική ανάλυση 132. Οι Pfeilstöcker και συν. το 2012 δημοσίευσαν μια πρωτότυπη μελέτη σχετικά με τις διαχρονικές μεταβολές στην προγνωστική ισχύ των εγκαθιδρυμένων και των πρόσφατα προταθέντων προγνωστικών συστημάτων που βασίζονται σε κλινικά, κυτταρογενετικά χαρακτηριστικά και στη συννοσηρότητα. Οι συγγραφείς εφάρμοσαν 19 διαφορετικά συστήματα πρόγνωσης σε 243 ασθενείς με πρωτοπαθές ΜΔΣ που έλαβαν μόνο υποστηρικτική θεραπεία και συνέκριναν τη διαφοροποίησή τους κατά τη διάρκεια του χρόνου. Τα κλινικά scores δείχνουν γενικά μια μειούμενη προγνωστική ισχύ με ένα διάστημα υψηλής προγνωστικής ισχύος μέχρι περίπου το τέλος του πρώτου έτους, που ακολουθείται από μέση προγνωστική ισχύ και τελικά πέφτει στο μηδέν μετά από 2-3 χρόνια. Τα καθαρά κυτταρογενετικά scores δείχνουν πολύ μικρότερη χρονική διακύμανση και επομένως έχουν διαστήματα προγνωστικής ισχύος μακράς διάρκειας. Αντίθετα τα scores συννοσηρότητας τείνουν προς το να κερδίζουν προγνωστική ισχύ κατά τη διάρκεια του χρόνου. Αυτό δείχνει την αυξανόμενα δυσμενή επίδραση των συννοσηρών παθήσεων με την πάροδο του χρόνου. Προγνωστικά scores που αλλάζουν προγνωστική ισχύ κατά τη διάρκεια του χρόνου καταλήγουν σε ένα σημαντικό αριθμό ασθενών για τους οποίους η ορθή πρόβλεψη δεν είναι δυνατή. Αν η προγνωστική ισχύς φθίνει, πράγμα που συμβαίνει στις περισσότερες περιπτώσεις, οι διαφορές μεταξύ των ομάδων κινδύνου υποεκτιμώνται κοντά στη στιγμή της διάγνωσης και υπερεκτιμώνται σε μεταγενέστερες περιόδους. Το γεγονός ότι μελετήθηκαν μόνο ασθενείς που αντιμετωπίστηκαν με υποστηρικτική φροντίδα παίζει επίσης κάποιο ρόλο, γιατί η υποστηρικτική φροντίδα μπορεί να επηρεάζει περισσότερο τα κλινικά παρά τα κυτταρογενετικά χαρακτηριστικά της νόσου, ενώ τα τελευταία μπορούν να μεταβληθούν μόνο με θεραπείες που τροποποιούν την πορεία της νόσου 133. Οι Germing και συν. το 2012 δημοσίευσαν μια ανασκόπηση σχετικά με τα προγνωστικά συστήματα βαθμονόμησης στα ΜΔΣ. Οι συγγραφείς υπογραμμίζουν ότι στο σύστημα IPSS παρατηρείται σημαντικά καλύτερη επιβίωση στους ασθενείς με 115
116 καρυότυπο από ό,τι στους ασθενείς χωρίς καρυότυπο. Αυτή η διαφορά οφείλεται στην ύπαρξη μιας διαφοράς ηλικίας 10 ετών μεταξύ των δύο ομάδων (64 vs. 74 ετών, p=0.0005). Επίσης αναφέρουν ότι οι αδυναμίες του IPSS έγιναν εμφανείς όταν εφαρμόστηκε σε ασθενείς που ταξινομήθηκαν με τη νέα ταξινόμηση κατά WHO- 2008, καθώς και όταν εφαρμόστηκε σε ασθενείς που είχαν υποβληθεί σε ειδικές θεραπείες. Το σύστημα IPSS δεν περιγράφει καλά την πρόγνωση των ασθενών με del(5q) ή με CMML (ας μην ξεχνάμε ότι εξαρχής η υπερπλαστική μορφή CMML δεν περιλαμβάνεται στην περιγραφή του IPSS). Εξάλλου οι συγγραφείς διαπιστώνουν ότι η εκτίμηση του κινδύνου εξέλιξης σε ΟΜΛ έχει ιδιαίτερο ενδιαφέρον σε χαμηλού κινδύνου, αλλά όχι σε υψηλού κινδύνου ασθενείς. Η εκτίμηση της επιβίωσης αποτελεί ακόμα το βασικό στόχο των προγνωστικών συστημάτων. Ως προς το ρόλο της συννοσηρότητας στην πρόγνωση, οι συγγραφείς σχολιάζουν ότι ακόμη και αν ένας ασθενής με ΜΔΣ χαμηλού κινδύνου κατά IPSS θεωρηθεί ως υψηλού κινδύνου λόγω της παρουσίας συννοσηρών παθήσεων, αυτό συνήθως δεν οδηγεί στην έναρξη θεραπείας, γιατί η συννοσηρότητα αποτελεί αντένδειξη για πιο επεμβατικές θεραπείες, όπως είναι η ΑΜΑΚ. Επομένως, συμπεραίνουν ότι η εκτίμηση της συννοσηρότητας έχει περιορισμένο ρόλο στην κλινική προσέγγιση του ασθενούς, εκτός από το να προστατευθεί ο ασθενής από μια επιθετική θεραπεία Πρόγνωση στα δευτεροπαθή ΜΔΣ Οι De Roos και συν. το 2007 δημοσίευσαν μια μελέτη που βασιζόταν σε πληθυσμιακά δεδομένα, σχετικά με την επιβίωση σε ασθενείς με δευτεροπαθές ΜΔΣ. Τα δεδομένα αντλήθηκαν από το πρόγραμμα SEER (Surveillance, Epidemiology and End Results) στις ΗΠΑ. Συνολικά μελετήθηκαν ασθενείς με δευτεροπαθές ΜΔΣ που διαγνώστηκαν κατά την περίοδο Προηγούμενη διάγνωση καρκίνου σχετιζόταν με αύξηση του κινδύνου θανάτου από οποιαδήποτε αιτία κατά 13%. Το ιστορικό ακτινοθεραπείας για προηγούμενο καρκίνο σχετιζόταν με 52% αυξημένο κίνδυνο θανάτου. Η βράχυνση της επιβίωσης ήταν πιο σημαντική αν όταν η λανθάνουσα περίοδος μεταξύ του προηγούμενου καρκίνου και του ΜΔΣ ήταν κάτω από 5 χρόνια, συμπεριλαμβανομένου καρκίνου του πνεύμονα διαγνωσθέντα κατά το έτος πριν από τη διάγνωση ΜΔΣ και λεμφοϋπερπλαστικού συνδρόμου 1-5 έτη πριν από το ΜΔΣ. Επομένως η πρόγνωση των δευτεροπαθών ΜΔΣ είναι χειρότερη από αυτή των πρωτοπαθών ΜΔΣ
117 ΙΙ. ΕΙΔΙΚΟ ΜΕΡΟΣ 117
118 118
119 ΣΚΟΠΟΣ Σκοπός της παρούσας διατριβής είναι: α) Να περιγράψει τα δημογραφικά και τα κλινικά χαρακτηριστικά των ασθενών που διαγνώστηκαν με ΜΔΣ στην περιοχή της Δυτικής Ελλάδας κατά τη διάρκεια της 20- ετούς περιόδου β) Να αποδώσει μια εκτίμηση των επιδημιολογικών δεικτών που αποτελούν τα μέτρα συχνότητας των ΜΔΣ, δηλαδή της επίπτωσης και του επιπολασμού, σε μια σαφώς οριοθετημένη γεωγραφικά περιοχή, τη Δυτική Ελλάδα, κατά τη διάρκεια της μελετηθείσας περιόδου. γ) Να περιγράψει τη χρονική διακύμανση της επίπτωσης των ΜΔΣ καθ όλη τη διάρκεια της περιόδου αυτής και να διαπιστώσει κατά πόσον αυτή η επίπτωση παραμένει σταθερή ή μεταβάλλεται κατά τη διάρκεια του χρόνου, καθώς επίσης και να προσπαθήσει να εξηγήσει τυχόν διακυμάνσεις. δ) Να αναζητήσει τους πιθανούς παράγοντες κινδύνου για την εμφάνιση ΜΔΣ στην περιοχή της Δυτικής Ελλάδας και συγκεκριμένα να αναδείξει ποιοι από τους παράγοντες που αναφέρονται στη διεθνή βιβλιογραφία μπορεί να αποτελούν παράγοντες κινδύνου για ΜΔΣ στο συγκεκριμένο πληθυσμό της Δυτικής Ελλάδας. ε) Τέλος, με βάση την έρευνα για τα ΜΔΣ σε τοπικό επίπεδο, να προτείνει μέτρα και τρόπους για την πρωτογενή πρόληψη εμφάνισης ΜΔΣ, όπου αυτό είναι εφικτό, καθώς επίσης να ευαισθητοποιήσει και να προσανατολίσει περισσότερο τους γιατρούς ως προς την έγκαιρη διάγνωση και αντιμετώπιση αυτών των νοσημάτων. Προκειμένου να εκπληρωθούν οι παραπάνω στόχοι, η παρούσα διατριβή υλοποιήθηκε ερευνητικά σε δύο σκέλη. Το πρώτο σκέλος αφορά στην αναδρομική μελέτη των χαρακτηριστικών των ΜΔΣ κατά τις προηγούμενες δύο δεκαετίες και στον υπολογισμό της επίπτωσης των ΜΔΣ στη Δυτική Ελλάδα, καθώς και στη μελέτη της διαχρονικής μεταβολής των επιδημιολογικών δεικτών. Το δεύτερο σκέλος αφορά στη μελέτη των παραγόντων κινδύνου για την εμφάνιση ΜΔΣ στη Δυτική Ελλάδα, μέσω της πραγματοποίησης μιας μελέτης ασθενών-μαρτύρων (case-control study). Λεπτομέρειες σχετικά με τη μεθοδολογία που ακολουθήθηκε παρατίθενται στη συνέχεια. Τα δύο σκέλη αναπτύσσονται ξεχωριστά, καθώς αποτελούν στην πραγματικότητα δύο διαφορετικές μελέτες. 119
120 Α. ΣΚΕΛΟΣ ΠΡΩΤΟ ΑΣΘΕΝΕΙΣ ΚΑΙ ΜΕΘΟΔΟΙ 1. Γενικός πληθυσμός αναφοράς Η Δυτική Ελλάδα ορίζεται γεωγραφικά από την περιοχή που βρίσκεται νότια της Ηπείρου, δυτικά της Φωκίδας και της Ευρυτανίας, στη Στερεά Ελλάδα, καθώς και δυτικά της Κορινθίας και της Αρκαδίας, και βόρεια της Μεσσηνίας στην Πελοπόννησο. Η περιοχή (και διοικητική περιφέρεια) της Δυτικής Ελλάδας απαρτίζεται από τους νομούς Αχαΐας, Ηλείας και Αιτωλοακαρνανίας. Στην περιοχή της Δυτικής Ελλάδας η πόλη της Πάτρας διαθέτει ως τριτοβάθμια κέντρα περίθαλψης το Πανεπιστημιακό Γενικό Νοσοκομείο Πατρών «Παναγία η Βοήθεια» και το Γενικό Νοσοκομείο Πατρών «Ο Άγιος Ανδρέας». Το Πανεπιστημιακό Νοσοκομείο Πατρών διαθέτει Αιματολογικό Τμήμα με αναπτυγμένες όλες τις δραστηριότητες της σύγχρονης Αιματολογίας και εξειδικευμένο Παθολογοανατομικό Εργαστήριο στο οποίο πραγματοποιείται λεπτομερής αξιολόγηση των οστεομυελικών βιοψιών των ασθενών από όλη την περιφέρεια, που παραπέμπονται είτε από τα μικρότερα νοσοκομεία είτε από ιδιωτικά ιατρεία. Για τη διατύπωση των αποτελεσμάτων χρησιμοποιούνται οι σύγχρονες διεθνείς ταξινομήσεις των αιματολογικών νοσημάτων. Εκτός από τα δύο τριτοβάθμια δημόσια νοσοκομεία, στην Πάτρα βρίσκεται και το ιδιωτικό Θεραπευτήριο «Ολύμπιον», το οποίο διαθέτει αιματολόγο που παρακολουθεί ασθενείς με αιματολογικά νοσήματα. Τα νοσοκομεία της περιοχής των Πατρών εξυπηρετούν όχι μόνο την πόλη της Πάτρας, αλλά και κατοίκους από τους γειτονικούς νομούς Ηλείας και Αιτωλοακαρνανίας, καθώς και κατοίκους άλλων γειτονικών νομών που δεν έχουν πρόσβαση σε πλησιέστερο εξειδικευμένο κέντρο και παραπέμπονται από τα πρωτοβάθμια και δευτεροβάθμια κέντρα περίθαλψης. Έτσι τα τριτοβάθμια κέντρανοσοκομεία της Πάτρας εξυπηρετούν και ασθενείς από τα νησιά του Ιονίου (Κεφαλονιά, Ζάκυνθος, Ιθάκη, Λευκάδα) και από τα πλησιέστερα τμήματα των νομών Κορινθίας, Φωκίδας και Μεσσηνίας. Επίσης στην περιοχή της Δυτικής Ελλάδας υπάρχει και το Γενικό Νοσοκομείο Μεσολογγίου «Χατζηκώστα», το οποίο διέθετε αιματολόγο κατά τα πρώτα χρόνια εκπόνησης της παρούσας διδακτορικής διατριβής, όταν έγινε η συλλογή των στοιχείων για το πρώτο σκέλος αυτής. Στο νοσοκομείο αυτό γινόταν πλήρης διαγνωστική προσπέλαση αρκετών ασθενών με αιματολογικές διαταραχές, συμπεριλαμβανομένης εξέτασης μυελού, οστεομυελικής βιοψίας που αποστελλόταν 120
121 στο Παθολογοανατομικό Εργαστήριο του Πανεπιστημιακού Νοσοκομείου, και εξέτασης καρυοτύπου των ασθενών, που αποστελλόταν σε κέντρα γενετικής των Αθηνών. Μετά την ολοκλήρωση της συλλογής των στοιχείων για το πρώτο σκέλος της παρούσας διατριβής, ο ίδιος αιματολόγος του Γενικού Νοσοκομείου Μεσολογγίου μετέβη στο Γενικό Νοσοκομείο Αγρινίου, όπου στελέχωσε τη Μονάδα Μεσογειακής Αναιμίας. Σχήμα 1. Χάρτης όπου φαίνεται η θέση της Δυτικής Ελλάδας (νομοί Αχαΐας, Ηλείας και Αιτωλοακαρνανίας) στον ελλαδικό χώρο. 121
122 2. Πληθυσμός ασθενών Έγινε αναδρομική ανασκόπηση όλων των ασθενών που διαγνώστηκαν με ΜΔΣ στην περιοχή της Δυτικής Ελλάδας κατά την περίοδο από 1η Ιανουαρίου 1990 έως και 31 Δεκεμβρίου Τα δεδομένα αντλήθηκαν με αναζήτηση πληροφοριών κυρίως απευθείας από τους ιατρικούς φακέλους των ασθενών, αλλά στοιχεία ελήφθησαν και από ηλεκτρονικές βάσεις δεδομένων, όπου αυτές ήταν διαθέσιμες, προκειμένου να καταχωρηθούν πιο λεπτομερή δεδομένα. Όλοι οι ασθενείς που διαγνώστηκαν με ΜΔΣ κατά την περίοδο 1/1/ /12/2009 κατεγράφησαν και περιελήφθησαν στη μελέτη. Απαραίτητο κριτήριο ήταν να έχει επιβεβαιωθεί η διάγνωση ΜΔΣ με αναρρόφηση μυελού (μυελόγραμμα) που είχε εκτιμηθεί από αιματολόγο ή/και βιοψία μυελού των οστών, που είχε εκτιμηθεί από (αιμο)παθολογοανατόμο. Η μελέτη εγκρίθηκε από την Επιτροπή Ηθικής και Δεοντολογίας του Πανεπιστημιακού Νοσοκομείου Πατρών (20/01/ Αριθμός πρωτοκόλλου 21) καθώς και από το Επιστημονικό Συμβούλιο του Νοσοκομείου «Ο Άγιος Ανδρέας» (07/06/ Αριθμός πρωτοκόλλου 195). 3. Χαρακτηριστικά των ασθενών που αξιολογήθηκαν και μελετήθηκαν Καταγράφηκαν και μελετήθηκαν τα δημογραφικά χαρακτηριστικά των ασθενών και συγκεκριμένα το φύλο, η ηλικία, το επάγγελμα, ο τόπος διαμονής, η διαμονή σε αγροτική ή αστική περιοχή και η οικογενειακή τους κατάσταση κατά την περίοδο της διάγνωσης της νόσου. Επίσης καταγράφηκαν και μελετήθηκαν τα παρακάτω κλινικά και εργαστηριακά χαρακτηριστικά γνωρίσματα της νόσου: α) η ημερομηνία πρώτης διάγνωσης, β) η ταξινόμηση της νόσου κατά FAB και κατά WHO-2001, γ) οι αιματολογικές παράμετροι (αιμοσφαιρίνη, αριθμός λευκών αιμοσφαιρίων και αριθμός αιμοπεταλίων) κατά τη διάγνωση, δ) ο αριθμός, το είδος και η βαρύτητα των κυτταροπενιών, ε) ο αρχικός καρυότυπος του μυελού, στ) η προγνωστική ταξινόμηση κατά IPSS, ζ) η εξάρτηση από μεταγγίσεις, η) η προγνωστική ταξινόμηση κατά WPSS θ) η εξέλιξη σε ΟΜΛ ι) η συνολική επιβίωση. 122
123 Όπου ήταν διαθέσιμα καταγράφηκαν και άλλα εργαστηριακά ευρήματα της αρχικής διάγνωσης, όπως βιοχημικές παράμετροι (επίπεδα κρεατινίνης στον ορό, LDH, φερριτίνη και β2-μικροσφαιρίνη). Επιπλέον έγινε μια αναδρομική καταγραφή και παρακολούθηση της κλινικής έκβασης των ασθενών που ήταν ζώντες στο τέλος της υπό μελέτη περιόδου. Η τελευταία ενημέρωση της βάσης δεδομένων από τους φακέλους των ασθενών έγινε τον Ιούλιο του 2013, επιτρέποντας μια ελάχιστη περίοδο παρακολούθησης 3,5 ετών ακόμη και για τους ασθενείς που διαγνώστηκαν στο τέλος του Συγκεκριμένα καταγράφηκε η ημερομηνία που διαγνώστηκε η εκτροπή σε ΟΜΛ και τέλος η ημερομηνία θανάτου ή η ημερομηνία τελευταίας επαφής ή εξέτασης του ασθενούς. Έτσι υπολογίστηκαν η συνολική επιβίωση (OS, overall survival) και το διάστημα μέχρι την εκτροπή σε λευχαιμία (time to AML progression) που ορίζεται στη βιβλιογραφία ως επιβίωση ελεύθερη λευχαιμίας (LFS, leukemia-free survival). Τυχόν ελλείπουσες πληροφορίες συμπληρώθηκαν με διερεύνηση του προφίλ των εισαγωγών στα νοσοκομεία ή / και των εξιτηρίων από τα γραφεία κίνησης των δύο νοσοκομείων, ή με απευθείας επικοινωνία με τους ασθενείς ή τους οικείους τους. Σημειώνεται ότι στην επιδημιολογική αυτή μελέτη δεν συμπεριελήφθησαν παιδιατρικοί ασθενείς, άρα όλοι οι υπολογισμοί αφορούν στον πληθυσμό ατόμων ηλικίας μεγαλύτερης ή ίσης των 15 ετών. 4. Δημογραφικά δεδομένα Τα δημογραφικά δεδομένα που αφορούσαν στον πληθυσμό αναφοράς της γεωγραφικής περιοχής της Δυτικής Ελλάδας παραχωρήθηκαν από την Ελληνική Στατιστική Αρχή. Σημειώνεται ότι χρησιμοποιήθηκαν τα δεδομένα από την εθνική απογραφή του 2001, καθώς οι υπολογισμοί και η υποβολή της δημοσίευσης που αφορούσε στο πρώτο σκέλος της διατριβής είχαν ολοκληρωθεί πριν δημοσιευτούν τα αποτελέσματα από την πιο πρόσφατη απογραφή του Στατιστική ανάλυση και μεθοδολογία Η στατιστική ανάλυση έγινε με το πρόγραμμα SPSS (IBM SPSS Statistics έκδοση 20.0, άδεια του Πανεπιστημίου Πατρών). Μέσω του προγράμματος SPSS υπολογίστηκαν η μέση τιμή (mean), η σταθερή απόκλιση (standard deviation, SD) και η διάμεση τιμή (median). Το 123
124 διάστημα εμπιστοσύνης 95% (95% confidence interval 95% CI) υπολογίστηκε από τη μέση τιμή ± 1,96 επί τη σταθερή απόκλιση (SD). Η σύγκριση μεταξύ μέσων τιμών έγινε με το t-test (Student s test). Για τη σύγκριση των μέσων τιμών μεταξύ ανεξάρτητων δειγμάτων εφαρμόστηκε η δοκιμασία Independent Samples t-test, που περιλαμβάνει αρχικά τη δοκιμασία Levene s test for equality of variances, με την οποία ελέγχεται αν η διακύμανση διαφέρει στατιστικά σημαντικά μεταξύ των δύο δειγμάτων. Αν το p value του Levene s test είναι μεγαλύτερο του 0.05 δεν υπάρχει σημαντική διαφορά στη διακύμανση των δύο δειγμάτων (equal variances assumed), ενώ αν είναι μικρότερο του 0.05 δεν μπορούν να θεωρηθούν ίσες οι διακυμάνσεις στα δύο δείγματα (equal variances not assumed). Ανάλογα με το αποτέλεσμα της δοκιμασίας, ακολουθεί η δοκιμασία t-test for equality of means, που δίνει το τελικό αποτέλεσμα. Η επίδραση μιας ανεξάρτητης μεταβλητής στη μέση τιμή μιας εξαρτημένης μεταβλητής υπολογίστηκε με την εφαρμογή της δοκιμασίας ANOVA (Analysis of Variance). Η σύγκριση μεταξύ ποσοστών έγινε με τη δοκιμασία χ2 (crosstabs, chi square). Οι επιδημιολογικοί δείκτες (επίπτωση και επιπολασμός) και τα διαστήματα εμπιστοσύνης αυτών υπολογίστηκαν με μαθηματικούς υπολογισμούς. Το εκτιμώμενο ποσοστό επίπτωσης (estimated incidence rate) υπολογίστηκε από τον αριθμό των νέων περιπτώσεων που παρατηρήθηκαν κατά τη διάρκεια της περιόδου διαιρεμένο προς το γινόμενο του πληθυσμού αναφοράς (με βάση τα στοιχεία της απογραφής του 2001) επί τον αριθμό των ετών της μελετώμενης χρονικής περιόδου (ανθρωπο-έτη, persons-years). Το εκτιμώμενο ποσοστό επιπολασμού (estimated prevalence rate) υπολογίστηκε από τον αριθμό των ατόμων που ήταν εν ζωή και έπασχαν από ΜΔΣ μία συγκεκριμένη χρονική στιγμή προς τον πληθυσμό αναφοράς κατά τη δεδομένη χρονική στιγμή (επιπολασμός αιχμής, point prevalence). Εξ ορισμού, το διάστημα εμπιστοσύνης με βάση το σφάλμα τύπου α είναι ένα διάστημα που η πιθανότητα να περιέχει την άγνωστη (αληθή) τιμή της παραμέτρου είναι 1-α. Εάν η κατανομή της παραμέτρου είναι κανονική, το διάστημα εμπιστοσύνης δίνεται από τον τύπο: Α ± z α/2 var A 124
125 Στον παραπάνω τύπο το Α συμβολίζει την εκτιμώμενη τιμή της παραμέτρου για την οποία ενδιαφερόμαστε και z α/2 είναι η οριακή τιμή της κανονικής κατανομής με βάση το α που έχουμε επιλέξει. Έτσι π.χ. για α = 5%, z α/2 = 1,96 και μιλάμε για το διάστημα εμπιστοσύνης 95%. Για τον υπολογισμό των διαστημάτων εμπιστοσύνης του ποσοστού επίπτωσης υπολογίστηκε αρχικά η διακύμανση (ή διασπορά) της επίπτωσης (variance) ως το πηλίκο του αριθμού νέων περιπτώσεων (M) προς το τετράγωνο του γινομένου των ανθρώπων-ετών (persons-years, PA) 2. var (TI) = Το διάστημα εμπιστοσύνης του ποσοστού επίπτωσης κατά 95% υπολογίστηκε ως η μέση επίπτωση ± 1,96 x τετραγωνική ρίζα της διακύμανσης 136. TI ± z a/2 Για τον υπολογισμό του διαστήματος εμπιστοσύνης του επιπολασμού, χρησιμοποιήθηκε ο τύπος για τη διακύμανση ενός ποσοστού: var (P0) = (όπου q0 = 1 - p0) Το διάστημα εμπιστοσύνης ισούται με: p0 ± z α/2 x Η διακύμανση του προτυπωμένου ποσοστού επίπτωσης ισούται με το άθροισμα: Var (TI s) = Όπου wi η ποσοστιαία κατανομή κατά ηλικιακή ομάδα. Στη συνέχεια υπολογίστηκε ο αναλογικός δείκτης CMF (Comparative Morbidity Figure) για τη σύγκριση μεταξύ προτυπωμένων ποσοστών επίπτωσης. Ο 125
126 δείκτης αυτός αποτελεί απλά το πηλίκο του ποσοστού προτυπωμένης επίπτωσης σε μία ομάδα προς το αντίστοιχο ποσοστό προτυπωμένης επίπτωσης σε μια άλλη ομάδα 137. CMF = (όπου TI s η προτυπωμένη επίπτωση προτυπωμένη στον ίδιο πληθυσμό αναφοράςτων δύο πληθυσμών Α και Β). Προκειμένου να υπολογιστεί το διάστημα εμπιστοσύνης του δείκτη CMF, πρέπει να περάσουμε πρώτα από το νεπέριο λογάριθμό του: Ln (CMF) = Ln [TI s (A)] Ln [TI s (B)] Η διακύμανση του Ln (CMF) ισούται με: Var Ln (CMF) = Var Ln [TIs (A)] + Var Ln [TIs (B)] Και μία προσέγγιση της διακύμανσης του λογάριθμου του προτυπωμένου ποσοστού επίπτωσης είναι η εξής: Ln TI s = Επομένως η διακύμανση του νεπέριου λογάριθμου του αναλογικού δείκτη CMF ισούται με το άθροισμα: Var Ln (CMF) = var Ln + var Ln Η ανάλυση επιβίωσης έγινε ως εξής: α) Το χρονικό διάστημα για τον υπολογισμό της επιβίωσης υπολογίστηκε αρχικά σε ημέρες, ως συνάρτηση της ημερομηνίας διάγνωσης και της ημερομηνίας θανάτου ή ημερομηνίας τελευταίας επαφής/εξέτασης. Κατόπιν ο αριθμός των ημερών διαιρέθηκε δια 30 και προέκυψε η επιβίωση σε μήνες. 126
127 β) Για τον υπολογισμό της συνολικής επιβίωσης (Overall Survival, OS) ως συμβάν (define event=1) θεωρήθηκε ο θάνατος από οποιαδήποτε αιτία, ενώ ως censored (event=0) θεωρήθηκαν οι περιπτώσεις ασθενών που είτε ζούσαν είτε είχαν χαθεί από την παρακολούθηση (lost follow up) στο τέλος της περιόδου παρακολούθησης. γ) Για τον υπολογισμό της επιβίωσης μέχρι την εξέλιξη σε λευχαιμία (Leukemia Free Survival, LFS) ως συμβάν (define event=1) θεωρήθηκε η εξέλιξη σε ΟΜΛ, ενώ ως censored (event=0) θεωρήθηκαν οι περιπτώσεις ασθενών που είτε δεν εξελίχθηκαν σε ΟΜΛ κατά τη διάρκεια της περιόδου παρακολούθησης είτε είναι άγνωστο αν εξελίχθηκαν ή όχι σε ΟΜΛ. δ) Ο υπολογισμός της μέσης και διάμεσης επιβίωσης και η σύγκριση μεταξύ υποομάδων έγινε με τη μέθοδο Kaplan-Meier, μέσω της οποίας σχεδιάστηκαν και οι καμπύλες επιβίωσης κατά Kaplan-Meier. ε) Τα ποσοστά συνολικής επιβίωσης στο 1, στα 3 και στα 5 έτη από τη διάγνωση του ΜΔΣ υπολογίστηκαν με βάση τους πίνακες επιβίωσης (Life tables) χρησιμοποιώντας χρονικά διαστήματα (time intervals) ανά 12 μήνες, οπότε εξήχθη αυτόματα ο πίνακας με διαθέσιμα δεδομένα για επιβίωση σε 12, 36 και 60 μήνες από την αρχική διάγνωση, καθώς και τα αντίστοιχα διαστήματα εμπιστοσύνης. στ) Για τη μονοπαραγοντική ανάλυση (univariate analysis) με βάση το μοντέλο του Cox οι συνεχείς μεταβλητές (π.χ. ηλικία ή εργαστηριακές παράμετροι) μετατράπηκαν σε ψευδομεταβλητές (dummy variables) που είναι κατηγορικές μεταβλητές. Έτσι έγινε διαστρωμάτωση κατά ηλικία και με βάση τη βαρύτητα της κυτταροπενίας. Μελετήθηκε η επίδραση της κάθε μεταβλητής ξεχωριστά και υπολογίστηκε ο αναλογικός κίνδυνος (Hazard Ratio) για την κάθε κατηγορία μιας μεταβλητής ως προς κάποια κατηγορία αναφοράς. Η κατηγορία αναφοράς σημειώνεται ως Ref. (Reference) και για αυτήν ο αναλογικός κίνδυνος (HR) θεωρείται ίσος με το 1. Αν το διάστημα εμπιστοσύνης (95% CI) του αναλογικού κινδύνου (HR) της ομάδας υπό σύγκριση περιέχει τη μονάδα, τότε θεωρείται ότι η συγκεκριμένη παράμετρος δεν έχει στατιστικά σημαντική επίδραση στην επιβίωση. ζ) Τέλος στην πολυπαραγοντική ανάλυση (multivariate analysis) ελήφθησαν υπόψη, εκτός από το φύλο και την ηλικία, όλες οι μεταβλητές που είχαν p value < 0.10 στη μονοπαραγοντική ανάλυση, με σκοπό να υπολογιστεί ποιοι από αυτούς τους παράγοντες παραμένουν στατιστικά σημαντικοί αφού ληφθεί υπόψη η αλληλεπίδρασή τους με τους άλλους σημαντικούς παράγοντες που επηρεάζουν την 127
128 επιβίωση. Ακολουθήθηκε η μέθοδος Forward Conditional, με την οποία εισάγονται όλες οι σημαντικές μεταβλητές στο SPSS, το οποίο εισάγει σε κάθε βήμα και μία νέα μεταβλητή προκειμένου να βρει την καλύτερη εξίσωση. Τελικά επιλέγεται αυτόματα αυτό το πολυπαραγοντικό μοντέλο που περιγράφει καλύτερα την επιβίωση συναρτήσει των σημαντικών μεταβλητών. ΣΚΕΛΟΣ ΠΡΩΤΟ - ΑΠΟΤΕΛΕΣΜΑΤΑ Συνολικά καταγράφηκαν 855 περιπτώσεις ασθενών που διαγνώστηκαν με ΜΔΣ (πρωτοπαθές είτε δευτεροπαθές) μεταξύ 1/1/1990 και 31/12/2009 στα νοσοκομεία της Δυτικής Ελλάδας (Πανεπιστημιακό Γενικό Νοσοκομείο Πατρών, Γενικό Νοσοκομείο Πατρών «Ο Άγιος Ανδρέας», Θεραπευτήριο «Ολύμπιον» και Γενικό Νοσοκομείο Μεσολογγίου «Χατζηκώστα»). Στη συνέχεια παρατίθενται τα δημογραφικά και κλινικά χαρακτηριστικά των ασθενών που μελετήθηκαν. 1. Δημογραφικά χαρακτηριστικά 1.1. Φύλο - Ηλικία Από τους 855 ασθενείς, οι 606 ήταν άνδρες (70,9%) και οι 249 ήταν γυναίκες (29,1%). Η αναλογία άνδρες προς γυναίκες στο σύνολο των ασθενών της μελέτης ήταν 2,43 προς 1. Η αναλογία άνδρες προς γυναίκες κατά ηλικιακή ομάδα απεικονίζεται στον πίνακα 15 και η αναλογία κατά κατηγορία ΜΔΣ στον πίνακα 16. Η μέση ηλικία κατά τη διάγνωση ήταν 73,11 έτη και η σταθερή απόκλιση 9,462 (διάστημα εμπιστοσύνης 95% CI 73,1 ± 18,5 έτη). Η μέση ηλικία κατά τη διάγνωση ήταν 72,38 έτη στους άνδρες και 72,46 έτη στις γυναίκες και δε διέφερε σημαντικά μεταξύ των δύο φύλων (p=0.194) (πίνακας 17). Η διάμεση ηλικία κατά τη διάγνωση ήταν τα 74 έτη. Στη συνέχεια υπολογίστηκε η ηλικία κατά τη διάγνωση κατά φύλο χωριστά για την κάθε κατηγορία ΜΔΣ κατά FAB. Οι άνδρες που διαγνώστηκαν με ΜΔΣ τύπου RA κατά FAB ήταν κατά μέσο όρο 2 χρόνια μεγαλύτεροι από τις γυναίκες που διαγνώστηκαν σε αυτή την κατηγορία και η διαφορά ήταν στατιστικά σημαντική (p=0.045). Σε καμία άλλη κατηγορία κατά FAB δε βρέθηκε στατιστικά σημαντική διαφορά στην ηλικία διάγνωσης μεταξύ ανδρών και γυναικών (πίνακας 17). Επίσης βρέθηκε ότι η ηλικία κατά τη διάγνωση διαφέρει σημαντικά ανάλογα με την κατηγορία ΜΔΣ κατά FAB (p=0.008). Συγκεκριμένα οι ασθενείς που έπασχαν 128
129 από RAEB-T ήταν σημαντικά νεότεροι (μέση ηλικία διάγνωσης 67 έτη) σε σύγκριση με τους ασθενείς με άλλο τύπο ΜΔΣ (πίνακες 17 και 18) Γεωγραφική προέλευση των ασθενών Μεταξύ των 855 ασθενών, 721 (84,3%) δήλωσαν ότι η μόνιμη κατοικία τους ήταν εντός των ορίων της περιφέρειας Δυτικής Ελλάδας και συγκεκριμένα 371 κατοικούσαν στο νομό Αχαΐας, 175 στο νομό Ηλείας και 175 στο νομό Αιτωλοακαρνανίας. Οι υπόλοιποι 134 ασθενείς (15,7%) ζούσαν σε γειτονικούς νομούς. Συγκεκριμένα 41 ασθενείς κατοικούσαν στα Επτάνησα (Ζάκυνθο και Κεφαλονιά), 28 στην Κορινθία, 15 στη Φωκίδα, 14 στη Μεσσηνία και 36 σε διάφορους άλλους νομούς, γειτονικούς ή μη (πίνακας 19). Στο σύνολο των 855 ασθενών, 485 ασθενείς (56,7%) ζούσαν σε αγροτικές ή ημιαστικές περιοχές, ενώ 341 (39,9%) ζούσαν σε αστικές περιοχές. Για 29 ασθενείς (3,4%) δεν ήταν γνωστό αν η περιοχή κατοικίας ήταν αγροτική ή αστική (σχήμα 1) Οικογενειακή κατάσταση Η οικογενειακή κατάσταση των ασθενών αναφερόταν στο ιστορικό τους σε 482 περιπτώσεις (44%), εκ των οποίων 414 (85,9%) ήταν έγγαμοι, 24 (5%) ήταν άγαμοι, 2 (0,4%) ήταν διαζευγμένοι και 42 (8,7%) ήταν χήροι Επάγγελμα Το επάγγελμα ήταν γνωστό με βάση τις πληροφορίες του ιστορικού σε 640 ασθενείς (75%). Το συχνότερο επάγγελμα ήταν αγρότης σε ποσοστό 44% (Ν=279). Άλλα επαγγέλματα ήταν οικιακά [Ν=84 (13%)], έμπορος [Ν=37 (6%)], δημόσιος υπάλληλος [Ν=21 (3%)], βιομηχανικός εργάτης [Ν=21 (3%)], αστυνομικός [Ν=16 (2,5%)], υπάλληλος γραφείου [Ν=13 (2%)], εκπαιδευτικός [Ν=12 (2%)]. Η κατανομή των ασθενών κατά επάγγελμα απεικονίζεται στο σχήμα 3 και παρατίθεται λεπτομερώς στον πίνακα
130 Πίνακας 15. Αναλογία άνδρες προς γυναίκες κατά ηλικιακή ομάδα. Ηλικιακή ομάδα Άνδρες Γυναίκες Αναλογία (έτη) άνδρες : γυναίκες < , , , ,43 Σύνολο ,43 Πίνακας 16. Αναλογία άνδρες προς γυναίκες κατά κατηγορία ΜΔΣ. Κατηγορία ΜΔΣ Άνδρες Γυναίκες Αναλογία άνδρες : γυναίκες RA ,16 RARS ,65 RAEB ,83 RAEB-T ,09 CMML ,10 Πίνακας 17. Ηλικία στη διάγνωση κατά κατηγορία ΜΔΣ και κατά φύλο σε 855 ασθενείς με ΜΔΣ. Κατηγορία FAB RA (N=313) RARS (N=82) RAEB (N=287) RAEB-T (N=34) CMML (N=123) Σύνολο (N=855) Ηλικία στη διάγνωση (έτη) Μέσος όρος (SD) [εύρος] 73,5 (8,927) [24-92] 72,8 (9,6) [36-89] 72,9 (9,8) [15-94] 67,4 (11,0) [25-83] 74,4 (8,0) [45-89] 73,1 (9,5) [15-94] Άνδρες (N=606) Γυναίκες (N=249) 74,2 (Ν=214) 72,0 (Ν=99) ,7 (Ν=51) 74,6 (Ν=31) (ns) 73,4 (N=212) 71,7 (N=75) (ns) 66,1 (N=23) 70,1 (N=11) (ns) 73,9 (N=93) 75,8 (N=30) (ns) 73,4 (N=606) 72,5 (N=249) (ns) p 130
131 Πίνακας 18. Ανάλυση διακύμανσης της ηλικίας κατά τη διάγνωση με βάση την κατηγορία κατά FAB σε 855 ασθενείς με ΜΔΣ. Ηλικία ANOVA Sum of Squares df Mean Square F Sig. Between Groups 1388, ,652 3,140,008 Within Groups 74973, ,413 Total 76362, Πίνακας 19. Κατανομή των 855 ασθενών με ΜΔΣ κατά νομό κατοικίας. Νομός κατοικίας Ν (αριθμός ασθενών) Ποσοστό Αχαΐα ,4% Ηλεία ,5% Αιτωλοακαρνανία ,5% Επτάνησα 41 4,8% Κορινθία 28 3,3% Φωκίδα 15 1,8% Μεσσηνία 14 1,6% Αττική 8 0,9% Αρκαδία 5 0,6% Φθιώτιδα 4 0,5% Αργολίδα 3 0,3% Ευρυτανία 2 0,2% Άρτα 1 0,1% Καβάλα 1 0,1% Καρδίτσα 1 0,1% Εξωτερικό 4 0,5% Άγνωστο 7 0,8% Σύνολο
132 Σχήμα 2. Κατανομή περιπτώσεων ΜΔΣ που διαγνώστηκαν κατά την περίοδο σε διάφορους νομούς της Δυτικής Ελλάδας. Σχήμα 3. Κατανομή κατά επάγγελμα σε 640 ασθενείς με ΜΔΣ. 132
133 Πίνακας 20. Κατανομή 640 ασθενών με ΜΔΣ κατά επάγγελμα. Επάγγελμα Ν (αριθμός ασθενών) Ποσοστό Αγρότης ,6% Οικιακά 84 13,1% Έμπορος 37 5,8% Δημόσιος υπάλληλος / Τραπεζικός 27 4,2% υπάλληλος Αστυνομικός / Στρατιωτικός 16 2,5% Εκπαιδευτικός 12 1,9% Υδραυλικός 9 1,4% Οδηγός 8 1,3% Υπάλληλος τηλεπικοινωνιών 8 1,3% Ναυτικός 7 1,1% Εργάτης σιδηροδρόμου 6 0,9% Κτηνοτρόφος / εκδοροσφαγέας 7 1,1% Ιατρός/οδοντίατρος 6 0,9% Μηχανικός 6 0,9% Εισπράκτορας 5 0,8% Ψαράς / Ιχθυοπώλης 6 0,9% Άνεργος 5 0,8% Μαρμαράς 4 0,6% Στρατιωτικός 4 0,6% Δικηγόρος 4 0,6% Λογιστής 3 0,5% Τυροκόμος 3 0,5% Εργάτης εργοστασίου σταφίδας 3 0,5% Εργάτης βιομηχανίας/χαρτοποιίας 7 1,1% Σιδηρουργός 3 0,5% Εργάτης αλευροβιομηχανίας 3 0,5% Εργάτης βιομηχανίας πλαστικών 2 0,3% Εμπορικός αντιπρόσωπος 3 0,5% Κομμωτής 2 0,3% Χημικός 2 0,3% Φοιτητής 2 0,3% Ιδιωτικός υπάλληλος 2 0,3% Καθαριστής/καθαρίστρια 2 0,3% Φύλακας 2 0,3% Αγροφύλακας 2 0,3% Εργάτης υφαντουργίας 2 0,3% Αυτοκινητιστής 2 0,3% Σερβιτόρος 2 0,3% Ξυλουργός 2 0,3% Ταχυδρόμος 2 0,3% Ασφαλιστής 2 0,3% Τεχνικός μηχανημάτων 1 0,2% Επιχειρηματίας 1 0,2% Ελαιοχρωματιστής 1 0,2% 133
134 Μελισσοκόμος 1 0,2% Επιπλοποιός 1 0,2% Πυροδότης λατομείων 1 0,2% Βενζινοπώλης 1 0,2% Αρτοποιός 1 0,2% Εκτελωνιστής 1 0,2% Κεραμοποιός 1 0,2% Τυπογράφος 1 0,2% Δασοκόμος 1 0,2% Μυλωνάς 1 0,2% Υποδηματοποιός 1 0,2% Εργοδηγός 1 0,2% Ιδιοκτήτης καθαριστηρίου 1 0,2% Βαρελοποιός 1 0,2% Βαφέας αυτοκινήτων / φανοποιός 2 0,3% Ιερέας 1 0,2% Νοσηλευτής/νοσηλεύτρια 1 0,2% Βυρσοδέψης 1 0,2% Σύνολο Κλινικά χαρακτηριστικά 2.1. Τρόπος εμφάνισης Ο τρόπος αρχικής εμφάνισης της νόσου (κλινικά συμπτώματα και ευρήματα φυσικής εξέτασης) ήταν γνωστός σε 597 από τους 855 ασθενείς (70%). Τα πιο κοινά συμπτώματα ήταν τα συμπτώματα της αναιμίας, δηλαδή η εύκολη κόπωση ή/και η δύσπνοια στην προσπάθεια σε 330 ασθενείς (55%), πυρετός ή λοίμωξη σε 88 ασθενείς (15%) και αιμορραγική εκδήλωση σε 50 ασθενείς (8%). Σημειώνεται ότι 126 ασθενείς (21%) ήταν ασυμπτωματικοί και η διερεύνηση προς την κατεύθυνση πιθανής διάγνωσης ΜΔΣ άρχισε μετά από την εύρεση κάποιας κυτταροπενίας σε τυχαίο εργαστηριακό έλεγχο Πρωτοπαθές ή δευτεροπαθές, ινωτικό και υποπλαστικό ΜΔΣ Συνολικά 833 ασθενείς (97,4%) είχαν πρωτοπαθές (de novo) ΜΔΣ και μόνο 22 (2,6%) βρέθηκε να έχουν ιστορικό έκθεσης σε γνωστό μυελοτοξικό παράγοντα, δηλαδή χημειοθεραπεία ή ακτινοθεραπεία στο παρελθόν. Οι ασθενείς αυτοί ορίστηκαν ως περιπτώσεις δευτεροπαθούς ΜΔΣ (secondary or therapy related, t- MDS). Επιπλέον, 67 περιπτώσεις ασθενών (7,8%) θεωρήθηκε ότι έπασχαν από ινωτικού τύπου ΜΔΣ βάσει του αποτελέσματος της βιοψίας μυελού των οστών 134
135 (χρώση ρετικουλίνης grade 2/3). Σε άλλους 38 ασθενείς (4,4%) ετέθη η διάγνωση του υποπλαστικού ΜΔΣ (κυτταροβρίθεια μυελού των οστών < 30%). Οι δύο αυτές κατηγορίες ΜΔΣ αναφέρονται ιδιαιτέρως, δεδομένου ότι είναι γνωστό πως παρουσιάζουν δυσκολίες στην ακριβή τους διάγνωση και τη διαφορική διάγνωση από άλλες συναφείς κλωνικές δυσκρασίες του στελεχιαίου αιμοποιητικού κυττάρου (υβριδικά μυελοδυσπλαστικά/μυελοϋπερπλαστικά σύνδρομα, ιδιοπαθή μυελοσκλήρυνση και απλαστική αναιμία) Εργαστηριακά ευρήματα Αιματολογικές παράμετροι Οι βασικές τιμές αιματολογικών παραμέτρων κατά τη διάγνωση ήταν διαθέσιμες σε 776 ασθενείς (90,8%). Από αυτούς, οι 493 (63,5%) είχαν μέτρια ή σοβαρή αναιμία (αιμοσφαιρίνη κάτω από 10 g/dl), 259 (33,4%) είχαν ουδετεροπενία (απόλυτο αριθμό ουδετεροφίλων κάτω από 1.500/mm 3 ) και 317 (40,9%) είχαν θρομβοπενία (απόλυτο αριθμό αιμοπεταλίων κάτω από /mm 3 ). Επιπρόσθετα, 35,4% των ασθενών είχαν 2 κυτταροπενίες και συγκεκριμένα 161 ασθενείς (20,7%) είχαν αναιμία σε συνδυασμό με ουδετεροπενία, 207 ασθενείς (26,7%) είχαν αναιμία σε συνδυασμό με θρομβοπενία και 141 ασθενείς (18,2%) είχαν ουδετεροπενία σε συνδυασμό με θρομβοπενία. Τέλος, 95 ασθενείς (12,2%) παρουσιάστηκαν με παγκυτταροπενία. Η μέση τιμή αιμοσφαιρίνης ήταν σημαντικά χαμηλότερη στις γυναίκες από ό,τι στους άνδρες (p <0.0001). Αντίθετα, τα επίπεδα λευκών αιμοσφαιρίων και ο απόλυτος αριθμός ουδετεροφίλων και αιμοπεταλίων δε διέφεραν σημαντικά μεταξύ ανδρών και γυναικών. Η κατανομή των κυτταροπενιών και η διακύμανση των αιματολογικών παραμέτρων κατά φύλο παρατίθενται στον πίνακα 21. Στη συνέχεια οι ασθενείς με κυτταροπενίες διακρίθηκαν σε ομάδες ανάλογα με τη βαρύτητα της κυτταροπενίας και πιο συγκεκριμένα ως εξής: α) Αναιμία: ήπια (Hb g/dl), μέτρια (Hb 8-10 g/dl) και σοβαρή (Hb > 10 g/dl). β) Λευκοπενία: μέτρια (WCC /mm 3 ) και σοβαρή (WCC < 2.000/mm 3 ) γ) Θρομβοπενία: μέτρια (PLT /mm 3 ) και σοβαρή (PLT < /mm 3 ). Τα ποσοστά εμφάνισης των διαφόρων βαθμών βαρύτητας κάθε κυτταροπενίας την περίοδο της αρχικής διάγνωσης του ΜΔΣ εμφανίζονται στον πίνακα
136 Βιοχημικές και άλλες παράμετροι Καταγράφηκαν επίσης τα επίπεδα γαλακτικής αφυδρογονάσης (LDH), η κρεατινίνη, η φερριτίνη και η β2-μικροσφαιρίνη του ορού, όπου αυτά ήταν διαθέσιμα. Τα ευρήματα παρουσιάζονται συνοπτικά στον πίνακα 23. Πίνακας 21. Κυτταροπενίες και αιματολογικές παράμετροι σε 776 ασθενείς με ΜΔΣ. Κυτταροπενία κατά τη διάγνωση N (%) Αναιμία (Hb <10 g/dl) 493 (63,5) Ουδετεροπενία (ANC <1.500 /mm 3 ) 259 (33,4) Θρομβοπενία (PLT < /mm 3 ) 317 (40,9) Αναιμία & Ουδετεροπενία 161 (20,7) Αναιμία & Θρομβοπενία 207 (26,7) Ουδετεροπενία & Θρομβοπενία 141 (18,2) Παγκυτταροπενία 95 (12,2) Εργαστηριακές τιμές κατά τη διάγνωση Μέση τιμή P Αιμοσφαιρίνη Άνδρες (N=549) 9,6 g/dl Αιμοσφαιρίνη - Γυναίκες (N=227) 9,1 g/dl < Αιμοσφαιρίνη Σύνολο 9,5 g/dl Λευκά αιμοσφαίρια Άνδρες 7,88 x 10 9 /l Λευκά αιμοσφαίρια Γυναίκες 6,66 x 10 9 /l (ns) Λευκά αιμοσφαίρια - Σύνολο 7,52 x 10 9 /l Απόλυτος αριθμός ουδετεροφίλων - Άνδρες 4,10 x 10 9 /l Απόλυτος αριθμός ουδετεροφίλων - Γυναίκες 3,55 x 10 9 /l (ns) Απόλυτος αριθμός ουδετεροφίλων - Σύνολο 3,94 x 10 9 /l Αιμοπετάλια - Άνδρες 154 x 10 9 /l Αιμοπετάλια - Γυναίκες 169 x 10 9 /l (ns) Αιμοπετάλια - Σύνολο 158 x 10 9 /l 136
137 Πίνακας 22. Ποσοστά εμφάνισης βαθμών κυτταροπενίας στους ασθενείς της μελέτης. Είδος Βαθμός κυτταροπενίας Ν Ποσοστό κυτταροπενίας Αναιμία Απουσία αναιμίας (Hb 12 g/dl) 74 9,5% Ήπια (10 Hb < 12 g/dl) ,9% Μέτρια (8 Hb < 10 g/dl) ,6% Σοβαρή (Hb < 8 g/dl) ,9% Σύνολο 776 Λευκοπενία Απουσία λευκοπενίας (WCC 4.000/mm 3 ) ,2% Μέτρια (2.000 WCC <4.000/mm 3 ) ,3% Σοβαρή (WCC < 2.000/mm 3 ) 62 7,3% Ουδετεροπενία Θρομβοπενία Σύνολο 776 Απουσία ουδετεροπενίας (ANC ,7% 1.500/mm 3 ) Ήπια (500 ANC <1.500/mm 3 ) ,8% Σοβαρή (ANC < 500/mm 3 ) 64 8,5% Σύνολο 755 Απουσία θρομβοπενίας (PLT ,7% ) Ήπια θρομβοπενία ( PLT ,4% < ) Μέτρια ( PLT < ,0% /mm 3 ) Σοβαρή (PLT < /mm 3 ) ,9% Σύνολο
138 Πίνακας 23. Βιοχημικές και άλλες παράμετροι στους ασθενείς της μελέτης. Εργαστηριακή Ν (ποσοστό % Μέση τιμή Σταθερή Εύρος παράμετρος των ασθενών) απόκλιση LDH (IU/ml) 601/855 (70,3%) 261,48 166, Κρεατινίνη (mg/dl) 594/855 (69,5%) 1,18 0,54 0,4-6,9 Φερριτίνη (ng/dl) 455/855 (53,2%) 367,32 468, β2-μικροσφαιρίνη (μg/l) 180/855 (28,1%) 2.932, , Ταξινόμηση κατά FAB και κατά WHO Με βάση την ταξινόμηση κατά FAB, 313 ασθενείς ταξινομήθηκαν να πάσχουν από ανθεκτική αναιμία (RA), 82 από ανθεκτική αναιμία με δακτυλιοειδείς σιδηροβλάστες (RARS), 287 από ανθεκτική αναιμία με περίσσεια βλαστών (RAEB), 34 από ανθεκτική αναιμία με περίσσεια σε μεταμόρφωση (RAEB-T), 123 από χρόνια μυελομονοκυτταρική λευχαιμία (CMML) και 16 από αταξινόμητο κατά FAB /άγνωστο τύπο ΜΔΣ. Η κατανομή κατά κατηγορία FAB δε διέφερε στατιστικά σημαντικά κατά φύλο. Παρατηρήθηκε αυξημένη συχνότητα της κατηγορίας RARS στις γυναίκες, ωστόσο η διαφορά δεν ήταν στατιστικά σημαντική (p=0.073). Με βάση την ταξινόμηση κατά WHO, 176 ασθενείς είχαν ανθεκτική αναιμία (RA), 16 σύνδρομο έλλειψης μακρών σκελών χρωμοσώματος 5 [del(5q)], 53 ασθενείς είχαν ανθεκτική αναιμία με δακτυλιοειδείς σιδηροβλάστες (RARS), 122 ανθεκτική κυτταροπενία με πολυγραμμική δυσπλασία (RCMD), 24 ανθεκτική κυτταροπενία με πολυγραμμική δυσπλασία και δακτυλιοειδείς σιδηροβλάστες (RCMD-RS), 162 ανθεκτική αναιμία με περίσσεια βλαστών τύπου 1 (RAEB-1), 123 ανθεκτική αναιμία με περίσσεια βλαστών τύπου 2 (RAEB-2), 52 είχαν χρόνια μυελομονοκυτταρική δυσπλασία δυσπλαστικού τύπου (CMML-D), 71 χρόνια μυελομονοκυτταρική δυσπλασία υπερπλαστικού τύπου (CMML-P), 16 άλλο υβριδικό μυελοδυσπλαστικό/μυελοϋπερπλαστικό νόσημα (MDS/MPD), (συμπεριλαμβανομένων 4 περιπτώσεων RARS-T), 6 είχαν αταξινόμητο/άγνωστο τύπο ΜΔΣ και 34 οξεία μυελογενή λευχαιμία (AML). Το σύνδρομο del(5q) (4% στις γυναίκες έναντι 1% στους άνδρες, p=0.006) και η κατηγορία RARS (8,8% στις γυναίκες έναντι 5,1% στους άνδρες, p=0.039) ήταν οι μόνες κατηγορίες ΜΔΣ που βρέθηκαν σημαντικά πιο συχνά στις γυναίκες. 138
139 Αντίθετα η κατηγορία CMML-D ήταν πιο συχνή στους άνδρες (ποσοστό 7,8% στους άνδρες έναντι 2% στις γυναίκες, p=0.002) (πίνακας 24). Πίνακας 24. Κατανομή κατά κατηγορία FAB και WHO-2001 σε 855 ασθενείς με ΜΔΣ. Κατηγορία Ν % Άνδρες % Γυναίκες % p Ταξινόμηση FAB RA , , , RARS 82 9,6 51 8, , RAEB , , , RAEB-T 34 4,0 23 3,8 11 4, CMML , , Αταξινόμητο/Άγνωστο 16 1,9 13 2,1 3 1, Ταξινόμηση WHO-2001 RA , , , Del (5q) 16 1,9 6 1,0 10 4, RCMD , , , RARS 53 6,2 31 5,1 22 8, RCMD-RS 24 2,8 16 2,6 8 3, RAEB , , , RAEB , , , AML 34 4,0 24 4,0 10 4, CMML-D 52 6,1 47 7,8 5 2, CMML-P 71 8,3 46 7, , MDS/MPD (incl. RARS- T) 16 1,9 12 2,0 4 1, Αταξινόμητο/Άγνωστο 6 0,5 4 0,7 2 0, Σύνολο Καρυότυπος Κυτταρογενετική ανάλυση έγινε σε 611 ασθενείς (71%), αλλά σε 20 από αυτούς (3,3%) δεν μπορούσε να αξιολογηθεί το αποτέλεσμα λόγω απουσίας μεταφάσεων (μη διαγνωστικός καρυότυπος). Επομένως, o καρυότυπος ήταν διαθέσιμος σε 591 ασθενείς και ήταν φυσιολογικός σε 364 (61,6%) από αυτούς και παθολογικός σε 227 (38,4%). Οι πιο συχνές κυτταρογενετικές ανωμαλίες που ανιχνεύτηκαν ήταν η τρισωμία 8 σε ποσοστό 8,3%, η απώλεια του χρωμοσώματος Υ 139
140 σε ποσοστό 5,8% και οι σύνθετες/πολλαπλές χρωμοσωμικές ανωμαλίες σε ποσοστό 7,6%. Η απώλεια του χρωμοσώματος Υ θεωρήθηκε κλωνική ανωμαλία όταν ποσοστό > 50% από την ανάλυση τουλάχιστον 20 μεταφάσεων έδειξε απώλεια Υ. Η έλλειψη των μακρών σκελών του χρωμοσώματος 5 [del(5q)] βρέθηκε σε 2,7% των ασθενών και οι διαταραχές του χρωμοσώματος 7 σε 3% των ασθενών με διαθέσιμο καρυότυπο. Το είδος και η συχνότητα των ανωμαλιών παρατίθενται στον πίνακα 25. Πίνακας 25. Αποτελέσματα κυτταρογενετικής ανάλυσης σε 591 ασθενείς με ΜΔΣ. Καρυότυπος Μετά από αποκλεισμό των Σύνολο ασθενών περιπτώσεων CMML & RAEBT N % N % Φυσιολογικός ,6 (-) ,7 (-) Τρισωμία ,3 (21,6)* 35 7,2 (18,4)* Απώλεια Y 34 5,8 (15,0)* 28 5,8 (14,7)* Del(5q) 16 2,7 (7,0)* 16 3,3 (8,4)* Del(20q) 13 2,2 (5,7)* 12 2,5 (6,3)* Διαταραχές χρωμοσώματος ,0 (7,9)* 17 3,5 (8,9)* Τρισωμία ,0 (2,6)* 3 0,6 (1,6)* Άλλες μονήρεις ανωμαλίες 19 3,2 (8,4)* 19 3,9 (10,0)* Del(5q) συν επιπρόσθετες ανωμαλίες 7 1,2 (3,1)* 7 1,4 (3,7)* Διπλές ανωμαλίες 20 3,4 (8,8)* 17 3,5 (8,9)* Πολλαπλές/σύνθετες ανωμαλίες 45 7,6 (19,8)* 36 7,4 (18,9)* Σύνολο ,0 (100,0)* ,0 (100,0)* *Τα πλάγια γράμματα αντιστοιχούν στα ποσοστά επί των ασθενών με παθολογικό καρυότυπο Προγνωστική κατηγοριοποίηση κατά IPSS Το σύστημα προγνωστικής ταξινόμησης κατά IPSS μπορούσε να υπολογιστεί σε 591 ασθενείς από τους 855 (69%), στους οποίους ήταν διαθέσιμος ο καρυότυπος. Το IPSS score ήταν Low σε 236 ασθενείς, Intermediate-1 σε 193, Intermediate-2 σε 105 και High σε 57 ασθενείς. 140
141 Στη συνέχεια μελετήθηκε αν η κατανομή των ασθενών με βάση το σύστημα IPSS διαφέρει κατά φύλο. Δε βρέθηκε σημαντική διαφορά μεταξύ ανδρών και γυναικών για καμία προγνωστική κατηγορία κατά IPSS (πίνακας 26). Ακόμη και όταν οι ασθενείς ομαδοποιήθηκαν σε δύο μεγάλες κατηγορίες κινδύνου, δηλαδή σε χαμηλού κινδύνου (κατηγορίες Low και Intermediate-1 κατά IPSS) και σε υψηλού κινδύνου (κατηγορίες Intermediate-2 και High κατά IPSS), δε βρέθηκε στατιστικά σημαντική διαφορά μεταξύ ανδρών και γυναικών (p=0.269). Στη συνέχεια μελετήθηκε η κατανομή κατά προγνωστική κατηγορία IPSS και κατά αγροτική ή αστική περιοχή (η προέλευση από αγροτική ή αστική περιοχή ήταν γνωστή σε 573 από τους 591 ασθενείς στους οποίους μπορεί να υπολογιστεί το IPSS). Δεν βρέθηκε ούτε εδώ διαφορά στην κατανομή της προγνωστικής κατηγορίας IPSS κατά αγροτική ή αστική περιοχή (p=0.843) (πίνακας 27). Τέλος μελετήθηκε η κατανομή της προγνωστικής κατηγοριοποίησης σύμφωνα με το IPSS κατά νομό, αλλά χρησιμοποιήθηκαν μόνο οι 3 βασικοί νομοί (Αχαΐας, Ηλείας και Αιτωλοακαρνανίας) από τους οποίους προέρχεται το 84% των ασθενών της μελέτης, προκειμένου να υπάρχουν ικανοποιητικοί αριθμοί στην κάθε κατηγορία. Συνολικά το IPSS μπορούσε να υπολογιστεί σε 501 ασθενείς που προέρχονταν από τους 3 βασικούς νομούς. Δε βρέθηκε να υπάρχει διαφορά στην κατανομή κατά προγνωστική κατηγορία IPSS μεταξύ των νομών Αχαΐας, Ηλείας και Αιτωλοακαρνανίας (p=0.227) (πίνακας 28) Προγνωστική κατηγοριοποίηση κατά WPSS Το σύστημα προγνωστικής κατηγοριοποίησης κατά WPSS μπορούσε να υπολογιστεί σε 470 ασθενείς (55% του συνόλου των ασθενών). Στους υπόλοιπους 385 ασθενείς (45%) το WPSS δεν μπορούσε να υπολογιστεί γιατί: α) σε 207 ασθενείς δεν υπήρχε διαθέσιμος καρυότυπος, β) 177 ασθενείς δεν μπορούσαν να ταξινομηθούν ως ΜΔΣ κατά WHO και γ) σε 1 ασθενή δεν ήταν γνωστό αν είχε εξάρτηση από μεταγγίσεις. Το WPSS score ήταν πολύ χαμηλό (Very low) σε 138 ασθενείς, χαμηλό (Low) σε 87, ενδιάμεσο (Intermediate) σε 75, υψηλό (High) σε 127 και πολύ υψηλό (Very high) σε 43 ασθενείς. Το WPSS score μεταβλήθηκε κατά την περίοδο παρακολούθησης σε 56 ασθενείς (7%), είτε λόγω αύξησης ρυθμού μεταγγίσεων είτε λόγω εξέλιξης σε ΜΔΣ με περίσσεια βλαστών. Σε 274 άλλους ασθενείς (32%) το 141
142 WPSS δε μεταβλήθηκε, ενώ για τους υπόλοιπους 525 ασθενείς (61%) είναι άγνωστο αν μεταβλήθηκε ή όχι. Κατόπιν έγινε σύγκριση της κατανομής κατά κατηγορία WPSS μεταξύ ανδρών και γυναικών. Πιο πολλές γυναίκες (36,2%) από ό,τι άνδρες (26,8%) ανήκαν στην κατηγορία Very low (p=0.047), ενώ πιο πολλοί άνδρες (19,2%) από ό,τι γυναίκες (7,1%) ανήκαν στην κατηγορία Intermediate (p=0.001). Το ποσοστό άγνωστου WPSS ήταν σημαντικά υψηλότερο στις γυναίκες (37,1% έναντι 27,8% στους άνδρες, p=0.016) (πίνακας 26). Επίσης η κατανομή κατά προγνωστική κατηγορία WPSS δε διέφερε σημαντικά ούτε σε σχέση με την προέλευση του ασθενούς από αγροτική ή αστική περιοχή (p=0.568) (πίνακας 27) ούτε και κατά νομό (p=0.411) (πίνακας 28). Πίνακας 26. Κατανομή κατά IPSS, WPSS και κατά φύλο στη μελέτη. Προγνωστική κατηγοριοποίηση κατά IPSS Σύνολο % Άνδρες % Γυναίκες % Low , , , Intermediate , , , Intermediate , , , High 57 9,6 39 8, , Υποσύνολο Άγνωστο IPSS Προγνωστική κατηγοριοποίηση κατά WPSS Very Low , , , Low 87 18, , , Intermediate 75 16, ,2 9 7, High , , , Very High 43 9,1 30 8, , Υποσύνολο WPSS άγνωστο* , , , WPSS μη εφαρμόσιμο** Σύνολο *Η σύγκριση έγινε μεταξύ 207 ασθενών (132 άνδρες, 75 γυναίκες) με άγνωστο WPSS και 470 ασθενών (343 άνδρες, 127 γυναίκες) με γνωστό WPSS. ** Η σύγκριση έγινε μεταξύ 178 ασθενών (131 άνδρες, 47 γυναίκες) με μη εφαρμόσιμο WPSS και 677 ασθενών (475 άνδρες, 202 γυναίκες) όπου το WPSS θα ήταν δυνητικά εφαρμόσιμο. 142
143 Πίνακας 27. Κατανομή κατά κατηγορία IPSS και WPSS κατά αγροτική ή αστική περιοχή. Σύνολο Αγροτική Αστική περιοχή περιοχή p value Κατηγορία IPSS Ν Ν % Ν % Low , ,0 Intermediate , ,8 Intermediate , ,2 High , ,0 Σύνολο (ns) Κατηγορία WPSS Ν Ν % Ν % Very low , ,5 Low , ,2 Intermediate , ,3 High , ,1 Very high ,5 18 8,9 Σύνολο (ns) Πίνακας 28. Κατανομή κατά κατηγορία IPSS και WPSS κατά νομό. Σύνολο Αχαΐα Ηλεία Αιτωλοακαρνανία p value Κατηγορία IPSS Ν Ν % Ν % Ν % Low , , ,6 Int , , ,8 Int , , ,6 High ,4 7 5, ,1 Σύνολο (ns) Κατηγορία WPSS Very low , , ,6 Low , , ,6 Intermediate , , ,5 High , , ,1 Very high ,5 6 6, ,2 Σύνολο (ns) 143
144 2.8. Εξέλιξη σε λευχαιμία Η εξέλιξη των ασθενών σε επιθετικότερο ΜΔΣ ή ΟΜΛ εξετάστηκε αναδρομικά με περιοδική ενημέρωση της βάσης δεδομένων από τους φακέλους των ασθενών. Η τελευταία ενημέρωση των φακέλων έγινε τον Ιούλιο του Μετά από μια μέση διάρκεια δυσπλαστικής φάσης 28,6 μηνών (εύρος 0,1-224 μήνες, 95% CI 26,4-30,8 μήνες), η νόσος εξελίχθηκε σε πιο επιθετικό ΜΔΣ με αυξημένο ποσοστό βλαστών ή σε ΟΜΛ σε 293 ασθενείς (34%), ενώ καμία εξέλιξη δεν παρατηρήθηκε σε 525 ασθενείς (61%). Από τους 293 ασθενείς που παρουσίασαν εξέλιξη της αρχικής νόσου τους, οι 265 (90,4%) ανέπτυξαν ΟΜΛ, 8 (2,7%) εξελίχθηκαν σε RAEB-1, 13 ασθενείς (4,4%) εξελίχθηκαν σε RAEB-2, 5 ασθενείς (1,7%) σε CMML-P, ένας (0,3%) σε RAEB-T κατά FAB (AML κατά WHO) και τέλος ένας ασθενής (0,3%) εξελίχθηκε σε χρόνια ουδετεροφιλική λευχαιμία. Για 37 ασθενείς (4%) δεν ήταν γνωστό αν εξελίχθηκαν σε επιθετικότερο κλινικό σύνδρομο ή όχι. Όταν οι ασθενείς με άγνωστη έκβαση εξαιρέθηκαν από την ανάλυση, το ποσοστό εξέλιξης δε διέφερε σημαντικά κατά φύλο (p=0.320) (πίνακας 29), κατά προέλευση από αγροτική ή αστική περιοχή (p=0.437) (πίνακας 30) και κατά νομό της Δυτικής Ελλάδας (p=0.410) (πίνακας 31). Στη συνέχεια μελετήθηκε κατά πόσο διαφέρει το ποσοστό εξέλιξης σε ΟΜΛ κατά προγνωστική κατηγορία IPSS και WPSS στο σύνολο των ασθενών και αναλόγως της ηλικίας τους στην αρχική διάγνωση (<70 και 70 ετών). Η σύγκριση έγινε μεταξύ των διαφόρων κατηγοριών κατά WHO. Η εξέλιξη της νόσου σε επιθετικότερο κλινικό σύνδρομο με βάση τα συστήματα προγνωστικής κατηγοριοποίησης κατά IPSS και WPSS απεικονίζεται στον πίνακα 32. Το ποσοστό εξέλιξης σε ΟΜΛ ήταν υψηλότερο στους ασθενείς ηλικίας κάτω των 70 ετών (p <0.0001). Επιπλέον, όπως αναμενόταν, ασθενείς με RA και RARS είχαν χαμηλότερο ποσοστό εξέλιξης σε σχέση με τους ασθενείς με RCMD και RCMD-RS (p<0.0001), ενώ αντίθετα οι ασθενείς με RAEB-1 δε διέφεραν στατιστικά σημαντικά ως προς το ποσοστό εξέλιξης σε ΟΜΛ από τους ασθενείς με RAEB-2 (p=0.254). Το ποσοστό εξέλιξης της νόσου δε διέφερε σημαντικά μεταξύ CMML-D και CMML-P (p=0.581) (πίνακας 33). 144
145 Πίνακας 29. Εξέλιξη της νόσου σε επιθετικότερο ΜΔΣ ή ΟΜΛ αναλόγως του φύλου. Εξέλιξη Άνδρες Γυναίκες Σύνολο p value (Pearson s chi-square, χ 2 ) Όχι Ναι (ns) Σύνολο Πίνακας 30. Εξέλιξη νόσου σε επιθετικότερο ΜΔΣ ή ΟΜΛ κατά αγροτική ή αστική περιοχή κατοικίας. Εξέλιξη Αγροτική Αστική Σύνολο p value (Pearson s chi-square, χ 2 ) Όχι Ναι (ns) Σύνολο Πίνακας 31. Εξέλιξη νόσου σε επιθετικότερο ΜΔΣ ή ΟΜΛ κατά νομό κατοικίας Δυτικής Ελλάδας. Εξέλιξη Αχαΐα Ηλεία Αιτωλοακαρνανία Σύνολο p value (Pearson s χ 2 ) Όχι Ναι (ns) Σύνολο
146 Πίνακας 32. Εξέλιξη της νόσου κατά κατηγορία ΜΔΣ κατά FAB και WHO και κατά IPSS και WPSS (μετά την εξαίρεση των ασθενών με άγνωστη έκβαση). Ταξινόμηση FAB Ασθενείς που εξελίχθηκαν (Ν) % RA 42 / ,1 RARS 20 / 77 26,0 RAEB 147 / ,3 RAEB-T 27 / 33 81,8 CMML 52 / ,1 Αταξινόμητο 5 / 16 31,3 Σύνολο 293 / ,8 Άγνωστο 37 Ταξινόμηση WHO RA 14 / 167 8,4 Del (5q) 3 / 16 18,8 RCMD 25 / ,6 RARS 5 / 49 10,2 RCMD-RS 15 / 23 65,2 RAEB-1 79 / ,3 RAEB-2 67 / ,3 CMML-D 21 / 51 41,2 CMML-P 31 / 67 46,3 MDS/MPD 4 / 12 33,3 Αταξινόμητο 1 / 4 25,0 IPSS N = 571 Low 39 / ,0 Intermediate-1 84 / ,9 Intermediate-2 72 / ,0 High 34 / 54 63,0 WPSS Ν = 452 Very Low 11 / 134 8,2 Low 17 / 83 20,5 Intermediate 36 / 72 50,0 High 80 / ,0 Very High 21 / 40 52,5 146
147 Πίνακας 33. Σύγκριση ποσοστού εξέλιξης σε ΟΜΛ κατά κατηγορία WHO και κατά ηλικία (μετά την εξαίρεση των ασθενών με άγνωστη έκβαση). Κατηγορία WHO N (Όχι εξέλιξη) N (Εξέλιξη) Ν (Σύνολο) RA/RARS 197 (91%) 19 (9%) 216 RCMD/RCMD-RS 99 (71%) 40 (29%) 139 RAEB-1 78 (50%) 79 (50%) 157 RAEB-2 50 (43%) 67 (57%) 117 CMML-D 30 (59%) 21 (41%) 51 CMML-P 36 (54%) 31 (46%) 67 Ηλικία <70 ετών 119 (51%) 114 (49%) 233 Ηλικία 70 ετών 406 (69%) 179 (31%) 585 P (Pearson s χ 2 ) < (ns) (ns) < Επίπτωση και επιπολασμός Ο υπολογισμός των επιδημιολογικών δεικτών [επίπτωση (incidence) και επιπολασμός (prevalence)] έγινε μόνο για τον πληθυσμό των νομών Αχαΐας, Ηλείας και Αιτωλοακαρνανίας. Στην ανάλυση αυτή δε συμπεριελήφθησαν τα δεδομένα των ασθενών από τους υπόλοιπους νομούς, γιατί δεν μπορούσε να θεωρηθεί ότι αποτελούν το σύνολο των περιπτώσεων ΜΔΣ στους νομούς αυτούς. Έτσι λίγα περιστατικά ΜΔΣ από το νομό Μεσσηνίας διαγνώστηκαν στην Πάτρα, ενώ τα περισσότερα περιστατικά διαγνώστηκαν στην Αθήνα, οπότε τα διαθέσιμα δεδομένα δεν επαρκούν για να υπολογιστεί η επίπτωση ΜΔΣ στη Μεσσηνία. Αντίθετα για τους νομούς Αχαΐας, Ηλείας και Αιτωλοακαρνανίας μπορεί να θεωρηθεί ότι η μεγάλη πλειονότητα των περιπτώσεων ΜΔΣ διαγνώστηκαν στα νοσοκομεία της Πάτρας. Ο πληθυσμός ατόμων ηλικίας 15 ετών στους τρεις νομούς που αποτελούν τη διοικητική περιφέρεια της Δυτικής Ελλάδας (Αχαΐα, Ηλεία και Αιτωλοακαρνανία) ήταν με βάση την απογραφή του 2001 και μπορεί να γίνει αποδεκτός ως μέσος πληθυσμός για την περίοδο Κατά τη διάρκεια της 20-ετούς περιόδου καταγράφηκαν 721 νέες περιπτώσεις ΜΔΣ στους νομούς Αχαΐας, Ηλείας και Αιτωλοακαρνανίας. Από αυτούς 506 (70,2%) ήταν άνδρες και 215 (29,8%) ήταν γυναίκες. Επίσης, 386 από αυτούς (53,5%) ήταν κάτοικοι 147
148 αγροτικών περιοχών, 315 (43,7%) ήταν κάτοικοι αστικών περιοχών, ενώ για 20 ασθενείς (2,8%) δεν ήταν γνωστό αν κατοικούσαν σε αγροτική ή αστική περιοχή. Η αδρή μέση ετήσια επίπτωση ΜΔΣ στον πληθυσμό ατόμων ηλικίας 15 ετών κατά την περίοδο υπολογίστηκε ως εξής: Νέες περιπτώσεις ΜΔΣ στη Δυτική Ελλάδα ( ) (άτομα ηλικίας 15 ετών) Μέσος πληθυσμός ατόμων ηλικίας 15 ετών στη Δυτικής Ελλάδα x (επί) 20 έτη = 721 / x 20 = 6 x 10-5 = 6/ Το διάστημα εμπιστοσύνης (95% CI) του ποσοστού επίπτωσης 6 ανά υπολογίστηκε να είναι [95% CI 5,6-6,4] ανά πληθυσμού ατόμων ηλικίας 15 ετών. Ειδικότερα υπολογίστηκε η ειδική κατά ηλικία ετήσια επίπτωση των ΜΔΣ, η οποία ήταν 0,1/ στην ηλικιακή ομάδα ετών, 0,6 στην ομάδα ετών, 2,1 στην ομάδα ετών, 10 στην ομάδα ετών, 28,4 στην ομάδα ετών και 34,7 στην ομάδα > 80 ετών. Η αδρή ετήσια επίπτωση των ΜΔΣ (με βάση την ταξινόμηση FAB) ήταν 8,3 ανά στους άνδρες και 3,6 ανά στις γυναίκες. Επίσης η αδρή ετήσια επίπτωση ΜΔΣ ήταν 7,7 ανά στις αγροτικές περιοχές και 4,5 ανά στις αστικές περιοχές. Στη συνέχεια υπολογίστηκε η επίπτωση των ΜΔΣ στη Δυτική Ελλάδα μετά από τον αποκλεισμό των περιπτώσεων CMML και RAEB-T, που δε θεωρούνται πλέον ΜΔΣ με βάση την ταξινόμηση κατά WHO Έτσι η επίπτωση ΜΔΣ κατά WHO στη Δυτική Ελλάδα για την περίοδο υπολογίστηκε να είναι 4,8 ανά ανά έτος (95% CI 4,8 5,2 / ) (πίνακας 34). 148
149 Πίνακας 34. Ειδική κατά ηλικία επίπτωση ΜΔΣ στη Δυτική Ελλάδα, , κατά φύλο και κατά κατοικία σε αγροτική ή αστική περιοχή. Άνδρες και γυναίκες Άνδρες Γυναίκες Ηλικιακή κατηγορία (έτη) Αγροτικές περιοχές Αστικές περιοχές N Rate* N Rate N Rate N Rate N Rate ,1 2 0,1 2 0,1 1 0,1 3 0, ,6 9 0,9 2 0,2 7 1,0 4 0, ,1 22 2,8 11 1,4 16 2,5 17 1, , ,7 58 6,3 79 9,8 83 9, , , , , , , , , , ,7 Σύνολο (αδρή) 721 6, , , , ,5 Συνολική αδρή (εξαιρώντας CMML and RAEB-T) 585 4, , , , ,7 *Ως Rate αναφέρεται το εκτιμώμενο ποσοστό επίπτωσης ανά ανά έτος Πίνακας 35. Μέση ετήσια επίπτωση ΜΔΣ και διαστήματα εμπιστοσύνης 95% (95% CI) στον πληθυσμό ατόμων ηλικίας 15 ετών στη Δυτική Ελλάδα κατά την περίοδο κατά νομό και κατά αγροτική ή αστική περιοχή. Νομός Συνολική αδρή (95% CI) Συνολική προτυπωμένη κατά ηλικία (95% CI) Αγροτικές περιοχές (αδρή) (95% CI) Αστικές περιοχές (αδρή) (95% CI) Αχαΐα 6,9 (6,2-7,6) 7,3 (6,6-8,0) 8,8 (7,3-10,3) 5,6 (4,8-6,4) Ηλεία 5,7 (4,9-6,5) 5,0 (4,1-5,9) 7,2 (5,9-8,5) 3,7 (2,7-4,7) Αιτωλοακαρνανία 4,8 (4,1-5,5) 4,3 (3,6-5,0) 7,0 (5,8-8,3) 2,8 (2,0-3,6) Σύνολο 6,0 (5,6-6,4) 5,7 (5,3-6,1) 7,7 (6,9-8,5) 4,5 (4,0-5,0) 149
150 Όπως απεικονίζεται στον πίνακα 35, διαπιστώθηκε σημαντική διακύμανση στην αδρή επίπτωση μεταξύ των διαφόρων περιοχών της Δυτικής Ελλάδας. Συγκεκριμένα η επίπτωση ΜΔΣ παρουσίαζε ένα ελάχιστο 2,8 ανά πληθυσμού ηλικίας 15 ετών στις αστικές περιοχές της Αιτωλοακαρνανίας και ένα μέγιστο 8,8 ανά στις αγροτικές περιοχές της Αχαΐας. Επιπλέον παρατηρήθηκε αυξημένη επίπτωση ΜΔΣ στο νομό Αχαΐας συγκριτικά με τους άλλους δύο νομούς (6,9 ανά στην Αχαΐα έναντι 5,7 ανά στην Ηλεία και 4,8 ανά στην Αιτωλοακαρνανία). Στη συνέχεια επιχειρήθηκε μία σύγκριση της επίπτωσης ΜΔΣ μεταξύ αγροτικών και αστικών περιοχών, καθώς και μεταξύ των δύο φύλων. Δεδομένου ότι η σύσταση κατά ηλικία διαφέρει μεταξύ αστικού και αγροτικού πληθυσμού (ο αγροτικός πληθυσμός είναι πιο «γηρασμένος» από τον αστικό) και ότι η επίπτωση των ΜΔΣ αυξάνεται με την πάροδο της ηλικίας, προκειμένου να γίνει μια τέτοια σύγκριση έπρεπε να χρησιμοποιηθεί η μέθοδος της προτύπωσης (standardisation). Συγκεκριμένα εφαρμόστηκε η μέθοδος της άμεσης προτύπωσης και ως πρότυπος πληθυσμός χρησιμοποιήθηκε ο πληθυσμός της Ελλάδας το Η προτυπωμένη κατά ηλικία επίπτωση ΜΔΣ στις αγροτικές περιοχές βρέθηκε να είναι 5,9 (95% CI 5,1-6,7) ανά , ενώ στις αστικές περιοχές ήταν 5,2 (95% CI 4,7-5,7) ανά Ο αναλογικός δείκτης CMF (Comparative Morbidity Figure) (αναλογία αγροτικές προς αστικές περιοχές) ήταν 1,13 (95% CI 0,96-1,33). Επομένως, δεν αναδείχθηκε στατιστικά σημαντική διαφορά στην επίπτωση των ΜΔΣ μεταξύ αγροτικών και αστικών περιοχών μετά από προτύπωση κατά ηλικία. Αντίθετα, η σύγκριση μεταξύ των δύο φύλων ανέδειξε την ήδη γνωστή υπεροχή του άρρενος φύλου στην εκδήλωση ΜΔΣ και συγκεκριμένα ο αναλογικός δείκτης CMF ήταν 2,32 (95% CI 1,96-2,75). Επίσης η προτυπωμένη κατά ηλικία επίπτωση ΜΔΣ βρέθηκε να είναι 5,7 νέες περιπτώσεις (95% CI 5,3-6,1) ανά ανά έτος. Η προτυπωμένη κατά φύλο επίπτωση ΜΔΣ υπολογίστηκε 5,9 (95% CI 5,6-6,3) ανά ανά έτος (πίνακας 36). Τέλος, υπολογίστηκε η προτυπωμένη κατά ηλικία ετήσια επίπτωση κατά νομό (πίνακες 37, 38 και 39). Μετά την προτύπωση κατά ηλικία βρέθηκε ότι η επίπτωση ΜΔΣ κατά την περίοδο ήταν σημαντικά υψηλότερη στο νομό Αχαΐας συγκριτικά με το νομό Ηλείας (CMF 1,46) [95% CI 1,20-1,78] και με το νομό 150
151 Αιτωλοακαρνανίας (CMF 1,71) [95% CI 1,42-2,08], καθώς επίσης και ότι η επίπτωση ΜΔΣ ήταν σημαντικά υψηλότερη στο νομό Ηλείας από ό,τι στο νομό Αιτωλοακαρνανίας (CMF 1,61) [95% CI 1,27-2,05] κατά την ίδια χρονική περίοδο. Ο επιπολασμός ΜΔΣ υπολογίστηκε από τον αριθμό των ζώντων ασθενών με ΜΔΣ στη Δυτική Ελλάδα σε μία ορισμένη χρονική στιγμή. Έτσι στις 31/12/2009 υπήρχαν 147 ζώντες ασθενείς με ΜΔΣ σε άτομα ηλικίας άνω των 15 ετών στους νομούς Αχαΐας, Ηλείας και Αιτωλοακαρνανίας. Επομένως ο εκτιμώμενος επιπολασμός αιχμής (point prevalence) ΜΔΣ κατά την 31/12/2009 αντιστοιχεί σε 24 περιπτώσεις ΜΔΣ ανά ή, με άλλα λόγια, εκτιμάται ότι ποσοστό 0,024% του πληθυσμού αυτού έπασχε από ΜΔΣ κατά τη δεδομένη χρονική στιγμή. Πίνακας 36. Προτυπωμένη κατά ηλικία επίπτωση ΜΔΣ ως προς φύλο και προέλευση από αγροτική ή αστική περιοχή στη Δυτική Ελλάδα κατά την περίοδο και συγκρίσεις μεταξύ αυτών. Υποκατηγορία Προτυπωμένη κατά ηλικία επίπτωση CMF (95% CI) (95% CI) Άνδρες 7,9 (7,1-8,7) Άνδρες/Γυναίκες: 2,32 Γυναίκες 3,4 (2,9-3,9) (1,96-2,75) Αγροτικές περιοχές 5,9 (5,1-6,7) Αστικές περιοχές 5,2 (4,7-5,7) Αγροτικές/Αστικές: 1,13 (0,96-1,33) (ns) Αχαΐα 7,3 (6,6-8,0) Ηλεία 5,0 (4,1-5,9) Αιτωλοακαρνανία 4,3 (3,6-5,0) Σύνολο 5,7 (5,3-6,1) Προτυπωμένη κατά φύλο επίπτωση 5,9 (5,6-6,3) (95% CI) Αχαΐα/Ηλεία: 1,46 (1,20-1,78) Ηλεία/Αιτωλοακαρνανία: 1,61 (1,27-2,05) Αχαΐα/Αιτωλοακαρνανία: 1,71 (1,42-2,08) 151
152 Πίνακας 37. Υπολογισμός προτυπωμένης κατά ηλικία επίπτωσης στο νομό Αχαΐας. Ηλικιακή ομάδα (έτη) Πληθυσμός ατόμων ηλικίας 15 ετών στην Αχαΐα Νέες περιπτώσεις ΜΔΣ (Αχαΐα) Ειδική κατά ηλικία επίπτωση (Αχαΐα) Πρότυπος Νέες πληθυσμός περιπτώσεις ΜΔΣ στον πρότυπο πληθυσμό ,86 Προτυπωμένη κατά ηλικία επίπτωση (Αχαΐα) (95% CI) ,12 ανά 100, ,24 ανά ,53 100, ,54 ανά ,68 100, ,32 ανά ,84 100, ,35 ανά ,42 100, ,23 ανά ,79 100,000 Σύνολο ,12 7,3 ανά (6,6-8,0 / ) Πίνακας 38. Υπολογισμός προτυπωμένης κατά ηλικία επίπτωσης στο νομό Ηλείας. Ηλικιακή ομάδα (έτη) Πληθυσμός ατόμων ηλικίας 15 ετών στην Ηλεία Νέες περιπτώσεις ΜΔΣ (Ηλεία) Ειδική κατά ηλικία επίπτωση (Ηλεία) Πρότυπος Νέες πληθυσμός περιπτώσεις ΜΔΣ στον πρότυπο πληθυσμό Προτυπωμένη κατά ηλικία επίπτωση (Ηλεία) (95% CI) ανά 100, ,03 ανά ,37 100, ,26 ανά ,75 100, ,35 ανά ,21 100, ,41 ανά ,01 100, ,99 ανά ,39 100,000 Σύνολο ,73 5,0 ανά 100,000 (4,1-5,9 / ) 152
153 Πίνακας 39. Υπολογισμός προτυπωμένης κατά ηλικία επίπτωσης στο νομό Αιτωλοακαρνανίας. Ηλικιακή ομάδα (έτη) Πληθυσμός ατόμων ηλικίας 15 ετών στην Αιτωλοακαρνανία Περιπτώσεις ΜΔΣ (Αιτωλοακαρνανία) Ειδική κατά ηλικία επίπτωση (Αιτωλοακαρνανία) Πρότυπος πληθυσμός Περιπτώσεις ΜΔΣ στον πρότυπο πληθυσμό Προτυπωμένη κατά ηλικία επίπτωση (Αιτωλοακαρνανία) (95% CI) ,07 ανά 100, , ,73 ανά ,85 100, ,29 ανά ,61 100, ,58 ανά ,78 100, ,87 ανά ,42 100, ,77 ανά ,46 100,000 Σύνολο ,82 4,3 ανά 100,000 (3,6-5,0 / ) Σχήμα 4. Σύγκριση μεταξύ αδρής και προτυπωμένης κατά ηλικία επίπτωσης ΜΔΣ στις αγροτικές και στις αστικές περιοχές της Δυτικής Ελλάδας ( ). 153
154 4. Διαχρονική διακύμανση της επίπτωσης ΜΔΣ στη Δυτική Ελλάδα Στη συνέχεια μελετήθηκαν οι διαχρονικές διακυμάνσεις της επίπτωσης των ΜΔΣ στη Δυτική Ελλάδα κατά τη διάρκεια της μελετώμενης περιόδου. Προκειμένου να γίνει μια ικανοποιητική σύγκριση η 20-ετής περίοδος χωρίστηκε σε τέσσερα διαστήματα 5 ετών ( , , , ). Από τους 721 ασθενείς που διαγνώστηκαν με ΜΔΣ κατά την 20-ετή περίοδο , 130 άτομα διαγνώστηκαν κατά την περίοδο , 171 κατά την περίοδο , 190 κατά την περίοδο και 230 διαγνώστηκαν κατά την περίοδο Όπως γίνεται φανερό, η αδρή μέση ετήσια επίπτωση ανά πενταετία παρουσίαζε μια προοδευτικά αυξητική τάση. Συγκεκριμένα υπολογίστηκε να είναι 4,3 νέες περιπτώσεις (95% CI 3,6-5,0) ανά πληθυσμού κατά την περίοδο , 5,7 (95% CI 4,9-6,6) ανά κατά την περίοδο , 6,3 (95% CI 5,4-7,2) ανά κατά την περίοδο και 7,6 (95% CI 6,6-8,6) ανά κατά την περίοδο Επομένως παρατηρήθηκε προοδευτική σημαντική αύξηση της επίπτωσης ΜΔΣ κατά τη διάρκεια της μελετώμενης περιόδου. Προκειμένου να διευκρινιστεί αν η αύξηση στην επίπτωση των ΜΔΣ αφορούσε μόνο κάποιες συγκεκριμένες κατηγορίες ΜΔΣ ή όλους τους τύπους γενικά, υπολογίστηκε η διακύμανση της αδρής μέσης ετήσιας επίπτωσης σε 3 μεγάλες κατηγορίες ασθενών: α) ΜΔΣ χαμηλού κινδύνου ή χωρίς περίσσεια βλαστών (RA- RARS κατά FAB), β) υψηλού κινδύνου ΜΔΣ (RAEB/RAEB-T κατά FAB + Αταξινόμητα) και γ) CMML. Βρέθηκε ότι η παρατηρούμενη αύξηση της επίπτωσης των ΜΔΣ στην περιοχή της Δυτικής Ελλάδας κατά τη διάρκεια της 20-ετίας θα μπορούσε να αποδοθεί κυρίως στην αύξηση της διάγνωσης χαμηλού κινδύνου ΜΔΣ (χωρίς περίσσεια βλαστών), η επίπτωση των οποίων βρέθηκε ότι αυξήθηκε από 1,4 ανά κατά την πρώτη πενταετία ( ) σε 4,4 ανά στην τελευταία πενταετία ( ), καταδεικνύοντας μια αύξηση της τάξης 214%. Η επίπτωση των ΜΔΣ με περίσσεια βλαστών και της CMML παρέμεινε πρακτικά αμετάβλητη κατά τη διάρκεια της 20-ετούς περιόδου, όπως φαίνεται στο σχήμα
155 Σχήμα 5. Διαχρονική διακύμανση της μέσης ετήσιας επίπτωσης ΜΔΣ στη Δυτική Ελλάδα κατά την περίοδο σε πενταετή διαστήματα. 155
156 5. Ανάλυση επιβίωσης των ασθενών με ΜΔΣ 5.1. Αιτίες θανάτου, ποσοστά επιβίωσης, δημογραφικά και κλινικά χαρακτηριστικά Η ανάλυση επιβίωσης έγινε αναδρομικά για όλους τους ασθενείς με ΜΔΣ (Ν=855) που διαγνώστηκαν κατά την 20-ετία από 1/1/1990 έως και 31/12/2009. Οι πληροφορίες ανακτήθηκαν από τους φακέλους των ασθενών σχετικά με την ημερομηνία τελευταίας επαφής ή τελευταίας εξέτασης των ασθενών ή την ημερομηνία θανάτου, όπου αυτή ήταν γνωστή. Τελευταία ενημέρωση των φακέλων έγινε τον Ιούλιο του Η διάμεση περίοδος παρακολούθησης ήταν 18,9 μήνες. Η επιβίωση υπολογίστηκε σε μήνες, χρησιμοποιώντας ως αφετηρία την ημερομηνία διάγνωσης και ως τελική ημερομηνία την ημερομηνία θανάτου ή την ημερομηνία τελευταίας εξέτασης ή τηλεφωνικής επαφής. Οι ασθενείς που ήταν ζώντες κατά την ημερομηνία τελευταίας επαφής/εξέτασης ή αυτοί που είχαν χαθεί από την παρακολούθηση (lost follow-up) θεωρήθηκαν censored, δηλαδή θεωρήθηκε ότι δεν υπέστησαν το συμβάν κατά τη συγκεκριμένη περίοδο παρακολούθησης. Ως πρωταρχικό τελικό συμβάν θεωρήθηκε ο θάνατος από κάθε αιτία για τον υπολογισμό της συνολικής επιβίωσης (OS, overall survival), ενώ ως δευτερεύον συμβάν θεωρήθηκε η εκτροπή σε ΟΜΛ για τον υπολογισμό της επιβίωσης χωρίς λευχαιμία (LFS, leukemia-free survival). Στο τέλος της περιόδου αναδρομικής παρακολούθησης (Ιούλιος 2013) είχαν αποβιώσει 703 από 855 ασθενείς (82,2%), 82 ασθενείς (9,6%) ήταν ζώντες, ενώ για 70 ασθενείς (8,2%) δεν ήταν βέβαιο αν ζούσαν ή όχι, γιατί χάθηκαν από την παρακολούθηση. Η αιτία θανάτου ήταν γνωστή σε 524 (75%) από τους 703 ασθενείς που γνωρίζουμε ότι απεβίωσαν. Γενικότερα, από τους 524 ασθενείς με γνωστή αιτία θανάτου οι 257 (49%) απεβίωσαν από ΟΜΛ, 136 ασθενείς (26%) από ΜΔΣ και 131 (25%) από άλλα αίτια. Οι κυριότερες αιτίες θανάτου των ασθενών παρατίθενται στον πίνακα 40. Η μέση συνολική επιβίωση των ασθενών με ΜΔΣ που μελετήθηκαν ήταν 39,8 μήνες (95% CI 35,9-43,7 μήνες) και η διάμεση επιβίωση ήταν 22,4 μήνες (95% CI 20,2-24,6 μήνες). Η διάμεση επιβίωση των ασθενών ανάλογα με την κατηγορία κατά FAB, καθώς και η επιβίωση στο 1, στα 3 και στα 5 έτη μαζί με τα αντίστοιχα διαστήματα εμπιστοσύνης παρουσιάζονται στον πίνακα 41. Για τα αταξινόμητα ΜΔΣ δεν υπολογίστηκαν ποσοστά επιβίωσης λόγω του μικρού αριθμού ασθενών που διαγνώστηκαν να ανήκουν στην υποκατηγορία αυτή. 156
157 Πίνακας 40. Αιτίες θανάτου σε 524 ασθενείς με ΜΔΣ. Κύρια αιτία (υποκείμενη νόσος) Ν % ΟΜΛ % ΜΔΣ % Άλλα αίτια % Σύνολο 524 Συγκεκριμένο αίτιο Ν % Λοίμωξη/Σήψη ,6 ΟΜΛ-Περαιτέρω αιτία μη γνωστή 79 15,1 Εγκεφαλική αιμορραγία 71 13,5 Αιμορραγία πεπτικού 35 6,7 Καρδιακή ανεπάρκεια 27 5,2 Οξύ έμφραγμα μυοκαρδίου 27 5,2 Άλλη νεοπλασία 24 4,6 Άγνωστη σχετιζόμενη με τη νόσο 22 4,2 Πολυοργανική ανεπάρκεια 18 3,4 Αγγειακό εγκεφαλικό επεισόδιο 12 2,3 Άγνωστη μη σχετιζόμενη με τη νόσο 12 2,3 Νεφρική ανεπάρκεια 8 1,5 Πνευμονική εμβολή 4 0,8 ARDS 4 0,8 Αιφνίδιος θάνατος 4 0,8 Κίρρωση του ήπατος 3 0,6 Κρανιοεγκεφαλική κάκωση - 3 0,6 επισκληρίδιο αιμάτωμα Αυτοκτονία 3 0,6 Άλλα αίτια σχετιζόμενα με τη θεραπεία 4 0,8 Διάφορα άλλα αίτια 9 1,7 157
158 Στο σχήμα 6 παρουσιάζονται οι καμπύλες επιβίωσης των ασθενών ανάλογα με την κατηγορία κατά FAB, από όπου φαίνεται, όπως ήταν αναμενόμενο, ότι οι κατηγορίες ΜΔΣ με αυξημένο αριθμό βλαστών είχαν σημαντικά μικρότερη επιβίωση (p< με το test log-rank). Στη συνέχεια έγινε διαστρωμάτωση των ασθενών με βάση την ηλικία τους στην αρχική διάγνωση σε 3 νέες κατηγορίες {<60 [Ν=61 (7%)], [Ν=584 (68%)] και 80 ετών [Ν=210 (25%)}, προκειμένου να μελετηθεί η επίδραση της ηλικίας στην επιβίωση. Έτσι προέκυψαν οι καμπύλες επιβίωσης που παρατίθενται στο σχήμα 7, όπου φαίνεται ότι η μεγάλη ηλικία κατά τη διάγνωση του ΜΔΣ σχετίζεται στατιστικά σημαντικά με μικρότερη επιβίωση (p < με το test log-rank). Συγκεκριμένα η διάμεση επιβίωση ήταν 35,7 μήνες (95% CI 17,7-53,7) για την ηλικιακή ομάδα κάτω των 60 ετών, 25,4 μήνες (95% CI 22,4-28,4) για την ηλικιακή ομάδα ετών και 14,7 μήνες (95% CI 12,2-17,2) για την ηλικιακή ομάδα των 80 ετών και άνω (πίνακας 43). Κατόπιν μελετήθηκε η επίδραση του φύλου στην επιβίωση, οπότε και διαπιστώσαμε ότι δεν υπάρχει διαφορά ανάμεσα σε άνδρες και γυναίκες. Συγκεκριμένα η διάμεση επιβίωση ήταν 21,2 μήνες (95% CI 14,6-27,8) για τους άνδρες και 22,8 μήνες (95% CI 20,4-25,2) για τις γυναίκες (p=0.463 με το test logrank) (σχήμα 8). Ακολούθως εξετάστηκε η συνολική επιβίωση των ασθενών σε συνάρτηση με την κατοικία σε αγροτική ή αστική περιοχή, αλλά δεν παρατηρήθηκε στατιστικά σημαντική διαφορά μεταξύ των ασθενών που προέρχονταν από αγροτικές ή αστικές περιοχές (p=0.300 με το test log-rank) (σχήμα 9). Επίσης εξετάστηκε η επίδραση του νομού κατοικίας στη συνολική επιβίωση των ασθενών με ΜΔΣ, αλλά και πάλι δε βρέθηκε στατιστικά σημαντική διαφορά μεταξύ των ασθενών που προέρχονταν από τους νομούς Αχαΐας, Ηλείας και Αιτωλοακαρνανίας (p=0.240 με το test log-rank) (σχήμα 10). Τέλος, μελετήθηκε η επίδραση της κατηγορίας IPSS στη συνολική επιβίωση των ασθενών της μελέτης και βρέθηκε στατιστικά σημαντική διαφορά μεταξύ των προγνωστικών κατηγοριών. Συγκεκριμένα οι ασθενείς που ανήκαν στην κατηγορία Low κατά τη διάγνωση είχαν μεγαλύτερη επιβίωση συγκριτικά με αυτούς που ανήκαν στις κατηγορίες Intermediate-1 και Intermediate-2, ενώ όσοι ανήκαν στην κατηγορία High είχαν τη μικρότερη συγκριτικά επιβίωση (p<0.0001, test log-rank) (πίνακας 42). 158
159 Πίνακας 41. Μέση και διάμεση επιβίωση, 1-ετής, 3-ετής και 5-ετής επιβίωση 855 ασθενών με ΜΔΣ ανάλογα με την κατηγορία κατά FAB και συνολικά. Κατηγορία κατά FAB Μέση επιβίωση (μήνες) (95% CI) Διάμεση επιβίωση (μήνες) (95% 1-ετής επιβίωση (ποσοστό %) (95% CI) 3-ετής επιβίωση (ποσοστό %) (95% CI) 5-ετής επιβίωση (ποσοστό %) (95% CI) CI) RA (Ν=313) 62,7 (53,4-72,0) 40,5 (31,6-49,4) 66 (63-69) 46 (43-49) 31 (28-34) RARS (Ν=82) 53,8 (41,6-65,9) 34,2 (23,0-45,4) 66 (61-71) 40 (34-46) 29 (24-34) RAEB (Ν=287) 19,0 (16,8-21,1) 14,2 (12,7-15,7) 28 (25-31) 6 (4-8) 2 (1-3) RAEB-T (Ν=34) 26,5 (10,3-42,6) 10,6 (7,4-13,8) 24 (16-32) 10 (4-16) 10 (4-16) CMML (Ν=123) 32,7 (27,1-38,3) 25,4 (18,9-31,9) 51 (46-56) 21 (17-25) 13 (10-16) Σύνολο (N=855) 39,8 (35,9-43,7) 22,4 (20,2-24,6) 49 (47-51) 26 (24-28) 17 (16-18) Σύνολο χωρίς RAEB- Τ, CMML και αταξινόμητα (N=682) 42,2 (37,6-46,9) 23,6 (21,0-26,2) 50 (48-52) 28 (26-30) 18 (16-20) 159
160 Πίνακας 42. Μέση και διάμεση επιβίωση, 1-ετής, 3-ετής και 5-ετής επιβίωση 855 ασθενών με ΜΔΣ ανάλογα με την προγνωστική κατηγορία IPSS και συνολικά. Κατηγορία IPSS Μέση επιβίωση (μήνες) (95% CI) Διάμεση επιβίωση (μήνες) (95% 1-ετής επιβίωση (ποσοστό %) (95% CI) 3-ετής επιβίωση (ποσοστό %) (95% CI) 5-ετής επιβίωση (ποσοστό %) (95% CI) CI) Low (Ν=236) 71,5 (61,8-81,2) 56,8 (47,5-66,1) 76 (73-79) 57 (54-60) 42 (38-46) Intermediate-1 38,3 (32,1-44,6) 25,6 (22,7-28,5) 56 (52-60) 23 (20-26) 13 (10-16) (Ν=193) Intermediate-2 25,0 (18,4-31,6) 16,0 (13,3-18,7) 33 (28-38) 11 (8-14) 4 (2-6) (Ν=105) High (Ν=57) 13,7 (8,5-19,0) 7,6 (5,3-9,9) 10 (6-14) 4 (1-7) 4 (1-7) Σύνολο (N=855) 39,8 (35,9-43,7) 22,4 (20,2-24,6) 49 (47-51) 26 (24-28) 17 (16-18) 160
161 Πίνακας 43. Μέση και διάμεση συνολική επιβίωση ασθενών με ΜΔΣ κατά φύλο, ηλικιακή ομάδα, νομό και διαμονή σε αγροτική/αστική περιοχή. Μεταβλητή Κατηγορία Ν Μέση επιβίωση (μήνες) (95% CI) Διάμεση επιβίωση (μήνες) (95% CI) p value (log-rank test) Φύλο Άνδρες ,0 (34,6-43,4) 21,2 (14,6-27,8) Γυναίκες ,9 (34,4-49,4) 22,8 (20,4-25,2) (ns) <60 ετών 61 75,9 (52,2-99,6) 35,7 (17,7-53,7) Ηλικιακή ομάδα ετών ,3 (37,0-45,6) 25,4 (22,4-28,4) < ετών ,3 (18,8-25,9) 14,7 (12,2-17,2) Περιοχή Αγροτική ,7 (33,8-43,5) 22,4 (19,4-25,4) Αστική ,1 (36,6-49,6) 24,3 (19,8-28,8) (ns) Αχαΐα ,9 (36,8-49,1) 24,9 (21,5-28,3) Νομός Ηλεία ,4 (28,3-42,5) 17,7 (14,2-21,2) (ns) Αιτωλοακαρνανία ,3 (30,3-44,2) 19,7 (14,8-24,6) 161
162 Σχήμα 6. Καμπύλες επιβίωσης Kaplan-Meier των ασθενών της μελέτης κατά κατηγορία ΜΔΣ κατά FAB. 162
163 Σχήμα 7. Καμπύλες επιβίωσης Kaplan-Meier των ασθενών της μελέτης κατά ηλικιακή κατηγορία. 163
164 Σχήμα 8. Καμπύλες επιβίωσης Kaplan-Meier των ασθενών της μελέτης κατά φύλο. 164
165 Σχήμα 9. Καμπύλες επιβίωσης Kaplan-Meier των ασθενών της μελέτης κατά αγροτική/αστική περιοχή. 165
ΠΑΝΕΠΙΣΤΗΜΙΟ ΙΩΑΝΝΙΝΩΝ ΑΝΟΙΚΤΑ ΑΚΑΔΗΜΑΪΚΑ ΜΑΘΗΜΑΤΑ
 ΠΑΝΕΠΙΣΤΗΜΙΟ ΙΩΑΝΝΙΝΩΝ ΑΝΟΙΚΤΑ ΑΚΑΔΗΜΑΪΚΑ ΜΑΘΗΜΑΤΑ Παθοφυσιολογία ΙΙ Αιματολογία Υπεύθυνος μαθήματος: Καθηγητής Αλέξανδρος Α. Δρόσος Άδειες Χρήσης Το παρόν εκπαιδευτικό υλικό υπόκειται σε άδειες χρήσης
ΠΑΝΕΠΙΣΤΗΜΙΟ ΙΩΑΝΝΙΝΩΝ ΑΝΟΙΚΤΑ ΑΚΑΔΗΜΑΪΚΑ ΜΑΘΗΜΑΤΑ Παθοφυσιολογία ΙΙ Αιματολογία Υπεύθυνος μαθήματος: Καθηγητής Αλέξανδρος Α. Δρόσος Άδειες Χρήσης Το παρόν εκπαιδευτικό υλικό υπόκειται σε άδειες χρήσης
ΝΕΟΤΕΡΑ ΠΡΟΓΝΩΣΤΙΚΑ ΜΟΝΤΕΛΑ ΣΤΑ ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΑ ΣΥΝΔΡΟΜΑ- ΘΕΡΑΠΕΥΤΙΚΕΣ ΕΦΑΡΜΟΓΕΣ. Θεώνη Κανελλοπούλου
 ΝΕΟΤΕΡΑ ΠΡΟΓΝΩΣΤΙΚΑ ΜΟΝΤΕΛΑ ΣΤΑ ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΑ ΣΥΝΔΡΟΜΑ- ΘΕΡΑΠΕΥΤΙΚΕΣ ΕΦΑΡΜΟΓΕΣ Θεώνη Κανελλοπούλου ΓΝΑ Ευαγγελισμός, 03 Ιούνη 2014 ΕΙΝΑΙ ΣΗΜΑΝΤΙΚΑ ;;; ή δημιουργούν σύγχυση???!!! Προγνωστικά μοντέλα!!!
ΝΕΟΤΕΡΑ ΠΡΟΓΝΩΣΤΙΚΑ ΜΟΝΤΕΛΑ ΣΤΑ ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΑ ΣΥΝΔΡΟΜΑ- ΘΕΡΑΠΕΥΤΙΚΕΣ ΕΦΑΡΜΟΓΕΣ Θεώνη Κανελλοπούλου ΓΝΑ Ευαγγελισμός, 03 Ιούνη 2014 ΕΙΝΑΙ ΣΗΜΑΝΤΙΚΑ ;;; ή δημιουργούν σύγχυση???!!! Προγνωστικά μοντέλα!!!
Οξεία μυελογενής λευχαιμία
 Οξεία μυελογενής λευχαιμία Γενικά στοιχεία Ταξινόμηση και τύποι Ενδείξεις και συμπτώματα Αίτια πρόκλησης Διάγνωση Παρουσίαση και επαναστόχευση από Βικιπαίδεια Οξεία μυελογενής λευχαιμία : Ζήσου Ιωάννης
Οξεία μυελογενής λευχαιμία Γενικά στοιχεία Ταξινόμηση και τύποι Ενδείξεις και συμπτώματα Αίτια πρόκλησης Διάγνωση Παρουσίαση και επαναστόχευση από Βικιπαίδεια Οξεία μυελογενής λευχαιμία : Ζήσου Ιωάννης
ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΑ ΣΥΝΔΡΟΜΑ (MDS) Δρ ΜΑΡΙΑ ΓΕΩΡΓΙΑΚΑΚΗ Δ/ντρια Αιματολογικού Εργαστηρίου ΓΝΑ «Γ. ΓΕΝΝΗΜΑΤΑΣ»
 ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΑ ΣΥΝΔΡΟΜΑ (MDS) Δρ ΜΑΡΙΑ ΓΕΩΡΓΙΑΚΑΚΗ Δ/ντρια Αιματολογικού Εργαστηρίου ΓΝΑ «Γ. ΓΕΝΝΗΜΑΤΑΣ» ΕΙΣΑΓΩΓΗ Τα Μυελοδυσπλαστικά σύνδρομα (MDS) είναι μια ομάδα κλωνικών αιματολογικών νοσημάτων που
ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΑ ΣΥΝΔΡΟΜΑ (MDS) Δρ ΜΑΡΙΑ ΓΕΩΡΓΙΑΚΑΚΗ Δ/ντρια Αιματολογικού Εργαστηρίου ΓΝΑ «Γ. ΓΕΝΝΗΜΑΤΑΣ» ΕΙΣΑΓΩΓΗ Τα Μυελοδυσπλαστικά σύνδρομα (MDS) είναι μια ομάδα κλωνικών αιματολογικών νοσημάτων που
ΠΑΡΟΥΣΙΑΣΗ ΠΕΡΙΣΤΑΤΙΚΟΥ ΑΣΘΕΝΗΣ ΜΕ ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΟ ΣΥΝΔΡΟΜΟ ΣΕ ΜΕΤΑΤΡΟΠΗ
 ΠΑΡΟΥΣΙΑΣΗ ΠΕΡΙΣΤΑΤΙΚΟΥ ΑΣΘΕΝΗΣ ΜΕ ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΟ ΣΥΝΔΡΟΜΟ ΣΕ ΜΕΤΑΤΡΟΠΗ Παρούσα νόσος Ασθενής 53 ετών προσήλθε στο ΓΝ Καστοριάς λόγω εύκολης κόπωσης και αδυναμίας Έναρξη συμπτωμάτων προ διμήνου με επιδείνωση
ΠΑΡΟΥΣΙΑΣΗ ΠΕΡΙΣΤΑΤΙΚΟΥ ΑΣΘΕΝΗΣ ΜΕ ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΟ ΣΥΝΔΡΟΜΟ ΣΕ ΜΕΤΑΤΡΟΠΗ Παρούσα νόσος Ασθενής 53 ετών προσήλθε στο ΓΝ Καστοριάς λόγω εύκολης κόπωσης και αδυναμίας Έναρξη συμπτωμάτων προ διμήνου με επιδείνωση
ΚΟΛΕΤΣΑ ΤΡΙΑΝΤΑΦΥΛΛΙΑ Λέκτορας Εργαστήριο Γενικής Παθολογίας και Παθολογικής Ανατομικής, ΑΠΘ
 ΜΥΕΛΟΣ ΤΩΝ ΟΣΤΩΝ ΚΟΛΕΤΣΑ ΤΡΙΑΝΤΑΦΥΛΛΙΑ Λέκτορας Εργαστήριο Γενικής Παθολογίας και Παθολογικής Ανατομικής, ΑΠΘ ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΟ ΣΥΝΔΡΟΜΟ Αντικατάσταση ΜΟ από κλωνικούς απογόνους εξαλλαγμένου πολυδύναμου
ΜΥΕΛΟΣ ΤΩΝ ΟΣΤΩΝ ΚΟΛΕΤΣΑ ΤΡΙΑΝΤΑΦΥΛΛΙΑ Λέκτορας Εργαστήριο Γενικής Παθολογίας και Παθολογικής Ανατομικής, ΑΠΘ ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΟ ΣΥΝΔΡΟΜΟ Αντικατάσταση ΜΟ από κλωνικούς απογόνους εξαλλαγμένου πολυδύναμου
Επιδημιολογία των μυελοδυσπλαστικών συνδρόμων στην περιοχή της Νοτιοδυτικής Ελλάδας κατά την περίοδο 1990 2009
 ΑΧΑΪΚΗ ΙΑΤΡΙΚΗ Τόμος ΧΧΧ Κλινική Μελέτη Clinical Study Επιδημιολογία των μυελοδυσπλαστικών συνδρόμων στην περιοχή της Νοτιοδυτικής Ελλάδας κατά την περίοδο 1990 2009 Epidemiology of myelodysplastic syndromes
ΑΧΑΪΚΗ ΙΑΤΡΙΚΗ Τόμος ΧΧΧ Κλινική Μελέτη Clinical Study Επιδημιολογία των μυελοδυσπλαστικών συνδρόμων στην περιοχή της Νοτιοδυτικής Ελλάδας κατά την περίοδο 1990 2009 Epidemiology of myelodysplastic syndromes
ΠΟΣΟΤΙΚΕΣ ΜΕΤΑΒΟΛΕΣ ΤΩΝ ΓΛΥΚΟΠΡΩΤΕΪΝΩΝ ΤΗΣ ΜΕΜΒΡΑΝΗΣ ΤΩΝ ΑΙΜΟΠΕΤΑΛΙΩΝ ΚΑΙ ΕΠΙΔΡΑΣΗ ΤΟΥΣ ΣΤΗ ΛΕΙΤΟΥΡΓΙΑ ΑΥΤΩΝ ΣΤΑ ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΑ ΣΥΝΔΡΟΜΑ
 ΑΡΙΣΤΟΤΕΛΕΙΟ ΠΑΝΕΠΙΣΤΗΜΙΟ ΘΕΣΣΑΛΟΝΙΚΗΣ ΙΑΤΡΙΚΗ ΣΧΟΛΗ - ΤΟΜΕΑΣ ΠΑΘΟΛΟΓΙΑΣ Α ΠΡΟΠΑΙΔΕΥΤΙΚΗ ΠΑΘΟΛΟΓΙΚΗ ΚΛΙΝΙΚΗ ΔΙΕΥΘΥΝΤΗΣ: O ΚΑΘΗΓΗΤΗΣ Δ. ΚΑΡΑΜΗΤΣΟΣ ΠΑΝΕΠ. ΕΤΟΣ: 2005-2006 Αριθμ. 2013 ΠΟΣΟΤΙΚΕΣ ΜΕΤΑΒΟΛΕΣ
ΑΡΙΣΤΟΤΕΛΕΙΟ ΠΑΝΕΠΙΣΤΗΜΙΟ ΘΕΣΣΑΛΟΝΙΚΗΣ ΙΑΤΡΙΚΗ ΣΧΟΛΗ - ΤΟΜΕΑΣ ΠΑΘΟΛΟΓΙΑΣ Α ΠΡΟΠΑΙΔΕΥΤΙΚΗ ΠΑΘΟΛΟΓΙΚΗ ΚΛΙΝΙΚΗ ΔΙΕΥΘΥΝΤΗΣ: O ΚΑΘΗΓΗΤΗΣ Δ. ΚΑΡΑΜΗΤΣΟΣ ΠΑΝΕΠ. ΕΤΟΣ: 2005-2006 Αριθμ. 2013 ΠΟΣΟΤΙΚΕΣ ΜΕΤΑΒΟΛΕΣ
ΔΙΟΡΓΑΝΩΤΕΣ ΠΛΗΡΟΦΟΡΙΕΣ-ΓΡΑΜΜΑΤΕΙΑ
 Αιματολογικό Τμήμα Παθολογικής Κλινικής Πανεπιστημίου Πατρών Αιματολογική Κλινική Πανεπιστημίου Ιωαννίνων ΑΙΜΑΤΟΛΟΓΙΑΣ στην αιματολογική διάγνωση 21-23 ΣΕΠΤ. 2012 ΠΡΟΚΑΤΑΡΚΤΙΚΟ ΠΡΟΓΡΑΜΜΑ Θα χορηγηθούν
Αιματολογικό Τμήμα Παθολογικής Κλινικής Πανεπιστημίου Πατρών Αιματολογική Κλινική Πανεπιστημίου Ιωαννίνων ΑΙΜΑΤΟΛΟΓΙΑΣ στην αιματολογική διάγνωση 21-23 ΣΕΠΤ. 2012 ΠΡΟΚΑΤΑΡΚΤΙΚΟ ΠΡΟΓΡΑΜΜΑ Θα χορηγηθούν
Διάγνωση Λευχαιµίας Το λευχαιµικό κύτταρο. Επιλεγόµενο Μάθηµα Αιµατολογίας
 Διάγνωση Λευχαιµίας Το λευχαιµικό κύτταρο Επιλεγόµενο Μάθηµα Αιµατολογίας Εισαγωγή Η κατανόηση των αιµατολογικών παθήσεων συµπεριλαµβανοµένων των οξειών λευχαιµιών προϋποθέτει την γνώση του µηχανισµού
Διάγνωση Λευχαιµίας Το λευχαιµικό κύτταρο Επιλεγόµενο Μάθηµα Αιµατολογίας Εισαγωγή Η κατανόηση των αιµατολογικών παθήσεων συµπεριλαµβανοµένων των οξειών λευχαιµιών προϋποθέτει την γνώση του µηχανισµού
Σύνοψη της προσέγγισης ασθενούς με πανκυτταροπενία. Ιατρικό Τμήμα Πανεπιστημίου Πατρών Απαρτιωμένη διδασκαλία στην Αιματολογία Αργύρης Συμεωνίδης
 Σύνοψη της προσέγγισης ασθενούς με πανκυτταροπενία Ιατρικό Τμήμα Πανεπιστημίου Πατρών Απαρτιωμένη διδασκαλία στην Αιματολογία Αργύρης Συμεωνίδης Αρχική κλινική προσέγγιση Συμπτωματικός ή μη συμπτωματικός
Σύνοψη της προσέγγισης ασθενούς με πανκυτταροπενία Ιατρικό Τμήμα Πανεπιστημίου Πατρών Απαρτιωμένη διδασκαλία στην Αιματολογία Αργύρης Συμεωνίδης Αρχική κλινική προσέγγιση Συμπτωματικός ή μη συμπτωματικός
Αιματολογία για Ρευματολόγους Μυελοδυσπλαστικά Σύνδρομα : διάγνωση, πρόγνωση, αυτοάνοσες εκδηλώσεις
 9 ο ΚΡΗΤΟΚΥΠΡΙΑΚΟ ΣΥΜΠΟΣΙΟ ΡΕΥΜΑΤΟΛΟΓΙΑΣ Αιματολογία για Ρευματολόγους Μυελοδυσπλαστικά Σύνδρομα : διάγνωση, πρόγνωση, αυτοάνοσες εκδηλώσεις Μαρία Ξημέρη Επικουρική Αιματολόγος Case presentation Παρουσίαση
9 ο ΚΡΗΤΟΚΥΠΡΙΑΚΟ ΣΥΜΠΟΣΙΟ ΡΕΥΜΑΤΟΛΟΓΙΑΣ Αιματολογία για Ρευματολόγους Μυελοδυσπλαστικά Σύνδρομα : διάγνωση, πρόγνωση, αυτοάνοσες εκδηλώσεις Μαρία Ξημέρη Επικουρική Αιματολόγος Case presentation Παρουσίαση
13. Ηωσινόφιλο κύτταρο στα επιχρίσματα περιφερικού αίματος και μυελού των οστών
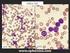 13. Ηωσινόφιλο κύτταρο στα επιχρίσματα περιφερικού αίματος και μυελού των οστών Γ.Χρ. Μελέτης 1, Α. Σαραντόπουλος 1, Σ. Μασουρίδη 1, Ε. Βαριάμη 1, Ε. Τέρπος 2 Τα ηωσινόφιλα παράγονται όπως όλα τα κύτταρα
13. Ηωσινόφιλο κύτταρο στα επιχρίσματα περιφερικού αίματος και μυελού των οστών Γ.Χρ. Μελέτης 1, Α. Σαραντόπουλος 1, Σ. Μασουρίδη 1, Ε. Βαριάμη 1, Ε. Τέρπος 2 Τα ηωσινόφιλα παράγονται όπως όλα τα κύτταρα
Αναιµία στην τρίτη ηλικία ιερεύνηση και θεραπεία. ρ Νίκη Βυρίδη MD PhD Κλινική Βυρίδη
 Αναιµία στην τρίτη ηλικία ιερεύνηση και θεραπεία ρ Νίκη Βυρίδη MD PhD Κλινική Βυρίδη Συχνότητα Η αναιµία αποτελεί συχνό εύρηµα στους ηλικιωµένους και η επίπτωσή της αυξάνεται µε την ηλικία. Ωστόσο δεν
Αναιµία στην τρίτη ηλικία ιερεύνηση και θεραπεία ρ Νίκη Βυρίδη MD PhD Κλινική Βυρίδη Συχνότητα Η αναιµία αποτελεί συχνό εύρηµα στους ηλικιωµένους και η επίπτωσή της αυξάνεται µε την ηλικία. Ωστόσο δεν
ΟΡΘΟΧΡΩΜΕΣΟΡΘΟΚΥΤΤΑΡΙΚΕΣ ΑΝΑΙΜΙΕΣ. ΑΗΔΟΝΟΠΟΥΛΟΣ ΣΤΥΛΙΑΝΟΣ Διευθυντής Αιματολογικού Εργαστηρίου Γ.Ν.Α. «Ο Ευαγγελισμός»
 ΟΡΘΟΧΡΩΜΕΣΟΡΘΟΚΥΤΤΑΡΙΚΕΣ ΑΝΑΙΜΙΕΣ ΑΗΔΟΝΟΠΟΥΛΟΣ ΣΤΥΛΙΑΝΟΣ Διευθυντής Αιματολογικού Εργαστηρίου Γ.Ν.Α. «Ο Ευαγγελισμός» ΤΑΞΙΝΟΜΗΣΗ ΑΝΑΙΜΙΩΝ ΣΥΣΤΗΜΑΤΑ ΤΑΞΙΝΟΜΗΣΗΣ ΚΛΙΝΙΚΗ ΤΑΞΙΝΟΜΗΣΗ ΑΙΤΙΟΛΟΓΙΚΗ ΤΑΞΙΝΟΜΗΣΗ
ΟΡΘΟΧΡΩΜΕΣΟΡΘΟΚΥΤΤΑΡΙΚΕΣ ΑΝΑΙΜΙΕΣ ΑΗΔΟΝΟΠΟΥΛΟΣ ΣΤΥΛΙΑΝΟΣ Διευθυντής Αιματολογικού Εργαστηρίου Γ.Ν.Α. «Ο Ευαγγελισμός» ΤΑΞΙΝΟΜΗΣΗ ΑΝΑΙΜΙΩΝ ΣΥΣΤΗΜΑΤΑ ΤΑΞΙΝΟΜΗΣΗΣ ΚΛΙΝΙΚΗ ΤΑΞΙΝΟΜΗΣΗ ΑΙΤΙΟΛΟΓΙΚΗ ΤΑΞΙΝΟΜΗΣΗ
Η ΝΕΑ ΤΑΞΙΝΟΜΗΣΗ ΤΗΣ WHO
 ΤΑΞΙΝΟΜΗΣΗ ΟΞΕΙΩΝ ΛΕΥΧΑΙΜΙΩΝ Η ΝΕΑ ΤΑΞΙΝΟΜΗΣΗ ΤΗΣ WHO Μαρία Γ. Βάγια Αιματολόγος, 401 ΓΣΝΑ Μαρία Ν. Παγώνη Αιματολόγος Αιματολογική - Λεμφωμάτων Κλινική και ΜΜΜΟ ΓΝΑ «ο Ευαγγελισμός» Ιωάννινα, 13 Σεπτεμβρίου
ΤΑΞΙΝΟΜΗΣΗ ΟΞΕΙΩΝ ΛΕΥΧΑΙΜΙΩΝ Η ΝΕΑ ΤΑΞΙΝΟΜΗΣΗ ΤΗΣ WHO Μαρία Γ. Βάγια Αιματολόγος, 401 ΓΣΝΑ Μαρία Ν. Παγώνη Αιματολόγος Αιματολογική - Λεμφωμάτων Κλινική και ΜΜΜΟ ΓΝΑ «ο Ευαγγελισμός» Ιωάννινα, 13 Σεπτεμβρίου
Νόρα Βύνιου Αναπληρώτρια Καθηγήτρια Αιματολογίας ΜΥΕΛΟΫΠΕΡΠΛΑΣΤΙΚΑ ΝΟΣΗΜΑΤΑ
 Νόρα Βύνιου Αναπληρώτρια Καθηγήτρια Αιματολογίας ΜΥΕΛΟΫΠΕΡΠΛΑΣΤΙΚΑ ΝΟΣΗΜΑΤΑ ΤΑΞΙΝΟΜΗΣΗ Μυελοϋπερπλαστικά νοσήματα (MΥΝ) Χρόνια Μυελογενής Λευχαιμία (ΧΜΛ), BCR-ABL1 + Χρόνια Ουδετεροφιλική Λευχαιμία (ΧΟΛ)
Νόρα Βύνιου Αναπληρώτρια Καθηγήτρια Αιματολογίας ΜΥΕΛΟΫΠΕΡΠΛΑΣΤΙΚΑ ΝΟΣΗΜΑΤΑ ΤΑΞΙΝΟΜΗΣΗ Μυελοϋπερπλαστικά νοσήματα (MΥΝ) Χρόνια Μυελογενής Λευχαιμία (ΧΜΛ), BCR-ABL1 + Χρόνια Ουδετεροφιλική Λευχαιμία (ΧΟΛ)
ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΑ ΣΥΝΔΡΟΜΑ
 ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΑ ΣΥΝΔΡΟΜΑ 1 ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΑ ΣΥΝΔΡΟΜΑ ΕΝΗΜΕΡΩΤΙΚΟ ΦΥΛΛΑΔΙΟ ΓΙΑ ΤΟΥΣ ΑΣΘΕΝΕΙΣ Έκδοση του IΔPYMAΤΟΣ EΛΛHNIKHΣ AIMATOΛOΓIKHΣ ETAIPEIAΣ Οκτώβριος 2016 2η Έκδοση ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΑ ΣΥΝΔΡΟΜΑ 1
ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΑ ΣΥΝΔΡΟΜΑ 1 ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΑ ΣΥΝΔΡΟΜΑ ΕΝΗΜΕΡΩΤΙΚΟ ΦΥΛΛΑΔΙΟ ΓΙΑ ΤΟΥΣ ΑΣΘΕΝΕΙΣ Έκδοση του IΔPYMAΤΟΣ EΛΛHNIKHΣ AIMATOΛOΓIKHΣ ETAIPEIAΣ Οκτώβριος 2016 2η Έκδοση ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΑ ΣΥΝΔΡΟΜΑ 1
Αιματολογικό Τμήμα Παθολογικής Κλινικής Πανεπιστημίου Πατρών Αιματολογική Κλινική Πανεπιστημίου Ιωαννίνων ΑΙΜΑΤΟΛΟΓΙΑΣ. στην αιματολογική διάγνωση
 Αιματολογικό Τμήμα Παθολογικής Κλινικής Πανεπιστημίου Πατρών Αιματολογική Κλινική Πανεπιστημίου Ιωαννίνων ΑΙΜΑΤΟΛΟΓΙΑΣ στην αιματολογική διάγνωση 21-23 ΣΕΠΤ. 2012 ΠΡΟΓΡΑΜΜΑ Θα χορηγηθούν 9 Μόρια Συνεχιζόμενης
Αιματολογικό Τμήμα Παθολογικής Κλινικής Πανεπιστημίου Πατρών Αιματολογική Κλινική Πανεπιστημίου Ιωαννίνων ΑΙΜΑΤΟΛΟΓΙΑΣ στην αιματολογική διάγνωση 21-23 ΣΕΠΤ. 2012 ΠΡΟΓΡΑΜΜΑ Θα χορηγηθούν 9 Μόρια Συνεχιζόμενης
Κατανόηση των Μυελοδυσπλαστικών Συνδρόμων: Εγχειρίδιο Ασθενούς
 GREEK Κατανόηση των Μυελοδυσπλαστικών Συνδρόμων: Εγχειρίδιο Ασθενούς Έκτη έκδοση Ίδρυμα Μυελοδυσπλαστικών Συνδρόμων Εκδόθηκε από το Ίδρυμα Μυελοδυσπλαστικών Συνδρόμων. Κατανόηση των Μυελοδυσπλαστικών Συνδρόμων:
GREEK Κατανόηση των Μυελοδυσπλαστικών Συνδρόμων: Εγχειρίδιο Ασθενούς Έκτη έκδοση Ίδρυμα Μυελοδυσπλαστικών Συνδρόμων Εκδόθηκε από το Ίδρυμα Μυελοδυσπλαστικών Συνδρόμων. Κατανόηση των Μυελοδυσπλαστικών Συνδρόμων:
ΛΕΥΧΑΙΜΙΕΣ ΕΙΣAΓΩΓΙΚΗ ΕΝΗΜΕΡΩΣΗ ΓΙΑ ΤΟ ΜΑΘΗΜΑ
 ΛΕΥΧΑΙΜΙΕΣ ΕΙΣAΓΩΓΙΚΗ ΕΝΗΜΕΡΩΣΗ ΓΙΑ ΤΟ ΜΑΘΗΜΑ 2 διδάσκοντες Υπεύθυνος Μαθήματος: Ευάγγελος Μπριασούλης Διδάσκοντες: Ευάγγελος Μπριασούλης Ελένη Καψάλη Ελευθερία Χατζημιχαήλ Γιώργος Βαρθολομάτος Αγγελική
ΛΕΥΧΑΙΜΙΕΣ ΕΙΣAΓΩΓΙΚΗ ΕΝΗΜΕΡΩΣΗ ΓΙΑ ΤΟ ΜΑΘΗΜΑ 2 διδάσκοντες Υπεύθυνος Μαθήματος: Ευάγγελος Μπριασούλης Διδάσκοντες: Ευάγγελος Μπριασούλης Ελένη Καψάλη Ελευθερία Χατζημιχαήλ Γιώργος Βαρθολομάτος Αγγελική
ΟΞΕΙΕΣ ΛΕΥΧΑΙΜΙΕΣ. Π.Παρασκευοπούλου
 ΟΞΕΙΕΣ ΛΕΥΧΑΙΜΙΕΣ Π.Παρασκευοπούλου Λευχαιμία Υπέρμετρος - ανεξέλεγκτος πολλαπλασιασμός άωρων προβαθμίδων (μυελικής ή λεμφικής) προερχομένων από νεοπλασματικά εκτραπέν μητρικό κύτταρο και απώλεια ικανότητος
ΟΞΕΙΕΣ ΛΕΥΧΑΙΜΙΕΣ Π.Παρασκευοπούλου Λευχαιμία Υπέρμετρος - ανεξέλεγκτος πολλαπλασιασμός άωρων προβαθμίδων (μυελικής ή λεμφικής) προερχομένων από νεοπλασματικά εκτραπέν μητρικό κύτταρο και απώλεια ικανότητος
Μυελοδυσπλαστικά Σύνδρομα (ΜΔΣ)
 Μυελοδυσπλαστικά Σύνδρομα (ΜΔΣ) Ευγενία Βερίγου Πανεπιστήμιο Πατρών Γ' Μέρος Βασικής Εκπαίδευσης στην Κυτταρομετρία Κυτταρομετρία Ροής και Aιματολογία ΜΔΣ- κλινική Δχ κ Πχ κατηγοριοποίηση και η σημασία
Μυελοδυσπλαστικά Σύνδρομα (ΜΔΣ) Ευγενία Βερίγου Πανεπιστήμιο Πατρών Γ' Μέρος Βασικής Εκπαίδευσης στην Κυτταρομετρία Κυτταρομετρία Ροής και Aιματολογία ΜΔΣ- κλινική Δχ κ Πχ κατηγοριοποίηση και η σημασία
Αλλογενής Μεταµόσχευση Αρχέγονων Αιµοποιητικών Κυττάρων:βασικές αρχές, ενδείξεις και διαδικασία. Επιλεγόµενο Μάθηµα Αιµατολογίας
 Αλλογενής Μεταµόσχευση Αρχέγονων Αιµοποιητικών Κυττάρων:βασικές αρχές, ενδείξεις και διαδικασία Επιλεγόµενο Μάθηµα Αιµατολογίας Βασικές αρχές Η µεταµόσχευση αρχέγονων αιµοποιητικών κυττάρων αποτελεί σηµαντική
Αλλογενής Μεταµόσχευση Αρχέγονων Αιµοποιητικών Κυττάρων:βασικές αρχές, ενδείξεις και διαδικασία Επιλεγόµενο Μάθηµα Αιµατολογίας Βασικές αρχές Η µεταµόσχευση αρχέγονων αιµοποιητικών κυττάρων αποτελεί σηµαντική
ΔΙΕΡΕΥΝΗΣΗ ΤΩΝ ΠΑΡΑΜΕΤΡΩΝ ΠΟΥ ΣΧΕΤΙΖΟΝΤΑΙ ΜΕ ΤΗΝ ΤΕΛΟΜΕΡΑΣΗ ΣΕ ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΑ ΣΥΝΔΡΟΜΑ
 ΑΡΙΣΤΟΤΕΛΕΙΟ ΠΑΝΕΠΙΣΤΗΜΙΟ ΘΕΣΣΑΛΟΝΙΚΗΣ ΙΑΤΡΙΚΗ ΣΧΟΛΗ ΤΟΜΕΑΣ ΑΝΑΤΟΜΙΚΗΣ ΚΑΙ ΠΑΘΟΛΟΓΙΚΗΣ ΑΝΑΤΟΜΙΚΗΣ ΕΡΓΑΣΤΗΡΙΟ ΓΕΝΙΚΗΣ ΠΑΘΟΛΟΓΙΑΣ ΚΑΙ ΠΑΘΟΛΟΓΙΚΗΣ ΑΝΑΤΟΜΙΚΗΣ ΔΙΕΥΘΥΝΤΗΣ: KAΘΗΓΗΤΗΣ ΓΕΩΡΓΙΟΣ ΚΑΡΚΑΒΕΛΑΣ ΠΑΝΕΠ.
ΑΡΙΣΤΟΤΕΛΕΙΟ ΠΑΝΕΠΙΣΤΗΜΙΟ ΘΕΣΣΑΛΟΝΙΚΗΣ ΙΑΤΡΙΚΗ ΣΧΟΛΗ ΤΟΜΕΑΣ ΑΝΑΤΟΜΙΚΗΣ ΚΑΙ ΠΑΘΟΛΟΓΙΚΗΣ ΑΝΑΤΟΜΙΚΗΣ ΕΡΓΑΣΤΗΡΙΟ ΓΕΝΙΚΗΣ ΠΑΘΟΛΟΓΙΑΣ ΚΑΙ ΠΑΘΟΛΟΓΙΚΗΣ ΑΝΑΤΟΜΙΚΗΣ ΔΙΕΥΘΥΝΤΗΣ: KAΘΗΓΗΤΗΣ ΓΕΩΡΓΙΟΣ ΚΑΡΚΑΒΕΛΑΣ ΠΑΝΕΠ.
Ενότητα 2013: Μυελοδυσπλαστικά Σύνδρομα
 Κλινικοεργαστηριακή Εκπαίδευση στην Αιματολογία Ενότητα 2013: Μυελοδυσπλαστικά Σύνδρομα 27-28 Σεπτεμβρίου 2013 Διοργάνωση Ίδρυμα Ελληνικής Αιματολογικής Εταιρείας και Αιματολογική Κλινική Ιατρικής Σχολής
Κλινικοεργαστηριακή Εκπαίδευση στην Αιματολογία Ενότητα 2013: Μυελοδυσπλαστικά Σύνδρομα 27-28 Σεπτεμβρίου 2013 Διοργάνωση Ίδρυμα Ελληνικής Αιματολογικής Εταιρείας και Αιματολογική Κλινική Ιατρικής Σχολής
ΜΙΚΡΟΒΙΟΛΟΓΙΚΟ ΤΜΗΜΑ Π.Γ.Ν.Θ.ΑΧΕΠΑ ΙΑΤΡΟΣ ΒΙΟΠΑΘΟΛΟΓΟΣ ΑΡΤΕΜΙΣ ΚΟΛΥΝΟΥ
 ΜΙΚΡΟΒΙΟΛΟΓΙΚΟ ΤΜΗΜΑ Π.Γ.Ν.Θ.ΑΧΕΠΑ ΙΑΤΡΟΣ ΒΙΟΠΑΘΟΛΟΓΟΣ ΑΡΤΕΜΙΣ ΚΟΛΥΝΟΥ Τα λεμφοκύτταρα προέρχονται από την λεμφική σειρά, ενώ τα μονοπύρηνα, τα πολυμορφοπύρηνα λευκοκύτταρα (κοκκιοκύτταρα) και τα βασεόφιλα
ΜΙΚΡΟΒΙΟΛΟΓΙΚΟ ΤΜΗΜΑ Π.Γ.Ν.Θ.ΑΧΕΠΑ ΙΑΤΡΟΣ ΒΙΟΠΑΘΟΛΟΓΟΣ ΑΡΤΕΜΙΣ ΚΟΛΥΝΟΥ Τα λεμφοκύτταρα προέρχονται από την λεμφική σειρά, ενώ τα μονοπύρηνα, τα πολυμορφοπύρηνα λευκοκύτταρα (κοκκιοκύτταρα) και τα βασεόφιλα
ΑΡΙΆΔΝΗ ΟΜΆΔΑ ΥΠΟΣΤΉΡΙΞΗΣ ΑΣΘΕΝΏΝ ΜΕ ΧΛΛ. Εισαγωγή στην αιματολογία
 ΑΡΙΆΔΝΗ ΟΜΆΔΑ ΥΠΟΣΤΉΡΙΞΗΣ ΑΣΘΕΝΏΝ ΜΕ ΧΛΛ Εισαγωγή στην αιματολογία Αιματολογία Κλινική και εργαστηριακή Διαγνωστική και θεραπευτική Αυτόνομη και συνεργατική Αίμα-Λειτουργίες Μεταφορά οξυγόνου Απομάκρυνση
ΑΡΙΆΔΝΗ ΟΜΆΔΑ ΥΠΟΣΤΉΡΙΞΗΣ ΑΣΘΕΝΏΝ ΜΕ ΧΛΛ Εισαγωγή στην αιματολογία Αιματολογία Κλινική και εργαστηριακή Διαγνωστική και θεραπευτική Αυτόνομη και συνεργατική Αίμα-Λειτουργίες Μεταφορά οξυγόνου Απομάκρυνση
ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΑ ΣΥΝΔΡΟΜΑ. Απαρτιωμένη διδασκαλία στην Αιματολογία 2013
 ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΑ ΣΥΝΔΡΟΜΑ Απαρτιωμένη διδασκαλία στην Αιματολογία 2013 Βασικά ερωτήματα για τα μυελοδυσπλαστικά σύνδρομα Τι είναι τα μυελοδυσπλαστικά σύνδρομα? Πόσο συχνά είναι? Πως δημιουργούνται? Πως
ΜΥΕΛΟΔΥΣΠΛΑΣΤΙΚΑ ΣΥΝΔΡΟΜΑ Απαρτιωμένη διδασκαλία στην Αιματολογία 2013 Βασικά ερωτήματα για τα μυελοδυσπλαστικά σύνδρομα Τι είναι τα μυελοδυσπλαστικά σύνδρομα? Πόσο συχνά είναι? Πως δημιουργούνται? Πως
Ενότητα 2017: Οξεία Μυελογενής Λευχαιμία
 Κλινικοεργαστηριακή Εκπαίδευση στην Αιματολογία Ενότητα 2017: Οξεία Μυελογενής Λευχαιμία 15-16 Σεπτεμβρίου 2017 Διοργάνωση Ίδρυμα Ελληνικής Αιματολογικής Εταιρείας Αιματολογική Κλινική Ιατρικής Σχολής
Κλινικοεργαστηριακή Εκπαίδευση στην Αιματολογία Ενότητα 2017: Οξεία Μυελογενής Λευχαιμία 15-16 Σεπτεμβρίου 2017 Διοργάνωση Ίδρυμα Ελληνικής Αιματολογικής Εταιρείας Αιματολογική Κλινική Ιατρικής Σχολής
ΑΠΛΑΣΤΙΚΗ ΑΝΑΙΜΙΑ 1 ΑΠΛΑΣΤΙΚΗ ΑΝΑΙΜΙΑ ΕΝΗΜΕΡΩΤΙΚΟ ΦΥΛΛΑΔΙΟ ΓΙΑ ΤΟΥΣ ΑΣΘΕΝΕΙΣ. Έκδοση του IΔPYMAΤΟΣ EΛΛHNIKHΣ AIMATOΛOΓIKHΣ ETAIPEIAΣ
 ΑΠΛΑΣΤΙΚΗ ΑΝΑΙΜΙΑ 1 ΑΠΛΑΣΤΙΚΗ ΑΝΑΙΜΙΑ ΕΝΗΜΕΡΩΤΙΚΟ ΦΥΛΛΑΔΙΟ ΓΙΑ ΤΟΥΣ ΑΣΘΕΝΕΙΣ Έκδοση του IΔPYMAΤΟΣ EΛΛHNIKHΣ AIMATOΛOΓIKHΣ ETAIPEIAΣ Οκτώβριος 2016 ΑΠΛΑΣΤΙΚΗ ΑΝΑΙΜΙΑ 1 Πρόλογος Το Ίδρυμα της Ελληνικής Αιματολογικής
ΑΠΛΑΣΤΙΚΗ ΑΝΑΙΜΙΑ 1 ΑΠΛΑΣΤΙΚΗ ΑΝΑΙΜΙΑ ΕΝΗΜΕΡΩΤΙΚΟ ΦΥΛΛΑΔΙΟ ΓΙΑ ΤΟΥΣ ΑΣΘΕΝΕΙΣ Έκδοση του IΔPYMAΤΟΣ EΛΛHNIKHΣ AIMATOΛOΓIKHΣ ETAIPEIAΣ Οκτώβριος 2016 ΑΠΛΑΣΤΙΚΗ ΑΝΑΙΜΙΑ 1 Πρόλογος Το Ίδρυμα της Ελληνικής Αιματολογικής
ΚΕΦΑΛΑΙΟ 6 Μυελοδυσπλαστικά Σύνδρομα
 ΚΕΦΑΛΑΙΟ 6 Μυελοδυσπλαστικά Σύνδρομα Περιεχόμενα ΜΕΡΟΣ ΠΡΩΤΟ. ΒΑΣΙΚΕΣ ΠΛΗΡΟΦΟΡΙΕΣ Σύνοψη. Εξέλιξη Πρόγνωση Εισαγωγή Θεραπευτική αντιμετώπιση Συχνότητα ΜΕΡΟΣ ΔΕΥΤΕΡΟ. ΣΥΜΠΛΗΡΩΜΑΤΙΚΕΣ ΠΛΗΡΟΦΟΡΙΕΣ Αιτιολογία
ΚΕΦΑΛΑΙΟ 6 Μυελοδυσπλαστικά Σύνδρομα Περιεχόμενα ΜΕΡΟΣ ΠΡΩΤΟ. ΒΑΣΙΚΕΣ ΠΛΗΡΟΦΟΡΙΕΣ Σύνοψη. Εξέλιξη Πρόγνωση Εισαγωγή Θεραπευτική αντιμετώπιση Συχνότητα ΜΕΡΟΣ ΔΕΥΤΕΡΟ. ΣΥΜΠΛΗΡΩΜΑΤΙΚΕΣ ΠΛΗΡΟΦΟΡΙΕΣ Αιτιολογία
Διαγνωστική προσέγγιση ασθενούς με ποσοτικές διαταραχές αιμοπεταλίων- Θρομβοκυττάρωση
 Διαγνωστική προσέγγιση ασθενούς με ποσοτικές διαταραχές αιμοπεταλίων- Θρομβοκυττάρωση Διαγνωστική προσέγγιση ασθενούς με θρομβοκυττάρωση Εισαγωγή Αριθμός ΑΜΠ 450x10 9 /L γενικά αποδεκτός ως θρομβοκυττάρωση
Διαγνωστική προσέγγιση ασθενούς με ποσοτικές διαταραχές αιμοπεταλίων- Θρομβοκυττάρωση Διαγνωστική προσέγγιση ασθενούς με θρομβοκυττάρωση Εισαγωγή Αριθμός ΑΜΠ 450x10 9 /L γενικά αποδεκτός ως θρομβοκυττάρωση
Θεραπεία ασθενών με Ενδιαμέσου-2/Υψηλού κινδύνου ΜΔΣ. Ιωάννα Σακελλάρη Μονάδα Μεταμόσχευσης
 Θεραπεία ασθενών με Ενδιαμέσου-2/Υψηλού κινδύνου ΜΔΣ Ιωάννα Σακελλάρη Μονάδα Μεταμόσχευσης Ιωάννα Σακελλάρη Μονάδα Μεταμόσχευσης Γ.ΠΑΠΑΝΙΚΟΛΑΟΥ Γ.ΠΑΠΑΝΙΚΟΛΑΟΥ No conflicts of interest WHO 2008 περιορισμοί
Θεραπεία ασθενών με Ενδιαμέσου-2/Υψηλού κινδύνου ΜΔΣ Ιωάννα Σακελλάρη Μονάδα Μεταμόσχευσης Ιωάννα Σακελλάρη Μονάδα Μεταμόσχευσης Γ.ΠΑΠΑΝΙΚΟΛΑΟΥ Γ.ΠΑΠΑΝΙΚΟΛΑΟΥ No conflicts of interest WHO 2008 περιορισμοί
Significance of cytogenetics in AML with emphasis on monosomal karyotype
 Significance of cytogenetics in AML with emphasis on monosomal karyotype Μάθημα επιλογής: Λευχαιμίες Παπαγιαννοπούλου Οφηλία Παππά Τατιανή Περιστατικό Γυναίκα, 56 ετών Διάρροια, πυρετός εισαγωγή σε νοσοκομείο
Significance of cytogenetics in AML with emphasis on monosomal karyotype Μάθημα επιλογής: Λευχαιμίες Παπαγιαννοπούλου Οφηλία Παππά Τατιανή Περιστατικό Γυναίκα, 56 ετών Διάρροια, πυρετός εισαγωγή σε νοσοκομείο
ΑΣΘΕΝΗΣ ΜΕ ΠΑΓΚΥΤΤΑΡΟΠΕΝΙΑ ΚΑΙ ΠΥΡΕΤΟ. Απαρτιωμένη διδασκαλία στην Αιματολογία 2014
 ΑΣΘΕΝΗΣ ΜΕ ΠΑΓΚΥΤΤΑΡΟΠΕΝΙΑ ΚΑΙ ΠΥΡΕΤΟ Απαρτιωμένη διδασκαλία στην Αιματολογία 2014 Ιστορικά ασθενών με σύνδρομα μυελικής ανεπάρκειας 1 ο ιστορικό: Ανδρας 65 ετών με ήπιο σακχαρώδη διαβήτη από 5-ετίας παρουσιάζει
ΑΣΘΕΝΗΣ ΜΕ ΠΑΓΚΥΤΤΑΡΟΠΕΝΙΑ ΚΑΙ ΠΥΡΕΤΟ Απαρτιωμένη διδασκαλία στην Αιματολογία 2014 Ιστορικά ασθενών με σύνδρομα μυελικής ανεπάρκειας 1 ο ιστορικό: Ανδρας 65 ετών με ήπιο σακχαρώδη διαβήτη από 5-ετίας παρουσιάζει
Συστηματικός ερυθηματώδης λύκος: το πρότυπο των αυτόάνοσων ρευματικών νοσημάτων
 Συστηματικός ερυθηματώδης λύκος: το πρότυπο των αυτόάνοσων ρευματικών νοσημάτων Φ.Ν. Σκοπούλη Καθηγήτρια τον Χαροκόπειου Πανεπιστημίου Αθηνών συστηματικός ερυθηματώδης λύκος θεωρείται η κορωνίδα των αυτοάνοσων
Συστηματικός ερυθηματώδης λύκος: το πρότυπο των αυτόάνοσων ρευματικών νοσημάτων Φ.Ν. Σκοπούλη Καθηγήτρια τον Χαροκόπειου Πανεπιστημίου Αθηνών συστηματικός ερυθηματώδης λύκος θεωρείται η κορωνίδα των αυτοάνοσων
Παιδιά και νέοι με χρόνια προβλήματα υγείας και ειδικές ανάγκες. Σύγχρονες ιατρικές θεωρήσεις και ελληνική πραγματικότητα.
 Παιδιά και νέοι με χρόνια προβλήματα υγείας και ειδικές ανάγκες. Σύγχρονες ιατρικές θεωρήσεις και ελληνική πραγματικότητα. Μαρία Φωτουλάκη Επίκουρη καθηγήτρια Παιδιατρικής-Παιδιατρικής Γαστρεντερολογίας
Παιδιά και νέοι με χρόνια προβλήματα υγείας και ειδικές ανάγκες. Σύγχρονες ιατρικές θεωρήσεις και ελληνική πραγματικότητα. Μαρία Φωτουλάκη Επίκουρη καθηγήτρια Παιδιατρικής-Παιδιατρικής Γαστρεντερολογίας
Γενική αίµατος. Καταµέτρηση των έµµορφων στοιχείων του αίµατος
 Γενική αίµατος Αθανασία Μουζάκη, Καθηγήτρια Εργαστηριακής Αιµατολογίας-Αιµοδοσίας, Εργαστήριο Αιµατολογίας, Αιµατολογικό Τµήµα, Παθολογική Κλινική, Τµήµα Ιατρικής, Παν/ο Πατρών Γενική αίµατος Καταµέτρηση
Γενική αίµατος Αθανασία Μουζάκη, Καθηγήτρια Εργαστηριακής Αιµατολογίας-Αιµοδοσίας, Εργαστήριο Αιµατολογίας, Αιµατολογικό Τµήµα, Παθολογική Κλινική, Τµήµα Ιατρικής, Παν/ο Πατρών Γενική αίµατος Καταµέτρηση
Επιστημονικό Πρόγραμμα
 Επιστημονικό Πρόγραμμα 19 Π α ρ α σ κ ε υ ή Μαΐου 2017 13.00-13.30 Εγγραφές 13.30-14.30 Στρογγυλό Τραπέζι Χρόνια λεμφογενής λευχαιμία Προεδρείο: Ι. Κοτσιανίδης Νεότεροι προγνωστικοί και προβλεπτικοί παράγοντες
Επιστημονικό Πρόγραμμα 19 Π α ρ α σ κ ε υ ή Μαΐου 2017 13.00-13.30 Εγγραφές 13.30-14.30 Στρογγυλό Τραπέζι Χρόνια λεμφογενής λευχαιμία Προεδρείο: Ι. Κοτσιανίδης Νεότεροι προγνωστικοί και προβλεπτικοί παράγοντες
Ενότητα 2015: Μυελοϋπερπλαστικά σύνδρομα και καταστάσεις που τα μιμούνται
 Κλινικοεργαστηριακή Εκπαίδευση στην Αιματολογία Ενότητα 2015: Μυελοϋπερπλαστικά σύνδρομα και καταστάσεις που τα μιμούνται 11-12 Σεπτεμβρίου 2015 Διοργάνωση Ίδρυμα Ελληνικής Αιματολογικής Εταιρείας και
Κλινικοεργαστηριακή Εκπαίδευση στην Αιματολογία Ενότητα 2015: Μυελοϋπερπλαστικά σύνδρομα και καταστάσεις που τα μιμούνται 11-12 Σεπτεμβρίου 2015 Διοργάνωση Ίδρυμα Ελληνικής Αιματολογικής Εταιρείας και
Κυτταρογενετική και μοριακή γενετική επίκτητων διαταραχών
 ΙΠΤ-Α ΕΡΓΑΣΤΗΡΙΟ ΥΓΕΙΟΦΥΣΙΚΗΣ & ΠΕΡΙΒΑΛΛΟΝΤΙΚΗΣ ΥΓΕΙΑΣ ΕΠΙΠΤΩΣΕΙΣ ΓΟΝΟΤΟΞΙΚΩΝ ΕΚΘΕΣΕΩΝ ΣΤΗΝ ΥΓΕΙΑ Κυτταρογενετική και μοριακή γενετική επίκτητων διαταραχών ρ Κωνσταντίνα Σαμπάνη Ερευνήτρια Α 1 ΒΙΟΛΟΓΙΚΕΣ
ΙΠΤ-Α ΕΡΓΑΣΤΗΡΙΟ ΥΓΕΙΟΦΥΣΙΚΗΣ & ΠΕΡΙΒΑΛΛΟΝΤΙΚΗΣ ΥΓΕΙΑΣ ΕΠΙΠΤΩΣΕΙΣ ΓΟΝΟΤΟΞΙΚΩΝ ΕΚΘΕΣΕΩΝ ΣΤΗΝ ΥΓΕΙΑ Κυτταρογενετική και μοριακή γενετική επίκτητων διαταραχών ρ Κωνσταντίνα Σαμπάνη Ερευνήτρια Α 1 ΒΙΟΛΟΓΙΚΕΣ
Γνωρίζετε για το αίμα σας
 Σκοπός του φυλλαδίου δεν είναι να αντικαταστήσει τις συμβουλές του γιατρού σας, ο οποίος σας εξέτασε και διέγνωσε την πάθησή σας. Μη διστάσετε να ρωτήσετε το γιατρό ή νοσηλευτή σας για ο,τιδήποτε που τυγχάνει
Σκοπός του φυλλαδίου δεν είναι να αντικαταστήσει τις συμβουλές του γιατρού σας, ο οποίος σας εξέτασε και διέγνωσε την πάθησή σας. Μη διστάσετε να ρωτήσετε το γιατρό ή νοσηλευτή σας για ο,τιδήποτε που τυγχάνει
Ανθεκτική αναιμία με δακτυλιοειδείς σιδηροβλάστες και θρομβοκυττάρωση. Βασιλική Παππά Πανεπιστημιακό Γενικό Νοσοκομείο Αττικόν
 Ανθεκτική αναιμία με δακτυλιοειδείς σιδηροβλάστες και θρομβοκυττάρωση Βασιλική Παππά Πανεπιστημιακό Γενικό Νοσοκομείο Αττικόν Ανθεκτική αναιμία με δακτυλιοειδείς σιδηροβλάστες και θρομβοκυττάρωση(rars-t)
Ανθεκτική αναιμία με δακτυλιοειδείς σιδηροβλάστες και θρομβοκυττάρωση Βασιλική Παππά Πανεπιστημιακό Γενικό Νοσοκομείο Αττικόν Ανθεκτική αναιμία με δακτυλιοειδείς σιδηροβλάστες και θρομβοκυττάρωση(rars-t)
ΠΡΟΣΚΛΗΣΗ ΕΚ ΗΛΩΣΗΣ ΕΝ ΙΑΦΕΡΟΝΤΟΣ ΓΙΑ ΥΠΟΒΟΛΗ ΠΡΟΤΑΣΗΣ ΠΡΟΣ ΣΥΝΑΨΗ ΣΥΜΒΑΣΕΩΝ ΜΙΣΘΩΣΗΣ ΕΡΓΟΥ Ι ΙΩΤΙΚΟΥ ΙΚΑΙΟΥ
 ΠΑΝΕΠΙΣΤΗΜΙΟ ΚΡΗΤΗΣ ΕΙ ΙΚΟΣ ΛΟΓΑΡΙΑΣΜΟΣ ΓΡΑΜΜΑΤΕΙΑ ΑΝΑΡΤΗΤΕΑ ΣΤΟ ΙΑ ΙΚΤΥΟ Ηράκλειο 05-11-2012 Αριθµ.Πρωτ.:8400 ΠΡΟΣΚΛΗΣΗ ΕΚ ΗΛΩΣΗΣ ΕΝ ΙΑΦΕΡΟΝΤΟΣ ΓΙΑ ΥΠΟΒΟΛΗ ΠΡΟΤΑΣΗΣ ΠΡΟΣ ΣΥΝΑΨΗ ΣΥΜΒΑΣΕΩΝ ΜΙΣΘΩΣΗΣ ΕΡΓΟΥ
ΠΑΝΕΠΙΣΤΗΜΙΟ ΚΡΗΤΗΣ ΕΙ ΙΚΟΣ ΛΟΓΑΡΙΑΣΜΟΣ ΓΡΑΜΜΑΤΕΙΑ ΑΝΑΡΤΗΤΕΑ ΣΤΟ ΙΑ ΙΚΤΥΟ Ηράκλειο 05-11-2012 Αριθµ.Πρωτ.:8400 ΠΡΟΣΚΛΗΣΗ ΕΚ ΗΛΩΣΗΣ ΕΝ ΙΑΦΕΡΟΝΤΟΣ ΓΙΑ ΥΠΟΒΟΛΗ ΠΡΟΤΑΣΗΣ ΠΡΟΣ ΣΥΝΑΨΗ ΣΥΜΒΑΣΕΩΝ ΜΙΣΘΩΣΗΣ ΕΡΓΟΥ
ΘΕΜΑΤΑ ΠΑΝΕΛΛΑΔΙΚΩΝ ΕΞΕΤΑΣΕΩΝ ΕΠΑΛ ΜΑΘΗΜΑ: ΑΙΜΑΤΟΛΟΓΙΑ
 ΘΕΜΑΤΑ ΠΑΝΕΛΛΑΔΙΚΩΝ ΕΞΕΤΑΣΕΩΝ ΕΠΑΛ ΜΑΘΗΜΑ: ΑΙΜΑΤΟΛΟΓΙΑ ΑΡΧΗ 1ΗΣ ΣΕΛΙ ΑΣ ΠΑΝΕΛΛΑ ΙΚΕΣ ΕΞΕΤΑΣΕΙΣ ΗΜΕΡΗΣΙΩΝ ΕΠΑΓΓΕΛΜΑΤΙΚΩΝ ΛΥΚΕΙΩΝ (ΟΜΑ Α Α ) ΚΑΙ ΜΑΘΗΜΑΤΩΝ ΕΙ ΙΚΟΤΗΤΑΣ ΗΜΕΡΗΣΙΩΝ ΕΠΑΓΓΕΛΜΑΤΙΚΩΝ ΛΥΚΕΙΩΝ (ΟΜΑ
ΘΕΜΑΤΑ ΠΑΝΕΛΛΑΔΙΚΩΝ ΕΞΕΤΑΣΕΩΝ ΕΠΑΛ ΜΑΘΗΜΑ: ΑΙΜΑΤΟΛΟΓΙΑ ΑΡΧΗ 1ΗΣ ΣΕΛΙ ΑΣ ΠΑΝΕΛΛΑ ΙΚΕΣ ΕΞΕΤΑΣΕΙΣ ΗΜΕΡΗΣΙΩΝ ΕΠΑΓΓΕΛΜΑΤΙΚΩΝ ΛΥΚΕΙΩΝ (ΟΜΑ Α Α ) ΚΑΙ ΜΑΘΗΜΑΤΩΝ ΕΙ ΙΚΟΤΗΤΑΣ ΗΜΕΡΗΣΙΩΝ ΕΠΑΓΓΕΛΜΑΤΙΚΩΝ ΛΥΚΕΙΩΝ (ΟΜΑ
Acute promyelocy-c leukemia: where did we start, where are we now and the future
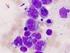 Acute promyelocy-c leukemia: where did we start, where are we now and the future Θεοδώρα Δημητρίου Μάθημα επιλογής «Λευχαιμίες» Blood Cancer Journal (2015) 5, e304 Οξεία προμυελοκυτταρική λευχαιμία (ΟΠΛ)
Acute promyelocy-c leukemia: where did we start, where are we now and the future Θεοδώρα Δημητρίου Μάθημα επιλογής «Λευχαιμίες» Blood Cancer Journal (2015) 5, e304 Οξεία προμυελοκυτταρική λευχαιμία (ΟΠΛ)
-Αναστολή της οργανικής σύνδεσης του ιωδίου που προσλαμβάνεται από το θυρεοειδή αδένα -Ανοσοκατασταλτική δράση με αποτέλεσμα τη μείωση της παραγωγής
 Άννα Ναξάκη Επιμελήτρια Α Γ Παθολογική Κλινική ΠΑΡΑΓΩΓΑ ΘΕΙΟΥΡΙΑΣ(ΠΡΟΠΥΛΟ ΚΑΙ ΜΕΘΥΛΟΘΕΙΟΥΡΑΚΙΛΗ) ΠΑΡΑΓΩΓΑ ΙΜΙΔΑΖΟΛΗΣ(ΚΑΡΒΙΜΑΖΟΛΗ ΚΑΙ ΘΕΙΑΜΑΖΟΛΗ) -Αναστολή της οργανικής σύνδεσης του ιωδίου που προσλαμβάνεται
Άννα Ναξάκη Επιμελήτρια Α Γ Παθολογική Κλινική ΠΑΡΑΓΩΓΑ ΘΕΙΟΥΡΙΑΣ(ΠΡΟΠΥΛΟ ΚΑΙ ΜΕΘΥΛΟΘΕΙΟΥΡΑΚΙΛΗ) ΠΑΡΑΓΩΓΑ ΙΜΙΔΑΖΟΛΗΣ(ΚΑΡΒΙΜΑΖΟΛΗ ΚΑΙ ΘΕΙΑΜΑΖΟΛΗ) -Αναστολή της οργανικής σύνδεσης του ιωδίου που προσλαμβάνεται
ΕΙΔΙΚΗ ΠΑΘΟΛΟΓΙΚΗ ΑΝΑΤΟΜΙΚΗ
 ΕΙΔΙΚΗ ΠΑΘΟΛΟΓΙΚΗ ΑΝΑΤΟΜΙΚΗ Εργαστήριο Γεν. Παθολογίας και Παθολογικής Ανατομικής Α.Π.Θ. 5o ΦΡΟΝΤΙΣΤΗΡΙΟ ΛΕΜΦΟΠΟΙΗΤΙΚΟ ΣΥΣΤΗΜΑ Διδάσκοντες: Αγγελική Χέβα Παθολογοανατόμος, ΠΓΝΘ «Γ. Παπανικολάου» Επιστημονικός
ΕΙΔΙΚΗ ΠΑΘΟΛΟΓΙΚΗ ΑΝΑΤΟΜΙΚΗ Εργαστήριο Γεν. Παθολογίας και Παθολογικής Ανατομικής Α.Π.Θ. 5o ΦΡΟΝΤΙΣΤΗΡΙΟ ΛΕΜΦΟΠΟΙΗΤΙΚΟ ΣΥΣΤΗΜΑ Διδάσκοντες: Αγγελική Χέβα Παθολογοανατόμος, ΠΓΝΘ «Γ. Παπανικολάου» Επιστημονικός
Μάθημα Βιολογίας: Βλαστοκύτταρα και η χρήση τους στη θεραπεία ασθενειών. Ζωή Σελά
 Μάθημα Βιολογίας: Βλαστοκύτταρα και η χρήση τους στη θεραπεία ασθενειών Ζωή Σελά Τα βλαστοκύτταρα είναι ένα νέο θεραπευτικό εργαλείο στην Ιατρική διαφορετικό από τα φάρμακα που μέχρι σήμερα είχαμε συνηθίσει.
Μάθημα Βιολογίας: Βλαστοκύτταρα και η χρήση τους στη θεραπεία ασθενειών Ζωή Σελά Τα βλαστοκύτταρα είναι ένα νέο θεραπευτικό εργαλείο στην Ιατρική διαφορετικό από τα φάρμακα που μέχρι σήμερα είχαμε συνηθίσει.
ΠΡΟΓΡΑΜΜΑ. Οξειών Λευχαιμιών & Μυελοϋπερπλαστικών Νεοπλασμάτων Μυελοδυσπλαστικών Συνδρόμων & Μυελικής Ανεπάρκειας Μεταμόσχευσης Αιμοποιητικών Κυττάρων
 ΕΛΛΗΝΙΚΗ ΑΙΜΑΤΟΛΟΓΙΚΗ ΕΤΑΙΡΕΙΑ ΕΠΙΣΤΗΜΟΝΙΚH ΕΚΔHΛΩΣΗ ΤΩΝ ΤΜΗΜΑΤΩΝ Οξειών Λευχαιμιών & Μυελοϋπερπλαστικών Νεοπλασμάτων Μυελοδυσπλαστικών Συνδρόμων & Μυελικής Ανεπάρκειας Μεταμόσχευσης Αιμοποιητικών Κυττάρων
ΕΛΛΗΝΙΚΗ ΑΙΜΑΤΟΛΟΓΙΚΗ ΕΤΑΙΡΕΙΑ ΕΠΙΣΤΗΜΟΝΙΚH ΕΚΔHΛΩΣΗ ΤΩΝ ΤΜΗΜΑΤΩΝ Οξειών Λευχαιμιών & Μυελοϋπερπλαστικών Νεοπλασμάτων Μυελοδυσπλαστικών Συνδρόμων & Μυελικής Ανεπάρκειας Μεταμόσχευσης Αιμοποιητικών Κυττάρων
Ενότητα 2011: Λεμφώματα
 Κλινικοεργαστηριακή Εκπαίδευση στην Αιματολογία Ενότητα 2011: Λεμφώματα 23-24 Σεπτεμβρίου 2011 Ηράκλειο, Κρήτη Διοργάνωση Ίδρυμα Ελληνικής Αιματολογικής Εταιρείας και Αιματολογική Κλινική Ιατρικής Σχολής
Κλινικοεργαστηριακή Εκπαίδευση στην Αιματολογία Ενότητα 2011: Λεμφώματα 23-24 Σεπτεμβρίου 2011 Ηράκλειο, Κρήτη Διοργάνωση Ίδρυμα Ελληνικής Αιματολογικής Εταιρείας και Αιματολογική Κλινική Ιατρικής Σχολής
ΕΑΡΙΝΟ ΣΧΟΛΕΙΟ ΑΙΜΑΤΟΛΟΓΙΑΣ
 ΠΡΟΓΡΑΜΜΑ ΕΑΡΙΝΟ ΣΧΟΛΕΙΟ ΑΙΜΑΤΟΛΟΓΙΑΣ ΤΟΥ ΙΔΡΥΜΑΤΟΣ Ε.Α.Ε. Η ΚΥΤΤΑΡΟΜΟΡΦΟΛΟΓΙΑ ΚΑΙ Ο ΑΝΟΣΟΦΑΙΝΟΤΥΠΟΣ ΣΤΗ ΔΙΑΓΝΩΣΤΙΚΗ ΠΡΟΣΕΓΓΙΣΗ ΑΙΜΑΤΟΛΟΓΙΚΩΝ ΝΟΣΗΜΑΤΩΝ 15-16 ΑΠΡΙΛΙΟΥ 2016 ΑLEXANDER BEACH HOTEL ΑΛΕΞΑΝΔΡΟΥΠΟΛΗ
ΠΡΟΓΡΑΜΜΑ ΕΑΡΙΝΟ ΣΧΟΛΕΙΟ ΑΙΜΑΤΟΛΟΓΙΑΣ ΤΟΥ ΙΔΡΥΜΑΤΟΣ Ε.Α.Ε. Η ΚΥΤΤΑΡΟΜΟΡΦΟΛΟΓΙΑ ΚΑΙ Ο ΑΝΟΣΟΦΑΙΝΟΤΥΠΟΣ ΣΤΗ ΔΙΑΓΝΩΣΤΙΚΗ ΠΡΟΣΕΓΓΙΣΗ ΑΙΜΑΤΟΛΟΓΙΚΩΝ ΝΟΣΗΜΑΤΩΝ 15-16 ΑΠΡΙΛΙΟΥ 2016 ΑLEXANDER BEACH HOTEL ΑΛΕΞΑΝΔΡΟΥΠΟΛΗ
Μήπως έχω Σκληρόδερµα;
 Μήπως έχω Σκληρόδερµα; Για να πληροφορηθώ µýëïò ôçò Σπάνιος ναι... Μόνος όχι Η Πανελλήνια Ένωση Σπανίων Παθήσεων (Π.Ε.Σ.ΠΑ) είναι ο μόνος φορέας, μη κερδοσκοπικό σωματείο, συλλόγων ασθενών σπανίων παθήσεων
Μήπως έχω Σκληρόδερµα; Για να πληροφορηθώ µýëïò ôçò Σπάνιος ναι... Μόνος όχι Η Πανελλήνια Ένωση Σπανίων Παθήσεων (Π.Ε.Σ.ΠΑ) είναι ο μόνος φορέας, μη κερδοσκοπικό σωματείο, συλλόγων ασθενών σπανίων παθήσεων
Παρουσίαση περιστατικού : Σοβαρού βαθμού αναιμία σε ασθενή 18 ετών
 Παρουσίαση περιστατικού : Σοβαρού βαθμού αναιμία σε ασθενή 18 ετών Αιματολογική Κλινική Λεμφωμάτων Μ.Μ.Μ.Ο. Γ.Ν.Α Ευαγγελισμός Απρίλιος 2018 Κουνατίδης ημήτρης Αιτία προσέλευσης Νεαρή ενήλικας 18 ετών
Παρουσίαση περιστατικού : Σοβαρού βαθμού αναιμία σε ασθενή 18 ετών Αιματολογική Κλινική Λεμφωμάτων Μ.Μ.Μ.Ο. Γ.Ν.Α Ευαγγελισμός Απρίλιος 2018 Κουνατίδης ημήτρης Αιτία προσέλευσης Νεαρή ενήλικας 18 ετών
Παράρτημα IV. Επιστημονικά πορίσματα
 Παράρτημα IV Επιστημονικά πορίσματα 1 Επιστημονικά πορίσματα Στις 10 Μαρτίου 2016, η Ευρωπαϊκή Επιτροπή πληροφορήθηκε ότι η Ανεξάρτητη Ομάδα Παρακολούθησης Δεδομένων Ασφαλείας παρατήρησε σε τρεις κλινικές
Παράρτημα IV Επιστημονικά πορίσματα 1 Επιστημονικά πορίσματα Στις 10 Μαρτίου 2016, η Ευρωπαϊκή Επιτροπή πληροφορήθηκε ότι η Ανεξάρτητη Ομάδα Παρακολούθησης Δεδομένων Ασφαλείας παρατήρησε σε τρεις κλινικές
Η ΕΜΠΕΙΡΙΑ ΤΗΣ ΚΑΤΑΓΡΑΦΗΣ ΑΠΟ ΤΗΝ ΠΛΕΥΡΑ ΤΟΥ ΚΑΤΑΓΡΑΦΕΑ
 Η ΕΜΠΕΙΡΙΑ ΤΗΣ ΚΑΤΑΓΡΑΦΗΣ ΑΠΟ ΤΗΝ ΠΛΕΥΡΑ ΤΟΥ ΚΑΤΑΓΡΑΦΕΑ ΚΑΤΑΓΡΑΦΕΙΣ Ε.Α.Ν Γ.Ν.Ν.Θ.Α «Η ΣΩΤΗΡΙΑ» ΚΩΝΣΤΑΝΤΙΝΑ ΜΠΡΟΥΠΗ ΕΠΙΣΚΕΠΤΡΙΑ ΥΓΕΙΑΣ ΓΕΡΑΣΙΜΟΣ ΜΕΤΑΞΑΣ ΝΟΣΗΛΕΥΤΗΣ ΠΕ 12/2/2015 ΙΣΤΟΡΙΚΟ Γ.Ν.Ν.Θ.Α. «Η ΣΩΤΗΡΙΑ»
Η ΕΜΠΕΙΡΙΑ ΤΗΣ ΚΑΤΑΓΡΑΦΗΣ ΑΠΟ ΤΗΝ ΠΛΕΥΡΑ ΤΟΥ ΚΑΤΑΓΡΑΦΕΑ ΚΑΤΑΓΡΑΦΕΙΣ Ε.Α.Ν Γ.Ν.Ν.Θ.Α «Η ΣΩΤΗΡΙΑ» ΚΩΝΣΤΑΝΤΙΝΑ ΜΠΡΟΥΠΗ ΕΠΙΣΚΕΠΤΡΙΑ ΥΓΕΙΑΣ ΓΕΡΑΣΙΜΟΣ ΜΕΤΑΞΑΣ ΝΟΣΗΛΕΥΤΗΣ ΠΕ 12/2/2015 ΙΣΤΟΡΙΚΟ Γ.Ν.Ν.Θ.Α. «Η ΣΩΤΗΡΙΑ»
ΜΕΣΟΓΕΙΑΚΗ ΑΝΑΙΜΙΑ (ΘΑΛΑΣΣΑΙΜΙΑ)
 ΜΕΣΟΓΕΙΑΚΗ ΑΝΑΙΜΙΑ (ΘΑΛΑΣΣΑΙΜΙΑ) Αλεξάνδρα Κουράκλη-Συμεωνίδου Διευθύντρια ΕΣΥ Υπεύθυνη Μον. Μεσογ. Αναιμίας ΠΓΝ Πατρών Απαρτιωμένη διδασκαλία Αιματολογίας Μάρτιος 2017 Εκπαιδευτικοί στόχοι Κλινική ταξινόμηση
ΜΕΣΟΓΕΙΑΚΗ ΑΝΑΙΜΙΑ (ΘΑΛΑΣΣΑΙΜΙΑ) Αλεξάνδρα Κουράκλη-Συμεωνίδου Διευθύντρια ΕΣΥ Υπεύθυνη Μον. Μεσογ. Αναιμίας ΠΓΝ Πατρών Απαρτιωμένη διδασκαλία Αιματολογίας Μάρτιος 2017 Εκπαιδευτικοί στόχοι Κλινική ταξινόμηση
Μεταμόσχευση Μυελού των Οστών/Αιμοποιητικών Κυττάρων Η σημασία της εθελοντικής προσφοράς
 ΣΥΛΛΟΓΟΣ ΟΡΑΜΑ ΕΛΠΙΔΑΣ ΤΡΑΠΕΖΑ ΕΘΕΛΟΝΤΩΝ ΔΟΤΩΝ ΜΥΕΛΟΥ ΤΩΝ ΟΣΤΩΝ Μεταμόσχευση Μυελού των Οστών/Αιμοποιητικών Κυττάρων Η σημασία της εθελοντικής προσφοράς Στέλιος Γραφάκος Αναπλ. Καθηγητής Παιδιατρικής Αιματολογίας
ΣΥΛΛΟΓΟΣ ΟΡΑΜΑ ΕΛΠΙΔΑΣ ΤΡΑΠΕΖΑ ΕΘΕΛΟΝΤΩΝ ΔΟΤΩΝ ΜΥΕΛΟΥ ΤΩΝ ΟΣΤΩΝ Μεταμόσχευση Μυελού των Οστών/Αιμοποιητικών Κυττάρων Η σημασία της εθελοντικής προσφοράς Στέλιος Γραφάκος Αναπλ. Καθηγητής Παιδιατρικής Αιματολογίας
ΕΦΗΜΕΡΙ Α ΤΗΣ ΚΥΒΕΡΝΗΣΕΩΣ
 E ΕΦΗΜΕΡΙ Α ΤΗΣ ΚΥΒΕΡΝΗΣΕΩΣ ΤΗΣ ΕΛΛΗΝΙΚΗΣ ΗΜΟΚΡΑΤΙΑΣ 2241 2 Απριλίου 2018 ΤΕΥΧΟΣ ΤΡΙΤΟ Αρ. Φύλλου 345 ΟΡΓΑΝΙΣΜΟΙ - ΛΟΙΠΟΙ ΦΟΡΕΙΣ ΑΡΙΣΤΟΤΕΛΕΙΟ ΠΑΝΕΠΙΣΤΗΜΙΟ ΘΕΣΣΑΛΟΝΙΚΗΣ Αριθμ. 9440 Προκήρυξη θέσης καθηγητή
E ΕΦΗΜΕΡΙ Α ΤΗΣ ΚΥΒΕΡΝΗΣΕΩΣ ΤΗΣ ΕΛΛΗΝΙΚΗΣ ΗΜΟΚΡΑΤΙΑΣ 2241 2 Απριλίου 2018 ΤΕΥΧΟΣ ΤΡΙΤΟ Αρ. Φύλλου 345 ΟΡΓΑΝΙΣΜΟΙ - ΛΟΙΠΟΙ ΦΟΡΕΙΣ ΑΡΙΣΤΟΤΕΛΕΙΟ ΠΑΝΕΠΙΣΤΗΜΙΟ ΘΕΣΣΑΛΟΝΙΚΗΣ Αριθμ. 9440 Προκήρυξη θέσης καθηγητή
Επιστηµονικό Πρόγραµµα
 Επιστηµονικό Πρόγραµµα Υπεύθυνοι διοργάνωσης κ.κ.: Π. Παναγιωτίδης Αναπληρωτής Καθηγητής Αιματολογίας Ιατρικής Σχολής Ε.Κ.Π.Α., Α Προπαιδευτική Παθολογική Κλινική Γ.Ν.Α. «Λαϊκό» Κ. Σταματόπουλος Αιματολόγος,
Επιστηµονικό Πρόγραµµα Υπεύθυνοι διοργάνωσης κ.κ.: Π. Παναγιωτίδης Αναπληρωτής Καθηγητής Αιματολογίας Ιατρικής Σχολής Ε.Κ.Π.Α., Α Προπαιδευτική Παθολογική Κλινική Γ.Ν.Α. «Λαϊκό» Κ. Σταματόπουλος Αιματολόγος,
Υποστηρίζοντας τα παιδιά με γενετικά νοσήματα - Ο Δρόμος για την Θεραπεία Πέμπτη, 16 Ιούνιος :58
 Από: K-Life (Καθημερινή) Τα γενετικά νοσήματα είναι ιδιαίτερα σπάνιες ασθένειες που οφείλονται σε μεταλλάξεις γονιδίων. Τα παιδιά που πάσχουν από αυτά χρειάζονται φροντίδα, ψυχολογική στήριξη αλλά και
Από: K-Life (Καθημερινή) Τα γενετικά νοσήματα είναι ιδιαίτερα σπάνιες ασθένειες που οφείλονται σε μεταλλάξεις γονιδίων. Τα παιδιά που πάσχουν από αυτά χρειάζονται φροντίδα, ψυχολογική στήριξη αλλά και
Επιστηµονικό Πρόγραµµα
 Επιστηµονικό Πρόγραµµα Υπεύθυνοι διοργάνωσης κ.κ.: Π. Παναγιωτίδης Αναπληρωτής Καθηγητής Αιματολογίας Ιατρικής Σχολής Ε.Κ.Π.Α., Α Προπαιδευτική Παθολογική Κλινική Γ.Ν.Α. «Λαϊκό» Κ. Σταματόπουλος Ιατρός
Επιστηµονικό Πρόγραµµα Υπεύθυνοι διοργάνωσης κ.κ.: Π. Παναγιωτίδης Αναπληρωτής Καθηγητής Αιματολογίας Ιατρικής Σχολής Ε.Κ.Π.Α., Α Προπαιδευτική Παθολογική Κλινική Γ.Ν.Α. «Λαϊκό» Κ. Σταματόπουλος Ιατρός
9. Ενδογενείς ηωσινοφιλίες Νοσήματα με ηωσινοφιλία που ευθύνονται τα ίδια τα ηωσινόφιλα
 9. Ενδογενείς ηωσινοφιλίες Νοσήματα με ηωσινοφιλία που ευθύνονται τα ίδια τα ηωσινόφιλα Γ.Χρ. Μελέτης 1, Α. Σαραντόπουλος 1, Σ. Μασουρίδη 1, Ε. Βαριάμη 1, Ε. Τέρπος 2 ΚΥΡΙΑ ΣΗΜΕΙΑ Ενδογενείς ηωσινοφιλίες
9. Ενδογενείς ηωσινοφιλίες Νοσήματα με ηωσινοφιλία που ευθύνονται τα ίδια τα ηωσινόφιλα Γ.Χρ. Μελέτης 1, Α. Σαραντόπουλος 1, Σ. Μασουρίδη 1, Ε. Βαριάμη 1, Ε. Τέρπος 2 ΚΥΡΙΑ ΣΗΜΕΙΑ Ενδογενείς ηωσινοφιλίες
ΑΡΙΣΤΟΤΕΛΕΙΟ ΠΑΝΕΠΙΣΤΗΜΙΟ ΘΕΣΣΑΛΟΝΙΚΗΣ ΙΑΤΡΙΚΗ ΣΧΟΛΗ. ΠΡΟΓΡΑΜΜΑ ΜΕΤΑΠΤΥΧΙΑΚΩΝ ΣΠΟΥ ΩΝ «Ιατρική Ερευνητική Μεθοδολογία» ΙΠΛΩΜΑΤΙΚΗ ΕΡΓΑΣΙΑ
 ΑΡΙΣΤΟΤΕΛΕΙΟ ΠΑΝΕΠΙΣΤΗΜΙΟ ΘΕΣΣΑΛΟΝΙΚΗΣ ΙΑΤΡΙΚΗ ΣΧΟΛΗ ΠΡΟΓΡΑΜΜΑ ΜΕΤΑΠΤΥΧΙΑΚΩΝ ΣΠΟΥ ΩΝ «Ιατρική Ερευνητική Μεθοδολογία» ΙΠΛΩΜΑΤΙΚΗ ΕΡΓΑΣΙΑ ΜΥΕΛΟ ΥΣΠΛΑΣΤΙΚΑ ΣΥΝ ΡΟΜΑ ΝΕΟΤΕΡΑ Ε ΟΜΕΝΑ: ΑΝΑ ΡΟΜΙΚΗ, ΠΑΘΟΛΟΓΙΚΗ
ΑΡΙΣΤΟΤΕΛΕΙΟ ΠΑΝΕΠΙΣΤΗΜΙΟ ΘΕΣΣΑΛΟΝΙΚΗΣ ΙΑΤΡΙΚΗ ΣΧΟΛΗ ΠΡΟΓΡΑΜΜΑ ΜΕΤΑΠΤΥΧΙΑΚΩΝ ΣΠΟΥ ΩΝ «Ιατρική Ερευνητική Μεθοδολογία» ΙΠΛΩΜΑΤΙΚΗ ΕΡΓΑΣΙΑ ΜΥΕΛΟ ΥΣΠΛΑΣΤΙΚΑ ΣΥΝ ΡΟΜΑ ΝΕΟΤΕΡΑ Ε ΟΜΕΝΑ: ΑΝΑ ΡΟΜΙΚΗ, ΠΑΘΟΛΟΓΙΚΗ
ΓΑΣΤΡΟ-ΟΙΣΟΦΑΓΙΚΗ ΠΑΛΙΝΔΡΟΜΙΚΗ ΝΟΣΟΣ Η ΜΙΖΕΡΙΑ ΤΗΣ ΚΑΘΗΜΕΡΙΝΟΤΗΤΑΣ
 ΓΑΣΤΡΟ-ΟΙΣΟΦΑΓΙΚΗ ΠΑΛΙΝΔΡΟΜΙΚΗ ΝΟΣΟΣ Η ΜΙΖΕΡΙΑ ΤΗΣ ΚΑΘΗΜΕΡΙΝΟΤΗΤΑΣ ΓΑΣΤΡΟ-ΟΙΣΟΦΑΓΙΚΗ ΠΑΛΙΝΔΡΟΜΙΚΗ ΝΟΣΟΣ Αίτιο Χαλάρωση σφιγκτήρα κατώτερου οισοφάγου Συχνή παλινδρόμηση (μετακίνηση προς τα πάνω) υγρών του
ΓΑΣΤΡΟ-ΟΙΣΟΦΑΓΙΚΗ ΠΑΛΙΝΔΡΟΜΙΚΗ ΝΟΣΟΣ Η ΜΙΖΕΡΙΑ ΤΗΣ ΚΑΘΗΜΕΡΙΝΟΤΗΤΑΣ ΓΑΣΤΡΟ-ΟΙΣΟΦΑΓΙΚΗ ΠΑΛΙΝΔΡΟΜΙΚΗ ΝΟΣΟΣ Αίτιο Χαλάρωση σφιγκτήρα κατώτερου οισοφάγου Συχνή παλινδρόμηση (μετακίνηση προς τα πάνω) υγρών του
Ιατρική βασισμένη σε τεκμήρια
 ΟΡΓΑΝΩΣΗ: Αιματολογική Κλινική Ιατρικού Τμήματος Πανεπιστημίου Ιωαννίνων Β' Παθολογική Κλινική Ιατρικού Τμήματος Πανεπιστημίου Ιωαννίνων Εταιρεία Παθολογίας Βορειοδυτικής Ελλάδος Υπό την αιγίδα των: Ελληνικής
ΟΡΓΑΝΩΣΗ: Αιματολογική Κλινική Ιατρικού Τμήματος Πανεπιστημίου Ιωαννίνων Β' Παθολογική Κλινική Ιατρικού Τμήματος Πανεπιστημίου Ιωαννίνων Εταιρεία Παθολογίας Βορειοδυτικής Ελλάδος Υπό την αιγίδα των: Ελληνικής
ΚΑΛΟΗΘΕΙΣ ΚΥΣΤΙΚΕΣ ΠΑΘΗΣΕΙΣ ΤΟΥ ΝΕΦΡΟΥ ΑΘΑΝΑΣΙΟΣ ΚΟΡΔΕΛΑΣ, ΠΑΘΟΛΟΓΟΝΑΤΟΜΟΣ ΕΠΙΜΕΛΗΤΗΣ ΠΑΘΟΛΟΓΟΑΝΑΤΟΜΙΚΟΥ ΕΡΓΑΣΤΗΡΙΟΥ ΝΑΥΤΙΚΟΥ ΝΟΣΟΚΟΜΕΙΟΥ ΑΘΗΝΩΝ
 ΚΑΛΟΗΘΕΙΣ ΚΥΣΤΙΚΕΣ ΠΑΘΗΣΕΙΣ ΤΟΥ ΝΕΦΡΟΥ ΑΘΑΝΑΣΙΟΣ ΚΟΡΔΕΛΑΣ, ΠΑΘΟΛΟΓΟΝΑΤΟΜΟΣ ΕΠΙΜΕΛΗΤΗΣ ΠΑΘΟΛΟΓΟΑΝΑΤΟΜΙΚΟΥ ΕΡΓΑΣΤΗΡΙΟΥ ΝΑΥΤΙΚΟΥ ΝΟΣΟΚΟΜΕΙΟΥ ΑΘΗΝΩΝ Ταξινόμηση κυστικής νόσου του νεφρού 1. Απλή νεφρική κύστη
ΚΑΛΟΗΘΕΙΣ ΚΥΣΤΙΚΕΣ ΠΑΘΗΣΕΙΣ ΤΟΥ ΝΕΦΡΟΥ ΑΘΑΝΑΣΙΟΣ ΚΟΡΔΕΛΑΣ, ΠΑΘΟΛΟΓΟΝΑΤΟΜΟΣ ΕΠΙΜΕΛΗΤΗΣ ΠΑΘΟΛΟΓΟΑΝΑΤΟΜΙΚΟΥ ΕΡΓΑΣΤΗΡΙΟΥ ΝΑΥΤΙΚΟΥ ΝΟΣΟΚΟΜΕΙΟΥ ΑΘΗΝΩΝ Ταξινόμηση κυστικής νόσου του νεφρού 1. Απλή νεφρική κύστη
Βογιατζόγλου E, Βογιατζόγλου Δ. Γενικό Νοσοκομείο «Αμαλία. Δόνου Α.,
 ΠΡΟΛΗΨΗ ΚΑΙ ΑΝΤΙΜΕΤΩΠΙΣΗ ΔΙΑΒΗΤΙΚΟΥ ΠΟΔΙΟΥ. Η ΕΜΠΕΙΡΙΑ ΜΑΣ ΣΤΟ ΙΑΤΡΕΙΟ ΦΡΟΝΤΙΔΑΣ ΔΙΑΒΗΤΙΚΟΥ ΠΟΔΙΟΥ, ΣΤΟ ΝΟΣΟΚΟΜΕΙΟ «ΑΜΑΛΙΑ ΦΛΕΜΙΝΓΚ». Μεϊμέτη Ε., Καφαντάρης Ι., Δόνου Α., Βογιατζόγλου E, Βογιατζόγλου Δ.
ΠΡΟΛΗΨΗ ΚΑΙ ΑΝΤΙΜΕΤΩΠΙΣΗ ΔΙΑΒΗΤΙΚΟΥ ΠΟΔΙΟΥ. Η ΕΜΠΕΙΡΙΑ ΜΑΣ ΣΤΟ ΙΑΤΡΕΙΟ ΦΡΟΝΤΙΔΑΣ ΔΙΑΒΗΤΙΚΟΥ ΠΟΔΙΟΥ, ΣΤΟ ΝΟΣΟΚΟΜΕΙΟ «ΑΜΑΛΙΑ ΦΛΕΜΙΝΓΚ». Μεϊμέτη Ε., Καφαντάρης Ι., Δόνου Α., Βογιατζόγλου E, Βογιατζόγλου Δ.
Γενική αίματος και φυσιολογικός αιμοποιητικός μυελός
 Γενική αίματος και φυσιολογικός αιμοποιητικός μυελός Αργύρης Συμεωνίδης Απαρτιωμένη διδασκαλία Αιματολογίας 2015 Γενική αίματος Ορισμός Η περιγραφική αποτύπωση μιάς αντιπροσωσωπευτικής εικόνας του αίματος,
Γενική αίματος και φυσιολογικός αιμοποιητικός μυελός Αργύρης Συμεωνίδης Απαρτιωμένη διδασκαλία Αιματολογίας 2015 Γενική αίματος Ορισμός Η περιγραφική αποτύπωση μιάς αντιπροσωσωπευτικής εικόνας του αίματος,
ΠΑΡΟΞΥΣΜΙΚΗ ΝΥΚΤΕΡΙΝΗ ΑΙΜΟΣΦΑΙΡΙΝΟΥΡΙΑ (PNH) Αχιλλέας Θ. Καραμούτσιος Μονάδα Μοριακής Βιολογίας, Αιματολογικό Εργαστήριο ΠΓΝ Ιωαννίνων
 ΠΑΡΟΞΥΣΜΙΚΗ ΝΥΚΤΕΡΙΝΗ ΑΙΜΟΣΦΑΙΡΙΝΟΥΡΙΑ (PNH) Αχιλλέας Θ. Καραμούτσιος Μονάδα Μοριακής Βιολογίας, Αιματολογικό Εργαστήριο ΠΓΝ Ιωαννίνων Ιωάννινα, Σεπτέμβριος 2013 PNH Σπάνια διαταραχή του αρχέγονου αιμοποιητικού
ΠΑΡΟΞΥΣΜΙΚΗ ΝΥΚΤΕΡΙΝΗ ΑΙΜΟΣΦΑΙΡΙΝΟΥΡΙΑ (PNH) Αχιλλέας Θ. Καραμούτσιος Μονάδα Μοριακής Βιολογίας, Αιματολογικό Εργαστήριο ΠΓΝ Ιωαννίνων Ιωάννινα, Σεπτέμβριος 2013 PNH Σπάνια διαταραχή του αρχέγονου αιμοποιητικού
ΔΙΑΓΝΩΣΤΙΚΗ ΑΘΗΝΩΝ ΒΑΣ. ΣΙΔΕΡΗΣ, ΜΕΣΟΓΕΙΩΝ 6, ΑΜΠΕΛΟΚΗΠΟΙ 115 27, ΑΘΗΝΑ, ΤΗΛ: 210 7777.654, FAX
 ΔΙΑΓΝΩΣΤΙΚΗ ΑΘΗΝΩΝ Μικροβιολογικό & Ερευνητικό Εργαστήριο Καθ έξιν Αποβολές Οι καθ 'έξιν αποβολές είναι μια ασθένεια σαφώς διακριτή από τη στειρότητα, και που ορίζεται ως δύο ή περισσότερες αποτυχημένες
ΔΙΑΓΝΩΣΤΙΚΗ ΑΘΗΝΩΝ Μικροβιολογικό & Ερευνητικό Εργαστήριο Καθ έξιν Αποβολές Οι καθ 'έξιν αποβολές είναι μια ασθένεια σαφώς διακριτή από τη στειρότητα, και που ορίζεται ως δύο ή περισσότερες αποτυχημένες
Θα δoθεί πιστοποιητικό παρακολούθησης ΠΡΟΓΡΑΜΜΑ
 ΠΡΟΓΡΑΜΜΑ Θα δoθεί πιστοποιητικό παρακολούθησης Χαιρετισμός Αγαπητοί φίλοι και συνάδελφοι, Είναι χαρά μας να σας καλέσουμε στην Ημερίδα με τίτλο «Από τη στόχευση αντιγόνων στην ανοσοτροποποίηση και τη
ΠΡΟΓΡΑΜΜΑ Θα δoθεί πιστοποιητικό παρακολούθησης Χαιρετισμός Αγαπητοί φίλοι και συνάδελφοι, Είναι χαρά μας να σας καλέσουμε στην Ημερίδα με τίτλο «Από τη στόχευση αντιγόνων στην ανοσοτροποποίηση και τη
Σακχαρώδης διαβήτης και οστεοπόρωση - Ο Δρόμος για την Θεραπεία Τρίτη, 23 Νοέμβριος :22
 Δημήτρης Ι. Χατζηδάκης, Αναπληρωτής Καθηγητής Παθολογίας - Ενδοκρινολογίας, Υπεύθυνος Ενδοκρινολογικής Mονάδας Β' Προπαιδευτικής Παθολογικής Κλινικής Πανεπιστημίου Αθηνών, Πανεπιστημιακό Γενικό Νοσοκομείο
Δημήτρης Ι. Χατζηδάκης, Αναπληρωτής Καθηγητής Παθολογίας - Ενδοκρινολογίας, Υπεύθυνος Ενδοκρινολογικής Mονάδας Β' Προπαιδευτικής Παθολογικής Κλινικής Πανεπιστημίου Αθηνών, Πανεπιστημιακό Γενικό Νοσοκομείο
Κλινική γενετικών νοσημάτων και σπάνια νοσήματα
 Κλινική γενετικών νοσημάτων και σπάνια νοσήματα Πέμπτη 10 Μαρτίου 2010 Για την συμμαχία Κυπρίων ασθενών με σπάνια νοσήματα CARD Δρ Bιολέττα Χριστοφίδου Αναστασιάδου MD, PhD Κλινική Γενετική Δράση: 1994-έως
Κλινική γενετικών νοσημάτων και σπάνια νοσήματα Πέμπτη 10 Μαρτίου 2010 Για την συμμαχία Κυπρίων ασθενών με σπάνια νοσήματα CARD Δρ Bιολέττα Χριστοφίδου Αναστασιάδου MD, PhD Κλινική Γενετική Δράση: 1994-έως
ΟΞΕΙΑ ΛΕΥΧΑΙΜΙΑ Θεραπευτικές Εξελίξεις Χ. ΜΑΤΣΟΥΚΑ Ε. ΤΡΑΙΤΣΕ 31/03/2018
 ΟΞΕΙΑ ΛΕΥΧΑΙΜΙΑ Θεραπευτικές Εξελίξεις Χ. ΜΑΤΣΟΥΚΑ Ε. ΤΡΑΙΤΣΕ 31/03/2018 Μπλινατουμάμπη σε υποτροπή ή ανθεκτική Οξεία Λεμφοβλαστική Λευχαιμία Σε ενήλικες ασθενείς με ανθεκτική ή υποτροπή ΟΛΛ, με την χορήγηση
ΟΞΕΙΑ ΛΕΥΧΑΙΜΙΑ Θεραπευτικές Εξελίξεις Χ. ΜΑΤΣΟΥΚΑ Ε. ΤΡΑΙΤΣΕ 31/03/2018 Μπλινατουμάμπη σε υποτροπή ή ανθεκτική Οξεία Λεμφοβλαστική Λευχαιμία Σε ενήλικες ασθενείς με ανθεκτική ή υποτροπή ΟΛΛ, με την χορήγηση
Εβδομαδιαία Έκθεση Επιδημιολογικής Επιτήρησης της Γρίπης 28 Απριλίου 2010
 Εβδομαδιαία Έκθεση Επιδημιολογικής Επιτήρησης της Γρίπης 28 Απριλίου 21 Κατά την τρέχουσα περίοδο, γίνεται εβδομαδιαία ανακεφαλαίωση των επιδημιολογικών δεδομένων της χώρας μας για τη γρίπη. Κατά την εβδομάδα
Εβδομαδιαία Έκθεση Επιδημιολογικής Επιτήρησης της Γρίπης 28 Απριλίου 21 Κατά την τρέχουσα περίοδο, γίνεται εβδομαδιαία ανακεφαλαίωση των επιδημιολογικών δεδομένων της χώρας μας για τη γρίπη. Κατά την εβδομάδα
Τι είναι το Πολλαπλούν Μυέλωμα και σε τί διαφέρει από τους άλλους Αιματολογικούς καρκίνους
 Τι είναι το Πολλαπλούν Μυέλωμα και σε τί διαφέρει από τους άλλους Αιματολογικούς καρκίνους Δρ Ειρήνη Κατωδρύτου Αιματολόγος, Διευθύντρια ΕΣΥ Αιματολογική Κλινική Α.Ν.Θ. «Θεαγένειο» Πολλαπλούν Μυέλωμα Είδος
Τι είναι το Πολλαπλούν Μυέλωμα και σε τί διαφέρει από τους άλλους Αιματολογικούς καρκίνους Δρ Ειρήνη Κατωδρύτου Αιματολόγος, Διευθύντρια ΕΣΥ Αιματολογική Κλινική Α.Ν.Θ. «Θεαγένειο» Πολλαπλούν Μυέλωμα Είδος
ΙΕΡΕΥΝΗΣΗ ΤΟΥ ΑΞΟΝΑ ΤΕΛΟΜΕΡΑΣΗΣ/ΤΕΛΟΜΕΡΩΝ ΣΕ ΜΕΣΕΓΧΥΜΑΤΙΚΑ ΚΥΤΤΑΡΑ ΜΥΕΛΟΥ ΤΩΝ ΟΣΤΩΝ ΑΣΘΕΝΩΝ ΜΕ ΡΕΥΜΑΤΟΕΙ Η ΠΝΕΥΜΟΝΑ
 ΙΕΡΕΥΝΗΣΗ ΤΟΥ ΑΞΟΝΑ ΤΕΛΟΜΕΡΑΣΗΣ/ΤΕΛΟΜΕΡΩΝ ΣΕ ΜΕΣΕΓΧΥΜΑΤΙΚΑ ΚΥΤΤΑΡΑ ΜΥΕΛΟΥ ΤΩΝ ΟΣΤΩΝ ΑΣΘΕΝΩΝ ΜΕ ΡΕΥΜΑΤΟΕΙ Η ΠΝΕΥΜΟΝΑ ΓΙΩΡΓΟΣ Α. ΜΑΡΓΑΡΙΤΟΠΟΥΛΟΣ 1,2, ΑΘΑΝΑΣΙΑ ΠΡΟΚΛΟΥ 1,2, ΚΩΣΤΑΣ ΚΑΡΑΓΙΑΝΝΗΣ 2, ΙΣΜΗΝΙ ΛΑΣΗΘΙΩΤΑΚΗ
ΙΕΡΕΥΝΗΣΗ ΤΟΥ ΑΞΟΝΑ ΤΕΛΟΜΕΡΑΣΗΣ/ΤΕΛΟΜΕΡΩΝ ΣΕ ΜΕΣΕΓΧΥΜΑΤΙΚΑ ΚΥΤΤΑΡΑ ΜΥΕΛΟΥ ΤΩΝ ΟΣΤΩΝ ΑΣΘΕΝΩΝ ΜΕ ΡΕΥΜΑΤΟΕΙ Η ΠΝΕΥΜΟΝΑ ΓΙΩΡΓΟΣ Α. ΜΑΡΓΑΡΙΤΟΠΟΥΛΟΣ 1,2, ΑΘΑΝΑΣΙΑ ΠΡΟΚΛΟΥ 1,2, ΚΩΣΤΑΣ ΚΑΡΑΓΙΑΝΝΗΣ 2, ΙΣΜΗΝΙ ΛΑΣΗΘΙΩΤΑΚΗ
Αναδυόμενες θεραπευτικές επιλογές στην Αιματολογία
 ΟΡΓΑΝΩΣΗ: Αιματολογική Κλινική, Πανεπιστημιακό Γενικό Νοσοκομείο Λάρισας Αρχέγονο Κύτταρο Αίματος Γραφείο Εκπαίδευσης Νοσηλευτικής Υπηρεσίας Π.Γ.Ν. Λάρισας μ ε θ έ μ α : ΥΠΟ ΤΗΝ ΑΙΓΙΔΑ: Ιατρική Σχολή Πανεπιστημίου
ΟΡΓΑΝΩΣΗ: Αιματολογική Κλινική, Πανεπιστημιακό Γενικό Νοσοκομείο Λάρισας Αρχέγονο Κύτταρο Αίματος Γραφείο Εκπαίδευσης Νοσηλευτικής Υπηρεσίας Π.Γ.Ν. Λάρισας μ ε θ έ μ α : ΥΠΟ ΤΗΝ ΑΙΓΙΔΑ: Ιατρική Σχολή Πανεπιστημίου
ΜΕΣΟΓΕΙΑΚΗ ΑΝΑΙΜΙΑ (ΘΑΛΑΣΣΑΙΜΙΑ)
 ΜΕΣΟΓΕΙΑΚΗ ΑΝΑΙΜΙΑ (ΘΑΛΑΣΣΑΙΜΙΑ) Αλεξάνδρα Κουράκλη-Συμεωνίδου Απαρτιωμένη διδασκαλία Φεβρουάριος-Μάρτιος 2015 ΜΕΣΟΓΕΙΑΚΗ ΑΝΑΙΜΙΑ (Θαλασσαιμία) Πρόκειται για μία ετερογενή ομάδα κληρονομικών αναιμιών (αυτοσωματικών-υπολοιπόμενων)
ΜΕΣΟΓΕΙΑΚΗ ΑΝΑΙΜΙΑ (ΘΑΛΑΣΣΑΙΜΙΑ) Αλεξάνδρα Κουράκλη-Συμεωνίδου Απαρτιωμένη διδασκαλία Φεβρουάριος-Μάρτιος 2015 ΜΕΣΟΓΕΙΑΚΗ ΑΝΑΙΜΙΑ (Θαλασσαιμία) Πρόκειται για μία ετερογενή ομάδα κληρονομικών αναιμιών (αυτοσωματικών-υπολοιπόμενων)
ΠΩΣ «ΔΙΑΒAΖΕΤΑΙ» Η ΓΕΝΙΚH AIΜΑΤΟΣ. Φυσιολογικές τιμές αιματολογικών παραμέτρων
 ΠΩΣ «ΔΙΑΒAΖΕΤΑΙ» Η ΓΕΝΙΚH AIΜΑΤΟΣ Μ. Οικονόμου Εισαγωγή Η «γενική αίματος» αποτελεί τη συνηθέστερα χρησιμοποιούμενη εξέταση στην παιδιατρική κλινική πράξη. Ο προσδιορισμός των αιματολογικών παραμέτρων
ΠΩΣ «ΔΙΑΒAΖΕΤΑΙ» Η ΓΕΝΙΚH AIΜΑΤΟΣ Μ. Οικονόμου Εισαγωγή Η «γενική αίματος» αποτελεί τη συνηθέστερα χρησιμοποιούμενη εξέταση στην παιδιατρική κλινική πράξη. Ο προσδιορισμός των αιματολογικών παραμέτρων
Ο φυσιολογικός μυελός των οστών. Κατερίνα Ψαρρά Τμήμα Ανοσολογίας - Ιστοσυμβατότητας Γ.Ν.Α. "Ο Ευαγγελισμός"
 Ο φυσιολογικός μυελός των οστών Κατερίνα Ψαρρά Τμήμα Ανοσολογίας - Ιστοσυμβατότητας Γ.Ν.Α. "Ο Ευαγγελισμός" μυελός των οστών πολύπλοκος όλες οι κυτταρικές σειρές από αρχέγονο αδιαφοροποίητο κύτταρο μέχρι
Ο φυσιολογικός μυελός των οστών Κατερίνα Ψαρρά Τμήμα Ανοσολογίας - Ιστοσυμβατότητας Γ.Ν.Α. "Ο Ευαγγελισμός" μυελός των οστών πολύπλοκος όλες οι κυτταρικές σειρές από αρχέγονο αδιαφοροποίητο κύτταρο μέχρι
Περιγραφή Χρηματοδοτούμενων Ερευνητικών Έργων 1η Προκήρυξη Ερευνητικών Έργων ΕΛ.ΙΔ.Ε.Κ. για την ενίσχυση Μεταδιδακτόρων Ερευνητών/Τριών
 Περιγραφή Χρηματοδοτούμενων Ερευνητικών Έργων 1η Προκήρυξη Ερευνητικών Έργων ΕΛ.ΙΔ.Ε.Κ. για την ενίσχυση Μεταδιδακτόρων Ερευνητών/Τριών Τίτλος Ερευνητικού Έργου «Διερεύνηση των μηχανισμών δυσλειτουργίας
Περιγραφή Χρηματοδοτούμενων Ερευνητικών Έργων 1η Προκήρυξη Ερευνητικών Έργων ΕΛ.ΙΔ.Ε.Κ. για την ενίσχυση Μεταδιδακτόρων Ερευνητών/Τριών Τίτλος Ερευνητικού Έργου «Διερεύνηση των μηχανισμών δυσλειτουργίας
Ηµερίδα Παιδιατρικής Εντατικολογίας Σοβαρές Συστηµατικές Λοιµώξεις & Σηπτική Καταπληξία
 Πολυδύναµη ΜΕΘ Παίδων 02 04 2016 ΣΑΒΒΑΤΟ η Ηµερίδα Παιδιατρικής Εντατικολογίας Σοβαρές Συστηµατικές Λοιµώξεις & Σηπτική Καταπληξία ΣΥΝΕ ΡΙΑΚΟ ΚΕΝΤΡΟ «Ν. ΛΟΥΡΟΣ» ΜΗΤΕΡΑ ΕΙΣΟ ΟΣ ΕΛΕΥΘΕΡΗ Ώρα προσέλευσης
Πολυδύναµη ΜΕΘ Παίδων 02 04 2016 ΣΑΒΒΑΤΟ η Ηµερίδα Παιδιατρικής Εντατικολογίας Σοβαρές Συστηµατικές Λοιµώξεις & Σηπτική Καταπληξία ΣΥΝΕ ΡΙΑΚΟ ΚΕΝΤΡΟ «Ν. ΛΟΥΡΟΣ» ΜΗΤΕΡΑ ΕΙΣΟ ΟΣ ΕΛΕΥΘΕΡΗ Ώρα προσέλευσης
Η Κυτταρογενετική στις αιματολογικές κακοήθειες
 Εργαστήριο Υγειοφυσικής & Περιβαλλοντικής Υγείας, ΙΠΤ-Α, Ε.Κ.Ε.Φ.Ε. «Δημόκριτος» Η Κυτταρογενετική στις αιματολογικές κακοήθειες Μανωλά Καλλιόπη, Ph.D Ερευνήτρια Γ Κυτταρογενετική Κλάδος της Γενετικής
Εργαστήριο Υγειοφυσικής & Περιβαλλοντικής Υγείας, ΙΠΤ-Α, Ε.Κ.Ε.Φ.Ε. «Δημόκριτος» Η Κυτταρογενετική στις αιματολογικές κακοήθειες Μανωλά Καλλιόπη, Ph.D Ερευνήτρια Γ Κυτταρογενετική Κλάδος της Γενετικής
Προγεννητικός Μοριακός Καρυότυπος. Η τεχνολογία αιχμής στη διάθεσή σας για πιο υγιή μωρά
 Προγεννητικός Μοριακός Καρυότυπος Η τεχνολογία αιχμής στη διάθεσή σας για πιο υγιή μωρά Η νέα εποχή στον Προγεννητικό Έλεγχο: Μοριακός Καρυότυπος - array CGH - Συγκριτικός γενωμικός υβριδισμός με μικροσυστοιχίες
Προγεννητικός Μοριακός Καρυότυπος Η τεχνολογία αιχμής στη διάθεσή σας για πιο υγιή μωρά Η νέα εποχή στον Προγεννητικό Έλεγχο: Μοριακός Καρυότυπος - array CGH - Συγκριτικός γενωμικός υβριδισμός με μικροσυστοιχίες
ΕΘΝΙΚΟ ΚΕΝΤΡΟ ΙΣΤΟΣΥΜΒΑΤΟΤΗΤΑΣ ΓΝΑ ΓΕΩΡΓΙΟΣ ΓΕΝΝΗΜΑΤΑΣ Mεταμόσχευση αιμοποιητικών βλαστικών κυττάρων : Αναζήτηση συμβατού δότη.
 ΕΘΝΙΚΟ ΚΕΝΤΡΟ ΙΣΤΟΣΥΜΒΑΤΟΤΗΤΑΣ ΓΝΑ ΓΕΩΡΓΙΟΣ ΓΕΝΝΗΜΑΤΑΣ Mεταμόσχευση αιμοποιητικών βλαστικών κυττάρων : Αναζήτηση συμβατού δότη Dr Αλίκη Ινιωτάκη Συντονίστρια Διευθύντρια 17/4/2018 Η έκβαση της μεταμόσχευσης
ΕΘΝΙΚΟ ΚΕΝΤΡΟ ΙΣΤΟΣΥΜΒΑΤΟΤΗΤΑΣ ΓΝΑ ΓΕΩΡΓΙΟΣ ΓΕΝΝΗΜΑΤΑΣ Mεταμόσχευση αιμοποιητικών βλαστικών κυττάρων : Αναζήτηση συμβατού δότη Dr Αλίκη Ινιωτάκη Συντονίστρια Διευθύντρια 17/4/2018 Η έκβαση της μεταμόσχευσης
Ιωάννα Χρανιώτη 1, Νικόλαος Κατζηλάκης 2, Δημήτριος Σαμωνάκης 2, Γρηγόριος Χλουβεράκης 1, Ιωάννης Μουζάς 1, 2, Ευτυχία Στειακάκη 1, 2
 Μη αλκοολική λιπώδης διήθηση ήπατος σε παιδιά, εφήβους και νεαρούς ενήλικες μετά από θεραπεία για οξεία λεμφοβλαστική λευχαιμία και λέμφωμα της παιδικής ηλικίας Ιωάννα Χρανιώτη 1, Νικόλαος Κατζηλάκης 2,
Μη αλκοολική λιπώδης διήθηση ήπατος σε παιδιά, εφήβους και νεαρούς ενήλικες μετά από θεραπεία για οξεία λεμφοβλαστική λευχαιμία και λέμφωμα της παιδικής ηλικίας Ιωάννα Χρανιώτη 1, Νικόλαος Κατζηλάκης 2,
ΕΝΕΡΓΕΙΣ ΚΛΙΝΙΚΕΣ ΜΕΛΕΤΕΣ ΑΙΜΑΤΟΛΟΓΙΚΩΝ ΤΜΗΜΑΤΩΝ
 ΕΝΕΡΓΕΙΣ ΚΛΙΝΙΚΕΣ ΜΕΛΕΤΕΣ ΑΙΜΑΤΟΛΟΓΙΚΩΝ ΤΜΗΜΑΤΩΝ ΑΛΛΟΓΕΝΗΣ ΜΕΤΑΜΟΣΧΕΥΣΗ 1. Protocol Nο.:2215-CL-0302 Μία πολυκεντρική, τυχαιοποιημένη, διπλά τυφλή, ελεγχόμενη με εικονικό φάρμακο κλινική μελέτη Φάσης 3,
ΕΝΕΡΓΕΙΣ ΚΛΙΝΙΚΕΣ ΜΕΛΕΤΕΣ ΑΙΜΑΤΟΛΟΓΙΚΩΝ ΤΜΗΜΑΤΩΝ ΑΛΛΟΓΕΝΗΣ ΜΕΤΑΜΟΣΧΕΥΣΗ 1. Protocol Nο.:2215-CL-0302 Μία πολυκεντρική, τυχαιοποιημένη, διπλά τυφλή, ελεγχόμενη με εικονικό φάρμακο κλινική μελέτη Φάσης 3,
Aνασκόπηση. Ταξινόμηση των ΜΔΣ: Θα σταματήσει κάποτε η συνεχής αναθεώρησή της ή όχι; Ιωάννης Κοτσιανίδης, Ευαγγελία Νάκου, Παρασκευή Μιλτιάδη ΕΙΣΑΓΩΓΉ
 Aνασκόπηση Ταξινόμηση των ΜΔΣ: Θα σταματήσει κάποτε η συνεχής αναθεώρησή της ή όχι; Ιωάννης Κοτσιανίδης, Ευαγγελία Νάκου, Παρασκευή Μιλτιάδη ΠΕΡΙΛΗΨΗ: Περισσότερο από τριάντα έτη μετά την πρώτη προσπάθεια
Aνασκόπηση Ταξινόμηση των ΜΔΣ: Θα σταματήσει κάποτε η συνεχής αναθεώρησή της ή όχι; Ιωάννης Κοτσιανίδης, Ευαγγελία Νάκου, Παρασκευή Μιλτιάδη ΠΕΡΙΛΗΨΗ: Περισσότερο από τριάντα έτη μετά την πρώτη προσπάθεια
Έρευνες ασθενών-μαρτύρων. Αναδρομικές. Case-control studies (retrospective) (case-control studies) Προοπτικές μελέτες
 Επιδημιολογικές έρευνες Έρευνες ασθενών-μαρτύρων (αναδρομικές) Case-control studies (retrospective) Παραγωγικές (deductive) Αναλυτικές Επαγωγικές (inductive) Περιγραφικές Μη παρεμβατικές Παρεμβατικές Ανδρονίκη
Επιδημιολογικές έρευνες Έρευνες ασθενών-μαρτύρων (αναδρομικές) Case-control studies (retrospective) Παραγωγικές (deductive) Αναλυτικές Επαγωγικές (inductive) Περιγραφικές Μη παρεμβατικές Παρεμβατικές Ανδρονίκη
Chronic Kidney Disease. Ιωάννης Γ. Γριβέας,MD,PhD
 Chronic Kidney Disease Ιωάννης Γ. Γριβέας,MD,PhD Η Χρόνια Νεφρική Νόσος (ΧΝΝ) επηρεάζει το 10-16% του πληθυσμού παγκοσμίως, έχει κακή πρόγνωση ιδιαίτερα σε ασθενείς
Chronic Kidney Disease Ιωάννης Γ. Γριβέας,MD,PhD Η Χρόνια Νεφρική Νόσος (ΧΝΝ) επηρεάζει το 10-16% του πληθυσμού παγκοσμίως, έχει κακή πρόγνωση ιδιαίτερα σε ασθενείς
ΔΙΑΒΑΖΟΝΤΑΣ ΤΗ ΒΙΟΨΙΑ ΗΠΑΤΟΣ
 ΠΡΑΚΤΙΚΕΣ ΟΔΗΓΙΕΣ ΣΤΟΥΣ ΗΠΑΤΟΛΟΓΟΥΣ, ΔΙΑΒΑΖΟΝΤΑΣ ΤΗ ΒΙΟΨΙΑ ΗΠΑΤΟΣ Πρόδρομος Χυτίρογλου Εργαστήριο Γενικής Παθολογίας και Παθολογικής Ανατομικής Τμήματος Ιατρικής Α.Π.Θ. ΕΝΔΕΙΞΕΙΣ ΒΙΟΨΙΑΣ ΗΠΑΤΟΣ Χρόνια
ΠΡΑΚΤΙΚΕΣ ΟΔΗΓΙΕΣ ΣΤΟΥΣ ΗΠΑΤΟΛΟΓΟΥΣ, ΔΙΑΒΑΖΟΝΤΑΣ ΤΗ ΒΙΟΨΙΑ ΗΠΑΤΟΣ Πρόδρομος Χυτίρογλου Εργαστήριο Γενικής Παθολογίας και Παθολογικής Ανατομικής Τμήματος Ιατρικής Α.Π.Θ. ΕΝΔΕΙΞΕΙΣ ΒΙΟΨΙΑΣ ΗΠΑΤΟΣ Χρόνια
ΚΛΙΝΙΚΑ ΚΑΙ ΕΡΓΑΣΤΗΡΙΑΚΑ ΧΑΡΑΚΤΗΡΙΣΤΙΚΑ ΑΣΘΕΝΩΝ ΜΕ ΘΕΤΙΚΟ ΑΝΤΙΠΗΚΤΙΚΟ ΤΟΥ ΛΥΚΟΥ (LA)
 ΚΛΙΝΙΚΑ ΚΑΙ ΕΡΓΑΣΤΗΡΙΑΚΑ ΧΑΡΑΚΤΗΡΙΣΤΙΚΑ ΑΣΘΕΝΩΝ ΜΕ ΘΕΤΙΚΟ ΑΝΤΙΠΗΚΤΙΚΟ ΤΟΥ ΛΥΚΟΥ (LA) Νιώτη Ελένη, Ανδρουλάκης Νικόλαος, Σπαθαράκη Παρασκευή, Παπαδάκης Ιωάννης, Παπαδοπούλου Αναστασία, Νότας Γεώργιος Εργαστήριο
ΚΛΙΝΙΚΑ ΚΑΙ ΕΡΓΑΣΤΗΡΙΑΚΑ ΧΑΡΑΚΤΗΡΙΣΤΙΚΑ ΑΣΘΕΝΩΝ ΜΕ ΘΕΤΙΚΟ ΑΝΤΙΠΗΚΤΙΚΟ ΤΟΥ ΛΥΚΟΥ (LA) Νιώτη Ελένη, Ανδρουλάκης Νικόλαος, Σπαθαράκη Παρασκευή, Παπαδάκης Ιωάννης, Παπαδοπούλου Αναστασία, Νότας Γεώργιος Εργαστήριο
ΕΘΝΙΚΗ ΣΧΟΛΗ ΗΜΟΣΙΑΣ ΥΓΕΙΑΣ ΤΟΜΕΑΣ ΟΙΚΟΝΟΜΙΚΩΝ ΤΗΣ ΥΓΕΙΑΣ. Επιστηµονικός Υπεύθυνος: Ι. Κυριόπουλος
 ΙΑΧΡΟΝΙΚΗ ΕΞΕΛΙΞΗ ΤΗΣ ΦΑΡΜΑΚΕΥΤΙΚΗΣ ΑΠΑΝΗΣ ΣΤΗΝ ΕΛΛΑ Α- ΕΝΟΤΗΤΑ 2 η : ΜΕΛΕΤΗ ΤΟΥ ΟΓΚΟΥ ΚΑΙ ΤΗΣ ΑΞΙΑΣ ΤΗΣ ΦΑΡΜΑΚΕΥΤΙΚΗΣ ΚΑΤΑΝΑΛΩΣΗΣ ΣΤΗΝ ΕΛΛΑ Α ΕΘΝΙΚΗ ΣΧΟΛΗ ΗΜΟΣΙΑΣ ΥΓΕΙΑΣ ΤΟΜΕΑΣ ΟΙΚΟΝΟΜΙΚΩΝ ΤΗΣ ΥΓΕΙΑΣ
ΙΑΧΡΟΝΙΚΗ ΕΞΕΛΙΞΗ ΤΗΣ ΦΑΡΜΑΚΕΥΤΙΚΗΣ ΑΠΑΝΗΣ ΣΤΗΝ ΕΛΛΑ Α- ΕΝΟΤΗΤΑ 2 η : ΜΕΛΕΤΗ ΤΟΥ ΟΓΚΟΥ ΚΑΙ ΤΗΣ ΑΞΙΑΣ ΤΗΣ ΦΑΡΜΑΚΕΥΤΙΚΗΣ ΚΑΤΑΝΑΛΩΣΗΣ ΣΤΗΝ ΕΛΛΑ Α ΕΘΝΙΚΗ ΣΧΟΛΗ ΗΜΟΣΙΑΣ ΥΓΕΙΑΣ ΤΟΜΕΑΣ ΟΙΚΟΝΟΜΙΚΩΝ ΤΗΣ ΥΓΕΙΑΣ
13-14. Αναδυόμενες. Επιλογές. στην ΑΙΜΑΤΟΛΟΓΙΑ ΦΕΒΡΟΥΑΡΙΟΥ 2 0 1 5 ΑΙΜΑΤΟΛΟΓΙΚΟ ΔΙΗΜΕΡΟ LARISSA IMPΕRIAL. Κεντρικής Ελλάδας.
 ΑΙΜΑΤΟΛΟΓΙΚΟ ΔΙΗΜΕΡΟ Κεντρικής Ελλάδας 1 η Νοσηλευτική Αιματολογική Ημερίδα Κεντρικής Ελλάδας Υπό την αιγίδα Ιατρική Σχολή Πανεπιστημίου Θεσσαλίας Τμήμα Νοσηλευτικής Ε.Κ.Π.Α. ΤΕΙ Νοσηλευτικής Λάρισας 13-14
ΑΙΜΑΤΟΛΟΓΙΚΟ ΔΙΗΜΕΡΟ Κεντρικής Ελλάδας 1 η Νοσηλευτική Αιματολογική Ημερίδα Κεντρικής Ελλάδας Υπό την αιγίδα Ιατρική Σχολή Πανεπιστημίου Θεσσαλίας Τμήμα Νοσηλευτικής Ε.Κ.Π.Α. ΤΕΙ Νοσηλευτικής Λάρισας 13-14
Αιματολογικής Εταιρείας Ιωαννίνων. Επιστημονικό Πρόγραμμα ΧΟΡΗΓΟΥΝΤΑΙ 6 ΜΟΡΙΑ ΣΥΝΕΧΙΖΟΜΕΝΗΣ ΙΑΤΡΙΚΗΣ ΕΚΠΑΙΔΕΥΣΗΣ ΑΠΟ ΤΟΝ ΠΑΝΕΛΛΗΝΙΟ ΙΑΤΡΙΚΟ ΣΥΛΛΟΓΟ
 ΟΡΓΑΝΩΣΗ: Αιματολογική Κλινική & Β' Παθολογική Κλινική Ιατρικής Σχολής Πανεπιστημίου Ιωαννίνων Εταιρεία Παθολογίας Βορειοδυτικής Ελλάδος Υπό την αιγίδα των: Ελληνικής Πανεπιστημίου Αιματολογικής Εταιρείας
ΟΡΓΑΝΩΣΗ: Αιματολογική Κλινική & Β' Παθολογική Κλινική Ιατρικής Σχολής Πανεπιστημίου Ιωαννίνων Εταιρεία Παθολογίας Βορειοδυτικής Ελλάδος Υπό την αιγίδα των: Ελληνικής Πανεπιστημίου Αιματολογικής Εταιρείας
Παράρτημα IV. Επιστημονικά πορίσματα
 Παράρτημα IV Επιστημονικά πορίσματα 64 Επιστημονικά πορίσματα Ιστορικό Η πονατινίμπη είναι αναστολέας τυροσινικής κινάσης (TKI) ο οποίος χρησιμοποιείται για την αναστολή της δράσης της φυσικής BCR-ABL
Παράρτημα IV Επιστημονικά πορίσματα 64 Επιστημονικά πορίσματα Ιστορικό Η πονατινίμπη είναι αναστολέας τυροσινικής κινάσης (TKI) ο οποίος χρησιμοποιείται για την αναστολή της δράσης της φυσικής BCR-ABL
ΠΑΝΕΠΙΣΤΗΜΙΟ ΘΕΣΣΑΛΙΑΣ ΤΜΗΜΑ ΙΑΤΡΙΚΗΣ ΠΡΟΓΡΑΜΜΑ ΜΕΤΑΠΤΥΧΙΑΚΩΝ ΣΠΟΥ ΩΝ ΓΕΝΕΤΙΚΗ ΤΟΥ ΑΝΘΡΩΠΟΥ
 ΠΑΝΕΠΙΣΤΗΜΙΟ ΘΕΣΣΑΛΙΑΣ ΤΜΗΜΑ ΙΑΤΡΙΚΗΣ ΠΡΟΓΡΑΜΜΑ ΜΕΤΑΠΤΥΧΙΑΚΩΝ ΣΠΟΥ ΩΝ ΓΕΝΕΤΙΚΗ ΤΟΥ ΑΝΘΡΩΠΟΥ Το Τμήμα Ιατρικής του Πανεπιστημίου Θεσσαλίας ανακοινώνει τη λειτουργία Προγράμματος Μεταπτυχιακών Σπουδών με
ΠΑΝΕΠΙΣΤΗΜΙΟ ΘΕΣΣΑΛΙΑΣ ΤΜΗΜΑ ΙΑΤΡΙΚΗΣ ΠΡΟΓΡΑΜΜΑ ΜΕΤΑΠΤΥΧΙΑΚΩΝ ΣΠΟΥ ΩΝ ΓΕΝΕΤΙΚΗ ΤΟΥ ΑΝΘΡΩΠΟΥ Το Τμήμα Ιατρικής του Πανεπιστημίου Θεσσαλίας ανακοινώνει τη λειτουργία Προγράμματος Μεταπτυχιακών Σπουδών με
