ΠΑΝΕΠΙΣΤΗΜΙΟ ΠΑΤΡΩΝ ΣΧΟΛΗ ΕΠΙΣΤΗΜΩΝ ΥΓΕΙΑΣ ΤΜΗΜΑ ΙΑΤΡΙΚΗΣ ΠΡΟΓΡΑΜΜΑ ΜΕΤΑΠΤΥΧΙΑΚΩΝ ΣΠΟΥ ΩΝ ΣΤΙΣ ΒΑΣΙΚΕΣ ΙΑΤΡΙΚΕΣ ΕΠΙΣΤΗΜΕΣ
|
|
|
- Πλειόνη Τρικούπης
- 9 χρόνια πριν
- Προβολές:
Transcript
1 ΠΑΝΕΠΙΣΤΗΜΙΟ ΠΑΤΡΩΝ ΣΧΟΛΗ ΕΠΙΣΤΗΜΩΝ ΥΓΕΙΑΣ ΤΜΗΜΑ ΙΑΤΡΙΚΗΣ ΠΡΟΓΡΑΜΜΑ ΜΕΤΑΠΤΥΧΙΑΚΩΝ ΣΠΟΥ ΩΝ ΣΤΙΣ ΒΑΣΙΚΕΣ ΙΑΤΡΙΚΕΣ ΕΠΙΣΤΗΜΕΣ Η ΣΥΣΧΕΤΙΣΗ ΤΩΝ ΤΕΛΙΚΩΝ ΠΡΟΪΟΝΤΩΝ ΠΡΟΧΩΡΗΜΕΝΗΣ ΓΛΥΚΟΖΥΛΙΩΣΗΣ (AGEs), ΤΟΥ ΥΠΟ ΟΧΕΑ ΤΟΥΣ (RAGE) ΚΑΙ ΤΟΥ ΙΑΛΥΤΟΥ ΤΜΗΜΑΤΟΣ ΤΟΥ (srage) ΣΕ ΠΑΙ ΙΑ, ΕΦΗΒΟΥΣ ΚΑΙ ΝΕΑΡΟΥΣ ΕΝΗΛΙΚΕΣ ΜΕ ΣΑΚΧΑΡΩ Η ΙΑΒΗΤΗ ΤΥΠΟΥ 1 (Σ 1) ΕΤΤΟΡΑΚΗ ΑΘΗΝΑ Ιατρός Ι ΑΚΤΟΡΙΚΗ ΙΑΤΡΙΒΗ ΠΑΤΡΑ 2011
2 Στον σύζυγό μου, Βαγγέλη Και τις κόρες μας, Κανέλλα και Πάτρα
3 ΠΕΡΙΕΧΟΜΕΝΑ ΠΕΡΙΕΧΟΜΕΝΑ... 3 ΕΠΤΑΜΕΛΗΣ ΕΞΕΤΑΣΤΙΚΗ ΕΠΙΤΡΟΠΗ... 7 ΕΥΧΑΡΙΣΤΙΕΣ... 8 ΠΕΡΙΛΗΨΗ ΚΕΦΑΛΑΙΟ 1 : ΣΑΚΧΑΡΩ ΗΣ ΙΑΒΗΤΗΣ ΕΙΣΑΓΩΓΙΚΑ ΓΙΑ ΤΟΝ ΣΑΚΧΑΡΩ Η ΙΑΒΗΤΗ ΤΑΞΙΝΟΜΗΣΗ ΣΑΚΧΑΡΩ Η ΙΑΒΗΤΗ ΣΑΚΧΑΡΩ ΗΣ ΙΑΒΗΤΗΣ ΤΥΠΟΥ ΣΑΚΧΑΡΩ ΗΣ ΙΑΒΗΤΗΣ ΤΥΠΟΥ MONOGENIC AND MATURITY-ONSET DIABETES OF YOUTH (MODY) ΝΕΟΓΝΙΚΟΣ ΙΑΒΗΤΗΣ ΙΑΒΗΤΗΣ ΚΥΗΣΗΣ ΣΑΚΧΑΡΩ ΗΣ ΙΑΒΗΤΗΣ ΤΥΠΟΥ ΠΑΘΟΓΕΝΕΙΑ Σ ΕΠΙ ΗΜΙΟΛΟΓΙΑ Σ ΠΡΟΛΗΨΗ Σ ΚΛΙΝΙΚΑ ΕΥΡΗΜΑΤΑ Σ ΙΑΓΝΩΣΤΙΚΑ ΚΡΙΤΗΡΙΑ Σ ΠΑΙ ΙΚΗΣ ΚΙ ΕΦΗΒΙΚΗΣ ΗΛΙΚΙΑΣ ΘΕΡΑΠΕΙΑ Σ ΕΠΙΠΛΟΚΕΣ Σ ΟΞΕΙΕΣ ΕΠΙΠΛΟΚΕΣ ΧΡΟΝΙΕΣ ΕΠΙΠΛΟΚΕΣ ΚΕΦΑΛΑΙΟ 2 : ΡΟΛΟΣ ΙΝΣΟΥΛΙΝΗΣ ΕΚΚΡΙΣΗ ΙΝΣΟΥΛΙΝΗΣ ΡΑΣΕΙΣ ΙΝΣΟΥΛΙΝΗΣ ΕΠΙ ΡΑΣΗ ΤΗΣ ΙΝΣΟΥΛΙΝΗΣ ΣΤΟ ΜΕΤΑΒΟΛΙΣΜΟ ΤΩΝ Υ ΑΤΑΝΘΡΑΚΩΝ ΕΠΙ ΡΑΣΗ ΤΗΣ ΙΝΣΟΥΛΙΝΗΣ ΣΤΟ ΜΕΤΑΒΟΛΙΣΜΟ ΤΩΝ ΛΙΠΩΝ
4 2.2.3 ΕΠΙ ΡΑΣΗ ΤΗΣ ΙΝΣΟΥΛΙΝΗΣ ΣΤΟ ΜΕΤΑΒΟΛΙΣΜΟ ΤΩΝ ΠΡΩΤΕΪΝΩΝ ΡΟΛΟΣ ΓΛΥΚΑΓΟΝΗΣ ΚΑΙ ΑΛΛΩΝ ΟΡΜΟΝΩΝ ΣΤΗ ΡΥΘΜΙΣΗ ΤΗΣ ΓΛΥΚΟΖΗΣ ΑΙΜΑΤΟΣ ΚΕΦΑΛΑΙΟ 3 : ΑΓΓΕΙΑΚΕΣ ΕΠΙΠΛΟΚΕΣ ΣΤΟΝ ΣΑΚΧΑΡΩ Η ΙΑΒΗΤΗ ΜΙΚΡΟΑΓΓΕΙΑΚΕΣ ΕΠΙΠΛΟΚΕΣ ΙΑΒΗΤΙΚΗ ΑΜΦΙΒΛΗΣΤΡΟΕΙ ΟΠΑΘΕΙΑ ΙΑΒΗΤΙΚΗ ΝΕΦΡΟΠΑΘΕΙΑ ΙΑΒΗΤΙΚΗ ΝΕΥΡΟΠΑΘΕΙΑ ΜΑΚΡΟΑΓΓΕΙΑΚΕΣ ΕΠΙΠΛΟΚΕΣ ΙΑΒΗΤΙΚΗ ΜΑΚΡΟΑΓΓΕΙΑΚΗ ΝΟΣΟΣ ΚΕΦΑΛΑΙΟ 4 : ΥΣΛΕΙΤΟΥΡΓΙΑ ΤΟΥ ΕΝ ΟΘΗΛΙΟΥ, ΥΠΕΡΓΛΥΚΑΙΜΙΑ ΚΑΙ ΑΓΓΕΙΑΚΕΣ ΕΠΙΠΛΟΚΕΣ ΡΥΘΜΙΣΤΙΚΕΣ ΟΥΣΙΕΣ ΤΟΥ ΕΝ ΟΘΗΛΙΟΥ ΥΠΕΡΓΛΥΚΑΙΜΙΑ: ΕΝΑ ΕΙ ΟΣ «ΤΡΑΥΜΑΤΙΣΜΟΥ» ΓΙΑ ΤΟ ΑΓΓΕΙΑΚΟ ΕΝ ΟΘΗΛΙΟ ΜΙΚΡΟΑΓΓΕΙΟΠΑΘΕΙΑ ΚΑΙ ΥΣΛΕΙΤΟΥΡΓΙΑ ΤΟΥ ΕΝ ΟΘΗΛΙΟΥ ΜΑΚΡΟΑΓΓΕΙΟΠΑΘΕΙΑ ΚΑΙ ΥΣΛΕΙΤΟΥΡΓΙΑ ΤΟΥ ΕΝ ΟΘΗΛΙΟΥ Η ΥΠΕΡΓΛΥΚΑΙΜΙΑ ΩΣ ΕΝΑΡΚΤΗΡΙΑ ΑΙΤΙΑ ΤΩΝ ΑΓΓΕΙΑΚΩΝ ΕΠΙΠΛΟΚΩΝ ΒΙΟΧΗΜΙΚΑ ΜΟΝΟΠΑΤΙΑ ΠΟΥ ΕΞΗΓΟΥΝ ΤΗΝ ΕΠΙ ΡΑΣΗ ΤΗΣ ΥΠΕΡΓΛΥΚΑΙΜΙΑΣ ΚΕΦΑΛΑΙΟ 5 : ADVANCED GLYCATION ENDPRODUCTS (AGES) ΓΝΩΣΤΑ ΠΡΟΪΟΝΤΑ AMADORI ΠΙΘΑΝΑ ΜΟΝΟΠΑΤΙΑ ΣΧΗΜΑΤΙΣΜΟΥ AGES ΕΞΩΓΕΝΗ AGES ΤΑ AGES ΩΣ ΕΤΕΡΟΓΕΝΗΣ ΟΜΑ Α ΕΝΩΣΕΩΝ ΡΑΣΕΙΣ ΤΩΝ AGES AGES ΚΑΙ ΕΠΙΠΛΟΚΕΣ
5 5.6.1 AGES ΚΑΙ ΙΑΒΗΤΙΚΗ ΝΕΦΡΟΠΑΘΕΙΑ AGES ΚΑΙ ΙΑΒΗΤΙΚΗ ΑΜΦΙΒΛΗΣΤΡΟΕΙ ΟΠΑΘΕΙΑ AGES ΚΑΙ ΙΑΒΗΤΙΚΗ ΝΕΥΡΟΠΑΘΕΙΑ AGES ΚΑΙ ΙΑΒΗΤΙΚΗ ΜΑΚΡΟΑΓΓΕΙΟΠΑΘΕΙΑ AGES ΚΑΙ ΙΑΒΗΤΙΚΗ ΕΜΒΡΥΟΠΑΘΕΙΑ AGES ΚΑΙ ΕΠΟΥΛΩΣΗ ΤΡΑΥΜΑΤΟΣ ΣΤΟ Σ ΠΟΙΚΙΛΟΙ ΥΠΟ ΟΧΕΙΣ ΓΙΑ ΤΑ AGES ΥΠΟ ΟΧΕΑΣ RAGE ΣΗΜΑΤΟ ΟΤΙΚΑ ΜΟΝΟΠΑΤΙΑ RAGE ΙΣΟΜΟΡΦΕΣ ΤΟΥ RAGE ΕΚΚΡΙΝΟΜΕΝΗ ΙΣΟΜΟΡΦΗ RAGE : SRAGE ΚΕΦΑΛΑΙΟ 6 : ΜΕΘΟ ΟΛΟΓΙΑ ΠΛΗΘΥΣΜΟΣ ΜΕΛΕΤΗΣ ΜΕΤΡΗΣΗ ΤΟΥ ΚΥΚΛΟΦΟΡΟΥΝΤΟΣ SRAGE ΠΡΟΣ ΙΟΡΙΣΜΟΣ ΤΩΝ ΕΠΙΠΕ ΩΝ ΤΟΥ ΚΥΚΛΟΦΟΡΟΥΝΤΟΣ CML ΑΠΟΜΟΝΩΣΗ ΑΝΘΡΩΠΙΝΩΝ ΜΟΝΟΠΥΡΗΝΩΝ ΚΥΤΤΑΡΩΝ ΤΟΥ ΠΕΡΙΦΕΡΙΚΟΥ ΑΙΜΑΤΟΣ (PBMCS) ΑΝΟΣΟΑΠΟΤΥΠΩΣΗ ΚΑΤΑ WESTERN ΣΤΑΤΙΣΤΙΚΗ ΑΝΑΛΥΣΗ ΚΕΦΑΛΑΙΟ 7 : ΑΠΟΤΕΛΕΣΜΑΤΑ ΒΑΣΙΚΑ ΧΑΡΑΚΤΗΡΙΣΤΙΚΑ ΤΗΣ ΟΜΑ ΑΣ ΜΕΛΕΤΗΣ ΚΥΚΛΟΦΟΡΟΥΝΤΑ ΕΠΙΠΕ Α SRAGE ΚΥΚΛΟΦΟΡΟΥΝΤΑ ΕΠΙΠΕ Α CML ΠΡΩΤΕΪΝΙΚΗ ΕΚΦΡΑΣΗ ΤΟΥ RAGE ΣΤΑ PBMCS ΠΡΩΤΕΪΝΙΚΗ ΕΚΦΡΑΣΗ ΤΗΣ ΙΣΟΜΟΡΦΗΣ RAGE 55 KD ΠΡΩΤΕΪΝΙΚΗ ΕΚΦΡΑΣΗ ΤΗΣ ΙΣΟΜΟΡΦΗΣ RAGE 37 KD
6 7.4.3 ΠΡΩΤΕΪΝΙΚΗ ΕΚΦΡΑΣΗ ΤΗΣ ΙΣΟΜΟΡΦΗΣ RAGE 64 KD ΠΡΩΤΕΪΝΙΚΗ ΕΚΦΡΑΣΗ ΤΗΣ ΙΣΟΜΟΡΦΗΣ RAGE 100 KD ΣΥΣΧΕΤΙΣΕΙΣ ΜΕΤΑΞΥ SRAGE, CML ΚΑΙ ΤΩΝ ΙΣΟΜΟΡΦΩΝ RAGE ΚΕΦΑΛΑΙΟ 8: ΣΥΖΗΤΗΣΗ/ΣΥΜΠΕΡΑΣΜΑΤΑ ΣΥΖΗΤΗΣΗ ΣΥΜΠΕΡΑΣΜΑΤΑ SUMMARY ΒΙΒΛΙΟΓΡΑΦΙΚΕΣ ΑΝΑΦΟΡΕΣ ΒΙΟΓΡΑΦΙΚΟ ΣΗΜΕΙΩΜΑ
7 ΕΠΤΑΜΕΛΗΣ ΕΞΕΤΑΣΤΙΚΗ ΕΠΙΤΡΟΠΗ ΒΑΣΙΛΙΚΗ Ε. ΓΚΡΕΚΑ-ΣΠΗΛΙΩΤΗ Καθηγήτρια- Τµήµα Ιατρικής, Πανεπιστήµιο Πατρών. ΜΑΡΘΑ ΑΣΗΜΑΚΟΠΟΥΛΟΥ Αναπληρώτρια Καθηγήτρια- Τµήµα Ιατρικής, Πανεπιστήµιο Πατρών. ΕΛΕΝΗ ΠΑΠΑ ΑΚΗ-ΠΕΤΡΟΥ Αναπληρώτρια Καθηγήτρια- Τµήµα Ιατρικής, Πανεπιστήµιο Πατρών. ΘΕΟ ΩΡΟΣ ΑΛΕΞΑΝ ΡΙ ΗΣ Καθηγητής- Τµήµα Ιατρικής, Πανεπιστήµιο Πατρών. ΝΕΟΚΛΗΣ ΓΕΩΡΓΟΠΟΥΛΟΣ Επίκουρος Καθηγητής- Τµήµα Ιατρικής, Πανεπιστήµιο Πατρών. ΚΥΡΙΑΚΟΣ ΚΥΠΡΑΙΟΣ Αναπληρωτής Καθηγητής- Τµήµα Ιατρικής, Πανεπιστήµιο Πατρών. ΙΟΝΥΣΙΟΣ ΠΑΠΑΧΡΗΣΤΟΥ Επίκουρος Καθηγητής- Τµήµα Ιατρικής, Πανεπιστήµιο Πατρών. 7
8 ΕΥΧΑΡΙΣΤΙΕΣ Το πειραµατικό µέρος της εργασίας αυτής πραγµατοποιήθηκε στο εργαστήριο της Μονάδας Παιδιατρικής Ενδοκρινολογίας και ιαβήτη, της Παιδιατρικής Κλινικής της Ιατρικής Σχολής του Πανεπιστηµίου Πατρών, σε συνεργασία µε το εργαστήριο της Ανατοµίας-Ιστολογίας-Εµβρυολογίας της Ιατρικής Σχολής του Πανεπιστηµίου Πατρών. Η δειγµατοληψία έγινε σε ασθενείς της κας Βασιλικής Γκρέκα-Σπηλιώτη στα Εξωτερικά Ιατρεία της Παιδιατρικής Ενδοκρινολογίας του Περιφερειακού Πανεπιστηµιακού Γενικού Νοσοκοµείου Πατρών (ΠΠΓΝ), έπειτα από λεπτοµερή ενηµέρωση και προφορική συγκατάθεση των γονέων και των ασθενών. Πριν συνεχίσω µε την παρουσίαση της εργασίας µου, κρίνω απαραίτητο να ευχαριστήσω θερµά όσους µε βοήθησαν να ολοκληρώσω αυτή τη διδακτορική διατριβή. Θα ήθελα να ευχαριστήσω ιδιαιτέρως την Καθηγήτρια κ. Βασιλική Ε. Γκρέκα-Σπηλιώτη για την ακούραστη επιστηµονική της καθοδήγηση, τη συνεχή ενθάρρυνση και τις πολύτιµες συµβουλές της. Την ευχαριστώ πολύ, πρώτα απ όλα, για την τιµή που µου έκανε να µε συµπεριλάβει στην ερευνητική της οµάδα, αλλά και για την ευκαιρία που µου δίνει όλα αυτά τα χρόνια να γίνοµαι δίπλα της καλύτερος ιατρός κι άνθρωπος, αντλώντας γνώση κι έµπνευση από την πολυετή εµπειρία της, την αγάπη της για την κλινική ιατρική και έρευνα και βέβαια το ξεχωριστό διδακτικό της ταλέντο. Επίσης, θα ήθελα να ευχαριστήσω τις Αναπληρώτριες Καθηγήτριες του Τµήµατος Ιατρικής του Πανεπιστηµίου Πατρών, κ. Μάρθα Ασηµακοπούλου και κ. Ελένη Παπαδάκη-Πέτρου, για τη συνεχή υποστήριξή τους κατά την εκπόνηση της διδακτορικής µου διατριβής. Θα ήθελα, ακόµη, να ευχαριστήσω τους κ.κ. Θ. Αλεξανδρίδη, Καθηγητή του Τµήµατος Ιατρικής του Πανεπιστηµίου Πατρών, Ν. Γεωργόπουλο, Επίκουρο Καθηγητή του Τµήµατος Ιατρικής του Πανεπιστηµίου Πατρών, Κ. Κυπραίο, Αναπληρωτή Καθηγητή του Τµήµατος Ιατρικής του Πανεπιστηµίου Πατρών και. Παπαχρήστου, Επίκουρο Καθηγητή του Τµήµατος Ιατρικής του Πανεπιστηµίου Πατρών, για την ευγένεια και προθυµία που επέδειξαν να συµµετάσχουν στην Επταµελή Εξεταστική Επιτροπή. 8
9 Στη συνέχεια, θα ήθελα να ευχαριστήσω τις υπεύθυνες του εργαστηρίου της Παιδιατρικής Ενδοκρινολογίας, κυρίες Πάολα Ρόχας και Αλεξία Καρβέλα για την πολύτιµη συµβολή τους στην κατανόηση βιοχηµικών µονοπατιών, απαραίτητων για τη διεκπεραίωση αυτής της εργασίας καθώς και τη βοήθειά τους στην εκµάθηση και εφαρµογή της εργαστηριακής µεθοδολογίας. Θα ήταν παράλειψη να µην ευχαριστήσω τους υπόλοιπους φοιτητές που στελεχώνουν το εργαστήριο της Παιδιατρικής Ενδοκρινολογίας για τις ατέλειωτες δηµιουργικές κι ευχάριστες ώρες που µοιραστήκαµε µαζί πάνω στον πάγκο, κάνοντας πειράµατα και αναζητώντας αποτελέσµατα πάντα µέσα σε υγιές κλίµα συνεργασίας και συναδελφικότητας. Θα ήθελα να ευχαριστήσω ιδιαιτέρως τους γονείς µου, Βαγγέλη και Πάτρα, και την αδελφή µου, Μαρία, για την ηθική υποστήριξη, συνεχή ενθάρρυνση και εµπιστοσύνη που µου έδειξαν και µου δείχνουν σε κάθε µου βήµα από τα χρόνια που ήµουν µαθήτρια µέχρι τώρα. Τέλος, θα ήθελα να ευχαριστήσω τα πεθερικά µου, Γιάννη και Κανέλλα, για τη συµπαράστασή τους και βέβαια τον σύζυγό µου, Βαγγέλη, για την ανεξάντλητη υποµονή που επέδειξε όλες τις ώρες που αφιέρωνα στην ολοκλήρωση της διατριβής µου, ενώ τις στερούσα από τον πολύτιµο οικογενειακό µας χρόνο µε τις µικρές µας κόρες, Κανέλλα και Πάτρα. Αθηνά εττοράκη-οικονοµοπούλου 9
10 ΠΕΡΙΛΗΨΗ Εισαγωγή: Η ανάπτυξη αγγειακών επιπλοκών (µικρο- και µακροαγγειοπάθειας) είναι συχνή σε ασθενείς µε Σ 1, όπου η γλυκοζυλιωµένη αιµοσφαιρίνη (HgbA1c) είναι πάνω από 7% για πάνω από 5 έτη. Οι πρόσφατες µελέτες προσδίδουν έναν αναδυόµενο ρόλο στα τελικά προϊόντα προχωρηµένης γλυκοζυλίωσης (AGEs: Advanced Glycation Endproducts), όσον αφορά στην παθογένεια των διαβητικών αγγειακών επιπλοκών. Το καλύτερα χαρακτηριζόµενο από τα AGEs είναι η N-καρβοξυµεθυλ-λυσίνη (CML), που αποτελεί κι έναν κύριο εκπρόσωπο τους in vivo. Τα AGEs µπορεί να συσσωρεύονται στους ιστούς στον Σ και να προκαλούν σηµαντικές επιδράσεις στα αγγεία µε την πρόσδεσή τους σε ειδικούς υποδοχείς της κυτταρικής επιφάνειας. Χαρακτηριστικός υποδοχέας των AGEs είναι ο RAGE (Receptor for Advanced Glycation Endproducts). Έχει βρεθεί ότι διαλυτές µορφές του RAGE (srage) εµφανίζονται στο ανθρώπινο αίµα. Φαίνεται ότι το srage δρα ως παγίδα αιχµαλωτίζοντας τους φλεγµονώδεις προσδέτες του RAGE εξωκυττάρια, προστατεύοντας µε αυτό τον τρόπο τα κύτταρα από τη βλάβη που προάγεται από τα AGEs. Σκοπός: Να µελετηθούν τα επίπεδα του srage, η πρωτεϊνική έκφραση του RAGE, καθώς και τα επίπεδα CML (καρβοξυµεθυλ-λυσίνη) σε σχέση µε διάφορες κλινικές και βιοχηµικές παραµέτρους σε παιδιά, εφήβους και νεαρούς ενήλικες µε Σ 1. Μεθοδολογία: Τα επίπεδα srage και CML προσδιορίστηκαν µε ELISA και η πρωτεϊνική έκφραση του RAGE στα µονοπύρηνα του περιφερικού αίµατος µε ανοσοαποτύπωση κατά Western σε 74 παιδιά, εφήβους και νεαρούς ενήλικες µε Σ 1 (13± 4 χρονών) και 43 µάρτυρες αντίστοιχης ηλικίας, φύλου και σταδίου Tanner. Αποτελέσµατα: Τα επίπεδα του srage βρέθηκαν σηµαντικά αυξηµένα στους ασθενείς µε Σ 1 σε σύγκριση µε τους µάρτυρες και ευθέως ανάλογα µε τα επίπεδα LDL. Επίσης, εντοπίστηκε: (1) σηµαντική αύξηση στους ασθενείς µε Σ 1 ηλικίας κάτω από 13 ετών και (2) σηµαντική αύξηση σε ασθενείς µε διάρκεια διαβήτη κάτω από 5 έτη. 10
11 Όσον αφορά στα επίπεδα CML, δε διέφεραν σηµαντικά ανάµεσα στα παιδιά µε Σ 1 και τους µάρτυρες και παρουσίασαν σηµαντική µείωση στους ασθενείς µε Σ 1 και LDL>100 mg/dl. Η πρωτεϊνική έκφραση των ισοµορφών RAGE 55, 100 και 64 kd που εντοπίστηκαν στην ανοσοαποτύπωση κατά Western ήταν σηµαντικά µειωµένη στους ασθενείς µε Σ 1 σε σχέση µε τους µάρτυρες, ενώ η έκφραση της ισοµορφής RAGE 37 kd δεν παρουσίασε σηµαντική διαφορά. Η πρωτεϊνική έκφραση του RAGE 55 kd (υποδοχέα πλήρους µήκους) σηµείωσε σηµαντική αύξηση στους ασθενείς µε Σ 1 και BMI>75%. Η πρωτεϊνική έκφραση του RAGE 100 kd έδειξε σηµαντική αύξηση στους ασθενείς µε Σ 1 και περίµετρο κοιλίας>75%. Η πρωτεϊνική έκφραση του RAGE 64 kd έδειξε (1) σηµαντική αύξηση στους νεαρούς ενήλικες ασθενείς µε Σ 1, (2) σηµαντική αύξηση στους ασθενείς µε HgA1c 7-8% και (3) σηµαντική αύξηση στους ασθενείς µε Σ 1 και περίµετρο κοιλίας>75%. Η πρωτεϊνική έκφραση του RAGE 37 kd έδειξε σηµαντική αύξηση στους ασθενείς µε HDL>45 mg/dl. Συµπέρασµα: Τα αυξηµένα επίπεδα srage στα παιδιά µε Σ 1 και πιο ειδικά, σ αυτά ηλικίας κάτω από 13 ετών και µε διάρκεια διαβήτη κάτω από 5 έτη, µπορεί να είναι ένα προσωρινό προστατευτικό µέτρο ενάντια στην κυτταρική βλάβη και πιθανόν να είναι επαρκές για να εξουδετερώσει επαρκώς τα κυκλοφορούντα CML, εµποδίζοντας έτσι τις διαβητικές αγγειακές επιπλοκές. Επίσης, µια ήπια αύξηση της LDL θα µπορούσε να είναι ένα ερέθισµα για την αύξηση του srage, οδηγώντας στη δέσµευση του CML και τελικά τη µείωση των επιπέδων CML στην κυκλοφορία. Τα µειωµένα επίπεδα της πρωτεϊνικής έκφρασης του RAGE 55 kd µπορεί να αντανακλούν την αυξηµένη έκφραση του srage στους ασθενείς µε Σ 1 συνολικά λόγω της αποκοπής του RAGE µε µεταλλοπρωτεϊνάσες. Φάνηκε, επίσης, ότι µε την παρουσία κάποιου παράγοντα κινδύνου, όπως αύξηση της ηλικίας, επιδείνωση λιπιδαιµικού προφίλ, αυξηµένη περίµετρος κοιλίας, αυξηµένο BMI, αυξηµένη συστολική ή διαστολική αρτηριακή πίεση, αυξάνεται ή τείνει να αυξηθεί η πρωτεϊνική έκφραση της ισοµορφής αυτής, ενώ φαίνεται αντίστοιχα να µειώνονται ή να τείνουν να µειωθούν τα επίπεδα του srage. Επιπλέον, µε την παρουσία κάποιου παράγοντα αυξηµένου κινδύνου φάνηκε να αυξάνονται και 2 άλλες ισοµορφές, ο RAGE 64 kd, που πιθανόν αντιστοιχεί στην ισοµορφή RAGE-v5, µε διαφορετική αλληλουχία αµινοξέων στην περιοχή σύνδεσης των προσδετών και ο RAGE 100 kd που µάλλον αποτελεί επίσης προϊόν εναλλακτικού µατίσµατος. Τέλος, η πρωτεϊνική έκφραση του RAGE 37 kd, που ίσως 11
12 αντιστοιχεί στην ισοµορφή 8-RAGE, σ ένα εκκρινόµενο προϊόν εναλλακτικού µατίσµατος µε πιθανή προστατευτική δράση, αυξάνεται σε ασθενείς µε αυξηµένη HDL, πιθανόν λόγω αυξηµένης ικανότητας του οργανισµού να προστατεύσει από την πιθανή περίσσεια AGEs. Παρατηρούνται διαφορές στις επιµέρους υποκατηγορίες των διαβητικών ασθενών, µε αποτέλεσµα διαφορετική ανταπόκριση του οργανισµού έναντι στις βλαπτικές δράσεις των AGEs, ανάλογα µε την ηλικία, τη διάρκεια του διαβήτη, τη συνοδό επιβάρυνση από το διαταραγµένο γλυκαιµικό και λιπιδαιµικό προφίλ, την περίµετρο κοιλίας, το BMI και την αρτηριακή πίεση. Φαίνεται όµως ότι συνολικά στα παιδιά, τους εφήβους και τους νεαρούς ενήλικες µε Σ 1 υπάρχει µια υποκλινική διαταραχή του άξονα srage-rage-cml, η οποία δύναται να µετατραπεί σε κλινικά εµφανείς αγγειακές βλάβες, αν προστεθούν περαιτέρω επιβαρυντικοί παράγοντες. 12
13 Κεφάλαιο 1 : Σακχαρώδης ιαβήτης 1.1 Εισαγωγικά για τον Σακχαρώδη ιαβήτη Ο Σακχαρώδης ιαβήτης (Σ ), παρόλη τη µεγάλη έρευνα που διεξάγεται στον τοµέα αυτό, εξακολουθεί να αποτελεί ένα σηµαντικό παγκόσµιο πρόβληµα υγείας. Όπως ορίζεται από το Συµβούλιο Ειδικών της Αµερικανικής Εταιρείας ιαβήτη, ο Σ αποτελεί µια οµάδα µεταβολικών διαταραχών που χαρακτηρίζονται από υπεργλυκαιµία, η οποία οφείλεται σε ελάττωµα στην έκκριση, τη δράση της ινσουλίνης ή και στα δύο αυτά χαρακτηριστικά. Οι διαταραχές στο µεταβολισµό των υδατανθράκων, λιπών και πρωτεϊνών που συναντώνται στον Σ οφείλονται στην ανεπαρκή δράση της ινσουλίνης στους ιστούς-στόχους. [1] Ο Σ διακρίνεται κυρίως σε Σ τύπου 1 (Σ 1) και Σ τύπου 2 (Σ 2). Ο Σ 1 οφείλεται σε καταστροφή των παγκρεατικών β-νησιδίων του Langerhans κυρίως λόγω αυτοάνοσου µηχανισµού, µε αποτέλεσµα µειωµένη έκκριση ινσουλίνης. Ο Σ 2 είναι η επικρατούσα µορφή και οφείλεται σε αντίσταση στην ινσουλίνη µε ελαττωµατική αντιρροπιστική έκκριση ινσουλίνης. [2] Βέβαια, υπάρχουν κι άλλες µορφές Σ, όπως ο MODY (Monogenic and Maturity-onset diabetes of youth), ο νεογνικός διαβήτης και ο διαβήτης κυήσεως. Ο Σ επηρεάζει το 1-2% του πληθυσµού παγκοσµίως. [3] Το 2007 υπολογίζεται ότι περίπου 23,6 εκατοµµύρια άνθρωποι στις Ηνωµένες Πολιτείες Αµερικής είχαν Σ, εκ των οποίων 1 εκατοµµύριο περίπου είχαν Σ 1 και οι υπόλοιποι Σ 2. [4] Οι ασθενείς µε Σ είναι επιρρεπείς σε οξείες επιπλοκές, όπως υπογλυκαιµία και διαβητική κετοξέωση και µακροχρόνιες επιπλοκές, όπως αµφιβληστροειδοπάθεια, καταρράκτη, αθηροσκλήρωση, νευροπάθεια, νεφροπάθεια και επηρεασµένη επούλωση τραυµάτων. Ως αποτέλεσµα, το προσδόκιµο επιβίωσης αυτών των ασθενών είναι µόνο τα 2/3 του γενικού πληθυσµού. [3] Η µεγαλύτερη ανησυχία για τον Σ είναι οι µακροχρόνιες επιπλοκές, στις οποίες οφείλεται η µεγάλη νοσηρότητα και θνητότητα που παρουσιάζει αυτή η ασθένεια. Πιο συγκεκριµένα, οι µακροπρόθεσµες επιπτώσεις της χρόνιας υπεργλυκαιµίας στον Σ διακρίνονται σε µικροαγγειακές και µακροαγγειακές επιπλοκές. Η µικροαγγειακή 13
14 νόσος οδηγεί σε αµφιβληστροειδοπάθεια, νεφρική ανεπάρκεια και νευροπάθεια, ενώ η σχετιζόµενη µε τον Σ µακροαγγειακή νόσος προκαλεί αυξηµένο κίνδυνο για έµφραγµα µυοκαρδίου, αγγειακά εγκεφαλικά επεισόδια και ακρωτηριασµούς κάτω άκρων. Η καρδιαγγειακή νόσος είναι υπεύθυνη για το µεγαλύτερο ποσοστό θνησιµότητας. Οι ενήλικες µε Σ έχουν 2-4 φορές µεγαλύτερο κίνδυνο να υποστούν καρδιαγγειακά συµβάµατα σε σχέση µε τους µη-διαβητικούς. [4] Τέλος, η διαβητική αµφιβληστροειδοπάθεια [5] είναι µια από τις κυριότερες αιτίες τύφλωσης παγκοσµίως και η διαβητική νεφροπάθεια [6] αποτελεί µια από τις κυριότερες αιτίες νεφρικής νόσου τελικού σταδίου στον δυτικό κόσµο. Η υπεργλυκαιµία παίζει ένα σηµαντικό ρόλο στην παθογένεια των µακροχρόνιων επιπλοκών και οι ασθενείς µε Σ και φτωχή ρύθµιση της γλυκόζης βρίσκονται σε αυξηµένο κίνδυνο για ανάπτυξη σηµαντικών επιπλοκών. Οι επιπλοκές φαίνεται να αφορούν όργανα, τα κύτταρα των οποίων δε χρειάζονται ινσουλίνη για την πρόσληψη της γλυκόζης, όπως αυτά στο νευρικό σύστηµα, την καρδιά, τα νεφρά και τα µικρά αγγεία. Ως συνέπεια, αυτά τα κύτταρα έχουν υψηλές συγκεντρώσεις ενδοκυττάριας γλυκόζης κατά τη διάρκεια της υπεργλυκαιµίας. Ο ακριβής ρόλος της υπεργλυκαιµίας στην παθογένεια των µακροχρόνιων επιπλοκών είναι ακόµη ασαφής. Όµως, µια ενδιαφέρουσα υπόθεση [3] που έχει τραβήξει ιδιαίτερα το ενδιαφέρον είναι ο ρόλος της µη ενζυµικής πρωτεϊνικής γλυκοζυλίωσης, µε την οποία θα ασχοληθούµε κυρίως σ αυτή τη διδακτορική διατριβή, και πιο ειδικά, στον Σ Ταξινόµηση Σακχαρώδη ιαβήτη Στον Πίνακα 1.1 φαίνεται η αιτιολογική ταξινόµηση που προτείνεται από την Αµερικανική Εταιρεία ιαβήτη και το Συµβούλιο των Ειδικών του Παγκόσµιου Οργανισµού Υγείας (ΠΟΥ) για την ταξινόµηση και διάγνωση του Σ µε ελάχιστες τροποποιήσεις. [1] 14
15 Ι. Σακχαρώδης ιαβήτης Τύπου 1 (καταστροφή των β-κυττάρων, απόλυτη έλλειψη της ινσουλίνης) Α. Ανοσο-µεσολαβούµενος Β. Ιδιοπαθής ΙΙ. Σακχαρώδης ιαβήτης τύπου 2 (συνδυασµός διαταραχής στην έκκριση της ινσουλίνης και αντίστασης των ιστών στη δράση της) ΙΙΙ. Άλλοι ειδικοί τύποι: Α. Γενετικές ιαταραχές των β-κυττάρων 1. Χρωµόσωµα 12, HNF-1 α (MODY3) 2. Χρωµόσωµα 7, γλυκοκινάση (MODY2) 3. Χρωµόσωµα 20, HNF-4 α (MODY1) 4. Χρωµόσωµα 13, επαγωγικός παράγων της ινσουλίνης (insulin promoter factor)-1 (IPF-1; MODY4) 5. Χρωµόσωµα 17, HNF-1β (MODY5) 6. Χρωµόσωµα 2, NeuroD1 (MODY6) 7. Μιτοχονδριακό DNA 8. Άλλες Β. Γενετικές διαταραχές στην έκκριση της ινσουλίνης E. Φάρµακο- ή χηµικοεπαγώµενος 1. Vacor 2. Πενατµιδίνη 3. Νικοτινικό οξύ 4. Γλυκοκορτικοειδή 5. Θυρεοειδικές ορµόνες 6. ιαζοξίδη 7. β-αδρενεργικοί αγωνιστές 8. θειαζίδες 9. α-ιντερφερόνη 10. Άλλα F. Λοιµώξεις 1. Συγγενής ερυθρά 2. Κυτταροµεγαλοϊός 3. Άλλες G. Μη κοινές ανοσο- µεσολαβούµενες µορφές διαβήτη 1. Σύνδροµο Stiff-man 2. Αντισώµατα έναντι υποδοχέα ινσουλίνης 3. Άλλες H. Άλλα γενετικά σύνδροµα σχετιζόµενα µε διαβήτη 1. Σύνδροµο Down 2. Σύνδροµο Klinefelter 3. Σύνδροµο Turner 4. Σύνδροµο Wolfram 5. Αταξία Friedreich 6. Χορεία Huntington 7. Σύνδροµο Laurence- 15
16 1. Αντίσταση στην ινσουλίνη τύπου Α 2. Leprechaunism 3. Σύνδροµο Rabson-Mendenhall 4. Λιποατροφικός ιαβήτης 5. Άλλες C. Νόσοι εξωκρινούς µοίρας του παγκρέατος 1. Παγκρεατίτιδα 2. Τραύµα/Παγκρεατεκτοµή 3. Νεοπλασία 4. Κυστική ίνωση 5. Αιµοχρωµάτωση 6. Άλλες Moon-Biedl 8. Μυοτονική δυστροφία 9. Πορφύρα 10. Σύνδροµο Prader- Willi 11. Άλλα IV. Σακχαρώδης ιαβήτης της κύησης D. Ενδοκρινοπάθειες 1. Ακροµεγαλία 2. Σύνδροµο Cushing 3. Γλυκαγόνωµα 4. Φαιοχρωµοκύττωµα 5. Υπερθυρεοειδισµός 6. Σωµατοστατίνωµα 7. Αλδοστερίνωµα 8. Άλλες Πίνακας 1.1 : Αιτιολογική ταξινόµηση Σ. [1] 16
17 1.2.1 Σακχαρώδης ιαβήτης τύπου 1 Ο Σ 1, µια αυτοάνοσος διαταραχή (παλαιότερα ονοµαζόταν νεανικός διαβήτης ή ινσουλινο-εξαρτώµενος διαβήτης), είναι ο πιο κοινός τύπος διαβήτη σε άτοµα µικρότερα των 40 ετών. Συσχετίζεται µε αντισώµατα έναντι των παγκρεατικών νησιδίων (ανοσολογικοί δείκτες), µειωµένη παραγωγή ινσουλίνης και τάση προς κέτωση. Ο Σ 1 παραµένει η αιτία περίπου των 90% περιπτώσεων διαβήτη σε νέους ηλικίας κάτω των 18 ετών στις Ηνωµένες Πολιτείες. [7] Αυτός ο τύπος Σ είναι ανοσο-µεσολαβούµενος σε πάνω από 90% των περιπτώσεων και ιδιοπαθής σε λιγότερο από 10% των περιπτώσεων. Ο ρυθµός της καταστροφής των παγκρεατικών β-κυττάρων ποικίλλει, µπορεί να είναι ταχύς σε µερικούς ασθενείς και αργός σε άλλους. Ο Σ 1 συνήθως σχετίζεται µε κετοξέωση όταν µείνει αθεράπευτος. Εµφανίζεται σε οποιαδήποτε ηλικία αλλά συνήθως στα παιδιά και τους νέους ενήλικες µε κορύφωση της επίπτωσής του πριν τη σχολική ηλικία και ξανά κοντά στην εφηβεία. Πρόκειται για µια καταβολική διαταραχή, στην οποία η κυκλοφορούσα ινσουλίνη είναι ουσιαστικά απούσα, η γλυκαγόνη του πλάσµατος είναι αυξηµένη και τα παγκρεατικά β κύτταρα αποτυγχάνουν να ανταποκριθούν στα ινσουλινογόνα ερεθίσµατα. Εποµένως, η εξωγενής ινσουλίνη είναι απαραίτητη για να αναστρέψει το καταβολικό στάδιο, να εµποδίσει την κετοξέωση, να µειώσει την υπεργλυκαγοναιµία και τη γλυκόζη του αίµατος. [2] Ανοσο-µεσολαβούµενος Σ Τύπου 1 (Τύπος 1Α) Περίπου 1/3 της ευαισθησίας στην ασθένεια οφείλεται σε γονίδια και 2/3 σε περιβαλλοντικούς παράγοντες. Τα γονίδια που εκφράζουν τα HLA (Human- Leucocyte-associated Antigens: αντιγόνα σχετιζόµενα µε τα ανθρώπινα λευκοκύτταρα) συµβάλλουν περίπου 40% στο γενετικό κίνδυνο. Περίπου 95% των ασθενών µε Σ 1 έχουν είτε HLA-DR3 είτε HLA-DR4, συγκρινόµενοι µε το 45-50% των λευκών µαρτύρων. Τα HLA-DQ γονίδια είναι ακόµα πιο ειδικοί δείκτες της ευαισθησίας στον Σ 1, καθώς ένα συγκεκριµένο αλληλόµορφο (HLA-DQB1*0302) βρίσκεται στους DR4 ασθενείς µε Σ 1, ενώ ένα «προστατευτικό» γονίδιο (HLA- DQB1*0602) είναι συχνά παρόν στους DR4 µάρτυρες. Ένα άλλο σηµαντικό γονίδιο που συµβάλλει περίπου στο 10% του γενετικού κινδύνου βρίσκεται στην 5 περιοχή 17
18 του γονιδίου της ινσουλίνης. Αυτή η περιοχή επηρεάζει την έκφραση του γονιδίου της ινσουλίνης στο θύµο κι έχει ως αποτέλεσµα τη µείωση των ειδικών για την ινσουλίνη Τ λεµφοκυττάρων. [2] Επιπρόσθετα, οι περισσότεροι ασθενείς µε Σ 1 στη διάγνωση έχουν κυκλοφορούντα αντισώµατα προς τα νησίδια (islet cell antibodies, ICA), την ινσουλίνη (insulin autoantibodies, IAA), την αποκαρβοξυλάση του γλουταµικού οξέος (GAD65: Glutamic Acid Decarboxylase) και τις τυροσινικές φωσφατάσες (IA- 2 και IA2-b). Αυτά τα αντισώµατα διευκολύνουν τη διαλογή (screening) των αδερφών των προσβαλλόµενων παιδιών καθώς και των ενηλίκων µε άτυπα χαρακτηριστικά Σ 2 για την ύπαρξη ή όχι αυτοάνοσης αιτίας του διαβήτη τους. Ένα επιπλέον αντίσωµα για τον µεταφορέα ψευδαργύρου ZnT8 (Slc30A8) βρέθηκε πρόσφατα να είναι παρόν σε περίπου 28% ασθενών µε Σ 1 που ήταν αρνητικοί για τα υπόλοιπα αντισώµατα. Ο έλεγχος για τα αντισώµατα ZnT8, GAD65, IA2 και IAA µπορεί να αναγνωρίσει περίπου 98% των ασθενών που έχουν αυτοάνοση βάση για την απώλεια των β-κυττάρων τους. Τα επίπεδα των αντισωµάτων πέφτουν µε την αυξανόµενη διάρκεια της ασθένειας. Επίσης, από τη στιγµή που ένας ασθενής λάβει ινσουλίνη, αναπτύσσονται µειωµένα επίπεδα αντι-ινσουλινικών αντισωµάτων. [2] Τα µέλη της οικογένειας των ασθενών µε Σ έχουν αυξηµένο κίνδυνο σ όλη τη διάρκεια της ζωής τους να αναπτύξουν Σ 1. Το παιδί µιας µητέρας µε Σ 1 έχει κίνδυνο 3%, ενώ ο κίνδυνος αυξάνεται σε 6%, αν έχει και ο πατέρας Σ. Ο κίνδυνος στα αδέρφια σχετίζεται µε τον αριθµό των απλότυπων HLA που µοιράζονται µε το διαβητικό παιδί. Αν µοιράζονται έναν απλότυπο, ο κίνδυνος είναι 6%, ενώ αν µοιράζονται 2 απλότυπους, ο κίνδυνος αυξάνεται σε 12-25%. Το µεγαλύτερο κίνδυνο έχουν τα οµοζυγωτικά δίδυµα, που φτάνει το 25-50%. [2] Συγκεκριµένοι µη-αναγνωρισµένοι ασθενείς µε µια ηπιότερη έκφραση του Σ 1 αρχικά διατηρούν επαρκή λειτουργία των β κυττάρων για να αποφύγουν την κετοξέωση, αλλά καθώς τα β κύτταρα καταστρέφονται αργότερα στη ζωή, αναπτύσσεται εξάρτηση από την ινσουλινοθεραπεία. Μελέτες µε αντισώµατα εναντίον των παγκρεατικών νησιδίων στους Βόρειους Ευρωπαίους έδειξαν ότι µέχρι και 15% των ασθενών µε Σ 2 µπορεί να έχουν πραγµατικά αυτή την ήπια µορφή του Σ 1 (Latent Autoimmune Diabetes of Adulthood, LADA). [2] Περισσότερες λεπτοµέρειες για τους γενετικούς και ανοσολογικούς παράγοντες στον Σ 1 θα αναφερθούν στο κεφάλαιο
19 Ποιοι περιβαλλοντικοί παράγοντες είναι υπεύθυνοι για τον αυξηµένο κίνδυνο δεν είναι γνωστοί. Έχουν διατυπωθεί διάφορες υποθέσεις. συµπεριλαµβανοµένων τις λοιµώξεις από συγκεκριµένους ιούς (ερυθράς, Coxsackie B4) και την κατανάλωση γάλακτος αγελάδος. Κανένας όµως από αυτούς τους παράγοντες δεν έχει επιβεβαιωθεί. Τµήµα της δυσκολίας αποτελεί το γεγονός ότι η αυτοάνοση βλάβη αναµφίβολα αρχίζει πολλά χρόνια πριν εκδηλωθεί ο κλινικός διαβήτης. [2] Περισσότερες λεπτοµέρειες για τους περιβαλλοντικούς παράγοντες θα αναφερθούν επίσης στο Κεφάλαιο 1.3. Ιδιοπαθής Σ Τύπου 1 (Τύπος 1Β) Σε λιγότερο από το 10 % των ασθενών δεν υπάρχει ένδειξη αυτοανοσίας που να εξηγεί την ινσουλινοπενία και την κετοξέωση. Αυτή η υπο-οµάδα έχει ταξινοµηθεί ως «ιδιοπαθής Σ 1». Παρόλο που ένα µικρό µόνο ποσοστό των ασθενών µε Σ 1 ανήκει σ αυτή την υπο-οµάδα, οι περισσότεροι από αυτούς προέρχονται από την Ασία ή την Αφρική. Πρόσφατα αναφέρθηκε ότι περίπου 4% των υτικών Αφρικανών µε Σ ευπαθή στην κετοξέωση είναι οµόζυγοι για µια µετάλλαξη στο PAX-4 γονίδιο (Arg133Trp), ένα γονίδιο που είναι απαραίτητο για την ανάπτυξη των παγκρεατικών νησιδίων. [2] Σακχαρώδης ιαβήτης Τύπου 2 Ο Σ 2 αποτελεί µια ετερογενή µεταβολική διαταραχή χαρακτηριζόµενη από σχετική ανεπάρκεια ινσουλίνης, η οποία οφείλεται σε µειωµένη ευαισθησία των ιστών στην ινσουλίνη και βλάβη στην έκκριση ινσουλίνης από τα β-παγκρεατικά κύτταρα. Μερικοί ασθενείς χαρακτηρίζονται από επικρατούσα αντίσταση στην ινσουλίνη και σχετική ανεπάρκεια ινσουλίνης, ενώ άλλοι έχουν ένα σηµαντικό ελάττωµα στην έκκριση ινσουλίνης σε συνδυασµό µε αντίσταση στην ινσουλίνη. Ο Σ 2 αντιπροσωπεύει περισσότερο από 80% των περιπτώσεων Σ. Ο επιπολασµός του είναι ακόµη µεγαλύτερος από αυτόν που είχε παλαιότερα υπολογιστεί λόγω της αυξανόµενης συχνότητας της παχυσαρκίας. Έχει βρεθεί ότι η πρώιµη εισαγωγή ινσουλίνης στην αρχική θεραπεία του Σ 2 πριν την ανάπτυξη σηµαντικών επιπλοκών 19
20 είναι απαραίτητη για τη βελτίωση του µεταβολικού ελέγχου και την πρόληψη των µικροαγγειακών και µακροαγγειακών επιπλοκών. [8] Monogenic and maturity-onset diabetes of youth (MODY) Η µορφή αυτή διαβήτη είναι πολύ λιγότερο συχνή και συµπεριλαµβάνει ποικίλους τύπους διαβήτη σε µη παχύσαρκα παιδιά µε αναγνωρισµένες γενετικές µεταλλάξεις (π.χ. µετάλλαξη της γλυκοκινάσης ή των γονιδίων ηπατικού πυρηνικού παράγοντα 1 και 2). Παρουσιάζεται ως µια µη-κετωτική µορφή διαβήτη χωρίς αντισώµατα ενάντια στα παγκρεατικά νησίδια και συχνά συσχετίζεται µε οικογενειακό ιστορικό διαβήτη σε αρκετές γενιές. Συγκεκριµένες διαφορετικές µεταλλάξεις µπορεί να µη χρειάζονται θεραπεία ή να χρειάζονται από το στόµα υπογλυκαιµικά δισκία ή αγωγή ινσουλίνης. [7] Νεογνικός διαβήτης Αυτή η µορφή διαβήτη, που είναι σπάνια, συνδέεται µε ξεχωριστές αιτιολογίες, οι οποίες χρειάζονται ειδική εκτίµηση και ειδικές θεραπείες. Για παράδειγµα, µερικά παιδιά έχουν προσωρινό νεογνικό διαβήτη που σπάνια συνδέεται µε σοβαρή αυτοανοσία. Άλλα έχουν συγκεκριµένες µεταλλάξεις και θεραπεύονται καλύτερα µε σουλφονυλουρία µετά τη χορήγηση αρχικής θεραπείας µε ινσουλίνη. [7] ιαβήτης κύησης Ο διαβήτης κύησης ορίζεται ως δυσανεξία στη γλυκόζη που εµφανίζεται πρώτη φορά κατά τη διάρκεια της εγκυµοσύνης. Η επίπτωση της µορφής αυτής διαβήτη αυξάνεται λόγω ποικίλων παραγόντων µε κυριότερους την προχωρηµένη µητρική ηλικία και την παχυσαρκία. Η Αµερικανική Εταιρεία ιαβήτη συστήνει έλεγχο για 20
21 διαβήτη κύησης κατά τη διάγνωση της εγκυµοσύνης, αν υπάρχει κάποιος από τους ακόλουθους κινδύνους: σοβαρή παχυσαρκία, προηγούµενο ιστορικό διαβήτη κύησης ή γέννησης νεογνού µεγάλου βάρους για την ηλικία κύησης, γλυκοζουρία, σύνδροµο πολυκυστικών ωοθηκών ή οικογενειακό ιστορικό Σ 2. Αν κάποιος από αυτούς τους παράγοντες δεν είναι παρόν, οι έγκυες γυναίκες ελέγχονται για Σ κύησης σε ηλικία εβδοµάδων µόνο σε περίπτωση που υπάρχει κάποιος από τους παρακάτω παράγοντες: ηλικία πάνω από 25 ετών, παχυσαρκία πριν την εγκυµοσύνη, οικογενειακό ιστορικό Σ, µη-λευκή φυλή, ιστορικό δυσανεξίας στη γλυκόζη ή προηγούµενο ιστορικό φτωχής µαιευτικής έκβασης. [9] Όταν η γυναίκα διαγνωσθεί µε διαβήτη κύησης, πρέπει να ακολουθήσει συγκεκριµένο πρόγραµµα επίτευξης στόχων γλυκόζης κατά τη διάρκεια της εγκυµοσύνης έτσι, ώστε να ελαττωθούν οι πιθανοί κίνδυνοι για το νεογνό και τη µητέρα που σχετίζονται µε τον διαβήτη. Αυτοί οι κίνδυνοι περιλαµβάνουν τη γέννηση νεογνού µεγάλου βάρους για την ηλικία κύησης, την προεκλαµψία, την υπερχολερυθριναιµία του νεογνού, την κλινική νεογνική υπογλυκαιµία, τη διαταραχή ανοχής της γλυκόζης µε έναρξη στην παιδική ή εφηβική ηλικία, τη δυστοκία ώµων, τον πρόωρο τοκετό και τη γέννηση νεκρού εµβρύου. Για να αποφευχθούν αυτοί οι κίνδυνοι η έγκυος γυναίκα µε διαβήτη κύησης πρέπει να ακολουθήσει κατά τη διάρκεια της κύησης συστηµατικό πρόγραµµα αυτοελέγχου της γλυκόζης, δίαιτα περιορισµού των υδατανθράκων, φυσική δραστηριότητα αλλά ακόµη και ινσουλινοθεραπεία, όταν δεν επιτυγχάνονται οι ιδανικοί στόχοι γλυκόζης. [9] 21
22 1.3 Σακχαρώδης ιαβήτης τύπου Παθογένεια Σ 1 Ο Σ 1 προκαλείται από ανοσολογική βλάβη στα ινσουλινοπαραγωγά β κύτταρα των παγκρεατικών νησιδίων και πιο συγκεκριµένα, από απόλυτη συνήθως ανεπάρκεια ινσουλίνης οφειλόµενη σε αυτοάνοση καταστροφή των νησιδίων. Αυτή η αυτοάνοση κατάσταση χαρακτηρίζεται από την παρουσία αυτό-δραστικών Τ- λεµφοκυττάρων και αυτο-αντισωµάτων ενάντια των αντιγονικών δοµών των παγκρεατικών β-κυττάρων. [8] Η βλάβη αυτή εξελίσσεται σταδιακά µέσα σε περίοδο µηνών ή ετών στους περισσότερους ασθενείς- και τα συµπτώµατα εµφανίζονται µόνο όταν καταστραφεί περίπου το 90% των παγκρεατικών νησιδίων. Η ανοσολογική βλάβη χρειάζεται γενετική προδιάθεση και επηρεάζεται και από περιβαλλοντικούς παράγοντες. [7] Για την αιτιοπαθολογία του Σ 1, η αντικατάσταση της απούσας ινσουλίνης αποτελεί τη µόνη θεραπευτική επιλογή. Μετά τη δηµοσίευση της µελέτης DCCT, η οποία θα αναφερθεί στο κεφάλαιο 4.5, οι περισσότεροι ασθενείς µε Σ 1 ακολουθούν ένα εντατικό σχήµα θεραπείας. [8] Γενετική του Σ 1 Η σηµασία της γενετικής προδιάθεσης φαίνεται από το γεγονός ότι σε περισσότερες από 50% των περιπτώσεων µονοζυγωτικών διδύµων και τα δύο αδέρφια αναπτύσσουν διαβήτη. [7] Επιπλέον, ο Σ 1 είναι 15 φορές πιο συχνός σε αδέρφια ατόµων µε Σ 1, µε επιπολασµό στον γενικό πληθυσµό 0,4% και στα αδέρφια περίπου 6%. [10] Υπάρχει µια συσχέτιση µε τα αντιγόνα ιστοσυµβατότητας HLA-DR3 και HLA-DR4 και περίπου 95% των λευκών διαβητικών παιδιών έχει τουλάχιστον έναν από αυτούς τους τύπους HLA, όπως έχει ήδη αναφερθεί. Περίπου 40% έχουν και τους δύο τύπους HLA, HLA-DR3 και HLA-DR4 (έναν από κάθε γονέα), συγκρινόµενα µε µόνο 3% του γενικού πληθυσµού. [7] Πιο συγκεκριµένα, έχει βρεθεί ότι τα γονίδια που βρίσκονται στην περιοχή των HLA τάξης ΙΙ στο χρωµόσωµα 6p21 ευθύνονται για περίπου 50% του γενετικού κινδύνου για Σ 1. Έχει περιγραφεί ότι οι εξής απλότυποι σχετίζονται µε τον Σ 1: DQ2 (DQB1*0201-DQA1*0501-DRB1*03) και DQ8 (DQB1*0302-DQA1*
23 DRB1*04). Άλλα HLA αλληλόµορφα, όπως DQA1*0102, DQB1*0602, είναι προστατευτικά για τον Σ 1. Μια περιοχή, όπως ήδη αναφέρθηκε, στη ρυθµιστική περιοχή του γονιδίου της ινσουλίνης (INS) έχει επίσης φανεί να παρέχει περίπου 10% της προδιάθεσης για τον Σ 1. Επίσης, ένας πολυµορφισµός στο PTPN22 (protein tyrosine phosphatase non-receptor 22) γονίδιο έχει βρεθεί να σχετίζεται µε έναν αριθµό αυτοάνοσων ασθενειών, συµπεριλαµβανοµένων του Σ 1 και της αυτοάνοσης θυρεοειδικής νόσου. Το προϊόν του γονιδίου, µια λεµφοειδής φωσφατάση τυροσίνης, LYP (lymphoid tyrosine phosphatase), αναστέλλει το σηµατοδοτικό µονοπάτι του υποδοχέα του Τ κυττάρου. Οι πολυµορφισµοί στο σχετιζόµενο-µε-το-κυτταροτοξικό- Τ-κύτταρο γονίδιο CTLA-4 (cytotoxic T lymphocyte-associated gene) επίσης συνδέονται µε τον Σ 1 κι έναν αριθµό άλλων αυτοάνοσων ασθενειών. Η σηµατοδότηση µέσω CTLA-4 είναι κρίσιµη στη ρύθµιση της απάντησης των Τ κυττάρων. Ένα σύνολο 10 γονιδίων/περιοχών έχουν επιβεβαιωθεί να σχετίζονται µε τον Σ 1. Η αναγνώριση αυτών των γονιδίων παρέχει ερευνητικούς στόχους για περαιτέρω κατανόηση της παθογένειας αυτής της ασθένειας. [11] Περιβαλλοντικοί Παράγοντες Σ 1 Η σηµασία των περιβαλλοντικών παραγόντων µελετάται, επειδή δεν αναπτύσσουν διαβήτη όλα τα µονοζυγωτικά δίδυµα και η επίπτωση του Σ 1 (ανοσο- µεσολαβούµενου διαβήτη) αυξάνει δραµατικά στις υτικές χώρες. [7] Σηµαντικοί περιβαλλοντικοί παράγοντες µπορεί να είναι ιογενείς λοιµώξεις ή παράγοντες στη δίαιτα, όπως θα αναλυθεί στη συνέχεια. [7] Μερικά επιπρόσθετα γεγονότα είναι σηµαντικά κατά την εκτίµηση στόχων για πρόληψη ή πρώιµη παρέµβαση στην παθογένεια του Σ 1, όσον αφορά στους περιβαλλοντικούς παράγοντες. Πρώτον, η συχνότητα αυτής της διαταραχής αυξάνει κατά 3-5% κάθε έτος παγκοσµίως, ειδικά στη µικρότερη ηλικία (<5 ετών). εύτερον, υπάρχει τεράστια ποικιλία στη συχνότητα του Σ 1 σ όλο τον κόσµο, από <4/ κάτω από την ηλικία των 14 ετών σε πολλές χώρες στην Αφρική και την Ασία µέχρι πάνω από 20/ στον Καναδά, την Αυστραλία και περιοχές της Ευρώπης, µε την υψηλότερη συχνότητα να φαίνεται στη Φιλανδία (40/ ). [8;12] Τρίτον, ο µεταναστεύσιµος πληθυσµός αυξάνει τη συχνότητα του Σ 1 στις καινούριες χώρες σχετικά γρήγορα, π.χ. Ασιάτες µετανάστες στο Ηνωµένο Βασίλειο, µετανάστες από την Αφρική (Σοµαλία κι Αιθιοπία) στη Βόρεια Αµερική. Τέταρτον, υπάρχει ένδειξη ότι γενετικά παρόµοιοι πληθυσµοί 23
24 µπορεί να έχουν τεράστιες διαφορές στη συχνότητα, π.χ. Φιλανδία και Ρωσία. Αυτοί οι παράγοντες υποστηρίζουν έντονα το ρόλο του περιβάλλοντος στην αιτιολογία του Σ 1, αφού η γενετική τάση δεν µπορεί να ερµηνεύσει την ταχύτητα αυτών των αλλαγών. Επιπλέον, εκεί που η συχνότητα αυξάνει πολύ γρήγορα, η συµβολή της γενετικής προδιάθεσης φαίνεται να είναι µικρότερη. [11] Είναι γεγονός ότι παρόλο που έχει σηµειωθεί σηµαντική πρόοδος όσον αφορά στη γενετική του Σ 1 και τις αυτοάνοσες διαδικασίες που συµµετέχουν σ αυτόν, έχουν σηµειωθεί ελάχιστα βήµατα στην αναγνώριση πολύ ειδικών περιβαλλοντικών παραγόντων κρίσιµων για την πυροδότηση αυτής της διαταραχής. υο υποθέσεις παραµένουν σηµαντικές γι αυτή την άποψη: η Υπόθεση Υγιεινής, η οποία προτείνει ότι σε µια σύγχρονη κοινωνία, η έλλειψη έκθεσης σε παθογόνα νωρίς στη ζωή προλαµβάνει το γενετικά προδιατεθειµένο ανοσοποιητικό σύστηµα να προστατεύσει τον εαυτό του από αυτοάνοσα φαινόµενα, ενώ η Υπόθεση της Επιτάχυνσης προτείνει ότι η αυξανόµενη παχυσαρκία παγκοσµίως πιέζει το ευαίσθητο κύτταρο, πυροδοτώντας έτσι τον πρώιµο θάνατό του. Το κύριο περιβαλλοντικό ερέθισµα για το οποίο διεξάγεται µεγάλη έρευνα είναι το αγελαδινό γάλα. Πιο συγκεκριµένα, µελετάται η άποψη ότι η πρώιµη έκθεση στις πρωτεΐνες του αγελαδινού γάλακτος µπορεί να είναι σηµαντική για την παθογένεια του Σ 1 ή αντίστροφα, ο θηλασµός προστατεύει ενάντια στην πυροδότηση αυτοάνοσης επίθεσης. [11] Επίσης, έχει βρεθεί ότι η λοίµωξη από εντεροϊό έχει συσχετισθεί µε την ανάπτυξη αυτοαντισωµάτων σχετιζόµενων µε το διαβήτη σε ορισµένους πληθυσµούς, αλλά και εντεροϊοί έχουν ανιχνευθεί στα παγκρεατικά νησίδια ατόµων µε διαβήτη. [1] Η προσπάθεια να αναγνωριστούν καλύτερα οι περιβαλλοντικοί παράγοντες τελευταία καθοδηγείται από τη µελέτη TEDDY (Environmental Determinants of Diabetes in the Young). Αυτή η µελέτη θα συµπεριλάβει νεογνά µε HLA γονότυπους αυξηµένου κινδύνου για διαδοχική εκτίµηση της αυτοανοσίας των νησιδίων και της περιβαλλοντικής έκθεσης σε ερεθίσµατα, όπως δίαιτα, λοιµώδεις ασθένειες και εµβολιασµοί. [11] 24
25 Ανοσολογική Βάση Σ 1 Η ανοσολογική βάση του διαβήτη φαίνεται από την ικανότητα της κυκλοσπορίνης και ποικίλων ανοσοκατασταλτικών παραγόντων να διατηρήσουν τον ιστό των παγκρεατικών νησιδίων για 1-2 χρόνια όταν δοθούν σε νεοδιαγνωσµένους ασθενείς. Αυτή είναι µια περιοχή τρέχουσας έρευνας σχεδιασµένη να εκτιµήσει τους κινδύνους και τα κέρδη τέτοιας θεραπείας. Λευκά αιµοσφαίρια βρίσκονται στα παγκρεατικά νησίδια νεοδιαγνωσµένων ασθενών και µπορεί να απελευθερώνουν τοξικούς παράγοντες (ελεύθερες ρίζες οξυγόνου, IL-1 και TNF) που τραυµατίζουν τα νησίδια. Αντισώµατα ενάντια των κυττάρων των παγκρεατικών νησιδίων (ICA), της ινσουλίνης (IAA), της αποκαρβοξυλάσης του γλουταµικού οξέος (GAD65), ICA512 (IA-2), της πρωτεΐνης µεταφορέα του ψευδαργύρου (ZnT8) και άλλων αντιγόνων είναι παρόντα στον ορό για µήνες µέχρι και χρόνια πριν τη διάγνωση σε πάνω από 90% ασθενών που θα αναπτύξουν Σ 1. Αυτά τα αντισώµατα είναι πιθανότατα το αποτέλεσµα και όχι η αιτία της καταστροφής των παγκρεατικών β-κυττάρων. [7] Σύνοψη Παθογένειας Σ 1 Όπως ήδη αναφέρθηκε, ο Σ 1 είναι µια αυτοάνοση ασθένεια στην οποία τα β- κύτταρα των παγκρεατικών νησιδίων έχουν καταστραφεί, καθιστώντας το άτοµο ανίκανο να δώσει µια φυσιολογική απάντηση ινσουλίνης στα θρεπτικά συστατικά που απορροφά ο οργανισµός. Στις αρχές της δεκαετίας του 1980 ο Eisenbarth ανήγγειλε τις κύριες φάσεις στην παθογένεια του Σ 1 (Εικόνα 1.1), ένα σχέδιο που εξακολουθεί να είναι χρήσιµο στην εκτίµηση προσεγγίσεων πρόληψης ή θεραπείας αυτής της διαταραχής. Μπορούµε λοιπόν να συνοψίσουµε, όσον αφορά στην παθογένεια του Σ 1, στα εξής: Η ευαισθησία στον Σ 1 κληρονοµείται µέσω µιας σειράς γονιδίων, εκ των οποίων τα πιο σηµαντικά σχετίζονται µε τα HLA τάξης ΙΙ µε µικρότερη συµµετοχή ενός αριθµού άλλων γονιδίων, συµπεριλαµβανοµένων του γονιδίου της ινσουλίνης, CTLA4 και άλλων. Τα γονίδια της προδιάθεσης είναι απαραίτητα, αλλά ανεπαρκή για την ερµηνεία της ανοσολογικής παθογένειας του Σ 1. Για παράδειγµα, η πλειοψηφία των ατόµων µε αυτά τα γονίδια προδιάθεσης δεν αναπτύσσουν ποτέ αυτή τη διαταραχή. 25
26 Η έκθεση σε ένα ή περισσότερα περιβαλλοντικά ερεθίσµατα τροποποιεί το ανοσοποιητικό σύστηµα µε τέτοιο τρόπο ώστε η προδιάθεση µετατρέπεται σε παθοφυσιολογία και η καταστροφή των β-κυττάρων ξεκινάει. Παρόλη την έρευνα πάνω στα περιβαλλοντικά ερεθίσµατα, ο αριθµός των υποψηφίων που εκτιµώνται στις κλινικές µελέτες παραµένει χαµηλός. Πιθανά περιβαλλοντικά ερεθίσµατα αποτελούν οι πρωτεΐνες αγελαδινού γάλακτος και οι λοιµώξεις από εντεροϊούς. Επιπλέον, έχουν µελετηθεί η σχετική έλλειψη βιταµίνης D και η χορήγηση συµπληρώµατος µε ωµέγα 3 λιπαρά οξέα. Ενώ η επίθεση στα β-κύτταρα κυρίως πραγµατοποιείται από τα Τ λεµφοκύτταρα, η παρουσία των Β κυττάρων (χυµικοί δείκτες) είναι που οριοθετεί την επόµενη φάση: τη φυσιολογική οµοιόσταση της γλυκόζης µε την παρουσία ενός ή περισσότερων ειδικών για τον Σ 1 αυτοαντισωµάτων. Τα κύρια αυτοαντισώµατα διαθέσιµα για τις µετρήσεις είναι τα ICA512/IA-2, IAA και GAD. Η εξέλιξη σε κλινικό Σ 1 είναι υψηλά προβλέψιµη αν γίνει βάσει του αριθµού των αντισωµάτων που είναι παρόντα. Η πιο πρώιµη µεταβολική διαταραχή που ανιχνεύεται είναι η απώλεια της πρώτης φάσης έκκρισης της ινσουλίνης σε απάντηση σε ενδοφλέβιο φορτίο γλυκόζης. Τα επίπεδα της γλυκόζης παραµένουν φυσιολογικά σε απάντηση στα γεύµατα σε αυτό το στάδιο. Αργότερα, αναπτύσσεται διαταραχή ανοχής στη γλυκόζη. Αυτό οδηγεί αµείλικτα στις επόµενες φάσεις του κλινικού διαβήτη. Όταν η µάζα των β κυττάρων µειωθεί σηµαντικά, η ικανότητα έκκρισης ινσουλίνης βλάπτεται σε τέτοιο βαθµό που δεν είναι πια ικανή να διατηρήσει την ευγλυκαιµία κι εµφανίζεται ο κλινικός διαβήτης. Αυτή η φάση περιλαµβάνει την «περίοδο µέλιτος» του Σ 1 όταν η λειτουργία κάποιων β κυττάρων διατηρείται, επίσης αναφέρεται ως θετική για το C πεπτίδιο φάση του κλινικού διαβήτη. Τελικά, στα περισσότερα αλλά όχι σε όλα τα άτοµα µε Σ 1 η λειτουργία των β κυττάρων χάνεται ολοκληρωτικά και τα επίπεδα του C πεπτιδίου δεν είναι πλέον ανιχνεύσιµα. Υπάρχει µια συσχέτιση ανάµεσα στην εµφάνιση διαβητικής κετοξέωσης κατά την έναρξη της ασθένειας και την ταχύτητα απώλειας των κυττάρων, καθώς κι ανάµεσα στην παρουσία λειτουργικών εναποµείναντων β κυττάρων και την ικανότητα διατήρησης καλύτερου µεταβολικού ελέγχου. [11] 26
27 Εικόνα 1.1: Η φυσική ιστορία του Σ 1. [11] Επιδηµιολογία Σ 1 Μια υπολογιζόµενη επίπτωση του Σ 1 στον πληθυσµό είναι περίπου 25/ µε την υψηλότερη επίπτωση στην ηλικιακή οµάδα ετών. [8] Πιο συγκεκριµένα, η συχνότητα του Σ 1 αυξάνει µε την ηλικία, φτάνοντας σε µια κορύφωση στην εφηβεία (10-14 ετών) και µειώνεται στη συνέχεια στις γυναίκες, ενώ παραµένει σχετικά υψηλή στους άντρες µέχρι την ηλικία των ετών. [12] Βέβαια έχουν βρεθεί σηµαντικές εθνικές διαφορές µε τη χαµηλότερη επίπτωση στην Κίνα και την Ιαπωνία (0,4 και 1,6/ αντίστοιχα) και την υψηλότερη στη Φιλανδία (40/ ). [8] Στο Ηνωµένο Βασίλειο ο Σ 1 επηρεάζει ανά παιδιά ανά έτος. [12] 27
28 Εικόνα 1.2: Μέση ετήσια επίπτωση Σ 1 σε παιδιά ηλικίας 0-14 ετών σε διαφορετικές χώρες. [1] Στις περισσότερες δυτικές χώρες ο Σ 1 ευθύνεται για πάνω από 90% των περιπτώσεων παιδικού κι εφηβικού διαβήτη, παρ όλο που λιγότερα από τα µισά των παιδιών µε Σ 1 διαγιγνώσκονται πριν την ηλικία των 15 ετών. Η επίπτωση του Σ 1 ποικίλλει πολύ ανάµεσα στις διάφορες χώρες, ανάµεσα στην ίδια χώρα και ανάµεσα σε διαφορετικούς εθνικούς πληθυσµούς. Η µέση ετήσια επίπτωση Σ 1 παιδιών 28
29 ηλικίας 0-14 ετών σε διαφορετικές χώρες απεικονίζεται στην Εικόνα 1.2 (0,1 µέχρι 57,5/ ). [1] Στην Ευρώπη τα ποσοστά της επίπτωσης δείχνουν στενή συσχέτιση µε τη συχνότητα HLA γονιδίων στο γενικό πληθυσµό. Στην Ασία η επίπτωση του Σ 1 είναι εξαιρετικά µικρή, όπως ήδη αναφέρθηκε: Κίνα 0,1/ , Ιαπωνία 2,4/ κι έχει µια µοναδική και διαφορετική συσχέτιση µε τα γονίδια HLA σε σύγκριση µε τους Καυκάσιους. Επιπλέον, υπάρχει µια ξεχωριστή αργά εξελισσόµενη µορφή Σ 1 στην Ιαπωνία, που αντιπροσωπεύει σχεδόν το 1/3 των περιπτώσεων µε Σ 1. [1] Η αυξανόµενη επίπτωση του Σ 1 συνδέεται µε µια αυξηµένη αναλογία ατόµων µε χαµηλού κινδύνου HLA γονοτύπων σε ορισµένους πληθυσµούς. ιαφορές στο φύλο, όσον αφορά στην επίπτωση, βρίσκονται σε ορισµένους αλλά όχι σε όλους τους πληθυσµούς. Μια συχνά παρατηρηθείσα αύξηση στην επίπτωση έχει σηµειωθεί σε µερικές χώρες και σε µερικές αναφορές υπάρχει µια δυσανάλογα µεγαλύτερη αύξηση στις ηλικίες κάτω των 5 ετών. Έχει επίσης περιγραφεί µια εποχιακή κατανοµή στην παρουσίαση νέων περιπτώσεων, µε την κορύφωση να σηµειώνεται τους χειµερινούς µήνες. [1] Παρ όλο που η οικογενής προδιάθεση είναι υπεύθυνη για περίπου 10% των περιπτώσεων µε Σ 1, δεν υπάρχει αναγνωρίσιµο σχέδιο κληρονοµικότητας. Ο κίνδυνος Σ 1 σ ένα µονοζυγωτικό δίδυµο ενός ασθενή µε Σ 1 είναι περίπου 36%, για έναν αδερφό ο κίνδυνος είναι περίπου 4% στην ηλικία των 20 ετών και 9,6% στην ηλικία των 60 ετών σε σύγκριση µε το 0,5% στον γενικό πληθυσµό. Ο κίνδυνος είναι µεγαλύτερος σε αδέρφια που διαγνώσθηκαν σε µικρότερη ηλικία. Ο Σ 1 είναι 2-3 φορές πιο συχνός σε απογόνους διαβητικών αντρών (3,6-8,5%) σε σύγκριση µε απογόνους διαβητικών γυναικών (1,3-3,6%). [1] Η συχνότητα του Σ 1 αυξάνει παγκοσµίως µε έναν ετήσιο ρυθµό περίπου της τάξης του 3-5 %, ειδικά σε παιδιά ηλικίας κάτω των 5 ετών. Περίπου 50-60% των ασθενών µε Σ 1 η διάγνωση έγινε πριν την ηλικία των 15 ετών. Το 2005 στην Ευρώπη ο αριθµός των νέων περιπτώσεων Σ 1 σε άτοµα κάτω των 15 ετών υπολογίστηκε να είναι κι αυτός ο αριθµός προβλέπεται να αυξηθεί σε το [12] 29
30 1.3.3 Πρόληψη Σ 1 Έλεγχος ελεύθερων αντισωµάτων είναι τώρα διαθέσιµος για οικογένειες που έχουν ένα συγγενή µε Σ 1 καθώς και νέο-διαγνωσµένους ασθενείς. Έχουν ξεκινήσει µάλιστα δοκιµές παρέµβασης σε συγγενείς πρώτου βαθµού µε θετικά αντισώµατα σε µια προσπάθεια να προληφθεί ο Σ 1. [7] Κλινικά ευρήµατα Σ 1 Τα κλασικά συµπτώµατα της πολυουρίας, πολυδιψίας και της απώλειας βάρους είναι τώρα τόσο καλά αναγνωρίσιµα που φίλοι και µέλη οικογενειών συχνά υποψιάζονται τη διάγνωση του Σ 1 σε προσβεβληµένα άτοµα. Άλλες περιπτώσεις µπορεί να ανιχνευτούν µε την ανεύρεση γλυκοζουρίας σε τυχαίο έλεγχο γενικής ούρων. Παλαιότερα µέχρι και 50% των νέων περιπτώσεων διαβήτη διαγιγνώσκονταν µετά από κατάληξη του ασθενούς σε κωµατώδη κατάσταση, αλλά οι περισσότερες περιπτώσεις τώρα διαγιγνώσκονται πριν τα άτοµα αναπτύξουν σοβαρή κετονουρία, κετοναιµία και δευτεροπαθή οξέωση. Τα παιδιά συνήθως έχουν µια προηγηθείσα µικρή ασθένεια, όπως γριππώδη συνδροµή. Το αίµα και τα ούρα µπορούν να ελεγχθούν µέσα σε δευτερόλεπτα, γεγονός που µπορεί να αποβεί σωτήριο για τη ζωή. Καµιά άλλη ασθένεια εκτός από τον διαβήτη (σακχαρώδη ή άποιο) δεν εµφανίζεται µε συχνουρία παρά την ξηρή γλώσσα. [7] 30
31 1.3.5 ιαγνωστικά Κριτήρια Σ παιδικής κι εφηβικής ηλικίας Τα διαγνωστικά κριτήρια του Σ βασίζονται σε µετρήσεις γλυκόζης αίµατος και την παρουσία ή απουσία συµπτωµάτων. Τρεις τρόποι για τη διάγνωση του διαβήτη είναι πιθανοί και καθένας, µε την απουσία αναµφίβολης υπεργλυκαιµίας, πρέπει να επιβεβαιωθεί µια επόµενη ηµέρα µε οποιονδήποτε από τους τρεις τρόπους που αναγράφονται παρακάτω: 1. Συµπτώµατα διαβήτη και τυχαία µέτρηση γλυκόζης 200 mg/dl (11,1 mmol/l). Συνήθως ορίζεται ως µέτρηση οποιαδήποτε ώρα της ηµέρας χωρίς συσχέτιση µε το χρόνο από το τελευταίο γεύµα ή 2. Γλυκόζη πλάσµατος νηστείας 126 mg/dl (7,0 mmol/l). Η νηστεία ορίζεται ως µη λήψη θερµίδων για τουλάχιστον 8 ώρες ή 3. Γλυκόζη 2 ώρες µετά τη φόρτιση 200 mg/dl (11,1 mmol/l) κατά τη διάρκεια της δοκιµασίας ανοχής γλυκόζης (OGTT : Οral Glucose Tolerance Test). Η δοκιµασία πρέπει να πραγµατοποιηθεί, όπως ορίζεται από τον ΠΟΥ, χρησιµοποιώντας µια φόρτιση γλυκόζης που περιέχει 75 g άνυδρης γλυκόζης διαλυµένης σε νερό ή 1,75 g/kg βάρους σώµατος µε µέγιστη ποσότητα τα 75 g. [1] Ο Σ στα παιδιά συνήθως παρουσιάζεται µε τα χαρακτηριστικά συµπτώµατα, όπως πολυουρία, πολυδιψία, θάµπωµα της όρασης και απώλεια βάρους σε συνδυασµό µε τη γλυκοζουρία και την κετονουρία. Στην πιο σοβαρή του µορφή, µπορεί να αναπτυχθεί κετοξέωση ή πιο σπάνια µη-κετωτική υπερωσµωτική κατάσταση και να οδηγήσει σε κώµα και χωρίς την κατάλληλη θεραπεία στο θάνατο. Η διάγνωση συνήθως επιβεβαιώνεται γρήγορα µε τη µέτρηση µιας υψηλής τιµής γλυκόζης του αίµατος. Σ αυτή την κατάσταση αν οι κετόνες είναι παρούσες στο αίµα ή τα ούρα, η θεραπεία είναι επείγουσα. Περιµένοντας άλλη µια µέρα να επιβεβαιωθεί η υπεργλυκαιµία, µπορεί να αποβεί µοιραίο, επιτρέποντας στην κετοξέωση να αναπτυχθεί ταχύτατα. Με την απουσία συµπτωµάτων ή την παρουσία ήπιων συµπτωµάτων διαβήτη, η υπεργλυκαιµία που ανιχνεύεται τυχαία ή κάτω από συνθήκες οξέως λοιµώδους, τραυµατικού, κυκλοφορικού ή άλλου stress µπορεί να είναι προσωρινή και δε θα έπρεπε από µόνη της να θεωρηθεί διαγνωστική διαβήτη. Η διάγνωση του διαβήτη δεν πρέπει να βασίζεται σε µια µόνο µέτρηση γλυκόζης 31
32 πλάσµατος. Μπορεί να χρειαστεί συνεχή παρακολούθηση της γλυκόζης νηστείας ή/και της γλυκόζης δύο ώρες µετά το γεύµα ή και δοκιµασία ανοχής γλυκόζης (OGTT). [1] Η OGTT δε θα έπρεπε να πραγµατοποιείται αν ο διαβήτης µπορεί να διαγνωσθεί χρησιµοποιώντας τη γλυκόζη νηστείας, την τυχαία γλυκόζη ή τη µεταγευµατική, καθώς υπερβολική υπεργλυκαιµία µπορεί να ακολουθήσει την OGTT. Σπάνια ενδείκνυται για τη διάγνωση του Σ 1 στα παιδιά και τους εφήβους. Αν η αµφιβολία παραµένει, περιοδικοί επανέλεγχοι θα έπρεπε να γίνονται µέχρι να τεθεί η διάγνωση. [1] ιαταραγµένη ανοχή της γλυκόζης (IGT) και διαταραγµένη γλυκόζη νηστείας (IFG) Η ιαταραγµένη ανοχή της γλυκόζης (IGT: Impaired Glucose Tolerance) και η διαταραγµένη γλυκόζη νηστείας (IFG:Impaired Fasting Glucose) αποτελούν ενδιάµεσα στάδια στη φυσική ιστορία της διαταραχής µεταβολισµού των υδατανθράκων ανάµεσα στη φυσιολογική οµοιόσταση της γλυκόζης και τον διαβήτη. Η IGT και η IFG αντιπροσωπεύουν διαφορετικές ανωµαλίες στη ρύθµιση της γλυκόζης. Η IFG είναι ένας δείκτης διαταραγµένου µεταβολισµού των υδατανθράκων σε βασικά επίπεδα, ενώ η IGT είναι ένας δυναµικός δείκτης της δυσανεξίας στους υδατάνθρακες µετά από ένα τυποποιηµένο φορτίο γλυκόζης. Οι ασθενείς µε αυτές τις διαταραχές αναφέρεται ότι έχουν «προ-διαβήτη», µε σχετικά υψηλό κίνδυνο ανάπτυξης διαβήτη. Αυτές οι διαταραχές µπορεί να παρουσιασθούν ως ενδιάµεσα στάδια σε οποιαδήποτε από τις διαδικασίες διαβήτη που αναγράφονται στον Πίνακα 1.1. [1] Κατηγορίες γλυκόζης πλάσµατος νηστείας FPG < 100 mg/dl (5,6 mmol/l) = φυσιολογική γλυκόζη νηστείας FPG mg/dl (5,6-6,9 mmol/l)= IFG FPG 126 mg/dl (7,0 mmol/l) = προσωρινή διάγνωση Σ (η διάγνωση πρέπει να επιβεβαιωθεί) 32
33 Οι αντίστοιχες κατηγορίες όταν χρησιµοποιηθεί η OGTT είναι οι εξής : Γλυκόζη 2 ώρες µετά τη φόρτιση <140 mg/dl (7,8 mmol/l)= φυσιολογική ανοχή της γλυκόζης Γλυκόζη 2 ώρες µετά τη φόρτιση mg/dl (7,8-11,1 mmol/l)= IGT Γλυκόζη 2 ώρες µετά τη φόρτιση >200 mg/dl (11,1 mmol/l)= προσωρινή διάγνωση διαβήτη (η διάγνωση πρέπει να επιβεβαιωθεί) Θεραπεία Σ Όπως είναι γνωστό, τα περισσότερα παιδιά µε Σ έχουν Σ 1. Οι πέντε κύριες συνιστώσες της θεραπείας είναι: (1) τύπος και δόση ινσουλίνης, (2) δίαιτα, (3) άσκηση, (4) διαχείριση του stress και (5) παρακολούθηση της γλυκόζης του αίµατος και των κετονών. Όλες αυτές οι παράµετροι πρέπει να εκτιµώνται για ασφαλή και αποτελεσµατικό µεταβολικό έλεγχο. Πρώτα απ όλα, η εκπαίδευση σε όλα τα µέλη της οικογένειας είναι απαραίτητη για τη διαχείριση του διαβήτη στο σπίτι. [7] Ινσουλίνη Η ινσουλίνη, όπως θα αναφερθεί αναλυτικά στο Κεφάλαιο 2, έχει τρεις σηµαντικές λειτουργίες: 1. Επιτρέπει στη γλυκόζη να περάσει µέσα στο κύτταρο. 2. Μειώνει τη φυσιολογική παραγωγή γλυκόζης, ειδικά στο ήπαρ. 3. Σταµατάει την παραγωγή κετονών. 33
34 h. [7] Τα παιδιά συνήθως λαµβάνουν µίγµατα από ινσουλίνη ταχείας δράσεως (για Τελικά Προϊόντα Προχωρηµένης Γλυκοζυλίωσης στον Σακχαρώδη ιαβήτη Τύπου 1 Θεραπεία νέο-εµφανιζόµενου Σ Όσο µεγαλύτερη είναι η οξέωση και η παραγωγή κετονών, τόσο µεγαλύτερη είναι και η δόση ινσουλίνης που απαιτείται. Αν η κετοναιµία είναι σηµαντική, το ph φλεβικού αίµατος χαµηλό (<7,3) και ο ασθενής είναι αφυδατωµένος, ενδοφλέβια ινσουλίνη και χορήγηση υγρών πρέπει να δοθεί άµεσα. Αν το παιδί είναι επαρκώς ενυδατωµένο και έχει φυσιολογικό ph φλεβικού αίµατος, µία ή δύο ενδοµυϊκές ή υποδόριες ενέσεις των 0,1-0,2 U/kg regular ινσουλίνης ή κατά προτίµηση ινσουλίνης lispro (Humalog, H), ινσουλίνης aspart (NovoLog, NL) ή ινσουλίνης glulisine (Apidra, AP) µε διαφορά µιας ώρας θα βοηθήσει να σταµατήσει η παραγωγή κετονών. Αν η παραγωγή κετονών είναι ασήµαντη ή απούσα, αυτή η αγωγή δεν είναι απαραίτητη και µπορούν να ξεκινήσουν οι υποδόριες ενέσεις ρουτίνας. [7] Αν οι κετόνες δεν είναι παρούσες, το παιδί συνήθως ανταποκρίνεται πιο εύκολα στην ινσουλίνη και µια συνολική καθηµερινή δόση των 0,25-0,5 U/kg/24 h (µε υποδόρια ένεση) µπορεί να χρησιµοποιηθεί. Αν οι κετόνες είναι ή ήταν παρούσες, το παιδί συνήθως δεν παράγει τόση πολλή ινσουλίνη και θα χρειαστεί 0,5-1 U/kg/24 να καλύψει την πρόσληψη τροφής ή την υψηλή γλυκόζη αίµατος) και ινσουλίνη µακράς δράσης (για να καταστείλει την ενδογενή παραγωγή γλυκόζης από το ήπαρ). Αυτό επιτυγχάνεται µε συνδυασµό ινσουλινών διαφορετικών τύπων µε τις επιθυµητές ιδιότητες (Πίνακας 1.2) [7] Τύπος Ινσουλίνης Έναρξη ράσης Κύρια Επίδραση Τέλος δράσης Ταχείας ράσεως Regular 30 min 95 min 6-9 h Humalog,Novolog ή Apidra min 55 min 4 h Ενδιάµεσης ράσης 34
35 NPH 2-4 h 6-8 h h Μακράς ράσης Lantus ή Levemir 1-2 h 2-23 h h Προαναµεµιγµένες NPH/Regular 30 min Ποικίλλει h NPH/75/25* 15 min 1-8 h h Πίνακας 1.2: Κινητική της δράσης της ινσουλίνης. [7] *Ένα µείγµα από 75% NPH και 25% Humalog NPH: neutral protamine Hagedorn insulin Οι δόσεις για την κάθε ένεση ρυθµίζονται κατά τη διάρκεια της πρώτης εβδοµάδας. Παλαιότερα, οι περισσότεροι ενδοκρινολόγοι ξεκινούσαν αγωγή των νέοδιαγνωσµένων παιδιών µε δύο ενέσεις την ηµέρα µιας ινσουλίνης ενδιάµεσης δράσης και µιας ινσουλίνης ταχείας δράσης. Περίπου τα 2/3 της συνολικής δόσης δίδεται πριν το πρωινό και η υπόλοιπη πριν το βραδινό. [7] Μια εναλλακτική προσέγγιση χρησιµοποιώντας µια από τις δύο βασικές ινσουλίνες, Lantus ή Levemir, είναι τώρα διαθέσιµη και πολλοί ενδοκρινολόγοι ξεκινούν θεραπεία µε µια από αυτές τις ινσουλίνες. Η βασική ινσουλίνη δίδεται µία ή δύο φορές την ηµέρα το πρωί ή στο βραδινό ή την ώρα του ύπνου. Η δόση ρυθµίζεται ανάλογα µε τα πρωινά επίπεδα γλυκόζης νηστείας. Η υπόλοιπη ινσουλίνη (H, NL ή AP) δίδεται πριν από κάθε γεύµα και σνακ. Το κύριο πλεονέκτηµα της Lantus ή της Levemir έναντι των δύο ενέσεων NPH την ηµέρα είναι ότι τα σοβαρά υπογλυκαιµικά επεισόδια (ειδικά τη νύχτα) µειώνονται σηµαντικά µε τη χρήση τους. [7] Θεραπεία ήδη εγκατεστηµένου Σ 1 Η συνολική καθηµερινή δόση ινσουλίνης µπορεί να χρειαστεί να αυξηθεί σταδιακά σε 1 U/kg (ειδικά αν οι κετόνες είναι παρούσες κατά την έναρξη). Όταν η γλυκονεογένεση και η γλυκόλυση καταστέλλονται από την ινσουλίνη, η περίοδος µέλιτος είναι ένα σύνηθες φαινόµενο. Υπάρχει προσωρινά µια µείωση της δόσης 35
36 ινσουλίνης αυτή την περίοδο. Αυτό συµβαίνει 1-4 εβδοµάδες µετά τη διάγνωση σε πάνω από 50% των παιδιών και τείνει να διαρκεί περισσότερο στα µεγαλύτερα παιδιά. [7] Επιπλοκές Σ Όπως ήδη αναφέρθηκε, οι επιπλοκές στον Σ διακρίνονται σε οξείες, όπως υπογλυκαιµία και διαβητική κετοξέωση και χρόνιες επιπλοκές, µικροαγγειακές και µακροαγγειακές Οξείες Επιπλοκές Υπογλυκαιµία Υπογλυκαιµία εµφανίζεται όταν η γλυκόζη του αίµατος είναι κάτω από 60 mg/dl (3,3 mmol/l). Στα προσχολικά παιδιά οι τιµές <70 mg/dl (3,9 mmol/l) αποτελούν αιτία για παρακολούθηση. Τα κύρια συµπτώµατα της υπογλυκαιµίας είναι πείνα, αδυναµία, τρόµος, εφίδρωση, υπνηλία σε ασυνήθιστο χρόνο. Αν η χαµηλή γλυκόζη αίµατος δε θεραπευθεί άµεσα µε απλό σάκχαρο, η υπογλυκαιµία µπορεί να έχει ως αποτέλεσµα την απώλεια της συνείδησης ή σπασµούς. Αν η υπογλυκαιµία παραµείνει αθεράπευτη για πολλές ώρες, εγκεφαλική βλάβη ή θάνατος µπορούν να συµβούν. [7] ιαβητική Κετοξέωση Όπως ήδη αναφέρθηκε στην εισαγωγή, οι διαταραχές στο µεταβολισµό των υδατανθράκων, λιπών και πρωτεϊνών που συναντώνται στον Σ οφείλονται στην ανεπαρκή δράση της ινσουλίνης στους ιστούς-στόχους. Αν οι κετόνες είναι παρούσες 36
37 στο αίµα ή τα ούρα, η θεραπεία είναι επείγουσα, επειδή µπορεί να συµβεί ταχύτατα κετοξέωση. [1] 15-67% των ασθενών µε νεοδιαγνωσµένο Σ 1 εµφανίζονται µε διαβητική κετοξέωση. Περίπου 79% αυτών των ασθενών αρχικά επισκέπτονται τον οικογενειακό τους ιατρό. Η διαβητική κετοξέωση είναι η πιο συχνή αιτία θανάτου που οφείλεται στον διαβήτη, κυρίως λόγω του εγκεφαλικού οιδήµατος που συµβαίνει σε 0,3-1% των ασθενών. [13] Είναι σηµαντικό να επιτευχθεί πρώιµη αναγνώριση του διαβήτη για να µειωθεί η νοσηρότητα και η θνησιµότητα που συνδέεται µε τη διαβητική κετοξέωση. Σε εγκατεστηµένο Σ 1 ο κίνδυνος διαβητικής κετοξέωσης είναι περίπου 10% ανά ασθενή ανά έτος. Οι παράγοντες κινδύνου σ αυτή την οµάδα ασθενών είναι: µια υψηλότερη µέση HgbA1c, αναφερόµενη υψηλότερη δόση ινσουλίνης, η εφηβεία, το θηλυκό φύλο, το χαµηλό κοινωνικοοικονοµικό επίπεδα και η συνύπαρξη ψυχιατρικών διαταραχών. Στο νεοδιαγνωσµένο Σ 1, η διαβητική κετοξέωση εµφανίζεται πιο συχνά σε παιδιά ηλικίας κάτω των 5 ετών. Είναι ενδιαφέρον το γεγονός ότι την εβδοµάδα πριν την εµφάνιση της διαβητικής κετοξέωσης παρατηρείται αυξηµένη συχνότητα επίσκεψης των ασθενών σε ιατρό σε σύγκριση µε τους ασθενείς που διαγνώσθηκαν χωρίς την παρουσία διαβητικής κετοξέωσης. [13] Η διαβητική κετοξέωση προκαλείται από µειωµένη συγκέντρωση δραστικής ινσουλίνης και µπορεί να σχετίζεται µε αντίσταση στην ινσουλίνη και µια αυξηµένη παραγωγή αντιρροπιστικών ρυθµιστικών ορµονών. Η υπεργλυκαιµία οφείλεται στην αυξηµένη ηπατική και νεφρική παραγωγή γλυκόζης και τη διαταραγµένη χρησιµοποίηση της γλυκόζης περιφερικά, η οποία οδηγεί σε ωσµωτική διούρηση και ανισορροπία ηλεκτρολυτών. Η κετοναιµία ή µεταβολική οξέωση είναι τα αποτελέσµατα της αυξηµένης λιπόλυσης και της παραγωγής κετονικών σωµάτων, καθώς ο οργανισµός προσπαθεί να παράγει ενέργεια. [13] Κριτήρια για τον ορισµό και την ταξινόµηση της διαβητικής κετοξέωσης περιλαµβάνουν τη γλυκόζη πλάσµατος, το ph, και τα επίπεδα διττανθρακικών (Πίνακας 1.3). [13] 37
38 Γλυκόζη πλάσµατος (mmol/l) ph Φλεβικό ιττανθρακικά (mmol/l) Ήπια >11 <7,3 <15 Μέτρια >11 <7,2 <10 Σοβαρή >11 <7,1 <5 Πίνακας 1.3: Ταξινόµηση διαβητικής κετοξέωσης. [13] Κλινικά συµπτώµατα διαβητικής κετοξέωσης Ιστορικό πολυουρίας κα πολυδιψίας είναι συχνό. Η νυχτερινή ενούρηση σε ένα παιδί που πριν δεν παρουσίαζε αυτό το σύµπτωµα πρέπει να θέσει την υποψία του διαβήτη. Μπορεί να υπάρχει ιστορικό πρόσφατης απώλειας βάρους. Οι ασθενείς µπορεί να παρουσιάζουν βαθειά και αργή αναπνοή (αναπνοή Kussmaul) και µπορεί να έχουν πόνο στο στήθος. Μερικοί ασθενείς εµφανίζονται µε κοιλιακό πόνο κι εµέτους. Με την παρουσία εγκεφαλικού οιδήµατος, µπορεί να υπάρχει επηρεασµένο επίπεδο συνείδησης. [13] Θεραπεία διαβητικής κετοξέωσης Στην περίπτωση που τίθεται η υποψία διαβητικής κετοξέωσης απαιτείται επείγουσα αντιµετώπιση. Πρέπει να ακολουθηθούν συγκεκριµένα βήµατα για να υπάρχει επιτυχής αντιµετώπιση. Η θεραπεία στηρίζεται σε τέσσερις φυσιολογικές αρχές: (1) επαναπλήρωση του όγκου υγρών, (2) αναστολή της λιπόλυσης κι επαναφορά στη χρησιµοποίηση γλυκόζης, (3) αναπλήρωση των ηλεκτρολυτών και (4) διόρθωση της οξέωσης. Οι ασθενείς µε σοβαρή διαβητική κετοξέωση πρέπει να νοσηλεύονται σε παιδιατρική µονάδα εντατικής θεραπείας. [7] 38
39 1.3.9 Χρόνιες Επιπλοκές Όπως ήδη αναφέρθηκε, η νοσηρότητα και η θνησιµότητα που συνδέονται µε τον Σ 1 κυρίως σχετίζονται µε την ανάπτυξη µακροπρόθεσµων µικροαγγειακών και µακροαγγειακών επιπλοκών. Στις ανεπτυγµένες χώρες ο διαβήτης ταξινοµείται ανάµεσα στις επικρατούσες αιτίες νεφρικής ανεπάρκειας, τύφλωσης και ακρωτηριασµού κάτω άκρων και µια από τις κυριότερες αιτίες θανάτου από καρδιαγγειακή νόσο. Μέχρι την ηλικία των ετών ο τυποποιηµένος ρυθµός θνησιµότητας από καρδιαγγειακή νόσο σε ασθενείς µε Σ 1 στο Ηνωµένο Βασίλειο αυξήθηκε 10 φορές στους άντρες και 40 φορές στις γυναίκες. Η µελέτη EURODIAB, µια µεγάλη πολυκεντρική κλινικά βασιζόµενη µελέτη επιπολασµού (cross-sectional study), αποκάλυψε ότι µετά από µια µέση διάρκεια Σ 1 15 ετών, η επίπτωση της πρώιµης νεφρικής νόσου ήταν 30,6%, της αµφιβληστροειδοπάθειας 46% και των επηρεασµένων δοκιµασιών του αυτόνοµου ήταν 19%. Παρόµοια δεδοµένα από το Ηνωµένο Βασίλειο αποκάλυψαν ότι µέχρι και 37% των νέων ενηλίκων ηλικίας ετών µε διάγνωση Σ 1 κατά τη διάρκεια της παιδικής ηλικίας είχαν σοβαρές µικροαγγειακές επιπλοκές. [12] Περισσότερα στοιχεία για την παθογένεια των αγγειακών επιπλοκών του Σ δίδονται στο Κεφάλαιο 3. 39
40 Κεφάλαιο 2 : Ρόλος Ινσουλίνης 2.1 Έκκριση Ινσουλίνης Μετά από ένα γεύµα, οι υδατάνθρακες απορροφώνται και εισέρχονται στην κυκλοφορία, αυξάνοντας τη συγκέντρωση της γλυκόζης του αίµατος και διεγείροντας την έκκριση ινσουλίνης από τα παγκρεατικά β-κύτταρα. Έχει πλέον διαπιστωθεί ότι η απάντηση της ινσουλίνης σ ένα φορτίο γλυκόζης από το στόµα είναι τρεις µε τέσσερις φορές µεγαλύτερη από αυτή που παρατηρείται µετά από αντίστοιχη ενδοφλέβια έγχυση γλυκόζης. Αυτό το φαινόµενο, που είναι γνωστό ως «επίδραση ινκρετίνης», οδήγησε στην ανακάλυψη ορµονών που εκκρίνονται από το γαστρεντερικό σύστηµα σε απάντηση στις θρεπτικές ουσίες που διεγείρουν την έκκριση ινσουλίνης µε έναν γλυκοζο-εξαρτώµενο τρόπο. Οι δύο πιο γνωστές ορµόνες ινκρετίνης είναι το γλυκοζο-εξαρτώµενο ινσουλινοτρόπο πολυπεπτίδιο (glucosedependent insulinotropic polypeptide: GIP), που προέρχεται κυρίως από το εγγύς λεπτό έντερο και το οµοιάζον µε τη γλυκαγόνη πεπτίδιο-1 (glucagon-like peptide-1: GLP-1), που βρίσκεται κυρίως στο άπω λεπτό έντερο και το κόλον. Τα GLP-1 και GIP φαίνεται να είναι υπεύθυνα για πάνω από το 50% της µεταγευµατικής απάντησης της ινσουλίνης στους υγιείς ανθρώπους. Τα κυκλοφορούντα GLP-1 και GIP είναι χαµηλά σε κατάσταση νηστείας αλλά αυξάνουν µέσα σε 15 λεπτά µετά από την πρόσληψη τροφής, τυπικά φθάνοντας σε κορυφαίες τιµές σε λεπτά και επιστρέφοντας σε βασικά επίπεδα µετά από 2-3 ώρες. [14] Η διεγειρόµενη από τη γλυκόζη έκκριση ινσουλίνης (glucose-stimulated insulin secretion: GSIS) αποτελεί τον κύριο µηχανισµό της έκκρισης ινσουλίνης. Σύµφωνα µε το γενικώς αποδεκτό µοντέλο της GSIS, µια αύξηση στη συγκέντρωση ATP (ή στην αναλογία ATP/ADP) λόγω του αυξηµένου µεταβολισµού γλυκόζης κλείνει τα ATP-ευαίσθητα κανάλια Κ+, επαναπολώνοντας την κυτταρική µεµβράνη κι ανοίγοντας τα τασεο-εξαρτώµενα κανάλια Ca 2+, τα οποία επιτρέπουν την είσοδο Ca 2+. Η επακόλουθη αύξηση του Ca 2+ στο κύτταρο διεγείρει την εξωκύττωση των κοκκίων ινσουλίνης. Επιπλέον, σήµατα που συµµετέχουν στη δυναµικότητα του GSIS είναι επίσης σηµαντικά για τη φυσιολογική ρύθµιση της έκκρισης ινσουλίνης. Αυτά περιλαµβάνουν τα µόρια camp, DAG και IP3, ανάµεσα στα οποία το camp 40
41 είναι ιδιαίτερα σηµαντικό για την ενίσχυση του GSIS. Το camp έχει τώρα φανεί ότι έχει ξεχωριστές δράσεις στην έκκριση ινσουλίνης (Εικόνα 2.1). [15] Εικόνα 2.1: Η γλυκόζη µεταφέρεται µέσα στο παγκρεατικό κύτταρο µε τον µεταφορέα γλυκόζης (GLUT). Ο µεταβολισµός της γλυκόζης αυξάνει την παραγωγή ATP, κλείνοντας τα κανάλια K-ATP, γεγονός που έχει ως αποτέλεσµα αποπόλωση της µεµβράνης, ανοίγοντας µ αυτό τον τρόπο τα τασεο-εξαρτώµενα κανάλια Ca 2+. Η επακόλουθη αύξηση του Ca 2+ πυροδοτεί την έκκριση ινσουλίνης. Η έκκριση της ινσουλίνης επίσης πυροδοτείται από ορµόνες και νευροδιαβιβαστές. Ινκρετίνες, όπως GLP-1 και GIP, συνδέονται µε ειδικούς υποδοχείς και ενεργοποιούν την αδενυλική κυκλάση µε αποτέλεσµα την αύξηση του ενδοκυττάριου camp, το οποίο ενεργοποιεί την PKA και την Epac2 που ενεργοποιούν την έκκριση ινσουλίνης. Η ακετυλοχολίνη (Ach), ένας κύριος παρασυµπαθητικός νευροδιαβιβαστής, συνδέεται µε ειδικούς υποδοχείς κι ενεργοποιεί τη φωσφολιπάση C (PLC). Η ενεργοποίηση της PLC παράγει αγγελιοφόρους προερχόµενους από τα φωσφολιπίδια. Ανάµεσα σ αυτούς, η DAG ενεργοποιεί την PKC και η IP3 κινητοποιεί το Ca 2+ από τις ενδοκυττάριες περιοχές. [15] 41
42 2.2 ράσεις Ινσουλίνης Όπως ήδη αναφέρθηκε, στον Σ 1 υπάρχει ελαττωµατική έκκριση της ινσουλίνης. Η ινσουλίνη είναι µια ορµόνη που παράγεται από τα β- κύτταρα των νησιδίων του Langerhans του παγκρέατος και η κύρια ορµόνη που ρυθµίζει το µεταβολισµό των υδατανθράκων, αλλά και των λιπών και των λευκωµάτων. [6] Συνεπώς, οι φυσιολογικές δράσεις της ινσουλίνης κατευθύνονται προς τα τρία βασικά συστατικά της τροφής, αλλά και στους τρεις βασικούς ιστούς, το ήπαρ, τον µυϊκό και τον λιπώδη ιστό (Εικόνα 2.2). Και στους τρεις ιστούς η δράση της ινσουλίνης είναι και αναβολική και καταβολική, όπως θα φανεί στη συνέχεια. Θα γίνει αναφορά στα βήµατα της δράσης της ινσουλίνης, τα οποία στοιχειοθετούν τη γενική εικόνα και την επίδραση που έχει στο µεταβολισµό. [16] Επίδραση της Ινσουλίνης στο Μεταβολισµό των Υδατανθράκων Η γλυκόζη, µετά την είσοδό της στην κυκλοφορία, είτε αυτή προέρχεται από την τροφή, είτε από ενδογενείς µεταβολικές διεργασίες- γλυκογονόλυση ή νεογλυκογένεση- για να χρησιµοποιηθεί πρέπει να µεταφερθεί στο εσωτερικό του κυττάρου. Αυτό είναι το πρώτο βήµα, µε το οποίο αρχίζει η διεργασία του µεταβολισµού της. Η είσοδος στο κύτταρο καθίσταται δυνατή µε τη δηµιουργία ενός νέου µορίου. Είναι προϊόν συνδυασµού ενός µορίου γλυκόζης και ενός πεπτιδίου. Το τελευταίο είναι το µεταφορικό µέσο. Όταν το σύµπλεγµα διαπεράσει την κυτταρική µεµβράνη, αποδεσµεύεται η γλυκόζη στο εσωτερικό του κυττάρου. Η διαδικασία αυτή δεν είναι όµοια για όλους τους ιστούς. Σε πολλούς π.χ. στο ήπαρ, πρόκειται για παθητική διεργασία και εξαρτάται από τα επίπεδα της γλυκόζης στον περιβάλλοντα χώρο. Σε άλλους ιστούς, π.χ. στα επιθηλιακά κύτταρα του λεπτού εντέρου και των σωληναρίων του νεφρού, η µεταφορά είναι ενεργητική. Υπάρχουν πολλά πεπτίδια- µεταφορείς. Το γνωστότερο είναι το GLUT-4 (Glucose Transporter Protein 4). Ενεργοποιείται από την ινσουλίνη και φέρει εις πέρας την αποστολή του µετατοπιζόµενο από τον ενδοκυττάριο χώρο προς την κυτταρική µεµβράνη, όπως αναφέρεται και στη συνέχεια. Σε ό,τι αφορά στον µυϊκό 42
43 και τον λιπώδη ιστό, η µεταφορά υποκινείται και διεκπεραιώνεται από τη δράση της ινσουλίνης. Πιθανώς, για λόγους ισορροπίας η µεταφορά της γλυκόζης στα ηπατικά κύτταρα και στα ταχέως πολλαπλασιαζόµενα γίνεται παθητικά. Σε αυτές τις περιπτώσεις, πράγµατι δεν είναι απαραίτητη η παρουσία της ινσουλίνης και δεν επηρεάζεται η διαδικασία από τη δράση της. Συνοπτικά, οι φυσιολογικές δράσεις της ινσουλίνης στο µεταβολισµό των υδατανθράκων είναι : Η ινσουλίνη αυξάνει τον ρυθµό µεταφοράς γλυκόζης µέσω της κυτταρικής µεµβράνης τόσο στον µυϊκό όσο και στον λιπώδη ιστό. Η ινσουλίνη στους ίδιους ιστούς αυξάνει τους ρυθµούς της γλυκόλυσης. Στο ήπαρ και στους µυς η ινσουλίνη προάγει τη σύνθεση του γλυκογόνου και εµποδίζει τη διάσπασή του. Στο ήπαρ η ινσουλίνη ελαττώνει τους ρυθµούς γλυκογονόλυσης και νεογλυκογένεσης. Στο ήπαρ και στον λιπώδη ιστό η ινσουλίνη αυξάνει τον ρυθµό της οξείδωσης της γλυκόζης µέσω της οδού των πεντοζών Επίδραση της Ινσουλίνης στο Μεταβολισµό των Λιπών Ο λιπώδης ιστός αποτελεί την αποθήκη ενέργειας του οργανισµού. Σε αυτόν, υπό τη µορφή των τριγλυκεριδίων, γίνεται η αποθήκευση των λιπών. Είναι γνωστό ότι στις περιπτώσεις αυξηµένων ενεργειακών αναγκών, τα τριγλυκερίδια διασπώνται (λιπόλυση) και µε τη µορφή των ελευθέρων λιπαρών οξέων µεταφέρονται µε την κυκλοφορία στους ιστούς για χρησιµοποίηση. Στον µυϊκό ιστό ο µεταβολισµός των λιπαρών οξέων γίνεται µε δύο τρόπους: την β-οξείδωση και τον κύκλο του Krebs. Σε έλλειψη ινσουλίνης ενεργοποιείται η τριαγλυκερόλ-λιπάση µε αποτέλεσµα τη λιπόλυση και την παραγωγή ελεύθερων λιπαρών οξέων, που ακολουθούν τη β- οξείδωση. Συνοπτικά, η δράση της ινσουλίνης στο µεταβολισµό των λιπών: Αναστέλλει τη λιπόλυση στον λιπώδη ιστό. ιεγείρει τη σύνθεση τριγλυκεριδίων από ελεύθερα λιπαρά οξέα και γλυκερόλη στο ήπαρ και τον λιπώδη ιστό. 43
44 Αυξάνει τον ρυθµό της σύνθεσης των Very Low Density Lipoprotein (VLDL) στο ήπαρ. Αυξάνει τη δραστηριότητα της λιποπρωτεϊνικής λιπάσης (LPL) στον λιπώδη ιστό. Πιθανώς ελαττώνει τον ρυθµό της οξείδωσης των λιπαρών οξέων στο ήπαρ. Επιτείνει τον ρυθµό της σύνθεσης χοληστερίνης στο ήπαρ Επίδραση της Ινσουλίνης στο Μεταβολισµό των Πρωτεϊνών Η ινσουλίνη µετέχει ενεργώς στο µεταβολισµό των λευκωµάτων. Η δράση της αφορά και στην προώθηση των κυκλοφορούντων αµινοξέων µέσα στα κύτταρα, αλλά και στην αύξηση του ρυθµού, µε τον οποίον γίνεται η σύνθεση των λευκωµάτων. Συνοπτικά, η δράση της ινσουλίνης στο µεταβολισµό των πρωτεϊνών: Αυξάνει το ρυθµό της εισόδου των αµινοξέων στα κύτταρα του µυϊκού ιστού, του ήπατος και σε άλλα είδη κυττάρων. Προάγει τη σύνθεση των λευκωµάτων σε όλους τους ιστούς. Μειώνει τον καταβολισµό των λευκωµάτων στον µυϊκό και τους άλλους ιστούς. Ελαττώνει τον ρυθµό σχηµατισµού ουρίας Ρόλος Γλυκαγόνης και άλλων ορµονών στη Ρύθµιση της Γλυκόζης Αίµατος Πρέπει βέβαια να σηµειωθεί ότι ο έλεγχος της συγκέντρωσης της γλυκόζης του αίµατος δε γίνεται µόνο από την ινσουλίνη, αλλά και από άλλες µεταβολικές ορµόνες, όπως τη γλυκαγόνη, µια ορµόνη, που εκκρίνεται από τα α-κύτταρα των νησιδίων του 44
45 Langerhans του παγκρέατος και έχει λειτουργίες αντίθετες από τις λειτουργίες της ινσουλίνης. Όταν η συγκέντρωση της γλυκόζης του αίµατος αυξάνει πολύ, εκκρίνεται ινσουλίνη, η οποία την ελαττώνει, επαναφέροντας τη στα φυσιολογικά επίπεδα. Αντίστροφα, η ελάττωση της γλυκόζης του αίµατος διεγείρει την έκκριση γλυκαγόνης, η οποία λειτουργεί προς την αντίθετη κατεύθυνση, αυξάνοντας τη συγκέντρωση της γλυκόζης και επαναφέροντας τη στα φυσιολογικά επίπεδα. Άλλες µεταβολικές ορµόνες που συµµετέχουν στη ρύθµιση της συγκέντρωσης της γλυκόζης είναι οι κατεχολαµίνες, ο IGF-I και τα γλυκοκορτικοειδή. [17] 45
46 Κεφάλαιο 3 : Αγγειακές Επιπλοκές στον Σακχαρώδη ιαβήτη Αν και ο κίνδυνος θανάτου από οξείες επιπλοκές (υπογλυκαιµία και διαβητική κετοξέωση) έχει µειωθεί σηµαντικά τελευταία, η πλειοψηφία των ασθενών µε Σ 1 υποφέρουν από αυξηµένη νοσηρότητα και θνητότητα από τις µακροχρόνιες επιπλοκές. Αυτές περιλαµβάνουν έναν αριθµό παθολογικών µεταβολών στα µικρά και τα µεγάλα αγγεία, στα κρανιακά και τα περιφερικά νεύρα, στο δέρµα και τον οφθαλµικό φακό. Οι κύριες µακροπρόθεσµες επιπτώσεις της χρόνιας υπεργλυκαιµίας στον Σ 1 διακρίνονται σε µικροαγγειακές και µακροαγγειακές επιπλοκές. Οι µικροαγγειακές επιπλοκές αφορούν βλάβες σε µικρά αγγεία, όπως στον αµφιβληστροειδή, τα νεφρικά σπειράµατα και τα περιφερικά νεύρα, οδηγώντας σε τύφλωση, τελικού σταδίου νεφρική νόσο και ποικίλες νευροπάθειες. Οι µακροαγγειακές επιπλοκές αφορούν βλάβες στα µεγάλα αγγεία, που τροφοδοτούν την καρδιά, τον εγκέφαλο και τα κάτω άκρα, οδηγώντας σε έµφραγµα µυοκαρδίου, εγκεφαλικά επεισόδια και ακρωτηριασµούς κάτω άκρων. Τα ποσοστά εµφάνισης µικροαγγειακών και µακροααγγειακών επιπλοκών στους ασθενείς µε Σ 1 καθιστούν επιτακτική την ανάγκη πρόληψης ή και θεραπείας των επιπλοκών αυτών στο άµεσο µέλλον. Στον Σ 1, το 13% των ασθενών παρουσιάζουν αµφιβληστροειδοπάθεια στα 5 χρόνια και το 90% έχουν αµφιβληστροειδοπάθεια µετά από χρόνια διάρκειας Σ 1. Το 30% των ασθενών µε Σ 1 γίνονται ουραιµικοί και η νεφρική ανεπάρκεια τελικού σταδίου αναπτύσσεται έως και στο 40% των ασθενών. Η επίπτωση της νευροπάθειας, που ορίζεται από την απώλεια του αντανακλαστικού του Αχίλλειου, είναι 7% στον πρώτο χρόνο και αυξάνεται στο 50% στα 25 χρόνια στον Σ 1. [18] Το έµφραγµα του µυοκαρδίου είναι 3-5 φορές πιο συχνό σε διαβητικούς ασθενείς και είναι η κυριότερη αιτία θανάτου σε ασθενείς µε Σ 2. Ο κίνδυνος καρδιαγγειακού θανάτου αυξάνεται επίσης σε ασθενείς µε Σ 1, παρόλο που ο απόλυτος κίνδυνος είναι µικρότερος από τους ασθενείς µε Σ 2. Στους ασθενείς 46
47 αυτούς, οι επιπλοκές από νεφρική νόσο τελικού σταδίου είναι η κύρια αιτία θανάτου. [2] 3.1 Μικροαγγειακές Επιπλοκές Οι µικροαγγειακές επιπλοκές του Σ 1, όπως ήδη αναφέρθηκε, συνοδεύουν µακροπρόθεσµες επιπλοκές που προσβάλλουν µικρά αγγεία. Ένα από τα πιο σταθερά µορφολογικά χαρακτηριστικά του Σ 1 είναι η διάχυτη πάχυνση των βασικών µεµβρανών. Η πάχυνση είναι περισσότερο εµφανής στα τριχοειδή του δέρµατος, των σκελετικών µυών, του αµφιβληστροειδή, των νεφρικών σπειραµάτων και του µυελού των νεφρών. Όµως µπορεί να σηµειωθεί και σε µη-αγγειακές δοµές, όπως τα νεφρικά σωληνάρια, την κάψα του Bowman, τα περιφερικά νεύρα και τον πλακούντα. Πρέπει επίσης να σηµειωθεί ότι παρόλη την πάχυνσης της βασικής µεµβράνης, τα διαβητικά τριχοειδή είναι περισσότερο διαπερατά από τα φυσιολογικά για τις πρωτεΐνες του πλάσµατος. Τα χαρακτηριστικά αυτά της µικροαγγειοπάθειας είναι η βάση για την ανάπτυξη της διαβητικής νεφροπάθειας, αµφιβληστροειδοπάθειας και κάποιων τύπων νευροπάθειας. [19] ιαβητική Αµφιβληστροειδοπάθεια Κατά τη διάρκεια των δύο πρώτων δεκαετιών της ασθένειας, σχεδόν όλοι οι ασθενείς µε Σ 1 αναπτύσσουν αµφιβληστροειδοπάθεια. Στην επιδηµιολογική µελέτη της διαβητικής αµφιβληστροειδοπάθειας του Wisconsin (Wisconsin Epidemiologic Study of Diabetic Retinopathy: WESDR), το 3,6% των ασθενών µε Σ 1 είχαν ήδη τύφλωση. [20] Η πάχυνση της βασικής µεµβράνης του επιθηλίου της πτυχωτής µοίρας του ακτινωτού σώµατος είναι ένας αξιόπιστος ιστολογικός δείκτης του Σ 1 στον οφθαλµό και θυµίζει παρόµοιες αλλαγές µε αυτές στο σπειραµατικό µεσαγγειακό χώρο, όπως θα αναφερθεί παρακάτω. Η αµφιβληστροειδοπάθεια χωρίζεται σε δύο κύριες κατηγορίες: τη µη παραγωγική και την παραγωγική αµφιβληστροειδοπάθεια. Η µη παραγωγική αµφιβληστροειδοπάθεια µπορεί να αναγνωριστεί από την ανάπτυξη µικροανευρυσµάτων, φλεβικών βρόχων, αµφιβληστροειδικών αιµορραγιών, σκληρών 47
48 και µαλακών εξιδρωµάτων. Η παραγωγική αµφιβληστροειδοπάθεια ορίζεται ως η παρουσία νέων αγγείων µε ή χωρίς υαλοειδείς αιµορραγίες. Η παραγωγική αµφιβληστροειδοπάθεια αποτελεί µια εξέλιξη της µη-παραγωγικής. Το 25% των ασθενών µε Σ 1 µετά τα 15 χρόνια αναπτύσσουν παραγωγική αµφιβληστροειδοπάθεια. [19] Η µη φυσιολογική αιµάτωση του αµφιβληστροειδή εξαιτίας των µικροαγγειακών αλλαγών συσχετίζεται µε την αύξηση του παράγοντα Vascular Endothelial Growth Factor (VEGF) και την αµφιβληστροειδική αγγειογένεση. Η ανάπτυξη ενδοαµφιβληστροειδικής αγγειογένεσης- νέων αγγείων περιορισµένων µέσα στον αµφιβληστροειδή κάτω από την έσω αφοριστική µεµβράνη- µπορεί να συµπεριληφθεί στις βλάβες που ονοµάζονται «ενδοαµφιβληστροειδική µικροαγγειοπάθεια». Η αµφιβληστροειδική νεοαγγείωση µπορεί να συνοδεύεται από την ανάπτυξη µιας νεοαγγειακής µεµβράνης στην επιφάνεια της ίριδας, κυρίως δευτεροπαθώς λόγω των αυξηµένων επιπέδων VEGF. [19] ιαβητική Νεφροπάθεια Στον Σ 1 οι νεφροί είναι κυρίαρχοι στόχοι και η νεφρική ανεπάρκεια είναι η δεύτερη, µετά το έµφραγµα µυοκαρδίου, αιτία θανάτου. Η µικροαγγειακή αυτή επιπλοκή οφείλεται στην αυξηµένη σπειραµατική τριχοειδική ροή, η οποία έχει ως αποτέλεσµα την αυξηµένη παραγωγή εξωκυττάριας θεµέλιας ουσίας και την ενδοθηλιακή βλάβη. Αυτά οδηγούν σε αυξηµένη διαπερατότητα των µακροµορίων στο σπείραµα. Ακολουθούν η µεσαγγειακή επέκταση και η διάµεση σκλήρυνση, οδηγώντας σε σπειραµατική σκλήρυνση. Περιγράφονται τρεις τύποι βλάβης: (1) σπειραµατικές βλάβες, (2) νεφρικές αγγειακές βλάβες, κυρίως αρτηριοσκλήρυνση και (3) πυελονεφρίτιδα, συµπεριλαµβανοµένης της νεκρωτικής θηλίτιδας. Οι πιο σηµαντικές σπειραµατικές βλάβες είναι η πάχυνση της τριχοειδικής βασικής µεµβράνης, η διάχυτη µεσαγγειακή σκλήρυνση και η οζιδιακή σπειραµατοσκλήρυνση. Οι σπειραµατικές τριχοειδικές βασικές µεµβράνες παχύνονται σ όλο το µήκος τους. Αυτή η αλλαγή µπορεί να ανιχνευθεί στο 48
49 ηλεκτρονικό µικροσκόπιο µέσα σε λίγα χρόνια από την έναρξη του Σ, µερικές φορές χωρίς καµία σχετιζόµενη βλάβη της νεφρικής λειτουργίας. Η διάχυτη µεσαγγειακή σκλήρυνση αποτελείται από µια διάχυτη αύξηση στη µεσαγγειακή ουσία και πάντα συσχετίζεται µε την πάχυνση της βασικής µεµβράνης. Ανευρίσκεται στους περισσότερους ασθενείς µε διάρκεια ασθένειας πάνω από 10 χρόνια. Η νεφρική αθηροσκλήρυνση και αρτηριοσκλήρυνση αποτελούν ένα µέρος της µακροαγγειακής νόσου στον Σ. Ο νεφρός είναι ένα από τα πιο συχνά και σοβαρά προσβαλλόµενα όργανα. [19] ιαβητική Νευροπάθεια Η διαβητική νευροπάθεια µπορεί να παρουσιαστεί ως ποικίλα κλινικά σύνδροµα, προσβάλλοντας το κεντρικό νευρικό σύστηµα, τα περιφερικά αισθητικοκινητικά νεύρα και το αυτόνοµο νευρικό σύστηµα. Η παθοφυσιολογία της νευροπάθειας είναι περίπλοκη. Αυτές οι ανωµαλίες συσχετίζονται µε τη γλυκοζυλίωση των αγγείων και των νεύρων, αλλά και η αυτοανοσία µπορεί να επηρεάσει τη δοµή των νεύρων. Το τραύµα και η παγίδευση των νεύρων µπορεί να οδηγήσουν σε βλάβη της δοµής των νεύρων, συµπεριλαµβανοµένων της τµηµατικής και προοδευτικής αποµυελίνωσης και της αξονικής ατροφίας. Αυτές οι επιδράσεις προκαλούν νευροπάθεια. Τα ενδονευρικά αρτηριόλια δείχνουν πάχυνση, υαλινοποίηση και εκτεταµένο επαναδιπλασιασµό της βασικής µεµβράνης. [19] 3.2 Μακροαγγειακές Επιπλοκές ιαβητική Μακροαγγειακή Νόσος Η βάση στη διαβητική µακροαγγειοπάθεια είναι η επιταχυνόµενη αθηροσκλήρυνση, συµπεριλαµβανοµένης της αορτής και των µεγάλου και µεσαίου µεγέθους αρτηριών. Το έµφραγµα του µυοκαρδίου, που προκαλείται από την αθηροσκλήρυνση των στεφανιαίων αρτηριών, είναι η πιο συνηθισµένη αιτία θανάτου 49
50 στους ασθενείς µε Σ 1. Η γάγγραινα των κάτω άκρων, ως αποτέλεσµα προχωρηµένης αγγειακής νόσου, είναι περίπου 100 φορές πιο συχνή στους διαβητικούς από ότι στον γενικό πληθυσµό. Οι µεγαλύτερες νεφρικές αρτηρίες επίσης υπόκεινται σε σοβαρή αθηροσκλήρυνση. Τα σηµεία-κλειδιά στη διαδικασία δηµιουργίας της αθηρωµατικής πλάκας είναι η πάχυνση της εσωτερικής στοιβάδας και η συσσώρευση λιπιδίων. Η αθηρωµατική πλάκα αποτελείται από µια υπερυψωµένη εστιακή βλάβη που ξεκινάει µέσα στην εσωτερική στοιβάδα, έχοντας ένα µαλακό, κίτρινο, θροµβώδη πυρήνα λιπιδίων (κυρίως χοληστερόλης και εστέρων χοληστερόλης), που καλύπτεται από ένα σταθερό, λευκό ινώδες περίβληµα. Οι αθηρωµατικές πλάκες έχουν τρία κύρια συστατικά: (1) κύτταρα, συµπεριλαµβανοµένων των λείων µυϊκών κυττάρων, των µακροφάγων και άλλων λευκοκυττάρων, (2) εξωκυττάρια θεµέλια ουσία, συµπεριλαµβανοµένου του κολλαγόνου, των ελαστικών ινών και των πρωτεογλυκανών και (3) ενδοκυττάρια και εξωκυττάρια λιπίδια (Εικόνα 3.1). Εικόνα 3.1: Σχηµατική απεικόνιση των κυριότερων συστατικών µιας καλά σχηµατισµένης αθηρωµατικής πλάκας. Η κυριότερη υπόθεση δηµιουργίας της αθηρωµατικής πλάκας (Εικόνα 3.2) περιλαµβάνει τα ακόλουθα γεγονότα : 50
51 Ξεκινάει λόγω χρόνιου ενδοθηλιακού τραυµατισµού, συνήθως ήπιου, µε αποτέλεσµα την ενδοθηλιακή δυσλειτουργία. Ακολουθεί συσσώρευση λιποπρωτεϊνών, κυρίως LDL, µε υψηλή περιεκτικότητα σε χοληστερόλη, στο αγγειακό τοίχωµα. Τροποποιούνται οι λιποπρωτεΐνες µε οξείδωση. Προσκολλώνται τα µονοκύτταρα του αίµατος και άλλα λευκοκύτταρα στο ενδοθήλιο, µεταναστεύουν προς την έσω στοιβάδα και µετασχηµατίζονται σε µακροφάγα και αφρώδη κύτταρα. Προσκολλώνται τα αιµοπετάλια. Απελευθερώνονται παράγοντες από τα ενεργοποιηµένα αιµοπετάλια, µακροφάγα ή αγγειακά κύτταρα που προκαλούν µετανάστευση των λείων µυϊκών κυττάρων από τη µέση στοιβάδα προς την έσω. Πολλαπλασιάζονται τα λεία µυϊκά κύτταρα µέσα στην έσω στοιβάδα και αυξάνεται η εξωκυττάρια θεµέλια ουσία, οδηγώντας στη συσσώρευση κολλαγόνου και πρωτεογλυκανών. Αυξάνεται η συσσώρευση λιπιδίων και µέσα στα κύτταρα (µακροφάγα και λεία µυϊκά κύτταρα) και εξωκυττάρια. [19] Τελικά, σχηµατίζεται η αθηρωµατική πλάκα. Εικόνα 3.2: Εξέλιξη των µεταβολών στο αρτηριακό τοίχωµα σε απάντηση στην υπόθεση τραυµατισµού 1. φυσιολογικά, 2. ενδοθηλιακός τραυµατισµός µε προσκόλληση των µονοκυττάρων και αιµοπεταλίων, 3. µετανάστευση µονοκυττάρων από τον αυλό και των λείων µυϊκών κυττάρων από τη µέση στοιβάδα προς την έσω στοιβάδα, 4. Πολλαπλασιασµός λείων µυϊκών κυττάρων µέσα στην έσω στοιβάδα, 5 Καλά αναπτυγµένη πλάκα. 51
52 52
53 Κεφάλαιο 4 : υσλειτουργία του Ενδοθηλίου, Υπεργλυκαιµία και Αγγειακές Επιπλοκές Η δυσλειτουργία του αγγειακού ενδοθηλίου θεωρείται ως ένας σηµαντικός παράγοντας στην παθογένεια της µακροαγγειοπάθειας αλλά και της µικροαγγειοπάθειας. Γι αυτό και η ενδοθηλιακή λειτουργία έχει κερδίσει αυξανόµενο ενδιαφέρον στη µελέτη της αγγειακής νόσου την τελευταία δεκαετία. [21;22] Το ενδοθήλιο είναι ο βιολογικά ενεργός εσωτερικός χιτώνας των αγγείων, ο οποίος αποτελεί µια σηµαντική περιοχή για τον έλεγχο των αγγείων και των λειτουργιών διαφόρων οργάνων. [23] Ρυθµίζει ενεργά τον τόνο των αγγείων και την αγγειακή διαπερατότητα, την ισορροπία ανάµεσα στην πήξη και την ινωδόλυση, τη σύνθεση των συστατικών της υπενδοθηλιακής θεµέλιας ουσίας, την προσκόλληση και την εξαγγείωση λευκοκυττάρων και τη φλεγµονώδη δραστηριότητα στο αγγειακό τοίχωµα. Επίσης, επηρεάζει τη λειτουργία κι άλλων κυττάρων, όπως των αγγειακών λείων µυϊκών κυττάρων, των αιµοπεταλίων, των λευκοκυττάρων, των περικυττάρων του αµφιβληστροειδή, των νεφρικών µεσαγγειακών κυττάρων και των µακροφάγων των µεγάλων αρτηριών. Από την άλλη πλευρά, αυτά τα κύτταρα µπορούν να επηρεάσουν επίσης τη λειτουργία των ενδοθηλιακών κυττάρων. 4.1 Ρυθµιστικές Ουσίες του Ενδοθηλίου Φυσιολογικά, το ενδοθήλιο µειώνει ενεργά τον αγγειακό τόνο, περιορίζει την προσκόλληση των λευκοκυττάρων κι έτσι, τη φλεγµονώδη δραστηριότητα στο τοίχωµα των αγγείων, διατηρεί την αγγειακή διαπερατότητα σε θρεπτικά συστατικά, ορµόνες, άλλα µακροµόρια και λευκοκύτταρα, αναστέλλει την προσκόλληση και τη συσσώρευση των αιµοπεταλίων, περιορίζει την ενεργοποίηση του καταρράκτη αντιδράσεων της πήξης και ρυθµίζει την ινωδόλυση. [4] Για να πραγµατοποιηθούν όλες οι παραπάνω λειτουργίες, το ενδοθήλιο παράγει συστατικά της εξωκυττάριας θεµέλιας ουσίας, όπως κολλαγόνο και µια ποικιλία ρυθµιστικών ουσιών, συµπεριλαµβανοµένων προσταγλανδινών, οξειδίου του αζώτου (Nitric Oxide: NO), 53
54 ενδοθηλίνης 1 (Endothelin-1: ET-1), αγγειοτενσίνης ΙΙ (Angiotensin II : Ang II), t-pa (tissue Plasminogen Activator), PAI-1 (Plasminogen Activator Inhibitor-1), προσκολλητικών µορίων και κυτοκινών. Τα µόρια αυτά παράγονται ως απάντηση σε ποικίλα ερεθίσµατα. Ανάµεσα στα σηµαντικά µόρια που παράγονται από το ενδοθήλιο βρίσκεται το οξείδιο του αζώτου (NO), το οποίο είναι ένα ιδιαίτερα σηµαντικό ρυθµιστικό µόριο. Παρόλο που το NO είναι ένα απαραίτητο µόριο, η παραγωγή του δεν είναι πάντα ευεργετική. Η υπερβολική ή η µειωµένη παραγωγή του NO µπορεί να έχουν καταστρεπτικές επιδράσεις σε διάφορες παθοφυσιολογικές διαδικασίες. Εκτός από τη ρύθµιση του αγγειακού τόνου, το ενδοθηλιακά προερχόµενο NO αναστέλλει τον πολλαπλασιασµό των αγγειακών λείων µυϊκών κυττάρων και τη συσσώρευση των αιµοπεταλίων. [24] Το NO αναστέλλει επίσης την προσκόλληση και το «κύλισµα» των λευκοκυττάρων, καθώς και την επαγόµενη από τις κυτοκίνες έκφραση του VCAM-1 (vascular cell adhesion molecule-1), [25] σηµαντικά γεγονότα της αθηρογένεσης και επιδράσεις που τουλάχιστον εν µέρει οφείλονται στην αναστολή του µεταγραφικού παράγοντα NF-κB (Nuclear Factor κb). [26] Τα ενδοθηλιακά κύτταρα δεν παράγουν µόνο το αγγειοδιασταλτικό NO, αλλά συνθέτουν και την ενδοθηλίνη-1 (ET-1), ένα σηµαντικό αγγειοσυσπαστικό µόριο. Σε συνθήκες ενδοθηλιακής δυσλειτουργίας, όπως στην αθηροσκλήρυνση, στην οποία η συγκέντρωση του NO ελαττώνεται, η δράση της ET-1 προάγει την αγγειοσύσπαση και τον πολλαπλασιασµό των λείων µυϊκών κυττάρων. [23] Ένα άλλο σηµαντικό αγγειοσυσπαστικό µόριο που παράγεται από το ενδοθήλιο είναι η αγγειοτενσίνη ΙΙ (Ang II), η οποία επάγει τις επιδράσεις της µέσω της σύνδεσής της µε συγκεκριµένους κυτταρικούς υποδοχείς. Η αγγειοτενσίνη ΙΙ αυξάνει την αγγειακή διαπερατότητα µέσω του µηχανικού τραυµατισµού στο ενδοθήλιο και αυξάνει την παραγωγή ελευθέρων ριζών οξυγόνου σε δυσλειτουργία του ενδοθηλίου. Τέλος, η αγγειοτενσίνη ΙΙ θεωρείται ένα µόριο-κλειδί που ρυθµίζει την προσκόλληση των λευκοκυττάρων στο αρτηριακό τοίχωµα στις καρδιαγγειακές νόσους. [27] Όπως ήδη αναφέρθηκε µια άλλη σηµαντική ουσία που παράγεται από τα ενδοθηλιακά κύτταρα είναι ο PAI-1, ο οποίος συµβάλλει στη ρύθµιση της αιµόστασης. Ο PAI-1 αναστέλλει τον t-pa (tissue plasminogen activator) και την ουροκινάση (upa), τους ενεργοποιητές του πλασµινογόνου, οπότε αναστέλλει την ινωδόλυση, δηλαδή τη φυσιολογική διαδικασία διάσπασης των θρόµβων. [28] 54
55 Ένας άλλος σηµαντικός παράγοντας που έχει µιτογόνο δραστικότητα ειδική για τα ενδοθηλιακά κύτταρα και παίζει σηµαντικό ρόλο στην αγγειακή δυσλειτουργία, ιδιαίτερα στη διαβητική αµφιβληστροειδοπάθεια, είναι ο VEGF, για τον οποίο έχει ήδη γίνει αναφορά (Κεφ ). Αυτός ο παράγοντας διεγείρει την αγγειογένεση in vivo αλλά και την αγγειακή διαπερατότητα. [29] Πρέπει, τέλος, να δοθούν βασικές πληροφορίες για τον παράγοντα TGF-β (Transforming Growth Factor β), ο οποίος παίζει ουσιαστικό ρόλο στην παθογένεια των διαβητικών αγγειακών επιπλοκών, ιδιαίτερα στη νεφροπάθεια. Ο TGF-β διεγείρει τη σύνθεση σηµαντικών µορίων της εξωκυττάριας θεµέλιας ουσίας, συµπεριλαµβανοµένου του κολλαγόνου τύπου Ι και τύπου IV, της φιµπρονεκτίνης και της λαµινίνης. Ο TGF-β, επίσης, µειώνει την αποδόµηση της θεµέλιας ουσίας µέσω αναστολής πρωτεασών αλλά και µέσω ενεργοποίησης αναστολέων πρωτεασών, όπως του PAI-1. Τέλος, ο TGF-β προάγει τις αλληλεπιδράσεις κυττάρων-θεµέλιας ουσίας µε την αύξηση των ιντεγκρινών, των κυτταρικών υποδοχέων για τις πρωτεΐνες του εξωκυττάριου χώρου. [30] 4.2 Υπεργλυκαιµία: ένα Είδος «Τραυµατισµού» για το Αγγειακό Ενδοθήλιο Είναι γνωστό ότι κάθε είδους τραυµατισµός στο ενδοθήλιο µπορεί να προκαλέσει ενδοθηλιακή δυσλειτουργία. Η δυσλειτουργία του ενδοθηλίου µπορεί να θεωρηθεί παρούσα όταν οι ιδιότητές του, είτε στη βασική κατάσταση είτε µετά από ερεθισµό, έχουν µεταβληθεί έτσι, ώστε να αναστέλλεται η διατήρηση της λειτουργίας ενός οργάνου. Η ενεργοποίηση του ενδοθηλίου καθορίζει µια συγκεκριµένη οµάδα δυσλειτουργιών που χαρακτηρίζονται από αυξηµένες αλληλεπιδράσεις µε τα λευκοκύτταρα, στις οποίες τα προσκολλητικά µόρια και οι χηµειοτακτικοί παράγοντες, όπως MCP-1 (Monocyte Chemoattractant Protein 1) και IL -8 (Interleukine 8) είναι απαραίτητοι. [4] Μετά την έκθεση των αγγειακών ιστών στην υπεργλυκαιµία, οι επακόλουθες αλλαγές στη δοµή και τη λειτουργία των κυττάρων οδηγεί σε αύξηση της ενδοθηλιακής διαπερατότητας, ενεργοποίηση των φλεγµονωδών κυττάρων και παθολογική έκφραση αγγειακών και νευροτροφικών παραγόντων. Επιπρόσθετα, 55
56 εξαιτίας της «συνοµιλίας» ανάµεσα στα διαφορετικά σηµατοδοτικά µονοπάτια, η υπεργλυκαιµία προάγει την αύξηση στην τριχοειδική πίεση, την υποξία και/ ή την αύξηση στη δραστηριότητα του συστήµατος ρενίνης-αγγειοτενσίνης. [31] Αυτές οι αλλαγές οδηγούν σε ειδική για κάθε ιστό αγγειακή βλάβη. Στα αγγεία του αµφιβληστροειδή, για παράδειγµα, µια από τις πρωιµότερες και πιο ειδικές αλλαγές είναι ο θάνατος των περικυττάρων (αµφιβληστροειδικά συσπαστικά κύτταρα), οδηγώντας σε πολλαπλασιασµό των ενδοθηλιακών κυττάρων και σχηµατισµό µικροανευρυσµάτων. Οι αλλαγές στην αγγειακή αιµοδυναµική και την αυτορύθµιση έχουν ως αποτέλεσµα αρχικά την αυξηµένη αιµατική ροή στον αµφιβληστροειδή, τη φλεβική αγγειοδιαστολή και ενδοαµφιβληστροειδικές µικροαγγειακές ανωµαλίες. 4.3 Μικροαγγειοπάθεια και υσλειτουργία του Ενδοθηλίου Όπως ήδη φάνηκε από τα χαρακτηριστικά της αµφιβληστροειδοπάθειας, της νεφροπάθειας και της νευροπάθειας, η ειδική για τον Σ 1 µικροαγγειακή νόσος στον αµφιβληστροειδή, τα νεφρά και τα αγγεία των νεύρων έχει τελικά παρόµοια παθοφυσιολογικά χαρακτηριστικά. Νωρίς στην πορεία του Σ 1, η ενδοκυττάρια υπεργλυκαιµία προκαλεί ανωµαλίες στην αιµατική ροή και αυξηµένη αγγειακή διαπερατότητα. Αυτά αντανακλούν µειωµένη δραστηριότητα αγγειοδιασταλτικών παραγόντων, όπως του NO, αυξηµένη δραστηριότητα αγγειοσυσπαστικών παραγόντων, όπως της αγγειοτενσίνης ΙΙ και της ET-1 και αύξηση των παραγόντων διαπερατότητας, όπως του VEGF. Ποσοτικές και ποιοτικές ανωµαλίες της εξωκυττάριας θεµέλιας ουσίας συµβάλλουν σε µια µη αναστρέψιµη αύξηση της αγγειακής διαπερατότητας. Με την πάροδο του χρόνου, συµβαίνει απώλεια των µικροαγγειακών κυττάρων, εν µέρει ως αποτέλεσµα προγραµµατισµένου κυτταρικού θανάτου και υπάρχει προοδευτική τριχοειδική απόφραξη λόγω, επαγόµενης από αυξητικούς παράγοντες, όπως του TGF-β, υπερπαραγωγής εξωκυττάριας θεµέλιας ουσίας και εναπόθεσης PAS θετικών πρωτεϊνών πλάσµατος εξωαγγειακά. Η υπεργλυκαιµία µπορεί επίσης να µειώνει την παραγωγή τροφικών παραγόντων για τα ενδοθηλιακά και τα νευρικά κύτταρα. Όλες αυτές οι αλλαγές µαζί οδηγούν σε οίδηµα, ισχαιµία και επαγόµενη από την υποξία νεοαγγείωση στον αµφιβληστροειδή, πρωτεϊνουρία, επέκταση της µεσαγγειακής θεµέλιας ουσίας, σπειραµατοσκλήρυνση στα νεφρά και πολυεστιακή αξονική εκφύλιση στα περιφερικά νεύρα. [32] 56
57 Η διαβητική µικροαγγειοπάθεια µπορεί εν µέρει λοιπόν να αποδοθεί είτε σε µια υπερβολική απελευθέρωση αγγειοσυσπαστικών παραγόντων είτε σε µείωση των αγγειοδιασταλτικών παραγόντων. Φαίνεται ότι η επαγόµενη από την υπεργλυκαιµία ενδοθηλιακή δυσλειτουργία χαρακτηρίζεται από µειωµένη αποτελεσµατική δράση του αγγειακού NO, αυξηµένη δράση αγγειοσυσπαστικών παραγόντων, όπως της ενδοθηλίνης 1 και παραγόντων διαπερατότητας, όπως του VEGF (Εικόνα 4.1). Εικόνα 4.1: Πιθανοί µοριακοί µηχανισµοί που ενέχονται στην επαγόµενη από την υπεργλυκαιµία ενδοθηλιακή δυσλειτουργία στη διαβητική µικροαγγειοπάθεια. [33] 4.4 Μακροαγγειοπάθεια και υσλειτουργία του Ενδοθηλίου Όσον αφορά στις µακροαγγειακές επιπλοκές, η ενδοθηλιακή δυσλειτουργία αποτελεί ένα σηµαντικό πρώιµο γεγονός στη διαδικασία της αθηροσκλήρωσης, συµβάλλοντας στη δηµιουργία της αθηρωµατικής πλάκας αλλά και την εξέλιξή της. [34] Η παθογένεια της αθηροσκλήρυνσης ξεκινάει µε την ενδοθηλιακή δυσλειτουργία και πιο συγκεκριµένα τη διαταραχή της ισορροπίας ανάµεσα στους προερχόµενους από το ενδοθήλιο αγγειοχαλαρωτικούς και αγγειοσυσπαστικούς 57
58 παράγοντες. [35] Στις διαβητικές αρτηρίες, η ενδοθηλιακή δυσλειτουργία φαίνεται να οφείλεται στην αντίσταση στην ινσουλίνη αλλά και την υπεργλυκαιµία (Εικόνα 4.2). Η αντίσταση στην ινσουλίνη έχει ως αποτέλεσµα τη µειωµένη ενδοθηλιακή παραγωγή NO και τον αυξηµένο πολλαπλασιασµό των αγγειακών λείων µυϊκών κυττάρων και την παραγωγή PAI-1. Η ίδια η υπεργλυκαιµία επίσης αναστέλλει την παραγωγή NO στα αρτηριακά ενδοθηλιακά κύτταρα και διεγείρει την παραγωγή PAI- 1. [36] Εικόνα 4.2: Ο ρόλος της αντίστασης στην ινσουλίνη αλλά και της υπεργλυκαιµίας στην πρόκληση ενδοθηλιακής δυσλειτουργίας. 58
59 4.5 Η υπεργλυκαιµία ως εναρκτήρια αιτία των αγγειακών επιπλοκών Ο Σ 1, όπως ήδη αναφέρθηκε, συνοδεύεται από µακροπρόθεσµες µικροαγγειακές και µακροαγγειακές επιπλοκές. Παρόλο που η καθηµερινή αντιµετώπιση του ινσουλινο-εξαρτώµενου αλλά και µη ινσουλινο-εξαρτώµενου Σ 1 είναι δύσκολο έργο και ο φόβος της µεταβολικής απορύθµισης πάντα υπαρκτός, οι µακροπρόθεσµες επιπλοκές, συµπεριλαµβανοµένων της αµφιβληστροειδοπάθειας, της νεφροπάθειας, της νευροπάθειας και της καρδιαγγειακής νόσου, είναι υπεύθυνες για το µεγαλύτερο ποσοστό νοσηρότητας και θνητότητας. Η πρόληψη και η θεραπεία αυτών των επιπλοκών αποτελούν τους κύριους στόχους της πρόσφατης έρευνας. Έχει φανεί ότι ο αυστηρός έλεγχος της γλυκόζης µειώνει τις µικροαγγειακές αλλά και τις µακροαγγειακές επιπλοκές του Σ 1. Η Μελέτη Ελέγχου του ιαβήτη και των Επιπλοκών του (The Diabetes Control and Complications Trial : DCCT) απέδειξε πρώιµα το κέρδος του ελέγχου της γλυκόζης σε ασθενείς µε Σ 1 το Σ αυτή τη µελέτη, το εντατικό σχήµα ινσουλινοθεραπείας µείωσε σηµαντικά τον κίνδυνο ανάπτυξης µικροαγγειακών επιπλοκών σε σύγκριση µε το συµβατικό σχήµα ινσουλινοθεραπείας. [37] Παρόλο που δεν έχουν αναφέρει όλες οι µελέτες µια στατιστικά σηµαντική επίδραση του αυστηρού γλυκαιµικού ελέγχου στις µακροαγγειακές επιπλοκές, κάποιες ενδείξεις προτείνουν ότι αυτό το κέρδος υπάρχει. Πρόσφατα, µια µακροπρόθεσµη παρακολούθηση της DCCT µελέτης, η ονοµαζόµενη EDIC (Epidemiology of Diabetes Interventions and Complications) µελέτη, ασχολήθηκε µε τον κίνδυνο µακροαγγειακών επιπλοκών σε ασθενείς µε Σ 1. [36] Οι ασθενείς µε το εντατικό και το συµβατικό σχήµα, που είχαν λάβει µέρος στη DCCT, έλαβαν θεραπεία για περίπου 6,5 χρόνια. Στη συνέχεια, στη µελέτη EDIC έλαβαν όλοι οι συµµετέχοντες ασθενείς ινσουλίνη µε το εντατικό σχήµα και κατά τη διάρκεια του µεγαλύτερου µέρους της παρακολούθησης, οι διαφορές στον γλυκαιµικό έλεγχο ανάµεσα στην εντατική και την πρώην συµβατική οµάδα ήταν αµελητέες. Παρόλα αυτά µετά από µια µέση παρακολούθηση 17 ετών, οι ασθενείς που είχαν αρχικά γραφτεί στο εντατικό σχήµα της DCCT είχαν µια 42% µείωση στα καρδιαγγειακά συµβάµατα συγκρινόµενοι µε τους ασθενείς που είχαν αρχικά λάβει συµβατική θεραπεία. Υπάρχουν 2 µηνύµατα από αυτή τη µελέτη: (1) ο γλυκαιµικός έλεγχος µειώνει τους κινδύνους για τη µακροαγγειακή νόσο και (2) παρόλο που ποτέ δεν είναι αργά να βελτιστοποιείται η 59
60 αγωγή του Σ 1, όσο νωρίτερα γίνεται τόσο το καλύτερο, γιατί φαίνεται ότι υπάρχει µια µεταβολική µνήµη του «καλού» και του «κακού» ελέγχου που επιµένει για πολλά χρόνια µετά. [36] Σε αντίθεση µε τις µικροαγγειακές επιπλοκές, διάφορες µελέτες δείχνουν ότι η υπεργλυκαιµία παίζει ρόλο αλλά σίγουρα δεν είναι η κύρια αιτία των διαβητικών µακροαγγειακών επιπλοκών. Για τη µικροαγγειακή νόσο, υπάρχει µια περίπου 10πλάσια αύξηση του κινδύνου καθώς η HbA1c αυξάνει από 5,5 σε 9,5 %. Για τη µακροαγγειακή νόσο, όµως, για το ίδιο εύρος HbA1c ο κίνδυνος αυξάνει µόνο 2 φορές. [38] Από τις µελέτες αυτές λοιπόν µπορούµε να συµπεράνουµε ότι η υπεργλυκαιµία είναι η αρχική αιτία της διαβητικής ιστικής βλάβης που παρατηρείται κλινικά, όσον αφορά στις µικροαγγειακές επιπλοκές, ενώ στη διαβητική µακροαγγειοπάθεια παίζει ρόλο επίσης η αντίσταση στην ινσουλίνη. Βέβαια αυτή η διαδικασία τροποποιείται και από τη γενετική προδιάθεση αλλά και από ανεξάρτητους προδιαθεσικούς παράγοντες, όπως η υπέρταση και η δυσλιπιδαιµία (Εικόνα 4.3). Σ αυτή την εργασία θα επικεντρωθούµε στους µηχανισµούς που είναι υπεύθυνοι για τις βλαπτικές επιδράσεις της υπεργλυκαιµίας και πιο συγκεκριµένα, στη συσσώρευση τελικών προϊόντων προχωρηµένης γλυκοζυλίωσης (AGEs). Εικόνα 4.3 : Γενικά χαρακτηριστικά της επαγόµενης από την υπεργλυκαιµία ιστικής βλάβης [39] 60
61 4.6 Βιοχηµικά Μονοπάτια που εξηγούν την Επίδραση της Υπεργλυκαιµίας Έχει βρεθεί λοιπόν ότι η υπεργλυκαιµία είναι η κύρια αιτία της µικροαγγειακής νόσου, ενώ στην παθογένεια της µακροαγγειακής νόσου συµµετέχει η υπεργλυκαιµία, αλλά και η αντίσταση στην ινσουλίνη στον Σ 2. Ο σύνδεσµος ανάµεσα στην χρόνια υπεργλυκαιµία και την αγγειακή βλάβη έχει αποδοθεί τελευταία στη συσσώρευση τελικών προϊόντων προχωρηµένης γλυκοζυλίωσης (Advanced Glycation Endproducts: AGEs) αλλά και σε άλλα βιοχηµικά µονοπάτια. Ο πρώτος µηχανισµός πρόκλησης αγγειακών επιπλοκών που ανακαλύφθηκε ήταν η αυξηµένη δραστηριότητα του µονοπατιού της πολυόλης, που περιγράφηκε στο περιφερικό νεύρο το έκα χρόνια αργότερα στα τέλη της δεκαετίας του 70 ένας δεύτερος µηχανισµός που ανακαλύφθηκε ήταν η συσσώρευση των AGEs. Στα τέλη της δεκαετίας του 80 προτάθηκε η υπερδραστηριότητα του µονοπατιού της πρωτεϊνικής κινάσης C και στα τέλη της δεκαετίας του 90 ανακαλύφθηκε το τέταρτο κοµµάτι του παζλ, η αυξηµένη ροή µέσω του µονοπατιού της εξοζαµίνης. Αυτά τα φαινοµενικά µη σχετιζόµενα µεταξύ τους µοριακά µονοπάτια έχουν έναν υποκείµενο κοινό µηχανισµό: την υπερπαραγωγή ριζών υπεροξειδίου από τη µιτοχονδριακή αλυσίδα µεταφοράς ηλεκτρονίων. Οι µιτοχονδριακές ελεύθερες ρίζες οξυγόνου µερικώς αναστέλλουν το γλυκολυτικό ένζυµο αφυδρογονάση της 3- φωσφορικής γλυκεραλδεΰδης (GAPDH), µε αποτέλεσµα τη συσσώρευση των γλυκολυτικών ενδιάµεσων προϊόντων, όπως της 3-φωσφορικής γλυκεραλδεΰδης και της 6-φωσφορικής φρουκτόζης, που αποτελούν υποστρώµατα για τα παραπάνω βιοχηµικά µονοπάτια. [4] Η επαγόµενη από την υπεργλυκαιµία αναστολή της GAPDH βρέθηκε να είναι αποτέλεσµα της πολυ-adp-ριβοσυλίωσης της GAPDH από την PARP [πολυ(adpριβόζης) πολυµεράση], η οποία ενεργοποιείται από τα θραύσµατα των κλώνων DNA που παράγονται από την υπερπαραγωγή ριζών υπεροξειδίου (Εικόνα 4.4). 61
62 Εικόνα 4.4: Ο ενοποιητικός µηχανισµός της επαγόµενης από την υπεργλυκαιµία κυτταρικής βλάβης. [40] Η αυξηµένη συγκέντρωση των φωσφορικών τριοζών θα µπορούσε να αυξήσει το σχηµατισµό τόσο της µεθυλογλυοξάλης, µιας προδρόµου ουσίας των AGEs, όσο και της διακυλογλυκερόλης (DAG) µέσω της 3-φωσφορικής-α-γλυκερόλης, που ενεργοποιεί στη συνέχεια την PKC. Ακόµη πιο πάνω στην πορεία της γλυκόλυσης, τα επίπεδα του γλυκολυτικού ενδιάµεσου 6-φωσφορική φρουκτόζη αυξάνονται κι έτσι, αυξάνεται και η ροή µέσω του µονοπατιού της εξοζαµίνης, αφού η 6- φωσφορική φρουκτόζη µετατρέπεται σε UDP-N-ακετυλογλυκοζαµίνη µέσω του ενζύµου GFAT. Τέλος, η αναστολή της δραστικότητας της GAPDH αυξάνει τα ενδοκυττάρια επίπεδα του πρώτου γλυκολυτικού µεταβολίτη, της γλυκόζης, και µε τον τρόπο αυτό, αυξάνεται η ροή µέσω του µονοπατιού της πολυόλης, όπου η αναγωγάση της αλδόζης ανάγει τη γλυκόζη, καταναλώνοντας NADPH [40] (Εικόνα 4.5). 62
63 Εικόνα 4.5: Πιθανοί µηχανισµοί µέσω των οποίων η επαγόµενη από την υπεργλυκαιµία παραγωγή ROS ενεργοποιεί τα τέσσερα βιοχηµικά µονοπάτια της υπεργλυκαιµικής βλάβης. Βέβαια εύκολα µπορεί να προκύψει το ερώτηµα: «Γιατί ενώ η υπεργλυκαιµία περιβάλλει όλα τα κύτταρα κάθε ιστού, τελικά η βλάβη προσβάλλει µόνο µερικά κύτταρα, όπως τα τριχοειδή ενδοθηλιακά κύτταρα του αµφιβληστροειδή, τα µεσαγγειακά κύτταρα στο νεφρικό σπείραµα, τους νευρώνες και τα κύτταρα Schwann στα περιφερικά νεύρα, αυτά δηλαδή που ενέχονται στις διαβητικές επιπλοκές;». Αυτό συµβαίνει γιατί τα περισσότερα κύτταρα έχουν την ικανότητα να µειώνουν τη µεταφορά γλυκόζης µέσα στο κύτταρο όταν εκτίθενται στην υπεργλυκαιµία έτσι, ώστε η εσωτερική συγκέντρωση γλυκόζης να παραµένει σταθερή. Αντίθετα, τα κύτταρα που προσβάλλονται από την υπεργλυκαιµία είναι αυτά που δεν µπορούν να το κάνουν αυτό επαρκώς. Έτσι, ο Σ 1 επιλεκτικά βλάπτει κύτταρα, όπως τα ενδοθηλιακά και τα µεσαγγειακά κύτταρα, στα οποία ο ρυθµός µεταφοράς γλυκόζης στο εσωτερικό τους δε µειώνεται ταχέως ως αποτέλεσµα της υπεργλυκαιµίας, οδηγώντας σε υψηλή ενδοκυττάρια συγκέντρωση γλυκόζης. Αυτή η παρατήρηση εξηγεί το ότι οι επιπλοκές οφείλονται σε µηχανισµούς που διαδραµατίζονται µέσα στο κύτταρο κι όχι έξω από αυτό. [40] 63
64 Στη συνέχεια, θα αναλυθεί ένα από τα τέσσερα επαγόµενα από την υπεργλυκαιµία βιοχηµικά µονοπάτια που οδηγούν στην ανάπτυξη διαβητικών αγγειακών επιπλοκών: ο σχηµατισµός και η συσσώρευση των AGEs που αποτελεί το κυρίως θέµα αυτής της εργασίας. 64
65 Κεφάλαιο 5 : Advanced Glycation Endproducts (AGEs) Όπως ήδη αναφέρθηκε, η υπεργλυκαιµία παίζει ένα σηµαντικό ρόλο στην παθογένεια των διαβητικών αγγειακών επιπλοκών µε ποικίλους µηχανισµούς. Ένας απ αυτούς είναι η αύξηση της µη ενζυµικής γλυκοζυλίωσης των πρωτεϊνών και η σταδιακή συσσώρευση τελικών προϊόντων προχωρηµένης γλυκοζυλίωσης (Advanced Glycation Endproducts : AGEs) στους ιστούς. Πρέπει εδώ να σηµειωθεί ότι ανάµεσα στα ποικίλα µονοπάτια που ενεργοποιούνται στο Σ 1 και έχουν ήδη αναφερθεί παραπάνω, η βιοχηµική βάση των AGEs και ο τρόπος δράσης τους είναι το πιο συµβατό µονοπάτι µε τη θεωρία της «µεταβολικής µνήµης». [36;41] Τα AGEs σχηµατίζονται µη ενζυµικά από την αντίδραση γλυκόζης ή λιπιδίων, που έχουν αναχθεί, µε πρωτεΐνες, αλλά και λιπίδια και νουκλεϊκά οξέα. Αυτή η αντίδραση περιγράφηκε πρώτη φορά το 1912 από τον Louis Camille Maillard και χρησιµοποιήθηκε ευρέως στη βιοµηχανία της τροφής, συγκεκριµένα στη ιατροφική Χηµεία. Η αντίδραση ονοµάζεται αντίδραση Maillard ή browning εξαιτίας του κιτρινο-καφέ χρώµατος των προϊόντων και αποτελεί το κλασικό µονοπάτι που οδηγεί στο σχηµατισµό των AGEs. Τα προϊόντα της αντίδρασης αρχικά εκτιµήθηκαν κατά τη διάρκεια της προετοιµασίας της τροφής. Έχουν γεύση και άρωµα και για τη δηµιουργία τους παίζουν ρόλο οι υψηλές θερµοκρασίες που αναπτύσσονται κατά το µαγείρεµα. [42] Η αντίδραση Maillard στην πραγµατικότητα δεν είναι µόνο µια αντίδραση αλλά µια σειρά µη ενζυµικών αντιδράσεων που περιλαµβάνουν την αντίδραση καρβονυλικών οµάδων σακχάρων, όπως της γλυκόζης ή κάποιας άλλης δραστικής αλδεΰδης, που έχει αναχθεί, µε αµινοµάδες πρωτεϊνών, νουκλεϊκών οξέων ή φωσφολιπιδίων, σχηµατίζοντας βάσεις Schiff, ακολουθούµενες από αναδιευθετήσεις Amadori και οξειδωτικές τροποποιήσεις (γλυκοξειδώσεις) που επάγονται από την επίδραση ελευθέρων ριζών οξυγόνου. Η αυξηµένη µη ενζυµική γλυκοζυλίωση και η συσσώρευση AGEs στους ιστούς έχει ενοχοποιηθεί στις διαβητικές επιπλοκές, επειδή αυτά µπορεί να αλλάξουν την ενζυµική δραστηριότητα των πρωτεϊνών, να µειώσουν τη σύνδεση µε τους προσδέτες τους, να τροποποιήσουν το χρόνο ηµίσειας ζωής των πρωτεϊνών και να αλλάξουν την «αντιγονικότητά» τους. Μια πρόσφατη µελέτη αναφέρει την παρουσία αυτόαντισωµάτων ενάντια στα AGEs του ορού ικανών να σχηµατίζουν AGE- 65
66 ανοσοσυµπλέγµατα στους διαβητικούς ασθενείς που µπορεί να παίζουν σηµαντικό ρόλο στην αθηρογένεση. Επίσης, οι ελεύθερες ρίζες που προέρχονται από τη µη ενζυµική γλυκοζυλίωση µπορεί να προκαλέσουν κατακερµατισµό των πρωτεϊνών αλλά και οξείδωση των νουκλεϊκών οξέων και των λιπιδίων. [3] 5.1 Γνωστά Προϊόντα Amadori Ο Rahbar και οι συνεργάτες του (1969) συνέδεσαν αυτό το µονοπάτι µε το Σ 1 στον άνθρωπο µε την παρατήρηση ότι µια φυσικά απαντώµενη µικρή ανθρώπινη αιµοσφαιρίνη, η HbA1c, είναι ένα µετα-µεταφραστικό παράγωγο της αντίδρασης της γλυκόζης µε την αµινοτελική αµινοµάδα της βαλίνης της β αλυσίδας της HbA1c αιµοσφαιρίνης. Κλινικά, η µέτρηση της γλυκοζυλιωµένης αιµοσφαιρίνης, που είναι ένα προϊόν Amadori, έχει φέρει επανάσταση στην παρακολούθηση και τη µελέτη των διαβητικών ασθενών, αφού ελέγχει τη γλυκόζη αίµατος για τους τελευταίους τρεις µήνες παρακολούθησης. Η φρουκτοζαµίνη (για να είναι χηµικά σωστό: φρουκτοζαµινο-πρωτεΐνη), που είναι κι αυτή ένα προϊόν Amadori, είναι το πιο κοινό όνοµα που δίδεται σε γλυκοζυλιωµένη πρωτεΐνη του πλάσµατος στο πρώτο στάδιο της γλυκοζυλίωσης. Η µέτρηση των γλυκοζυλιωµένων πρωτεϊνών του πλάσµατος, η δοκιµασία φρουκτοζαµίνης, όπως ονοµάζεται, είναι ένα χρήσιµο εργαλείο για τον γλυκαιµικό έλεγχο διάρκειας µεγαλύτερης από 3 εβδοµάδες. Από τότε µια πληθώρα AGEs έχουν περιγραφεί. [43] Επειδή τα προϊόντα αυτά σχηµατίζονται, ως προϊόντα του φυσιολογικού µεταβολισµού, µε την ηλικία, ονοµάστηκαν «AGEs». Τα AGEs σχηµατίζονται αργά κατά τη διάρκεια της ζωής και οι συγκεντρώσεις των AGEs αντιπροσωπεύουν µια µακροπρόθεσµη συσσώρευση προϊόντων µη ενζυµικής γλυκοζυλίωσης. [44] Σε διάφορες παθοφυσιολογικές καταστάσεις όµως, όπως στον Σ 1, τη νεφρική ανεπάρκεια και διάφορες νευροεκφυλιστικές νόσους, ο σχηµατισµός των AGEs επιταχύνεται. 66
67 5.2 Πιθανά Μονοπάτια Σχηµατισµού AGEs Η µη ενζυµική γλυκοζυλίωση των πρωτεϊνών ξεκινάει, µε µια πυρηνόφιλη αντίδραση προσθήκης ανάµεσα σε µια ελεύθερη αµινοµάδα και την καρβονυλική οµάδα ενός σακχάρου για να σχηµατιστεί µια αναστρέψιµη Schiff βάση µέσα σε περίοδο ωρών. Η τελευταία µέσα από µια σειρά αναδιευθετήσεων µπορεί να µετατραπεί σε µια πιο σταθερή κετοαµίνη ή προϊόν Amadori µέσα σε περίοδο ηµερών. Το προϊόν Amadori, από τη στιγµή που σχηµατίζεται, είναι πρακτικά µη αναστρέψιµο. Η πρωτεϊνική µη ενζυµική γλυκοζυλίωση είναι µια αυθόρµητη αντίδραση που εξαρτάται in vivo από το βαθµό και τη διάρκεια της υπεργλυκαιµίας, το χρόνο ηµίσειας ζωής της πρωτεΐνης και τη διαπερατότητα του ιστού στην ελεύθερη γλυκόζη. [3] Το προϊόν Amadori µπορεί να µετασχηµατιστεί σε περίοδο εβδοµάδων σε δραστικά δικαρβονυλικά ενδιάµεσα προϊόντα, όπως γλουκοσόνες (π.χ. 1,4-δεοξυγλουκοσόνη, πρόδροµο της γλουκοζεπάνης) για να σχηµατιστούν τελικά τα AGEs, όπως η γλουκοζεπάνη. Αυτό είναι το κλασικό µονοπάτι σχηµατισµού των AGEs [45] (Εικόνα 5.1). 67
68 Εικόνα 5.1: Το κλασικό µονοπάτι της µη ενζυµικής γλυκοζυλίωσης που οδηγεί στο σχηµατισµό των AGEs µέσω των προϊόντων Amadori. Η αρχική αντίδραση ανάµεσα στη γλυκόζη και την αµινοµάδα µιας πρωτεΐνης σχηµατίζει µια αναστρέψιµη Schiff βάση, η οποία µετατρέπεται σε οµάδα φρουκτοζαµίνης ή προϊόν Amadori. Με το χρόνο τα προϊόντα αυτά µπορεί να σχηµατίσουν τα AGEs µέσω δραστικών δικαρβονυλικών ενδιάµεσων προϊόντων, όπως της συνδεόµενης µε πρωτεΐνη 1,4-δεοξυγλουκοσόνης [45] Εικόνα 5.2: Πιθανά µονοπάτια σχηµατισµού AGEs [45] Εναλλακτικοί µηχανισµοί σχηµατισµού των AGEs περιλαµβάνουν τις αντιδράσεις, στις οποίες συµµετέχει το «καρβονυλικό στρες». Πρόκειται για αντιδράσεις µε δραστικά δικαρβονυλικά ενδιάµεσα προϊόντα (Εικόνα 5.2), τα οποία ήδη αναφέρθηκαν, και µπορούν να σχηµατιστούν από την αυτο-οξείδωση της γλυκόζης, των λιπιδίων, των Schiff βάσεων ή και των Amadori προϊόντων και στη συνέχεια, να αντιδράσουν πάλι µε ελεύθερες αµινοµάδες πρωτεϊνών, χρησιµοποιώντας τις δραστικές καρβονυλικές οµάδες και να οδηγήσουν στον σχηµατισµό των AGEs, όπως θα αναφερθεί αναλυτικά παρακάτω. [46] Τα προϊόντα Amadori γενικά είναι περισσότερο σταθερά προϊόντα από τις Schiff βάσεις και, όπως ήδη τονίστηκε, πρακτικά µη αναστρέψιµα. Στη συνέχεια, 68
69 µέσα από πολύπλοκες αντιδράσεις, όπως αφυδάτωση και συµπύκνωση, σχηµατίζονται τα AGEs, που είναι τα τελικά µη αναστρέψιµα προϊόντα. Τα προϊόντα Amadori µπορούν επίσης να διασπαστούν, όπως θα περιγραφεί στη συνέχεια, µε οξείδωση (γλυκοξείδωση) για να παραχθούν AGEs, όπως η καρβοξυµεθυλ-λυσίνη (carboxymethyl-lysine : CML). [45] Η µεθυλογλυοξάλη έχει αναγνωριστεί ως κύριο ενδοκυττάριο δραστικό δικαρβονυλικό ενδιάµεσο, που προέρχεται από τη γλυκόλυση. Η αυθόρµητη αποφωσφορυλίωση της 3-φωσφορικής γλυκεραλδεΰδης και της φωσφορικής διϋδροξυακετόνης στο στάδιο της ισοµεράσης των φωσφορικών τριοζών έχει ως αποτέλεσµα τον σχηµατισµό της µεθυλογλυοξάλης. Επιπρόσθετα, το ασκορβικό οξύ, η θρεονίνη και η αµινοακετόνη είναι πρόδροµες ουσίες της µεθυλογλυοξάλης. Η µεθυλογλυοξάλη αντιδρά µε ελεύθερες οµάδες λυσίνης για τον σχηµατισµό των AGEs, όπως της καρβοξυαιθυλυσίνης (carboxyethyl-lysine : CEL) ή του διµερούς της µεθυλογλυοξαλικής λυσίνης (methylglyoxal lysine dimmer : MOLD). Αντιδρά επίσης µε την αργινίνη για τον σχηµατισµό των υδροΐµιδαζολονών. Η µεθυλογλυοξάλη µπορεί να καταβολιστεί από τις ενδοκυττάριες γλυοξαλάσες. [43] Η γλυκόζη µπορεί άµεσα να οξειδωθεί µε την παρουσία καταλυτικών µετάλλων και οξυγόνου (αυτο-οξείδωση). Πιο συγκεκριµένα, µονοσακχαρίτες, όπως η γλυκόζη, βρίσκονται σε ισορροπία µε την «ενεδιόλη» τους, η οποία µπορεί να υποστεί αυτοοξείδωση µε την παρουσία µετάλλων µετάβασης και να σχηµατιστεί η ρίζα ενεδιόλης. Αυτή η ρίζα ανάγει το µοριακό οξυγόνο για να παραχθεί ρίζα υπεροξειδίου (Ο2-) κι έτσι, οξειδώνεται από µόνη της σε δικαρβονυλική κετοαλδεΰδη, η οποία αντιδρά µε αµινο-οµάδες πρωτεϊνών σχηµατίζοντας την κετοϊµίνη. [3] Αυτή η αντίδραση είναι γνωστή ως «µη ενζυµική γλυκοζυλίωση αυτο-οξείδωσης» και φαίνεται στην Εικόνα 5.3. Οι κετοϊµίνες είναι παρόµοιες, αν και πιο δραστικές από τα προϊόντα Amadori, και συµµετέχουν στο σχηµατισµό AGEs. Η καταλυόµενη από µέταλλα αυτο-οξείδωση της γλυκόζης µπορεί να είναι σηµαντική στους ασθενείς µε Σ 1 και νεφρική ανεπάρκεια ή/ και αθηροσκλήρωση. Μπορεί να οδηγήσει στο σχηµατισµό γλυοξάλης, ενός σηµαντικού δραστικού δικαρβονυλικού ενδιάµεσου προϊόντος και αραβινόζης. Η τελευταία πεντόζη µπορεί να αντιδράσει µε πρωτεΐνες και να σχηµατίσει AGEs, όπως την πεντοσιδίνη. [45] 69
70 Εικόνα 5.3: Μη ενζυµική γλυκοζυλίωση αυτο-οξείδωσης, όπου η γλυκόζη µετατρέπεται σε δικαρβονυλική κετοαλδεΰδη µέσω της ρίζας ενεδιόλης. Αυτή η κετοαλδεΰδη µπορεί να αντιδράσει µε µια αµινο-οµάδα πρωτεΐνης για να σχηµατιστεί µια κετοϊµίνη ικανή να σχηµατίσει AGEs. Αυτά τα στάδια καταλύονται από µέταλλα µετάβασης (M) και η ρίζα υπεροξειδίου που παράγεται µπορεί να µετατραπεί σε ρίζα υδροξυλίου µέσω της αντίδρασης Fenton. Οι αντιδράσεις οξείδωσης, επίσης, συµµετέχουν στο σχηµατισµό των AGEs, ο οποίος επιταχύνεται µε την παρουσία οξυγόνου και µειώνεται σε αναερόβιες συνθήκες. Ο όρος «γλυκοξείδωση» χρησιµοποιείται για να περιγράψει την αυτοοξείδωση των προϊόντων Amadori προς AGEs, όπως φαίνεται στην Εικόνα 5.4. Παρουσία µετάλλων µετάβασης και µοριακού οξυγόνου, τα προϊόντα Amadori µετατρέπονται σε δικαρβονυλικές πρωτεϊνικές ενώσεις µέσω µιας ενεδιόλης πρωτεΐνης που παράγει τη ρίζα υπεροξειδίου. Οι πρωτεϊνικές δικαρβονυλικές ενώσεις µπορεί να συµµετέχουν στον σχηµατισµό AGEs και αναφέρονται ως προϊόντα γλυκοξείδωσης. Από τη στιγµή που σχηµατίζονται, οι ρίζες υπεροξειδίου µπορεί να µετατραπούν σε υψηλά δραστικές ρίζες υδροξυλίου (OH-) µέσω της αντίδρασης Fenton. [3] 70
71 Εικόνα 5.4: Η γλυκοξείδωση όπου οι κετοαµίνες µετατρέπονται σε πρωτεϊνικές δικαρβονυλικές ενώσεις ικανές να σχηµατίζουν AGEs. Αυτά τα στάδια καταλύονται από µέταλλα µετάβασης (M) και η ρίζα υπεροξειδίου που παράγεται µπορεί να µετατραπεί σε ρίζα υδροξυλίου µέσω της αντίδρασης Fenton. Οι αµινοοµάδες των βάσεων αδενίνης και γουανίνης στο DNA είναι επίσης ευαίσθητες στη µη ενζυµική γλυκοζυλίωση και το σχηµατισµό AGEs, πιθανότατα λόγω των δραστικών ενδοκυττάριων σακχάρων. Τα AGEs µπορούν, επίσης, να σχηµατιστούν και από τα φωσφολιπίδια και να προκαλέσουν την υπεροξείδωση των λιπιδίων µέσω µιας άµεσης αντίδρασης ανάµεσα στη γλυκόζη και τις αµινοοµάδες 71
72 των φωσφολιπιδίων, όπως τα κατάλοιπα φωσφατιδυλαιθανολαµίνης και φωσφατιδυλοσερίνης. [3] Επιπλέον, η υπεροξείδωση των λιπιδίων παράγει µερικά δραστικά δικαρβονυλικά ενδιάµεσα, τα οποία είναι παρόµοια µε αυτά που σχηµατίζονται κατά τις αντιδράσεις γλυκοξείδωσης, συµπεριλαµβανοµένων της γλυοξάλης και της µεθυλογλυοξάλης, τα οποία είναι πρόδροµες ενώσεις των κυριότερων AGEs, όπως του CML, της CEL, των ιµιδαζολονών της αργινίνης και της αργιπιριµιδίνης. Η υπεροξείδωση των λιπιδίων είναι η οξειδωτική αποδόµηση των λιπιδίων και ιδιαίτερα, των πολυακόρεστων λιπαρών οξέων. Είναι η διαδικασία κατά την οποία οι ελεύθερες ρίζες οξυγόνου «κλέβουν» ηλεκτρόνια από τα λιπίδια των κυτταρικών µεµβρανών, προκαλώντας κυτταρική βλάβη. Η αυξηµένη υπεροξείδωση των λιπιδίων, πιθανότατα επαγόµενη από την υπεργλυκαιµία και το οξειδωτικό στρες, µε αποτέλεσµα τον αυξηµένο σχηµατισµό Advanced Lipoxidation Endproducts (ALEs), µπορεί να είναι ο µηχανισµός που συνδέει τη δυσλιπιδαιµία µε τις διαβητικές επιπλοκές. [47] Έχει βρεθεί, επίσης, in vitro µονοπάτι σχηµατισµού των AGEs µη εξαρτώµενο από τη γλυκόζη ή τα λιπίδια αλλά από τα αµινοξέα. Σε ουδετερόφιλα, µονοκύτταρα και µακροφάγα, τα οποία σε φλεγµονώδες ερέθισµα παράγουν µυελοϋπεροξειδάση [48] και οξειδάση του NADPH, [49] προάγεται ο σχηµατισµός των AGEs µέσω οξείδωσης διαφόρων αµινοξέων. Έτσι, αν τα ένζυµα αυτά ρυθµίζουν το σχηµατισµό των AGEs in vivo, όπως και in vitro, στις περιοχές που παράγονται τα ένζυµα αυτά, δηλ σε περιοχές φλεγµονής, µπορεί να ακολουθούνται πολλά από τα παραπάνω µονοπάτια που ενέχονται στη δυσλειτουργία των ιστών στο διαβήτη. Η αντίδραση Maillard συνολικά αποτελείται από 3 κινητικά συστατικά (Εικόνα.5.5): τους stressors (ερεθίσµατα), δηλ την πηγή των καρβονυλικών παραγόντων που οδηγούν την αντίδραση, τους propagators (µέσα διάδοσης), δηλ τους δραστικούς καρβονυλικούς παράγοντες που προέρχονται από τα πρόδροµα ερεθίσµατα και τα endproducts (τελικά προϊόντα), που ολοκληρώνουν τη διαδικασία της µοριακής γήρανσης και είναι το αποτέλεσµα της Maillard αντίδρασης. [42] 72
73 Εικόνα 5.5: Επιλεκτικά χηµικά µονοπάτια και AGEs σχετιζόµενα µε την αντίδραση Maillard [42] 5.3 Εξωγενή AGEs Πρέπει να σηµειωθεί ότι τα AGEs έχουν και εξωγενή πηγή προέλευσης. Μπορούν να σχηµατιστούν κατά το µαγείρεµα, όπως ήδη αναφέρθηκε αρχικά, αλλά περιέχονται και στον καπνό από το τσιγάρο. [46] Η περιεκτικότητα µερικών κατηγοριών τροφών σε AGEs φαίνεται στον Πίνακα
74 ΤΡΟΦΗ ΑΜΥΓ ΑΛΑ ΚΑΒΟΥΡΝΤΙΣΜΕΝΑ ΕΛΑΙΟΛΑ Ο ΒΟΥΤΥΡΟ ΜΑΓΙΟΝΕΖΑ ΚΟΤΟΠΟΥΛΟ ΒΡΑΣΜΕΝΟ (15 min ) ΚΟΤΟΠΟΥΛΟ ΤΗΓΑΝΗΤΟ (15min) ΜΟΣΧΑΡΙ ΒΡΑΣΜΕΝΟ (60 min) ΜΟΣΧΑΡΙ ΣΤΗ ΣΧΑΡΑ (15 min) ΤΗΓΑΝΙΤΑ ΣΠΙΤΙΚΗ ΨΩΜΙ ΜΗΛΑ ΜΠΑΝΑΝΕΣ ΚΑΡΟΤΑ ΠΡΑΣΙΝΑ ΦΑΣΟΛΙΑ ΣΟ Α ΧΥΜΟΣ ΠΟΡΤΟΚΑΛΙ ΤΣΑΪ CLASSIC COCA-COLA DIET COKE ΚΑΦΕΣ ΠΕΡΙΕΚΤΙΚΟΤΗΤΑ ΣΕ AGEs 66,5 ku/g 120 ku/g 94 ku/g 265 ku/g 58 ku/g 61 ku/g 22 ku/g 60 ku/g 10 ku/g 0,5 ku/g 0,13 ku/g 0,01 ku/g 0,1 ku/g 0,2 ku/g 0,475 ku/250 ml 0,6 ku/250 ml 2,025 ku/250 ml 8,5 ku/250 ml 9,5 ku/250 ml 2,2 ku/250 ml Πίνακας 5.1: Περιεκτικότητα τροφίµων σε AGEs [50;51] Η θερµική επεξεργασία των τροφών µπορεί να οδηγήσει στο σχηµατισµό των AGEs. Πρόσφατα, έχει φανεί ότι τα AGEs τουλάχιστον εν µέρει απορροφώνται στην κυκλοφορία και κάποιες µελέτες έχουν δείξει ότι η υπερβολική πρόσληψη θερµικά επεξεργασµένων τροφών µπορεί να προκαλέσει παθολογικά µονοπάτια ή να επιδεινώσει ήδη υπάρχουσα παθολογία. [52] Βέβαια, η επίδραση των εξωγενών AGEs στον οργανισµό δεν έχει ακόµα απόλυτα διευκρινιστεί. [48] Στον Πίνακα
75 συνοψίζονται παρατηρούµενες επιβλαβείς επιδράσεις δίαιτας υψηλής περιεκτικότητας σε AGEs σε υγιή ζώα ή ανθρώπους αλλά και µε Σ 1 ή χρόνια νεφρική ανεπάρκεια (ΧΝΑ). [52] Επιδράσεις Υγεία Σ 1 ΧΝΑ Η Μ Σ Η Μ Σ Η Μ Σ Μεταβολικές Επιδράσεις Αύξηση Βάρους Σώµατος Ζ, Α Ζ Ζ Ζ Αύξηση Βάρους Οργάνων Ζ Ζ ιαβητογόνες Επιδράσεις Α Ζ Α Ζ Φλεγµονή Α Ζ,Α Αυξηµένο Οξειδωτικό Stress Ζ Ζ Ζ Ζ Νεφροτοξικές Επιδράσεις Πρωτεϊνουρία Α Ζ Ζ Ζ Ζ Ζ Νεφρική Παθολογία Ζ Ζ Ζ ιαβητικές Επιπλοκές Καθυστέρηση Επούλωσης Ζ Αθηρογόνες Επιδράσεις Ζ Αγγειακή υσλειτουργία Α Άλλες Επιδράσεις στο Σ 1 Αυξηµένη Επίπτωση Σ 1 Ζ Μικρότερη Επιβίωση Ζ Ζ Παθολογία Παγκρέατος Ζ Ζ Πίνακας 5.2: Βιολογικές επιδράσεις της υπερβολικής πρόσληψης τροφών µε υψηλή θερµική επεξεργασία. [52] Ζ : επιδράσεις που παρατηρήθηκαν σε πειραµατικές µελέτες σε τρωκτικά Α: επιδράσεις που παρατηρήθηκαν σε κλινικές µελέτες Η : ήπιες Μ: µέτριες Σ : σοβαρές 75
76 Οι µελέτες πάνω στις επιδράσεις της διαιτητικής πρόσληψης AGEs σε ανθρώπους υστερούν. Οι δίαιτες που χρησιµοποιήθηκαν στις παραπάνω µελέτες διέφεραν σηµαντικά στη σύνθεσή τους, στις καταστάσεις θερµικής επεξεργασίας και στη διάρκεια της χορήγησής τους. Πρέπει να σηµειωθεί ότι οι γνώσεις µας πάνω στις δίαιτες πλούσιες σε AGEs στηρίζονται κυρίως σε δεδοµένα από πειραµατικές µελέτες σε τρωκτικά. Όµως, οι αρουραίοι και τα ποντίκια δεν είναι φυλογενετικά εξοικειωµένα µε την πρόσληψη θερµικά επεξεργασµένης τροφής κι εποµένως, δεν αντιπροσωπεύουν ένα εύλογο µοντέλο µελέτης των επιδράσεων των θερµικά επεξεργασµένων τροφών. [52] Υπάρχουν βέβαια και µελέτες που υποστηρίζουν ότι τα διαιτητικά AGEs δεν είναι επιβλαβή για την υγεία του ανθρώπου. Αυτό συµβαίνει εν µέρει επειδή η αποτελεσµατικότητα της απορρόφησης είναι γενικά πολύ µικρότερη από 100%. Μέχρι και 80% των διαιτητικών AGEs δεν απορροφώνται αλλά διασπώνται από την εντερική χλωρίδα. Η πλειονότητα των AGEs της τροφής που απορροφώνται γρήγορα εκκρίνονται από τους νεφρούς. Τελικά, δεν υπάρχει ένδειξη που αποκτήθηκε από κλινικές µελέτες για µια θετική συσχέτιση ανάµεσα στην πρόσληψη διαιτητικών AGEs και την αύξηση φλεγµονωδών δεικτών ή αλλαγών στο σχέδιο της εντερικής χλωρίδας. [53] 5.4 Τα AGEs Ως Ετερογενής Οµάδα Ενώσεων εδοµένων των ποικίλων µηχανισµών σχηµατισµού, εύκολα συµπεραίνεται ότι τα AGEs είναι µια ετερογενής οµάδα ενώσεων. [46] Έχουν περιγραφεί τόσο φθορίζοντα όσο και µη-φθορίζοντα µόρια. Από αυτά, συγκεκριµένα AGEs µπορούν να σχηµατίσουν διασταυρούµενες συνδέσεις (cross-links) µέσα στους ιστούς (Εικόνα 5.6). Τα AGEs µπορούν να διακριθούν σε τρεις κατηγορίες: 1. φθορίζοντα AGEs που σχηµατίζουν διασταυρούµενες συνδέσεις, όπως η πεντοσιδίνη και η κροσλίνη. Η πεντοσιδίνη σχηµατίζει διασταυρούµενες συνδέσεις ανάµεσα στη λυσίνη και την αργινίνη και τα επίπεδα της φαίνεται να αυξάνουν στο 76
77 Σ 1. Η κροσλίνη αρχικά αναγνωρίστηκε στα νεφρά διαβητικών αρουραίων και µπορεί να σχηµατιστεί και in vitro και in vivo. 2. µη φθορίζοντα AGEs που σχηµατίζουν διασταυρούµενες συνδέσεις, όπως οι διλυσίνες ιµιδαζολίου, η αλκυλ- φορµυλ- γλυκοζυλ- πυρόλη (AFGP) και η ιµιδαζόλη αργινίνης-λυσίνης (ALI). Οι διλυσίνες ιµιδαζολίου είναι επίσης γνωστές ως διµερή γλυοξάλης-λυσίνης (GOLD) ή µεθυλογλυοξάλης-λυσίνης (MOLD) και σχηµατίζονται από αντιδράσεις ανάµεσα σε παράγωγα γλυοξάλης και κατάλοιπα λυσίνης και ανιχνεύονται in vivo. Οι αλκυλ- φορµυλ- γλυκοζυλ- πυρόλες (AFGP) σχηµατίζονται από την αντίδραση ανάµεσα σε δύο µόρια σακχάρων µε ένα µόνο κατάλοιπο λυσίνης αλλά είναι περιορισµένης σηµασίας in vivo. H ιµιδαζόλη αργινίνης-λυσίνης (ALI) έχει αποµονωθεί πρόσφατα. 3. AGEs που δε σχηµατίζουν διασταυρούµενες συνδέσεις, όπως η πυρραλίνη και η N-καρβοξυµεθυλ-λυσίνη (CML). Η πυρραλίνη ανιχνεύεται στο ανθρώπινο δέρµα, το πλάσµα και τον εγκέφαλο. Το CML σχηµατίζεται από την οξειδωτική αποδόµηση προϊόντων Amadori και κατά τη διάρκεια καταλυόµενης από µέταλλα οξείδωσης πολυακόρεστων λιπαρών οξέων παρουσία πρωτεΐνης. Αποτελεί ένα από τα κυριότερα AGEs in vivo και τα επίπεδά του αυξάνουν δύο φορές στο κολλαγόνο του δέρµατος διαβητικών ασθενών. [3] 77
78 78
79 Εικόνα 5.6: Χηµικές δοµές τριών τύπων AGEs (A) Φθορίζοντα AGEs που σχηµατίζουν διασταυρούµενες συνδέσεις, όπως η πεντοσιδίνη και η κροσλίνη, (B) µη φθορίζοντα AGEs που σχηµατίζουν διασταυρούµενες συνδέσεις, όπως διλυσίνες ιµιδαζολίου, αλκυλ- φορµυλ- γλυκοζυλ- πυρόλη και ιµιδαζόλη αργινίνης-λυσίνης και (C) AGEs που δε σχηµατίζουν διασταυρούµενες συνδέσεις, όπως το CML και η πυραλίνη. [3] Το χαρακτηριστικό φάσµα φθορισµού των AGEs στα 440 nm µετά από εκποµπή στα 370 nm έχει χρησιµοποιηθεί κλασικά για τον προσδιορισµό της συγκέντρωσης των AGEs στους ιστούς. Με βιοχηµικές και ανοσοχηµικές µεθόδους µπορούν να µετρηθούν φθορίζοντα AGEs, όπως η πεντοσιδίνη και µη-φθορίζοντα AGEs, όπως η καρβοξυλοµεθυλ-λυσίνη (CML). Η πολυπλοκότητα, το κόστος και η έλλειψη επαναληψιµότητας συνέβαλαν στον περιορισµό της ευρύτερης χρήσης αυτών των µεθόδων. Πρόσφατα, η διαδοχική φασµατοσκοπία µάζας έχει διευκολύνει σηµαντικά τη χρήση και έχει βελτιώσει την επαναληψιµότητα της µεθόδου για διάφορα AGEs. [54] Επιπλέον, πρέπει να σηµειωθεί ότι τα δείγµατα αίµατος και ούρων των AGEs δεν αντανακλούν απαραίτητα τα επίπεδα AGEs στους ιστούς. Μετά το σχηµατισµό των AGEs, η συσσώρευση των συνδεδεµένων µε τις πρωτεΐνες AGEs εξαρτάται από το χρόνο ηµίσειας ζωής των πρωτεϊνών αυτών. Σε πρωτεΐνες µεγάλου χρόνου ηµίσειας ζωής, όπως το κολλαγόνο του δέρµατος, τις κρυσταλλίνες του φακού και τις πρωτεΐνες των χόνδρων, αυτά συσσωρεύονται και πάνω από τη διάρκεια ζωής των οργανισµών. Πρέπει να σηµειωθεί ότι οι περιοχές όπου αναπτύσσονται οι διαβητικές επιπλοκές είναι επίσης εκείνες όπου βρίσκονται οι πρωτεΐνες µε µεγάλη διάρκεια ζωής (π.χ. σπειραµατική βασική µεµβράνη, κρυσταλλίνη φακού). Φαίνεται λοιπόν απαραίτητο να προτιµώνται οι δοκιµασίες µέτρησης της συσσώρευσης των AGEs και όχι η µέτρηση αυτών σε δείγµατα π.χ. αίµατος. [54] 79
80 5.5 ράσεις Των AGEs Ο ρόλος των διαφορετικών τύπων AGEs στην παθογένεια των διαβητικών επιπλοκών είναι ακόµη ασαφής. Για παράδειγµα, έχει βρεθεί ότι τα επίπεδα CML στον ορό αυξάνουν σε διαβητικούς ασθενείς µε αµφιβληστροειδοπάθεια αλλά όχι µε νεφροπάθεια, ενώ τα επίπεδα της πεντοσιδίνης αυξάνουν και στις δυο οµάδες ασθενών. Σε µια πρόσφατη µελέτη µετρήθηκαν τα επίπεδα CML σε µη-διαβητικούς διδύµους και βρέθηκε ότι ήταν γενετικά προκαθορισµένα και δεν επηρεάζονταν από γονίδια που επιδρούν στο µεταβολισµό της γλυκόζης. Εποµένως, γενετικοί παράγοντες µπορεί να επηρεάζουν τα επίπεδα των AGEs στα άτοµα, οπότε και την προδιάθεση στην υποκείµενη των διαβητικών επιπλοκών παθολογία. [3] Έχει βρεθεί ότι η ικανότητα των AGEs να σχηµατίζουν διασταυρούµενες συνδέσεις έχει επίδραση στις ιδιότητες των βασικών µεµβρανών του αγγειακού τοιχώµατος. [46] Η ύπαρξη των AGEs στον εξωκυττάριο χώρο µπορεί να παρέµβει στην ενδοθηλιακή λειτουργία µε ποικίλους τρόπους. Τα τροποποιηµένα από τα AGEs κολλαγόνο τύπου Ι και κολλαγόνο τύπου ΙV αναστέλλουν το φυσιολογικό σχηµατισµό της εξωκυττάριας θεµέλιας ουσίας και µειώνουν την ελαστικότητα των αρτηριών. Η τροποποιηµένη από τα AGEs θεµέλια ουσία διεγείρει την αλληλεπίδραση µε τα µονοπύρηνα και µε ποικίλα µακροµόρια, όπως την LDL και έτσι, τα AGEs µπορούν να δράσουν ως οξειδωτικά µόρια. Τα AGEs που σχηµατίζουν διασταυρούµενες συνδέσεις µεταβάλλουν τις φυσικοχηµικές ιδιότητες των πρωτεϊνών (ιδιαίτερα αυτών µε µεγάλο χρόνο ηµίσειας ζωής) κι έτσι, µπορούν να τροποποιούν και τη λειτουργία τους, όπως για παράδειγµα των αδιάλυτων πρωτεϊνών της σπειραµατικής βασικής µεµβράνης (glomerular basement membrane: GBM) και άλλων εξωκυττάριων πρωτεϊνών της θεµέλιας ουσίας. [46] Έτσι, σε αντίθεση µε την ταχεία άνοδο και πτώση των επιπέδων γλυκόζης, τα AGEs από τη στιγµή που σχηµατίζονται µπορεί να ασκήσουν µακροπρόθεσµες επιδράσεις στο αγγειακό τοίχωµα (Εικόνα 5.7). 80
81 Εικόνα 5.7: Τα AGEs µπορούν να σχηµατίσουν διασταυρούµενες συνδέσεις µε την αλβουµίνη, την LDL και την IgG στον υπενδοθηλιακό χώρο των αγγείων, µε αποτέλεσµα την πάχυνση της βασικής µεµβράνης, την οξείδωση της LDL και την ενεργοποίηση του συµπληρώµατος και της φλεγµονώδους διαδικασίας αντίστοιχα. Επιπρόσθετα µε το σχηµατισµό διασταυρούµενων συνδέσεων και τη µη αναστρέψιµη τροποποίηση της δοµής του αγγειακού τοιχώµατος, τα AGEs που δε σχηµατίζουν διασταυρούµενες συνδέσεις µπορούν επίσης να συσσωρευτούν στους ιστούς των διαβητικών. Για παράδειγµα, η καρβοξυµεθυλ-λυσίνη (CML) δε σχηµατίζει διασταυρούµενες συνδέσεις, αλλά στοιχεία δείχνουν ότι επιδρά στο αγγειακό τοίχωµα µε τη σύνδεσή της µε ξεχωριστούς υποδοχείς της κυτταρικής επιφάνειας. Έτσι, εκτός από τον µηχανισµό δράσης µέσω διασταυρούµενων συνδέσεων, τα AGEs µπορούν επίσης να συνδέονται µε υποδοχείς που µεταβιβάζουν το σήµα και αλλάζουν τις ιδιότητες του κυττάρου. 81
82 5.6 AGEs Και Επιπλοκές Τα AGEs, είτε σχηµατίζοντας διασταυρούµενες συνδέσεις είτε συνδεόµενα µε τους υποδοχείς τους, θεωρούνται σηµαντικοί µεσολαβητές στην παθογένεια των διαβητικών αγγειακών επιπλοκών, συµµετέχοντας τόσο στη µικροαγγειοπάθεια όσο και στη µακροαγγειοπάθεια AGEs και ιαβητική Νεφροπάθεια Τα AGEs που σχηµατίζουν διασταυρούµενες συνδέσεις µε σηµαντικές πρωτεΐνες της θεµέλιας ουσίας, όπως το κολλαγόνο, προκαλούν αλλαγές της δοµής και της λειτουργίας των πρωτεϊνών αυτών. Επίσης, τα AGEs αντιδρούν µε το σύστηµα ρενίνης- αγγειοτενσίνης, ένα άλλο δυναµικό µηχανισµό για την έναρξη της νεφρικής νόσου. Επιπλέον, προάγουν την παραγωγή κυτοκινών, προσκολλητικών µορίων, χηµειοκινών, αυξητικών παραγόντων και παραγόντων οξειδωτικού στρες που συµµετέχουν στην παθογένεια της διαβητικής νεφροπάθειας. [55] Τα παραπάνω έχουν αποδειχθεί σε ποικίλες in vitro και in vivo µελέτες. In vitro, έχουν βρεθεί υποδοχείς για τα AGEs σε νεφρικά µεσαγγειακά κύτταρα, µε τους οποίους συνδέονται τα AGEs και έχουν ως αποτέλεσµα την παραγωγή πρωτεϊνών της εξωκυττάριας θεµέλιας ουσίας, όπως φιµπρονεκτίνης και κολλαγόνου τύπου IV. Το χαρακτηριστικό γνώρισµα της νεφρικής νόσου, όπως αναφέρθηκε αρχικά (Κεφ ), είναι η σπειραµατοσκλήρυνση, η οποία οφείλεται σε συσσώρευση εξωκυττάριας θεµέλιας ουσίας στις µεσαγγειακές περιοχές, οδηγώντας σε προοδευτική εξάλειψη των αγγειακών χώρων. [56] Με αυτό τον τρόπο, τα AGEs θα µπορούσαν να παίζουν σηµαντικό ρόλο στην παθογένεια της σπειραµατοσκλήρυνσης. Βρέθηκε επίσης σε καλλιέργειες ανθρώπινων µεσαγγειακών κυττάρων ότι η επίδραση διαφόρων ειδών AGEs προκαλεί αποπτωτικό κυτταρικό θάνατο στα µεσαγγειακά κύτταρα, αλλά επίσης επάγει την υπερδιήθηση και τη µικροαλβουµινουρία, διεγείροντας την έκκριση των πρωτεϊνών VEGF και MCP-1. Έτσι, τα AGEs ίσως συµµετέχουν και στην παθογένεια της πρώιµης φάσης της διαβητικής νεφροπάθειας και όχι µόνο στη σπειραµατοσκλήρυνση, που είναι η τελική εκδήλωση της νεφρικής δυσλειτουργίας. [57] 82
83 In vivo, έχει βρεθεί ανοσοϊστοχηµικά αυξηµένη εναπόθεση AGEs στη νεφρική εξωκυττάρια θεµέλια ουσία διαβητικών αρουραίων σε σύγκριση µε µηδιαβητικούς. [58] Επίσης, αρουραίοι, που έλαβαν ενδοφλέβια αγωγή µε AGEs, αύξησαν την έκφραση του CTGF (Connective Tissue Growth Factor), ενός παράγοντα που παίζει σηµαντικό ρόλο στη συσσώρευση νεφρικής εξωκυττάριας θεµέλιας ουσίας και τη νεφρική ίνωση. [59] Τέλος, η υπερέκφρασή του σε διαβητικά ποντίκια είχε ως αποτέλεσµα την αυξηµένη αλβουµινουρία, τη νεφρική υπερτροφία, µεσαγγειακή επέκταση και σπειραµατοσκλήρυνση συγκρινόµενα µε τα αντίστοιχα µη-διαβητικά ποντίκια. [60] Στον άνθρωπο, οι µελέτες έχουν δείξει αυξηµένη εναπόθεση CML και πεντοσιδίνης στο νεφρικό ιστό, και πιο συγκεκριµένα στην περιοχή της σπειραµατικής βλάβης διαβητικών ασθενών. [61] AGEs και ιαβητική Αµφιβληστροειδοπάθεια Τα AGEs έχουν ενοχοποιηθεί για την παθογένεια της διαβητικής αµφιβληστροειδοπάθειας µε τη µεταβολή της ακεραιότητας και της δοµής του τοιχώµατος µικρών αγγείων και την αυξηµένη παραγωγή κυτοκινών, αυξητικών παραγόντων και παραγόντων του οξειδωτικού στρες. [55] Τα µικροαγγεία, τα οποία είναι τα πρώτα που προσβάλλονται στην αµφιβληστροειδοπάθεια και τη νεφροπάθεια, αποτελούνται από ενδοθηλιακά κύτταρα και περικύτταρα. In vitro, από πειράµατα καλλιεργειών φάνηκε ότι τα περικύτταρα όχι µόνο ρυθµίζουν την ανάπτυξη των γειτονικών ενδοθηλιακών κυττάρων, αλλά επίσης διατηρούν συγκεκριµένες λειτουργίες των ενδοθηλιακών κυττάρων, συµπεριλαµβανοµένης της παραγωγής προστακυκλίνης, µιας αντιθροµβωτικής προσταγλανδίνης. Έτσι, όταν η δράση των περικυττάρων ανασταλεί, ακολουθεί θροµβογένεση. Αυτό συµβαίνει στην πρώιµη φάση της αµφιβληστροειδοπάθειας και το φαινόµενο αυτό είναι γνωστό ως «απώλεια περικυττάρων». Τα AGEs πιθανά είναι η αιτία της απώλειας αυτής, αφού βρέθηκε in vitro σε καλλιέργειες περικυττάρων ότι αναστέλλουν την ανάπτυξή τους. Τα AGEs επίσης βρέθηκε ότι δρουν και στα µικροαγγειακά ενδοθηλιακά κύτταρα και µάλιστα, αυξάνουν την ανάπτυξη αυτών των κυττάρων, συµβάλλοντας µ αυτό τον τρόπο στην 83
84 αγγειογένεση. ιεγείρουν επίσης την ικανότητα των ενδοθηλιακών κυττάρων να παράγουν PAI-1, που έχει θροµβωτικές ικανότητες, προάγοντας τη θροµβογένεση. Τέλος, από τις καλλιέργειες ενδοθηλιακών κυττάρων βρέθηκε ότι η διέγερση του πολλαπλασιασµού τους γίνεται µέσω του VEGF, που δρα αυτοκρινώς. [62] In vivo, έχει βρεθεί αυξηµένη συσσώρευση AGEs στην αγγειακή βασική µεµβράνη στα αµφιβληστροειδικά περικύτταρα σε διαβητικούς αρουραίους µετά από ασθένεια διάρκειας 8 µηνών. [63] Επιπλέον, η εξωγενής χορήγηση AGEs σε µη διαβητικά ζώα είχε ως αποτέλεσµα τη συσσώρευσή τους στους αµφιβληστροειδικούς αγγειακούς ιστούς, προάγοντας την πάχυνση των αγγειακών τοιχωµάτων και την απώλεια των περικυττάρων στον αµφιβληστροειδή. [64] Μελέτες που χρησιµοποιούν αντι-ages παράγοντες υποστηρίζουν περαιτέρω το ρόλο των AGEs στη διαβητική αµφιβληστροειδοπάθεια. [65] Στον άνθρωπο, έχουν βρεθεί αυξηµένα επίπεδα CML στον ορό σε ασθενείς µε Σ 1 τύπου Ι και µη πολλαπλασιαστική αµφιβληστροειδοπάθεια καθώς επίσης και αυξηµένα µη-cml AGEs, τα επίπεδα των οποίων αυξάνονται ανάλογα µε τη σοβαρότητα της αµφιβληστροειδοπάθειας. [66] AGEs και ιαβητική Νευροπάθεια Η γλυκοζυλίωση των κυτταροσκελετικών πρωτεϊνών, µέσω δοµικών ή λειτουργικών αλλαγών των νευρικών ινών, ενέχεται στην παθογένεια της διαβητικής νευροπάθειας. [55] In vitro, υπάρχει επίσης αυξηµένη γλυκοζυλίωση της µυελίνης στον Σ 1. Η γλυκοζυλιωµένη µυελίνη υφίσταται φαγοκυττάρωση από µακροφάγα και επίσης µπορεί να διεγείρει τα µακροφάγα να εκκρίνουν πρωτεάσες και αυτό µπορεί να συµβάλλει στην αποµυελίνωση των νεύρων που παρατηρείται στη διαβητική νευροπάθεια. In vivo, έχει βρεθεί ότι τα AGEs µειώνουν την ταχύτητα αγωγιµότητας κινητικών και αισθητικών ινών, τα δυναµικά ενεργείας και την αιµατική ροή στα περιφερικά νεύρα σε διαβητικούς αρουραίους. [55] Στον άνθρωπο, έχει περιγραφεί αυξηµένη συσσώρευση AGEs στα περιφερικά νεύρα διαβητικών ασθενών, που συσχετίζονται µε την απώλεια εµµύελων ινών. [67] 84
85 5.6.4 AGEs και ιαβητική Μακροαγγειοπάθεια Τα AGEs µπορεί να συσχετίζονται µε την αθηροσκλήρυνση µε διάφορους µηχανισµούς, όπως την αυξηµένη ενδοθηλιακή δυσλειτουργία, την αυξηµένη αγγειακή LDL, την αυξηµένη αποσταθεροποίηση της πλάκας, τη µετανάστευση και τον πολλαπλασιασµό των λείων µυϊκών κυττάρων [68] και την ελαττωµένη ικανότητα επιδιόρθωσης µετά από τραυµατισµό. [46] Οι επαγόµενοι από τα AGEs αθηροσκληρυντικοί µηχανισµοί περιλαµβάνουν: την καταστολή του NO, [69] την αντίσταση του γλυκοζυλιωµένου κολλαγόνου στην αγγειακή ανακατασκευήκαι τη διαταραχή της κάθαρσης της LDL. Η σύνδεση της LDL απολιποπρωτεΐνης Β µε τα AGEs διαταράσσει την επαγόµενη από τον υποδοχέα της ηπατική αποµάκρυνση και κάθαρση και την παγιδεύει στο υπενδοθήλιο. Αντίστροφα, η γλυκοζυλίωση της απολιποπρωτεΐνης Β προάγει την παραµονή της στο αορτικό τοίχωµα και την αυξηµένη αναγνώρισή της από τα µακροφάγα. Εποµένως, υπάρχει αυξηµένη εναπόθεση AGEs-LDL στα αγγεία και αυξηµένη παραγωγή αφρωδών κυττάρων µέσω της αναγνώρισης της τροποποιηµένης (οξειδωµένης) LDL από τα µακροφάγα και της πρόσληψής της. [46] Με αυτό τον τρόπο, η γλυκοζυλιωµένη LDL ενισχύει το σχηµατισµό του αθηρώµατος περισσότερο από τη «γυµνή» LDL. [70] Οι in vitro µελέτες έχουν δείξει λοιπόν ότι τα AGEs σχηµατίζονται ενδοµοριακά και διαµοριακά µε πρωτεΐνες της θεµέλιας ουσίας του αγγειακού τοιχώµατος, αυξάνοντας την αγγειακή δυσκαµψία, παγιδεύοντας λιποπρωτεΐνες µέσα στο αρτηριακό τοίχωµα και εµποδίζοντας την κάθαρσή τους. Η γλυκοζυλιωµένη LDL έχει φανεί ότι διεγείρει την παραγωγή PAI-1 και µειώνει την παραγωγή tissue plasminogen activator (tpa) σε καλλιέργειες ανθρώπινων αγγειακών ενδοθηλιακών κυττάρων. [71] Η γλυκοζυλιωµένη HDL έχει επίσης συνδεθεί µε µειωµένη ικανότητα αναστολής της προσκόλλησης των µονοκυττάρων στα αορτικά ενδοθηλιακά κύτταρα. [72] Η αλληλεπίδραση των AGEs µε τους υποδοχείς τους στα ενδοθηλιακά κύτταρα έχει δείξει ότι προάγει την αυξηµένη αγγειακή διαπερατότητα, τη θροµβωτική δραστηριότητα, τη µετανάστευση των µακροφάγων και των Τ λεµφοκυττάρων στην έσω στοιβάδα και την αναστολή της εξαρτώµενης από το ενδοθήλιο χάλασης, µε αποτέλεσµα την ενίσχυση της αθηρογένεσης. [69] 85
86 In vivo,αυξηµένη εναπόθεση AGEs έχει βρεθεί σε αθηρωµατικές πλάκες και λιπώδεις γραµµώσεις και ιδιαίτερα µέσα στα λεία µυϊκά κύτταρα, τα µακροφάγα και τα σχετιζόµενα αφρώδη κύτταρα ασθενών. [73;74] Επιπλέον, έχουν σηµειωθεί αυξηµένα επίπεδα τους στο πλάσµα και αυξηµένη εναπόθεση σε αγγειακούς ιστούς σε διαβητικούς ασθενείς. Τα επίπεδα αυτά συσχετίζονται µε τη διαταραχή της αγγειοχάλασης και τη µειωµένη ελαστικότητα των αγγείων που αποκαθίστανται µε τη χορήγηση αντι-ages. [75;76] AGEs και ιαβητική εµβρυοπάθεια Οι διαβητικές µητέρες µε φτωχό γλυκαιµικό έλεγχο είναι επιρρεπείς στην εµβρυοπάθεια, όπου το νεογέννητο έχει αυξηµένη συχνότητα συγγενών ανωµαλιών. Ο ακριβής µηχανισµός που υπόκειται της εµβρυοπάθειας δεν είναι γνωστός, αλλά διαπιστώνεται µια µείωση στις συγγενείς ανωµαλίες στις εγκυµοσύνες που η υπεργλυκαιµία είναι καλά ελεγχόµενη. Η υπεργλυκαιµία προκαλεί οξειδωτικό στρες, το οποίο έχει ενοχοποιηθεί στην παθογένεια της εµβρυοπάθειας. Η εµβρυοπάθεια µπορεί να αυξάνεται λόγω της µη ενζυµικής γλυκοζυλίωσης του DNA και των ιστονών από δραστικά ενδοκυττάρια σάκχαρα και πραγµατικά αυξηµένα AGEs έχουν ανιχνευθεί σε ιστόνες που έχουν αποµονωθεί από διαβητικούς αρουραίους. Η µη ενζυµική γλυκοζυλίωση του DNA και των ιστονών θα µπορούσε να προκαλέσει λάθη κατά την αντιγραφή και τη µεταγραφή, προάγοντας µ αυτό τον τρόπο µεταλλάξεις υπεύθυνες για την εµβρυοπάθεια. Βέβαια, η αιτία της διαβητικής εµβρυοπάθειας είναι πιθανόν να είναι πολυπαραγοντική, καθώς έχουν ενοχοποιηθεί στην παθογένειά της επίσης και οι αυξηµένες συγκεντρώσεις κετονικών σωµάτων καθώς και οι διακλαδισµένες αλυσίδες αµινοξέων. [3] AGEs και επούλωση τραύµατος στο Σ 1 Η φυσιολογική επούλωση του τραύµατος είναι µια πολύπλοκα συντονισµένη αλληλουχία γεγονότων που περιλαµβάνει τη µετανάστευση των κυττάρων στην πληγή, τη φλεγµονή, τον πολλαπλασιασµό διαφορετικών τύπων κυττάρων, την 86
87 αγγειογένεση, το σχηµατισµό ουσιών της θεµέλιας ουσίας, την αναδόµηση και το τελικό «κλείσιµο» του τραύµατος. Η επηρεασµένη επούλωση στους διαβητικούς ασθενείς αποτελεί µια κύρια αιτία ενδιαφέροντος καθώς οδηγεί σε µεγάλο αριθµό ακρωτηριασµών. Η φλεγµονώδης ανταπόκριση που ακολουθεί τον τραυµατισµό είναι σηµαντική για την ταχεία επούλωση. Στο Σ 1 υπάρχει µια καθυστερηµένη συρροή φλεγµονωδών κυττάρων προς την περιοχή του τραύµατος αρχικά, αλλά όταν αυτά τα κύτταρα εγκατασταθούν, έπειτα ακολουθεί µια κατάσταση χρόνιας φλεγµονής, εµποδίζοντας την εναπόθεση συστατικών της θεµέλιας ουσίας, την αναδόµηση και το τελικό «κλείσιµο» του τραύµατος. Αυτή η παρατεταµένη φλεγµονώδης απάντηση συµβαίνει µετά την αλληλεπίδραση των AGEs µε τον υποδοχέα τους RAGE (θα αναλυθεί στη συνέχεια) και την απελευθέρωση προ-φλεγµονωδών µορίων, όπως του TNF-α αλλά και την παραγωγή καταστρεπτικών µεταλλοπρωτεϊνασών της θεµέλιας ουσίας (MMPs) που περιορίζουν το «κλείσιµο» του τραύµατος. Στην πραγµατικότητα, υπάρχει αυξηµένη έκφραση του RAGE στα τραύµατα που επουλώνονται αργά στα διαβητικά ποντίκια. Επιπλέον, η αλληλεπίδραση των AGEs µε τον RAGE στους ινοβλάστες µπορεί να προκαλέσει µειωµένη εναπόθεση κολλαγόνου που απαιτείται για τη διαδικασία της φυσιολογικής επούλωσης. [3] Συµπερασµατικά, τα AGEs, είτε σχηµατίζοντας διασταυρούµενες συνδέσεις είτε συνδεόµενα µε τους υποδοχείς τους, παίζουν ένα σηµαντικό ρόλο στην παθογένεια της µικροαγγειοπάθειας και της µακροαγγειοπάθειας στον Σ Ποικίλοι Υποδοχείς Για Τα AGEs Τα κυκλοφορούντα AGEs µπορούν να συνδεθούν µε υποδοχείς της κυτταρικής επιφάνειας και να προκαλέσουν ενδοκυττάριες βλάβες. Έχουν αναγνωριστεί ποικίλοι υποδοχείς για τα AGEs : υποδοχείς-εκκαθαριστές των µακροφάγων τύπου Ι και τύπου ΙΙ (macrophage scavenger receptors type I and type II, MSR) γαλεκτίνη-3 (AGE-R3), AGE-R1, ολιγοσακχαρυλική τρανσφεράση-48 (OST-48/AGE-R2), RAGE (Receptor for Advanced Glycation Endproducts). 87
88 Οι υποδοχείς των AGEs µπορεί να έχουν θετικό ή αρνητικό ρόλο στη δράση των AGEs. Όσον αφορά στο θετικό τους ρόλο, κάποιοι υποδοχείς φυσιολογικά βοηθούν στην κάθαρση των AGEs από την κυκλοφορία και µπορεί να µετριάζουν τις οξειδωτικές τους επιδράσεις. Για παράδειγµα, ευεργετικός υποδοχέας των AGEs θεωρείται ο AGE-R1. [77] Η υπερέκφρασή του έδειξε αυξηµένη ενδοκυττάρωση και αποδόµηση των AGEs. Επίσης, αποκάλυψε µια ανασταλτική δράση στην επαγόµενη από τα AGEs και τον RAGE φωσφορυλίωση των MAP κινασών και την ενεργοποίηση του NFkB. Αντίθετα, ο RAGE και άλλοι υποδοχείς φαίνεται να ενεργοποιούν µια απάντηση στο στρες που οδηγεί σε φλεγµονή και κυτταρική δυσλειτουργία. [46] 5.8 Υποδοχέας RAGE Ο καλύτερα µέχρι τώρα µελετηµένος υποδοχέας των AGEs είναι ο RAGE. Ο υποδοχέας αυτός είναι ευρέως διαδεδοµένος παρών στα επιθηλιακά, νευρικά, αγγειακά και φλεγµονώδη κύτταρα, συνήθως εκφραζόµενος σε χαµηλά επίπεδα σε οµοιόσταση και σε αυξηµένα επίπεδα σε περιοχές stress ή φλεγµονής. Μια σηµαντική εξαίρεση αποτελεί ο πνεύµονας, στον οποίο σχετικά υψηλά επίπεδα έκφρασης RAGE έχουν αναγνωριστεί σε σχέση µε άλλους ιστούς. [78] Ο RAGE είναι µέλος της υπεροικογένειας των ανοσοσφαιρινών. Το γονίδιο που τον κωδικοποιεί στον άνθρωπο είναι γνωστό και ως AGER και εδράζεται στο χρωµόσωµα 6 στην περιοχή του µείζονος συµπλέγµατος ιστοσυµβατότητας (MHC) και αποτελείται από µια 5 πλευρική περιοχή που ρυθµίζει τη µεταγραφή του, 11 εξόνια και µια µικρή 3 UTR.Το mrna των 1,4 kb που προκύπτει µεταφράζεται σε µια πρωτεΐνη 404 αµινοξέων µε µοριακό βάρος περίπου 55 kd. Ο υποδοχέας RAGE αποτελείται από έναν αριθµό ξεχωριστών περιοχών (domains): µια εξωκυττάρια περιοχή (αµινοξέα 1-342) που περιλαµβάνει ένα σηµατοδοτικό πεπτίδιο (αµινοξέα 1-22), ακολουθούµενο από τρεις περιοχές που µοιάζουν µε ανοσοσφαιρίνες, συµπεριλαµβανοµένων µιας περιοχής τύπου V, η οποία περιέχει τουλάχιστον εν µέρει την περιοχή πρόσδεσης του προσδέτη (αµινοξέα ) και δύο περιοχές τύπου C (αµινοξέα και ) (Εικόνα 5.8). Ακολουθείται από µια υδρόφοβη διαµεµβρανική περιοχή (αµινοξέα ) και τελικά από µια υψηλά φορτισµένη 88
89 µικρή κυτταροπλασµατική περιοχή (αµινοξέα ), που είναι απαραίτητη για τις διαµεσολαβούµενες από τον RAGE κυτταρικές επιδράσεις µετά τη σύνδεσή του µε τους προσδέτες. Όπως και άλλα παρόµοια µέλη της υπεροικογένειας των ανοσοσφαιρινών-υποδοχέων, διαθέτει ένα µεγάλο αριθµό προϊόντων εναλλακτικού µατίσµατος, στα οποία θα γίνει αναφορά στη συνέχεια. Αυτά τα προϊόντα έχουν ως αποτέλεσµα αλλαγές στην αλληλουχία των αµινοξέων που επηρεάζουν την περιοχή πρόσδεσης ή την αφαίρεση της διαµεµβρανικής περιοχής και µπορεί να οδηγήσουν στην παραγωγή εκκρινόµενων µη συνδεόµενων µε τη µεµβράνη µορφών του υποδοχέα. [79-82] Εικόνα 5.8: Σχηµατική απεικόνιση του RAGE Η εξωκυττάρια περιοχή του RAGE αποτελείται, όπως αναφέρθηκε, από µια µεταβλητή V τύπου περιοχή που ακολουθείται από δύο ξεχωριστές σταθερές περιοχές C τύπου. Πρόσφατες µελέτες έχουν δείξει ότι οι περιοχές V και C1 του RAGE δεν είναι ανεξάρτητες η µία από την άλλη, αλλά αυτές σχηµατίζουν µια ολοκληρωµένη δοµική µονάδα που απαιτείται για τουλάχιστον κάποιες από τις ιδιότητες σύνδεσης των προσδετών. Επιπλέον, έχει προταθεί ότι η περιοχή C2 του RAGE προσκολλάται στη µονάδα VC1 µέσω ενός ευλύγιστου συνδέτη, αλλά λειτουργεί ως µια ανεξάρτητη µονάδα. Πειραµατικά δεδοµένα δείχνουν ότι οι ποικίλοι προσδέτες του RAGE µπορεί να προτιµούν να αλληλεπιδρούν µε µία ή περισσότερες από αυτές τις περιοχές (Πίνακας 5.3 και Εικόνα 5.9). [78] 89
90 Εικόνα 5.9: Οι περιοχές του RAGE και οι προσδέτες του. [78] Ο RAGE είναι ένας υποδοχέας που συνδέεται µε µια ποικιλία µορίων. Εκτός από τα AGEs, συνδέεται µε πεπτίδια β-αµυλοειδούς, που συσσωρεύονται στη νόσο Alzheimer και το αµυλοειδές Α, το οποίο συναθροίζεται στη συστηµατική αµυλοείδωση. Επιπρόσθετα, προσδέτες του RAGE είναι οι S100/καλγκρανουλίνες, µια οικογένεια στενά σχετιζόµενων και Ca 2+ -συνδεόµενων πολυπεπτιδίων, που συσσωρεύονται εξωκυττάρια σε περιοχές χρόνιας φλεγµονής. Ένας άλλος φλεγµονώδης προσδέτης του RAGE είναι η DNA-συνδεόµενη πρωτεΐνη high mobility group box-1, HMGB1 (αµφοτερίνη), η οποία απελευθερώνεται από κύτταρα που υφίστανται νέκρωση. Εκτός από τους προσδέτες αυτούς που συµµετέχουν ενεργά στη φλεγµονή και σε ανοσολογικές αντιδράσεις, ο RAGE επίσης αλληλεπιδρά µε επιφανειακά µόρια στα βακτήρια και τα λευκοκύτταρα. [83] 90
91 Από αυτούς τους ξεχωριστούς προσδέτες του RAGE, ο πρώτος που αναγνωρίστηκε ήταν τα AGEs. Τα AGEs σχηµατίζονται σε ποικίλες καταστάσεις από το διαβήτη, τη γήρανση, τη φλεγµονή µέχρι και τις νευροεκφυλιστικές νόσους. Τα AGEs, όπως ήδη αναφέρθηκε, είναι µια υψηλά ετερογενής οµάδα : από τα γνωστά AGEs, το CML και πιθανά η προνυλική γλυκίνη (ένα τροφικό AGE) είναι ειδικά AGEs που συνδέονται µε τον RAGE. Βάσει των διαθέσιµων ενδείξεων, είναι πιθανό ότι τα AGEs και ειδικά πεπτίδια AGEs συνδέονται µε τον RAGE µέσω της περιοχής V τύπου. Επιπρόσθετα µε τα AGEs, τα προϊόντα προχωρηµένης οξείδωσης πρωτεϊνών (AOPPs: advanced oxidation protein products) επίσης συνδέονται µε τον RAGE και πυροδοτούν τη µεταβίβαση σήµατος. Οι συγκεκριµένες περιοχές στις οποίες συνδέονται στο εξωκυττάριο τµήµα του RAGE πρέπει ακόµη να διευκρινιστούν. [78] ΠΡΟΣ ΕΤΗΣ ΟΙΚΟΓΕΝΕΙΑ ΠΡΟΣ ΕΤΗ ΕΞΩΚΥΤΤΑΡΙΑ ΠΕΡΙΟΧΗ RAGE CML AGEs V τύπου περιοχή Προνυλική γλυκίνη AGEs Μη µελετηµένη Πεπτίδια AGEs AGEs V τύπου περιοχή AOPPs AOPPs Μη µελετηµένα HMGB1 HMGB1 V τύπου περιοχή S100A12 S100/καλγκρανουλίνες V και C1 τύπου περιοχές S100B S100/καλγκρανουλίνες V τύπου περιοχή S100A6 S100/καλγκρανουλίνες C2 τύπου περιοχή Ολιγοµερή β-αµυλοειδούς β αµυλοειδή V τύπου περιοχή Συναθροίσεις β- αµυλοειδούς β αµυλοειδή C1 τύπου περιοχή Πίνακας 5.3: Οι οικογένειες των προσδετών του RAGE. [78] Η αµφοτερίνη (HMGB1) συνδέεται, όπως ήδη αναφέρθηκε, µε τον RAGE και συµµετέχει σε µια ποικιλία µηχανισµών κυτταρικού stress, όπως πρόκληση 91
92 Ig. [78] Το πεπτίδιο β-αµυλοειδούς και οι ίνες β-πτυχωτής επιφάνειας είναι προσδέτες Τελικά Προϊόντα Προχωρηµένης Γλυκοζυλίωσης στον Σακχαρώδη ιαβήτη Τύπου 1 κυτταρικής µετανάστευσης, νευρικής εξέλιξης και διαφοροποίησης και αύξηση της φλεγµονώδους απάντησης, τουλάχιστον κατά ένα µέρος µέσω RAGE. ιαθέσιµα δεδοµένα δείχνουν ότι η αµφοτερίνη/hgmb1 συνδέεται µε την περιοχή V τύπου του RAGE. [78] Η οικογένεια των πολυπεπτιδίων S100/καλγκρανουλίνης είναι µια ξεχωριστή οικογένεια µορίων που περιλαµβάνει τουλάχιστον 21 µέλη. Οι S100/καλγκρανουλίνες είναι πρωτεΐνες συνδεόµενες µε το ασβέστιο που γενικά λειτουργούν ως διµερή και έχουν ένα ευρύ φάσµα λειτουργιών, και µέσα κι έξω από το κύτταρο. Μέλη αυτής της οικογένειας που συνδέονται µε τον RAGE πρώτα αναγνωρίσθηκαν οι S100A12 και S100B, αλλά αργότερα άλλες συµπεριλαµβανοµένων των S100A1, S100A2, S100A5, S100A6, S100A4, S100A7, S100A8A9, S100A11, S100A13 και S100P έχουν αναφερθεί ότι συνδέονται µε τον RAGE. Από αυτές τις S100/καλγκρανουλίνες που είναι γνωστό ότι συνδέονται µε τον RAGE, οι S100B, S100A1, S100A2, S100A5, S100A6, S100A12 αλληλεπιδρούν µε την περιοχή V τύπου, η S100A12 επίσης αλληλεπιδρά µε την περιοχή C1 και η S100A6 αλληλεπιδρά µε την περιοχή C2 τύπου του RAGE κι ενέχονται στη νόσο Alzheimer και την αµυλοείδωση. Ενώ οι συναθροίσεις Αβ συνδέονται µε την περιοχή τύπου C1-Ig του RAGE, τα ολιγοµερή Αβ (που πιστεύεται ότι είναι τα πιο παθογόνα είδη) συνδέονται µε την περιοχή τύπου V (Πίνακας 5.3). [78] Η κυτταροπλασµατική περιοχή του RAGE συνδέεται µε την εξωκυττάρια περιοχή µέσω µιας µονής ενδοµεµβρανικής περιοχής. Η ενδοκυττάρια περιοχή είναι µικρή (<50 αµινοξέα) και υψηλά φορτισµένη. Μελέτες σε καλλιέργειες κυττάρων και µελέτες in vivo σε διαγονιδιακά ιστο-στοχευµένα ποντίκια αποκαλύπτουν ότι η κυτταροπλασµατική περιοχή του RAGE είναι απαραίτητη για τη µεταβίβαση του σήµατος του RAGE µετά από τη σύνδεση των προσδετών. [78] Καθώς η κυτταροπλασµατική περιοχή του RAGE δεν έχει ενδογενή δραστηριότητα κινάσης τυροσίνης, ένας µηχανισµός µε τον οποίο επάγει τη δράση της στη µετάδοση σήµατος και τη ρύθµιση της έκφρασης γονιδίων είναι µέσω διασύνδεσης µε τα ενδοκυττάρια µόρια για να γεφυρώσει τα γεγονότα φωσφορυλίωσης/ ενεργοποίησης που απαιτούνται για να ξεκινήσει η σηµατοδότηση. Ο Ishihara και οι συνάδελφοί του πρότειναν ότι η κυτταροπλασµατική περιοχή του RAGE (ειδικά το συστατικό του πιο κοντά στη διαµεµβρανική περιοχή) αλληλεπιδρά άµεσα µε την ERK (extracellular 92
93 signal-regulated kinase: εξωκυττάρια κινάση ρυθµιζόµενη από σηµατοδότηση). Όµως, δε βρέθηκαν λειτουργικές επιπτώσεις αυτής της αλληλεπίδρασης σ αυτή τη µελέτη, έτσι είναι πιθανό ότι η αλληλεπίδραση δεν είναι απαραίτητη για τη σηµατοδότηση του RAGE µετά τη σύνδεση µε τους προσδέτες. [78] Μια ξεχωριστή µελέτη αποκάλυψε ότι η κυτταροπλασµατική περιοχή του RAGE συνδέεται µε το µόριο mdia-1 (mammalian diaphanous-1) και ότι η αλληλεπίδραση είναι άµεση. Πέρα από την πρόσδεση, όµως, το mdia-1 είναι απαραίτητο για τη δράση των προσδετών του RAGE (Εικόνα 5.10). [78] Εικόνα 5.10: Σηµεία- κλειδιά στη σηµατοδότηση του RAGE, συµπεριλαµβανοµένων της αλληλεπίδρασης της κυτταροπλασµατικής περιοχής του RAGE µε τα µόρια ERK και/ή mdia-1. [84] Τέλος, πρέπει να σηµειωθεί ότι ο RAGE ανήκει σε µια τάξη υποδοχέων οι οποίοι περιέχουν µια διαµεµβρανική έλικα και η ενδοκυττάρια σηµατοδότησή τους µεσολαβείται από κινάσες. Μέλη αυτής της οµάδας αποτελούν οι υποδοχείς της 93
94 ερυθροποιητίνης (EPOR) και της αυξητικής ορµόνης (GHR). Οι περισσότεροι αντίστοιχοι υποδοχείς, προκειµένου να είναι λειτουργικοί και να ενεργοποιούν τα ενδοκυττάρια µεταγωγικά µονοπάτια, πολυµερίζονται. Η άποψη περί διµερισµού και του RAGE ενισχύεται από το γεγονός ότι ο υποδοχέας προκειµένου να συνδεθεί και να ενεργοποιηθεί από τον προσδέτη S-100 διµερίζεται. [85;86] Μελετώντας το µηχανισµό αλληλεπίδρασης του RAGE µε τα AGEs παρατηρήθηκε η ύπαρξη ολιγοµερών του υποδοχέα στην κυτταρική µεµβράνη και θεωρείται πως αυτά είναι υπεύθυνα για την αναγνώριση των AGEs από τον υποδοχέα. [87] Αντίστοιχα αποτελέσµατα υπάρχουν σχετικά µε την αλληλεπίδραση και του α-αµυλοειδούς µε τον υποδοχέα RAGE. Συνεπώς, είναι πιθανόν ο RAGE να δρα και να επάγει τις ενδοκυττάριες λειτουργίες του µετά από διµερισµό του. [88] 5.9 Σηµατοδοτικά Μονοπάτια RAGE Ο RAGE εκφράζεται, όπως ήδη αναφέρθηκε, σε µια ποικιλία κυττάρων, όπως τα ενδοθηλιακά κύτταρα, τα µονοκύτταρα, τα λεµφοκύτταρα, τα αγγειακά λεία µυϊκά κύτταρα, τα σπειραµατικά επιθηλιακά κύτταρα ή τα ποδοκύτταρα και τους νευρώνες. [89] Σε οµοιόσταση εκφράζεται σε χαµηλά επίπεδα, αλλά σε καταστάσεις που χαρακτηρίζονται από αυξηµένη κυτταρική ενεργοποίηση ή στρες, όπως εµβρυϊκή ανάπτυξη, Σ 1, φλεγµονή και νόσο Alzheimer, η έκφραση του RAGE αυξάνεται εντυπωσιακά στα προσβαλλόµενα κύτταρα. [90] Ο RAGE µπορεί να διεγερθεί από το CML και άλλα AGEs, αλλά επίσης από διαφορετικούς προσδέτες, όπως τις S100 καλγκρανουλίνες, την αµφοτερίνη, πεπτίδια β-αµυλοειδούς και άλλες ινώδεις πρωτεΐνες, όπως ήδη αναφέρθηκε. Η έκφραση του RAGE ενισχύεται σε συγκεκριµένα κύτταρα στο Σ 1 και τη φλεγµονή. Στα αγγεία, η κύρια παθολογική συνέπεια της αλληλεπίδρασης των AGEs µε τον ενδοθηλιακό RAGE είναι η παραγωγή ενδοκυττάριων ελευθέρων ριζών οξυγόνου, [91] η οποία τουλάχιστον εν µέρει φαίνεται να συνδέεται µε την ενεργοποίηση του συστήµατος της NAD(P)H οξειδάσης. [92] Αυτές οι ελεύθερες ρίζες οξυγόνου µε τη σειρά τους θα ενεργοποιήσουν τον µεταγραφικό παράγοντα NFkB, έναν πλειοτροπικό ρυθµιστή πολλών υπεύθυνων για τον τραυµατισµό γονιδίων. Αυτός ο σηµατοδοτικός 94
95 καταρράκτης µπορεί να εµποδιστεί από αντισώµατα ενάντια του RAGE ή ενάντια των ίδιων των AGEs. Η πυροδότηση των φλεγµονωδών µηχανισµών (παραγωγή κυτοκινών και χηµειοκινών και έκφραση προσκολλητικών µορίων) που διαµεσολαβούνται από την αλληλεπίδραση AGEs-RAGE περιλαµβάνει ποικίλα ενδοκυττάρια σηµατοδοτικά µονοπάτια, όπως p21ras, [93] MAP κινασών, PI3 κινάσης, cdc42/rac [94], Jak/STAT, [95] NAD(P)H οξειδάσης [92] και άλλα, που τελικά ενεργοποιούν τον µεταγραφικό παράγοντα NFkB (Εικόνα 5.11). ιαφορετικοί προσδέτες του RAGE µπορεί να επάγουν διαφορετικά µονοπάτια, ειδικά σε διαφορετικούς κυτταρικούς τύπους κι έτσι, προστίθεται µεγαλύτερη πολυπλοκότητα στο δίκτυο του RAGE. [83] Ο NFkB τροποποιεί τη µεταγραφή γονιδίων που κωδικοποιούν διάφορους παράγοντες, που σχετίζονται µε τη φλεγµονή και την αθηροσκλήρωση, όπως την ενδοθηλίνη-1, τον VEGF, τον TGF β, τον ιστικό παράγοντα (tissue factor), διάφορες φλεγµονώδεις κυτοκίνες, κυρίως IL- 1α, IL-6 και TNF-α. Υπάρχει επίσης αυξηµένη έκφραση προσκολλητικών µορίων, όπως αγγειακού κυτταρικού προσκολλητικού µορίου (Vascular Cell Adhesion Molecule: VCAM-1), διακυτταρικού προσκολλητικού µορίου (Intercellular adhesion molecule: ICAM-1, εξωκυττάριων πρωτεϊνών, όπως λαµινίνης και κολλαγόνου τύπου IV, επιπρόσθετα µε άλλες επιδράσεις, όπως αυξηµένη αγγειακή διαπερατότητα ή αγγειογένεση. [45] 95
96 Εικόνα 5.11: Τα σηµατοδοτικά µονοπάτια που ενεργοποιούνται από την αλληλεπίδραση AGEs-RAGE. Η ενεργοποίηση του RAGE από τα AGEs προάγει την αυξηµένη παραγωγή ελευθέρων ριζών οξυγόνου από την NAD(P)H οξειδάση. Οι ελεύθερες ρίζες ενεργοποιούν στη συνέχεια το µονοπάτι Ras-MAP κινασών, οδηγώντας τελικά στην ενεργοποίηση του NFkB. Ένα διαφορετικό µονοπάτι, το cdc42/rac, είναι υπεύθυνο για τη ρύθµιση του κυτταροσκελετού και την νευρική ανάπτυξη. [96] Η σύνδεση, λοιπόν, του RAGE µε τους προσδέτες του έχει φανεί να ρυθµίζει τη µετάδοση του σήµατος µέσω παραγωγής ελευθέρων ριζών οξυγόνου και ενεργοποίησης του µεταγραφικού παράγοντα NF-kB. Η επίδραση του RAGE όµως είναι διαφορετική στους διάφορους κυτταρικούς τύπους. Στα ενδοθηλιακά κύτταρα, η έκφραση του ιστικού παράγοντα και του VCAM-1 αυξάνονται, ενώ της θροµβοµοντουλίνης, µιας αντιθροµβωτικής πρωτεΐνης, µειώνεται. Στα µακροφάγα και τα µεσαγγειακά κύτταρα υπάρχει µια αύξηση της έκφρασης των κυτοκινών και των αυξητικών παραγόντων, όπως IL-1, TNF-α και TGF-β. Στα αγγειακά λεία µυϊκά κύτταρα, προκαλεί αύξηση της πολλαπλασιαστικής τους ικανότητας και αυξηµένη παραγωγή φιµπρονεκτίνης. [97] 5.10 Ισοµορφές Του RAGE ιαλυτές µορφές του RAGE έχουν βρεθεί να κυκλοφορούν στο πλάσµα και τους ιστούς. Έχουν περιγραφεί δύο ξεχωριστοί µηχανισµοί παραγωγής του διαλυτού RAGE: (1) η ενζυµική διατοµή του εξωκυττάριου τµήµατος του συνδεόµενου µε τη µεµβράνη υποδοχέα RAGE και (2) το εναλλακτικό µάτισµα των προ-mrna µεταγράφων του RAGE. [98] Η πρώτη διαδικασία φαίνεται να ρυθµίζεται, τουλάχιστον εν µέρει, από αρκετές συνδεόµενες µε τη µεµβράνη πρωτεάσες, συµπεριλαµβανοµένων των ενζύµων ADAM10 (A Disintegrin And Metalloprotease- 10) και MMP-9 (Matrix Metalloproteinase-9). [99-101] Ο δεύτερος µηχανισµός συνίσταται στην έκφραση ενός διαλυτού προϊόντος εναλλακτικού µατίσµατος, του esrage, το οποίο χαρακτηρίζεται από µια συγκεκριµένη καρβοξυτελική αλληλουχία 16 αµινοξέων, αλλά και άλλων εκκρινόµενων ισοµορφών. 96
97 Αρχικά, ο RAGE είχε περιγραφεί ως ένας µόνο κυτταρικός υποδοχέας, αλλά τώρα είναι γνωστό ότι παράγει αρκετές ισοµορφές που προκύπτουν είτε από το εναλλακτικό µάτισµα είτε από µετα-µεταφραστικές τροποποιήσεις, όπως η πρωτεόλυση. Το εναλλακτικό µάτισµα αποτελεί ένα σηµαντικό τρόπο αύξησης και ρύθµισης των λειτουργιών ενός γονιδίου. Έχει βρεθεί ότι τα µετάγραφα από 35% ανθρώπινων γονιδίων υφίστανται εναλλακτικό µάτισµα, αριθµός που φαίνεται ότι υποτιµάται % των ανθρώπινων γονιδίων υφίστανται εναλλακτικό µάτισµα είτε στα εξόνια είτε στα παραµένοντα ιντρόνια και οι λειτουργίες των προϊόντων εναλλακτικού µατίσµατος µπορεί να επηρεάσουν τις ρυθµιστικές επιδράσεις των ιδιοσυστατικών γονιδίων. Πρέπει να σηµειωθεί ότι η µεγαλύτερη ποικιλία προϊόντων εναλλακτικού µατίσµατος του RAGE φαίνεται ότι εκφράζεται στα µονοπύρηνα κύτταρα του περιφερικού αίµατος και µπορεί να επηρεάζουν σηµαντικά την παθογένεια του RAGE. Το ειδικό για κάθε ιστό σχέδιο εναλλακτικού µατίσµατος παραµένει αδιευκρίνιστο, επειδή έχουν γίνει αναφορές σε ισοµορφές του RAGE µόνο σε πνευµονικά κύτταρα, αγγειακά ενδοθηλιακά κύτταρα, περικύτταρα, λεία µυϊκά κύτταρα αορτής κι εγκεφαλικά κύτταρα. Μικρή αναφορά, ωστόσο, έχει γίνει σε µονοπύρηνα κύτταρα του περιφερικού αίµατος. [82] Με το αρχικό εύρηµα ότι ο RAGE µπορεί να υπάρχει ως τρία προϊόντα εναλλακτικού µατίσµατος στον άνθρωπο, η εκτίµηση του ρόλου του υποδοχέα στην παθολογία φαίνεται πολύ περίπλοκη. Τα προϊόντα του RAGE αναγνωρίστηκαν σε καλλιέργειες ενδοθηλιακών κυττάρων και περικυττάρων και ονοµάστηκαν : πλήρους µήκους (Full-Length : FL), µε «κοµµένο» αµινοτελικό άκρο (N-truncated : Nt) και ενδογενής εκκρινόµενη ισοµορφή (endogenous secretor: esrage). Ο πλήρους µήκους υποδοχέας (FL RAGE), συνήθως ονοµαζόµενος RAGE, έχει όλες τις ενεργείς περιοχές που είναι απαραίτητες για την ενεργοποίηση των κυτταρικών µονοπατιών. Ο Nt RAGE δεν περιλαµβάνει την περιοχή V που είναι απαραίτητη για τη σύνδεση µε τα AGEs και φαίνεται να συµµετέχει στη ρύθµιση της αγγειογένεσης. Η διαλυτή ισοµορφή esrage, δρώντας ως παγίδια για τα AGEs, περιορίζει την ενεργοποίηση του RAGE και τις ακόλουθες καταστρεπτικές συνέπειες (Εικόνα 5.12). [102] 97
98 Εικόνα 5.12: Οι ισοµορφές του RAGE. Τρία κύρια προϊόντα εναλλακτικού µατίσµατος είχαν αρχικά αναγνωρισθεί: FL-RAGE, Nt-RAGE και esrage. Το srage που βρίσκεται στο πλάσµα είναι ένας συνδυασµός του esrage κι άλλων εκκρινόµενων προϊόντων εναλλακτικού µατίσµατος και της µορφής που προκύπτει από την πρωτεολυτική διάσπαση του RAGE. [102] Σε µελέτη του Park και των συνεργατών του [82] βρέθηκε µια άλλη διαλυτή ισοµορφή του RAGE, το 8-RAGE, στα αστροκύτταρα, τα περιφερικά µονοπύρηνα και την κυτταρική σειρά THP-1, οπότε οι ισοµορφές του RAGE δε θεωρούνται απαραίτητα ιστο-ειδικές και τελικά οι διαλυτές ισοµορφές του RAGE µπορεί να εκκριθούν από πολλούς ιστούς. Επίσης, στη µελέτη αυτή η αναλογία του 8-RAGE βρέθηκε να διαφέρει στα διάφορα άτοµα. Συνεπώς, οι ατοµικές διαφορές στην παραγωγή του διαλυτού RAGE φαίνεται να συµβάλλουν κι αυτές στην εξέλιξη της παθογένειας που διαµεσολαβείται από τον RAGE. [82] Ο αριθµός των προϊόντων εναλλακτικού µατίσµατος του RAGE που έχουν αναγνωριστεί πρόσφατα έφτασε τα είκοσι, αλλά ο ακριβής ρόλος του κάθε προϊόντος παραµένει άγνωστος. [103] Οι ισοµορφές αυτές αποκαλύπτουν διπλό ή συνεργικό ρόλο στη φυσιολογία του RAGE. Η κατανοµή των προϊόντων εναλλακτικού µατίσµατος µπορεί να διαφέρει ανάλογα µε τον ιστό που µελετάται και µερικά από αυτά µπορεί 98
99 καν να µη συντίθενται. Μέχρι σήµερα η πλειονότητα αυτών των προϊόντων δεν ανιχνεύονται ως πρωτεΐνες. [102] 99
100 Εικόνα 5.13: Πίνακας που αναγράφονται τα προϊόντα εναλλακτικού µατίσµατος που ανιχνεύθηκαν στον ανθρώπινο πνεύµονα και σε λεία µυϊκά κύτταρα αορτής του RAGE cdna. Με µπλε χρώµα αναγράφονται προϊόντα παλαιότερα αναγνωρισµένα που ανιχνεύθηκαν στη µελέτη του Hudson και των συνεργατών, µε κόκκινο χρώµα τα καινούρια προϊόντα και µε πράσινο άλλα προϊόντα που δεν ανιχνεύθηκαν σ αυτή τη µελέτη. [103] 5.11 Εκκρινόµενη Ισοµορφή RAGE : srage Ο RAGE έχει µια εκκρινόµενη ισοµορφή, που ονοµάζεται soluble RAGE (srage). Επειδή από αυτή την ισοµορφή λείπει η διαµεµβρανική περιοχή, το srage εκκρίνεται και είναι διαλυτό (Εικόνα 5.13). Το srage θεωρείται κυτταροπροστατευτικό µόριο, γιατί δρα ως «παγίδα» για τα AGEs, τα «αιχµαλωτίζει» κι έτσι, εξουδετερώνει τη δράση τους, αφού τα AGEs δε συνδέονται πλέον µε τον RAGE κι έτσι, το σήµα τους δε µεταβιβάζεται στο εσωτερικό του κυττάρου. [62] Εφαρµογή του srage σε καλλιέργειες κυττάρων και µοντέλα ζώων µε διαταραχές οφειλόµενες στο RAGE έχει επιτυχώς εµποδίσει ή αναστρέψει τις επιδράσεις σηµατοδότησης από το RAGE, όπως τη διαβητική αθηροσκλήρυνση και την ελαττωµένη επούλωση των ιστών. Στα ποντίκια, έχει φανεί ότι ο πιθανός µηχανισµός σχηµατισµού του srage είναι η πρωτεόλυση στο καρβοξυτελικό άκρο του RAGE και όχι το εναλλακτικό µάτισµα, όπως µπορεί να συµβαίνει στον άνθρωπο. Βέβαια αυτά τα πρωτεολυτικά µονοπάτια φαίνεται ότι ίσως τελικά παίζουν σηµαντικό ρόλο στη ρύθµιση των επιπέδων του srage και στον άνθρωπο, όπως αναλύεται παρακάτω. 100
101 Εικόνα 5.13: Η παραγωγή και η κυτταροπροστατευτική δράση του srage [104] Όπως ήδη αναφέρθηκε, διαλυτές µορφές του RAGE (srage) κυκλοφορούν στο ανθρώπινο αίµα. [105;106] Το srage πλάσµατος αποτελείται από ένα ενδογενές προϊόν του εναλλακτικού µατίσµατος του RAGE που δεν έχει τη διαµεµβρανική περιοχή του υποδοχέα, το esrage, [80] αλλά και άλλων εκκρινόµενων ισοµορφών που προέρχονται από το εναλλακτικό µάτισµα καθώς κι από πρωτεολυτικά διασπασµένες µορφές που αποβάλλονται στην κυκλοφορία µε τη δράση εξωκυττάριων µεταλλοπρωτεασών (Εικόνα 5.14). [107;108] Το πρωτεολυτικά «κοµµένο» srage είναι προϊόν δράσης των ενζύµων ADAM10 (A Disintegrin And Metallopeptidase 10) και MMP9 (Metalloproteinase 9) στο εξωκυττάριο τµήµα του RAGE. [99;101] Ενισχυτικό ρόλο σ αυτή τη διαδικασία παίζουν ασβεστιο-εξαρτώµενα ισοένζυµα της πρωτεϊνικής κινάσης C (PKC α και PKC β1 ). [100] Πιο αναλυτικά, ο RAGE κόβεται ενζυµικά µεταξύ της C2 δοµής και του διαµεµβρανικού τµήµατος, µε αποτέλεσµα την παραγωγή του srage και ενός τµήµατος που περιλαµβάνει τη διαµεµβρανική και ενδοκυττάρια περιοχή του RAGE (RAGE-CTF). Το srage αποτελείται από τη V-C1-C2 δοµή του RAGE και διαθέτει τις ίδιες προσδετικές ικανότητες µε αυτόν. Το συνολικό του µήκος είναι µικρότερο από το αντίστοιχο esrage (λείπει η αµινοξική αλληλουχία των 16 αµινοξέων). Το 101
102 RAGE). [78] Εικόνα 5.14: ιασπώντας τον κύκλο της σηµατοδότησης του RAGE (διαλυτό διαµεµβρανικό και ενδοκυττάριο υπόλειµµα του RAGE (RAGE-CTF) είναι µη λειτουργικό και αλληλεπιδρώντας ενδοκυττάρια µε τη γ-σεκρετάση οδηγείται προς αποδόµηση. [100;104] Όµως οι µηχανισµοί αυτοί δεν έχουν διευκρινιστεί ακόµη. Προκαταρκτικά δεδοµένα προτείνουν ότι η ενδο- ή εξωκυττάρια πρωτεόλυση του RAGE είναι ένα υψηλά ρυθµιζόµενο φαινόµενο, το οποίο τροποποιείται από πολλούς παράγοντες σηµατοδότησης, όπως τη σύνδεση των προσδετών µε τον RAGE και την ενδοκυττάρια απελευθέρωση ασβεστίου. [99;101;109;109] Η δεύτερη µορφή srage είναι ένα προϊόν του εναλλακτικού µατίσµατος του υποδοχέα γνωστή ως endogenous secretory (ενδογενής εκκρινόµενη µορφή) ή esrage (ή RAGE_v1) και περιλαµβάνει µια καινούρια σειρά αµινοξέων στην περιοχή C2-Ig, παρουσιάζοντας µια µοναδική αλληλουχία για την παραγωγή ειδικών αντισωµάτων για το esrage. Μετά την πρώτη περιγραφή ανιχνεύσιµων επιπέδων διαλυτού RAGE στο ανθρώπινο πλάσµα, ένας αριθµός δηµοσιεύσεων έχουν εµφανιστεί που συνδέουν τα επίπεδα του διαλυτού esrage µε τη σοβαρότητα της 102
103 νόσου σε ποικίλες διαταραχές. [78] Πολύ πρόσφατα ο Hudson Bl και οι συνεργάτες του [103] αναγνώρισαν πολυάριθµα καινούρια προϊόντα εναλλακτικού µατίσµατος µέσω µιας µεγάλης µελέτης του γονιδίου του RAGE και των προϊόντων του στα ανθρώπινα κύτταρα και τους ιστούς. Η ανίχνευση των διαλυτών ισοµορφών του RAGE µπορεί να επιτευχθεί µε αντισώµατα που αναγνωρίζουν την περιοχή που συνδέεται ο προσδέτης, που είναι κοινή σε όλες τις κυκλοφορούσες διαλυτές ισοµορφές (srage) ή µε αντισώµατα ειδικά προς την καρβοξυτελική αλληλουχία του esrage. Ακόµη κι αν δεν υπάρχουν δεδοµένα που αφορούν τον συγκεκριµένο ρόλο κάθε ισοµορφής, υπάρχουν ενδείξεις που προτείνουν ότι το srage και το esrage δεν είναι ισοδύναµοι ως δείκτες. [110] Επίσης, ακόµη δεν είναι γνωστό αν η παθοφυσιολογική σηµασία του esrage και του srage είναι διαφορετική σε διαφορετικές κλινικές καταστάσεις και από ποιο όργανο ή ιστό το esrage και το srage παράγονται. [102] Παρόλο που η µελέτη του Hudson Bl και των συνεργατών του [103] έδειξε ότι οι ισοµορφές FL-RAGE, Nt-RAGE και esrage ήταν τα κυρίαρχα προϊόντα εναλλακτικού µατίσµατος και ήταν υπεύθυνες για περίπου το 90% των ανιχνεύσιµων µεταγράφων και στον πνεύµονα και στα λεία µυϊκά κύτταρα της αορτής, πρέπει να έχουµε υπόψη µας ότι η συγκέντρωση του συνολικού διαλυτού RAGE αντανακλά το σύνολο του κυκλοφορούντος RAGE και µπορεί να επηρεάζεται κι από τις άλλες σπανιότερες ισοµορφές του RAGE. To srage, συµπερασµατικά, αποτελείται από έναν ετερογενή πληθυσµό, συµπεριλαµβανοµένου του esrage, των άλλων διαλυτών προϊόντων εναλλακτικού µατίσµατος και των πρωτεολυτικά «κοµµένων» µορφών που απελευθερώνονται στην κυκλοφορία από τις µεταλλοπρωτεϊνάσες. Μελέτες που συγκρίνουν άµεσα το srage µε το esrage δείχνουν ότι τα επίπεδα esrage είναι 2 µε 5 φορές µειωµένα σε σύγκριση µε τα επίπεδα srage. Επιπλέον, παρόλο που συσχετίζονται σηµαντικά, το esrage εξηγεί µόνο το ένα τρίτο από την διακύµανση στα επίπεδα του srage, δείχνοντας ότι η κινητική είναι ειδική για κάθε ισοµορφή. [110] Έχει βρεθεί ότι η χορήγηση ανασυνδυασµένου srage όχι µόνο καταστέλλει την εξέλιξη της αθηροσκλήρωσης αλλά επίσης σταθεροποιεί την ήδη εγκατασταθείσα αθηροσκληρωτική βλάβη σε διαβητικά ποντίκια που δεν έχουν απολιποπρωτεΐνη Ε. [111] Τόσο το srage όσο και το esrage φαίνεται λοιπόν ότι δρουν ως παγίδες αιχµαλωτίζοντας τους φλεγµονώδεις RAGE προσδέτες εξωκυττάρια, προστατεύοντας µε αυτό τον τρόπο τα κύτταρα από τη βλάβη που επάγεται από τα AGEs. Όµως, πολύ 103
104 λίγες πληροφορίες είναι διαθέσιµες για τη σχέση µεταξύ AGEs, RAGE και srage στον Σ 1, ειδικά στα παιδιά. Στη παρούσα εργασία προκειµένου να µελετηθεί ο ρόλος του srage, του CML και του RAGE σε παιδιά, εφήβους και νεαρούς ενήλικες µε Σ 1, µετρήθηκαν το συνολικό srage και τα επίπεδα CML στον ορό και το πλάσµα και τα σχετικά επίπεδα πρωτεϊνικής έκφρασης RAGE στα µονοπύρηνα κύτταρα του περιφερικού αίµατος σε διαβητικούς ασθενείς και µη-διαβητικούς µάρτυρες αντίστοιχης ηλικίας, φύλου και σταδίου Tanner. Οι τιµές των srage, CML και RAGE συσχετίστηκαν µε τα κλινικά και βιοχηµικά χαρακτηριστικά των ασθενών και των µαρτύρων. 104
105 Κεφάλαιο 6 : Μεθοδολογία 6.1 Πληθυσµός Μελέτης Ο πληθυσµός της µελέτης αποτελούνταν συνολικά από 117 άτοµα: 62 προεφηβικά και εφηβικά παιδιά (ηλικίας 4-18 ετών) και 11 νεαρούς ενήλικες (ηλικίας ετών) µε Σ 1 και 43 υγιή µη-διαβητικά άτοµα αντίστοιχης ηλικίας, φύλου και σταδίου εφηβείας (Πίνακας 7. 1). Οι ασθενείς µε Σ 1 παρακολουθούνταν σε τακτική βάση κάθε 4-6 µήνες στα Εξωτερικά Ιατρεία του τµήµατος Παιδιατρικής Ενδοκρινολογίας και Σακχαρώδη ιαβήτη του Περιφερειακού Πανεπιστηµιακού Γενικού Νοσοκοµείου (ΠΠΓΝ) Πατρών. Η οµάδα ελέγχου επιλέχθηκε από υγιή παιδιά που επίσης παρακολουθούνταν στα ίδια εξωτερικά ιατρεία. Προηγήθηκε λεπτοµερής ενηµέρωση των ασθενών και των γονέων για τη φύση της µελέτης. Η προφορική συγκατάθεση των γονέων και των παιδιών αποκτήθηκε σε όλες τις περιπτώσεις. Η µελέτη εγκρίθηκε από την επιτροπή Ηθικής του ΠΠΓΝ Πατρών. Σε κάθε ασθενή έγινε λήψη λεπτοµερούς ατοµικού και οικογενειακού ιστορικού, έλεγχος των σωµατοµετρικών χαρακτηριστικών (ύψος, βάρος, περίµετρος κοιλίας, περίµετρος ισχίων) και πλήρης φυσική εξέταση. Επίσης, έγινε καταγραφή του εργαστηριακού ελέγχου, ο οποίος περιελάµβανε γλυκοζυλιωµένη αιµοσφαιρίνη (ΗbA1c), ολική χοληστερόλη (χοληστερόλη), χαµηλής πυκνότητας λιποπρωτεΐνη (LDL :low density lipoprotein-cholesterol), υψηλής πυκνότητας λιποπρωτεΐνη (HDL :high dencity lipoprotein-cholesterol) και τριγλυκερίδια. Σε όλους τους συµµετέχοντες η ηλικία, η διάρκεια διαβήτη (στους ασθενείς µε Σ 1), ο δείκτης µάζας σώµατος (BMI body mass index), το BMI ποσοστό για ηλικία και φύλο, το στάδιο κατά Tanner, η συστολική αρτηριακή πίεση (ΣΑΠ), η διαστολική αρτηριακή πίεση ( ΑΠ) και ο λόγος περίµετρος µέσης/ περίµετρος ισχίων κατεγράφησαν (Πίνακας 6.1). Η πιθανή ύπαρξη µικροαγγειοπαθητικών αλλοιώσεων στους διαβητικούς ασθενείς διαπιστώθηκε µε τη βυθοσκόπηση και τη µέτρηση των επιπέδων µικροαλβουµίνης ούρων 24ώρου. Οι ασθενείς µε Σ 1 δεν είχαν µικρο- ή µακρο- αγγειοπάθεια και ήταν µέτρια ρυθµισµένοι (γλυκοζυλιωµένη αιµοσφαιρίνη HgbA1c 8±1,8%). Οι µάρτυρες συµπεριελήφθησαν στη µελέτη σύµφωνα µε τα εξής κριτήρια: (α) απουσία Σ 1, (β) απουσία µεταβολικού ή άλλου νοσήµατος και (γ) απουσία θεραπείας µε φάρµακα που επηρεάζουν τον άξονα AGEs-RAGE. 105
106 Στην παρούσα µελέτη εξετάστηκαν διαφορές στη συγκέντρωση του συνολικού κυκλοφορούντος srage σε παιδιά, εφήβους και νεαρούς ενήλικες µε Σ 1, σε σχέση µε µη διαβητικά άτοµα αντίστοιχης ηλικίας, φύλου και σταδίου εφηβείας. Επίσης, εξετάστηκε η συγκέντρωση του κυκλοφορούντος CML στο πλάσµα ή τον ορό αυτών των ατόµων. Τέλος, εκτιµήθηκαν οι διαφορές στην πρωτεϊνική έκφραση του RAGE και των διαφόρων ισοµορφών του στα µονοπύρηνα κύτταρα περιφερικού αίµατος ανάµεσα στους ασθενείς µε Σ 1 και τους µη διαβητικούς υγιείς µάρτυρες. Όλες οι παραπάνω τιµές των µορίων srage, CML και RAGE συσχετίσθηκαν µε τις κλινικές και βιοχηµικές παραµέτρους που ήδη αναφέρθηκαν και βάσει αυτών ασθενείς και µάρτυρες διαχωρίστηκαν σε υπο-οµάδες. 6.2 Μέτρηση του κυκλοφορούντος srage Τα επίπεδα του srage στο πλάσµα ή τον ορό προσδιορίστηκαν µε τη µέθοδο της ELISA (Enzyme-linked immunosorbent assay), χρησιµοποιώντας ένα ειδικό sandwich ELISA kit: Human RAGE Immunoassay (Quantikine, R & D Systems, Minneapolis, MN, USA), σύµφωνα µε τις κατευθυντήριες οδηγίες της κατασκευάστριας εταιρείας. Η ELISA είναι µια ανοσοενζυµική µέθοδος, η οποία χρησιµοποιείται για να ανιχνεύσει την παρουσία ενός αντισώµατος ή ενός αντιγόνου σε ένα δείγµα. Η µέθοδος αυτή στηρίζεται στην εξειδικευµένη αντίδραση αντιγόνου αντισώµατος και επιτρέπει τόσο τον ποιοτικό όσο και τον ποσοτικό προσδιορισµό διαφόρων πρωτεϊνών που κατά την πειραµατική διαδικασία ενέχουν το ρόλο του αντιγόνου. 106
107 Εικόνα 6.1 : Αρχές της ELISA Υπάρχουν διάφοροι τύποι ELISA (sandwich ELISA, indirect ELISA, competitive ELISA), οι οποίοι βασίζονται στην ίδια αρχή και επιτρέπουν την ανίχνευση και ποσοτικοποίηση του αντιγόνου ή του αντισώµατος (Εικόνα 6.1). Ο κάθε τύπος µπορεί να χρησιµοποιηθεί για ποιοτική εκτίµηση, δηλαδή για τον εντοπισµό της ύπαρξης του αντιγόνου ή του αντισώµατος στο πειραµατικό σύστηµα. Εναλλακτικά, µε τη δηµιουργία µιας πρότυπης καµπύλης, βασισµένης σε γνωστές συγκεντρώσεις αντιγόνου ή αντισώµατος, επιτυγχάνεται ποσοτικός προσδιορισµός της συγκέντρωσης του δείγµατος (Εικόνες ). 107
108 Εικόνα 6.2: ιαδικασία της sandwich ELISA (1) Συγκεκριµένο αντίσωµα αγκιστρώνεται σε σταθερή επιφάνεια (κελί του sandwich της ELISA), (2) Προσθήκη δείγµατος, οπότε κάθε αντιγόνο παρόν συνδέεται µε το ειδικό αντίσωµα, (3) Προσθήκη ανιχνεύοντος αντισώµατος που συνδέεται µε το αντιγόνο, (4) Προσθήκη δευτερογενούς αντισώµατος που συνδέεται µε ειδικό ένζυµο και µε το ανιχνεύον αντίσωµα, (5) Προσθήκη υποστρώµατος και πραγµατοποίηση ενζυµικής αντίδρασης που δίνει ανιχνεύσιµο προϊόν. Εικόνα 6.3: Πιάτο µε 96 κελιά που χρησιµοποιείται στην ELISA. 108
109 Εικόνα 6.4: Τύποι Ανοσοενζυµικής Μεθόδου ELISA. Το αντιγόνο µπορεί να προσδιοριστεί τόσο µε ELISA τύπου sandwich ή µε συναγωνιστική (competitive) ELISA. ELISA για srage σε πλάσµα ή ορό Human RAGE Immnoassay (Quantikine) RAGE Microplate RAGE Conjugate RAGE Standard Assay Diluent RD1-60 Calibrator Diluent RD6-10 Wash Buffer Concetrate 109
110 Color Reagent A Color Reagent B Stop solution Πίνακας 6.2: Υλικά ELISA για srage Αρχικά προετοιµάσθηκαν τα εξής : ιάλυση 20 ml Wash Buffer σε 480 ml dh 2 O ιαλυτοποίηση του RAGE standard µε 1 ml dh 2 O Αραιώσεις του Calibrator Diluent RD6-10, σύµφωνα µε την εικόνα 6.5. Εικόνα 6.5 : Αραιώσεις του Calibrator Diluent RD6-10. Προστέθηκαν 100 µl από το Diluent RD1-60 σε κάθε κελί Προστέθηκαν 50 µl από το διάλυµα γνωστής συγκέντρωσης, το µάρτυρα ή το δείγµα σε κάθε κελί. Επώαση για 2 ώρες σε θερµοκρασία δωµατίου και σε κινούµενη τράπεζα. Εκκενώθηκε το περιεχόµενο των κελιών κι έγιναν 4 πλύσεις µε 400 µl Wash Buffer. Προστέθηκαν 200 µl RAGE Conjugate σε κάθε κελί. Επώαση για 2 ώρες σε θερµοκρασία δωµατίου και σε κινούµενη τράπεζα Επανελήφθησαν οι 4 πλύσεις όπως προηγουµένως Προστέθηκαν 200 µl Substrate Solution σε κάθε κελί 110
111 Επώαση για 30 λεπτά σε θερµοκρασία δωµατίου και σε κινούµενη τράπεζα. Προστασία από το φως. Προστέθηκαν 50 µl Stop Solution σε κάθε κελί. Έγινε µέτρηση της οπτικής πυκνότητας στα 450 nm εντός 30 λεπτών (διόρθωση λ: 540 nm ή 570 nm). Οι µετρήσεις πραγµατοποιήθηκαν εις διπλούν και υπολογίστηκαν οι µέσοι όροι των αποτελεσµάτων. 6.3 Προσδιορισµός των επιπέδων του κυκλοφορούντος CML Τα επίπεδα του CML στο πλάσµα ή τον ορό προσδιορίστηκαν χρησιµοποιώντας ένα ειδικό competitive ELISA kit [CircuLex CML/Nε-(carboxymethyl)lysine ELISA Kit (CycLex Co., Ltd, Nagano, Japan]. Για τη µέτρηση του CML, η µέθοδος ELISA που χρησιµοποιήθηκε ήταν συναγωνιστικού τύπου (competitive ELISA). Η διαφορά έγκειται στο γεγονός ότι στα κελιά (wells) υπάρχει ήδη δεσµευµένη γνωστή ποσότητα αντιγόνου (coating), ίδιου µε το προς ανίχνευση αντιγόνο των δειγµάτων, προκαλώντας, έτσι, τον συναγωνισµό για τις θέσεις δέσµευσης του αντισώµατος (Εικόνα 6.6). 111
112 Εικόνα 6.6: Αρχές Competitive ELISA. ELISA για CML στον ορό ή το πλάσµα: Ανάµειξη 50 µl διαλυµένων δειγµάτων και 50 µl αντι-cml µονοκλωνικού αντισώµατος. Προσθήκη του µείγµατος σε κάθε κελί. Επώαση για 1 ώρα σε θερµοκρασία δωµατίου (20-25 ο C). Πλύσιµο κελιών. Προσθήκη 100 µl πολυκλωνικού αντισώµατος IgG έναντι ποντικού συνδεδεµένου µε HRP. Επώαση για 1 ώρα σε θερµοκρασία δωµατίου (20-25 ο C). 112
113 Προσθήκη 100 µl αντιδραστηρίου υποστρώµατος. Επώαση για 5-10 λεπτά σε θερµοκρασία δωµατίου (20-25 ο C). Προσθήκη 100 µl διαλύµατος Stop. Οι µετρήσεις πραγµατοποιήθηκαν εις διπλούν και υπολογίστηκαν οι µέσοι όροι των αποτελεσµάτων. 6.4 Αποµόνωση ανθρώπινων µονοπύρηνων κυττάρων του περιφερικού αίµατος (PBMCs) Μετά από αιµοληψία συλλέχθηκαν 20 ml φλεβικού αίµατος σε ηπαρινισµένη σύριγγα (ηπαρίνη, 90 IU/10 ml αίµατος) από τους ασθενείς µε Σ 1 και τους υγιείς µη-διαβητικούς µάρτυρες. Το αίµα τοποθετήθηκε σε 10 ml διαλύµατος Ficoll-Paque (Histopaque 1077, Sigma, Aldrich Company Ltd, Dorset, UK) θερµοκρασίας δωµατίου σε αναλογία 2:1 µε ιδιαίτερη προσοχή ώστε να µην αναµειχθούν οι δύο στιβάδες. Το δείγµα, στη συνέχεια, φυγοκεντρήθηκε µε τις εξής ρυθµίσεις: 400 g για 35 λεπτά, 19 ο C, επιτάχυνση 2, φρένο 0 στους 20 ο C (συνθήκες φυγοκέντρησης α). Το αποτέλεσµα της φυγοκέντρησης ήταν ο διαχωρισµός του δείγµατος σε 4 ευδιάκριτες ζώνες, οι οποίες από πάνω προς τα κάτω ήταν: πλάσµα, µονοπύρηνα κύτταρα, φικόλη, ερυθρά αιµοσφαίρια (Εικόνα 6.7) 113
114 Εικόνα 6.7: Αποµόνωση µονοπύρηνων κυττάρων από περιφερικό αίµα. Στιβάδες µετά από την πρώτη φυγοκέντρηση µε φικόλη. Με προσοχή προς αποφυγή ανάµειξης των στιβάδων µε χρήση πλαστικής πιπέτας και µε ήπιες κυκλικές κινήσεις έγινε συλλογή των µονοπύρηνων κυττάρων από τη δεύτερη στιβάδα και µεταφορά τους σε νέο σωλήνα των 50 ml. Τα PBMCs, αφού συλλέχθηκαν από τη διάµεση φάση, πλύθηκαν µε θρεπτικό υλικό RPMI (Roswell Park Memorial Institute) 1640 (GIBCO Invitrogen Corporation, Carlsbad, CA, USA). Προστέθηκε RPMI ως τα 45 ml κι έγινε φυγοκέντρηση µε τις παρακάτω ρυθµίσεις: 1600 στροφές/λεπτό, 4 ο C, 10 min, επιτάχυνση: 9, φρένο: 0 (συνθήκες φυγοκέντρησης β). Εν συνεχεία, αναρροφήθηκε το υπερκείµενο υγρό, προστέθηκαν 5 ml RPMI και µε µια πιπέτα αναδεύτηκε ώστε να γίνει αναδιάλυση του παραχθέντος κυτταρικού ιζήµατος. Το εκχύλισµα µεταφέρθηκε σε νέο σωλήνα των 15 ml και συµπληρώθηκε µε RPMI ως τα 12 ml. Στη συνέχεια, έγινε φυγοκέντρηση µε τις συνθήκες φυγοκέντρησης β. Η διαδικασία της αναρρόφησης, της προσθήκης RPMI, της αναδιάλυσης και της φυγοκέντρησης επαναλήφθηκαν όπως και προηγουµένως. Μετά την ολοκλήρωση της τέταρτης φυγοκέντρησης αναρροφήθηκε όλο το υπερκείµενο και προστέθηκε 1 ml PBS (Πίνακας 6.3) ώστε να γίνει µια τελευταία 114
115 πλύση των κυττάρων. Με µια πιπέτα και PBS αναδιαλύθηκαν τα κύτταρα από τα τοιχώµατα του σωλήνα και µεταφέρθηκαν σε µικροσωλήνα των 1,5 ml. Πραγµατοποιήθηκε φυγοκέντρηση ( rpm) για 2 λεπτά. Αναρροφήθηκε πλήρως όλο το υπερκείµενο και απέµεινε το ίζηµα των αποµονωθέντων PBMCs. Τα κύτταρα αποθηκεύτηκαν σε κατάψυξη -70 ο C. Διάλυμα PBS (500ml) NaCl [Sigma- Aldrich] KCl [Sigma- Aldrich] Na2HPO4 [Sigma- Aldrich] KH2PO4 [Sigma- Aldrich] dh2o [Sigma- Aldrich] 40 gr 1 gr 7,2 gr 1,2 gr Ως τα 500ml Διόρθωση ph = 7,4 Πίνακας 6.3: Υλικά για την παρασκευή του διαλύµατος PBS. 6.5 Ανοσοαποτύπωση κατά Western Σε λυµένα για πρωτεΐνες PBMCs πραγµατοποιήθηκε µελέτη της πρωτεϊνικής έκφρασης του υποδοχέα των τελικών προϊόντων προχωρηµένης γλυκοζυλίωσης (RAGE) και των ισοµορφών του µε τη µέθοδο της ανοσοαποτύπωσης κατά Western. 2XSDS (Sample Buffer) Απιονισµένο H 2 O 3,5ml 0.5Μ Tris-HCl 2,5ml 100% Glycerol 2,0ml 20% SDS 2,0ml Bromophenol blue Πίνακας 6.4: ιάλυµα SDS Sample Buffer. 115
116 Τα πρωτεϊνικά δείγµατα των αποµονωθέντων PBMCs λύθηκαν µε διάλυµα laemnli sample (2xSDS sample buffer). Για κάθε δείγµα χρησιµοποιήθηκαν 50 µl SDS Sample Buffer (Πίνακας 6.4) και 2,5 µl β-µερκαπτοαιθανόλης. Το διάλυµα που χρησιµοποιήθηκε περιείχε ανιοντικό απορρυπαντικό SDS (Sodium Dodecyl Sulphate), το οποίο δεσµεύεται στις πρωτεΐνες και αποτελεί ισχυρό αποδιατακτικό παράγοντα. Η β-µερκαπτοαιθανόλη διασπά τους δισουλφιδικούς δεσµούς (S-S) των πρωτεϊνών. Τα θραύσµατα των κυττάρων στη συνέχεια βράσθηκαν για 5 λεπτά έτσι ώστε να επιτευχθεί πλήρης αποδιάταξη των µορίων (Εικόνα 6.8). Εικόνα 6.8: Προετοιµασία του δείγµατος. Τα δείγµατα µε τις πρωτεΐνες διαχωρίστηκαν µε SDS-PAGE και στη συνέχεια, οι πρωτεΐνες µεταφέρθηκαν στη µεµβράνη νιτροκυτταρίνης. Πιο αναλυτικά, τα δείγµατα µετά τη φυγοκέντρηση τοποθετήθηκαν σε πήκτωµα πολυακρυλαµιδίου και ηλεκτροφορήθηκαν. Η τεχνική αυτή, που, όπως αναφέρθηκε, ονοµάζεται SDS-PAGE, στηρίζεται στο γεγονός ότι τα κύτταρα έχουν ήδη λυθεί µε τη χρήση απορρυπαντικού SDS (Εικόνα 6.9), οπότε οι πρωτεΐνες κατά τη διάρκεια της ηλεκτροφόρησης διαχωρίζονται βάσει του µοριακού τους µεγέθους καθώς όλα τα µόρια έχουν κοινό ανιοντικό φορτίο (Εικόνα 6.10). 116
117 Εικόνα 6.9: Μετά τη λύση των πρωτεϊνών µε SDS όλα τα µόρια έχουν κοινό ανιοντικό φορτίο. Στο συγκεκριµένο είδος ηλεκτροφόρησης χρησιµοποιείται ως µέσο διαχωρισµού το ακρυλαµίδιο, το οποίο δηµιουργεί τρισδιάστατα πολυµερή δίκτυα σε µια ευρεία κλίµακα. Το πήκτωµα (gel) σχηµατίζεται µε πολυµερισµό των µονοµερών ακρυλαµιδίου, που οδηγεί στη δηµιουργία αλυσίδων πολυακρυλαµιδίου (Εικόνα 6.11). Εικόνα 6.10: Το πήκτωµα (gel) σχηµατίζεται µε πολυµερισµό των µονοµερών ακρυλαµιδίου, που οδηγεί στη δηµιουργία αλυσίδων πολυακρυλαµιδίου. 117
118 Εικόνα 6.11: Οι πρωτεΐνες κατά τη διάρκεια της ηλεκτροφόρησης διαχωρίζονται βάσει του µοριακού τους µεγέθους καθώς όλα τα µόρια έχουν κοινό ανιοντικό φορτίο. Στις αλυσίδες αυτές ενσωµατώνονται κατά διαστήµατα µόρια NN-µεθυλενbis-ακρυλαµιδίου, τα οποία λόγω της δοµής τους µπορούν να ενσωµατωθούν σε δύο διαφορετικές αλυσίδες κι έτσι να δηµιουργηθεί πλέγµα. Ο πολυµερισµός του ακρυλαµιδίου είναι ένα παράδειγµα καταλυτικής δράσης των ελευθέρων ριζών. Η κατάλυση γίνεται µέσω µιας βάσης, της NNN N -τετραµεθυλαιθυλενοδιαµίνης (TEMED), µε τη βοήθεια ελευθέρων ριζών που δηµιουργούνται χηµικά µε υπερθειϊκά ιόντα (S 2 O 2 3 -), χάρη στην παρουσία ενός δεύτερου καταλύτη, του υπερθειϊκού άλατος του αµµωνίου [Ammonium Persulphate (APS)]. Το πήκτωµα ακρυλαµιδίου/bis-ακρυλαµιδίου διακρίνεται σε δύο επιµέρους µέρη: στο πρώτο τµήµα ή πήκτωµα πακεταρίσµατος (stacking gel), το οποίο έχει σταθερό ποσοστό ακρυλαµιδίου (4%) και είναι ανεξάρτητο από το µέγεθος των προς ανάλυση πρωτεϊνών και στο δεύτερο τµήµα ή πήκτωµα διαχωρισµού (separating gel), του οποίου το ποσοστό ακρυλαµίδης εξαρτάται από το µοριακό µέγεθος των προς διαχωρισµό πρωτεϊνών. Η σύσταση των πηκτωµάτων πολυακρυλαµιδίου τίθεται στον Πίνακα 6.5. Στον Πίνακα 6.6 παρουσιάζονται οι βέλτιστοι συσχετισµοί µεταξύ της συγκέντρωσης ακρυλαµιδίου των πηκτών διαχωρισµού και των αντίστοιχων µοριακών βαρών (σε kd) των προς διαχωρισµό πρωτεϊνών. Στα πειράµατά της παρούσας εργασίας η επιθυµητή συγκέντρωση πολυακρυλαµιδίου ήταν 10%. 118
119 Πήκτωµα πακεταρίσµατος 4%- δόση για πάχος 1,5mm Απιονισµένο H 2 O 3,075ml 0,5 M Tris-HCl ph 6,8 1,25ml 20% (w/v) SDS 0,025ml Acrylamide/Bis-Acrylamide 0,67ml (30% / 0,8% w/v) 10% (w/v) ammonium persulfate- 0,025ml APS TEMED 0,010ml Πήκτωµα διαχωρισµού-δόση για πάχος 1,5mm 7% 10% 12% 15% Απιονισµένο H 2 O 5,1ml 4,1ml 3,4ml 2,4ml 1,5 M Tris-HCl ph 8,8 2,5ml 2,5ml 2,5 ml 2,5ml 20% (w/v) SDS 0,05ml 0,05ml 0,05 ml 0,05ml Acrylamide/Bis-Acrylamide 2,3ml 3,3ml 4,0 ml 5,0ml (30% / 0,8% w/v) 10% (w/v) ammonium 0,05ml 0,05ml 0,05 ml 0,05ml persulfate-aps TEMED 0,010ml 0,010ml 0,010ml 0,010ml *Οι καταλύτες APS και TEMED λόγω των ιδιοτήτων τους τοποθετούνται τελευταίοι στο πήκτωµα. * Το APS παρασκευαζόταν κάθε φορά που γινόταν η ηλεκτροφόρηση. Πίνακας 6.5: Υλικά για παρασκευή πηκτώµατος πακεταρίσµατος (stacking gel) 4% και πηκτώµατος διαχωρισµού (separating gel) των πρωτεϊνών κατά την ανοσοαποτύπωση κατά Western. Συγκέντρωση Εύρος ΜΒ σε kd πηκτής 7% % %
120 Πίνακας 6.6: Βέλτιστοι συσχετισµοί συγκέντρωσης ακρυλαµιδίου των πηκτών διαχωρισµού και αντίστοιχων µοριακών βαρών (σε kd) των προς διαχωρισµό πρωτεϊνών. Running buffer 10x, 1000ml Tris-Base Glycine SDS dh2o 30gr 144gr 5gr Μέχρι τα 1000ml Trasfer buffer 10x, 1000ml Tris-Base Glycine dh2o 30gr 144gr Μέχρι τα 1000ml TBS 10x, ph 7.5,1000ml Tris-Base NaCl dh2o 60,55gr 87,66gr Μέχρι τα 1000ml TBS Tween 1x, 1000ml TBS 10x Tween 20 dh2o Ponceau 10x Ponceau Trichloroacetic acid Sulfosalicylic acid 100ml 1ml 900ml 2gr 30gr 30gr Πίνακας 6.7: Ρυθµιστικά διαλύµατα για την ανοσοαποτύπωση κατά Western ιάλυµα Blocking 10%, 50ml Άπαχο γάλα 5ml TBS - Tween 45ml *Sodium Azide 20% 50µl Πρώτα Αντισώµατα 10ml RAGE (1:250) 50µl anti-rage σε 10ml blocking 120
121 β-tubulin (1:500) εύτερα Αντισώµατα 10 ml Anti-rabbit (1:1500) Anti-mouse (1:500) 50µl anti-β tubulin σε 10ml blocking 10µl anti-rabbit σε 10ml blocking χωρίς Sodium Azide 5µl anti-mouse σε 10ml blocking χωρίς Sodium Azide * Η προσθήκη Sodium Azide 20% γινόταν µόνο κατά την παρασκευή του πρωτογενούς αντισώµατος. Πίνακας 6.8: ιάλυµα blocking 10% και διαλύµατα πρωτογενών και δευτερογενών αντισωµάτων για την επώαση της µεµβράνης νιτροκυτταρίνης κατά την ανοσοαποτύπωση κατά Western σε PBMCs. Τα δείγµατα φορτώθηκαν µε την επιθυµητή ποσότητα στα κελιά της πηκτής. Για τον προσδιορισµό της κατάλληλης ποσότητας το πρωτεϊνικό περιεχόµενο στα δείγµατα ποσοτικοποιήθηκε µε ηλεκτροφόρηση, βάφηκε µε Comassie Blue και διορθώθηκε µε πυκνοµετρική µέτρηση της πρωτεϊνικής έκφρασης της β- τουµπουλίνης. Τελικά µαζί µε τα δείγµατα φορτώθηκαν και 10 µl ladder (µάρτυρας µε γνωστά µοριακά µεγέθη). Στη συνέχεια, εφαρµόστηκε τάση ρεύµατος 80 V για όση ώρα οι πρωτεΐνες βρίσκονταν στο πήκτωµα πακεταρίσµατος και 120 V αφότου πέρασαν στο πήκτωµα διαχωρισµού. Στην ηλεκτροφόρηση χρησιµοποιήθηκε Running Buffer 1x (Πίνακας 6.7) ως ρυθµιστικό διάλυµα (Εικόνα 6.12). 121
122 Εικόνα 6.12: SDS-PAGE. Μετά την ολοκλήρωση της ηλεκτροφόρησης οι πρωτεΐνες µεταφέρθηκαν και καθηλώθηκαν από το πήκτωµα σε µεµβράνη νιτροκυτταρίνης (Amersham Biosciences plc, Buckinghamshire, UK) µέσω µεταφοράς (transfer), διάρκειας 1 ώρας και 20 λεπτών, υπό σταθερής έντασης ρεύµα 300 ma (Εικόνα 6.13). Το ρυθµιστικό διάλυµα µεταφοράς που χρησιµοποιήθηκε είναι το Transfer Buffer 1x (Πίνακας 6.7). Εικόνα 6.13: Western Blot Transfer. Πριν την επώαση µε το αντίσωµα, η µεµβράνη επωάστηκε µε διάλυµα «µπλοκαρίσµατος» των µη ειδικών θέσεων πρόσδεσης των αντισωµάτων (διάλυµα blocking ) για 1 ώρα, το οποίο περιείχε άπαχο γάλα σε µορφή σκόνης διαλυµένο σε TBS-Tween 1x (Πίνακας 6.8). Οι µεµβράνες έπειτα υβριδοποιήθηκαν µε ειδικά πρωτογενή αντισώµατα. Στη συγκεκριµένη εργασία χρησιµοποιήθηκαν τα εξής πρωτογενή αντισώµατα: 122
123 Anti-RAGE IgG συγκέντρωσης 1:250 (Rabbit polyclonal antibody, Biotechnology, Santa Cruz, CA, USA) Anti-β-Tubulin IgG συγκέντρωσης 1:500 (Mouse monoclonal antibody, Cell Signaling Technology, Inc., Danvers, MA) Η επώαση της µεµβράνης µε τα πρωτογενή αντισώµατα πραγµατοποιήθηκε καθ όλη τη διάρκεια της νύχτας, σε κινούµενη επιφάνεια και σε θερµοκρασία δωµατίου. Τα πρωτογενή αντισώµατα ήταν αραιωµένα σε διάλυµα blocking, παρουσία αζιδίου του νατρίου (Sodium Azide) 20%, το οποίο εµποδίζει την ανάπτυξη µικροοργανισµών κατά τη διάρκεια της νύχτας. Μετά από την ολονύκτια επώαση ακολούθησαν 3 5λεπτες πλύσεις µε TBS- Tween και επώαση για 1 ώρα σε κινούµενη επιφάνεια µε τα δευτερογενή αντισώµατα, τα οποία ήταν συνδεδεµένα µε ένζυµο υπεροξειδάσης. Η επώαση έγινε επίσης σε κινούµενη επιφάνεια σε θερµοκρασία δωµατίου. Για τα ανωτέρω πρωτογενή αντισώµατα χρησιµοποιήθηκαν τα εξής δευτερογενή αντισώµατα: Anti-rabbit 1:1500 (Upstate) για το µόριο RAGE και Anti-mouse 1: 500 (Upstate) για το µόριο β-tubulin Η αραίωση των δευτερογενών αντισωµάτων έγινε µε διάλυµα blocking, απουσία Sodium Azide 20%, καθώς το τελευταίο καταστρέφει το ένζυµο της υπεροξειδάσης. Ακολούθησαν 3 10λεπτες πλύσεις µε TBS-Tween. Εν συνεχεία, έγινε ανίχνευση του εκπεµπόµενου σήµατος σε φωτογραφικό φιλµ µε τη χρήση του παράγοντα ECL (H 2 O 2 και luminol) (GE Healthcare Biosciences AB, Sweden). Η ανίχνευση βασίζεται στο φαινόµενο της ενισχυµένης χηµειοφωταύγειας. Πιο συγκεκριµένα, η αποτύπωση του σήµατος στηρίζεται στο γεγονός ότι το δευτερογενές αντίσωµα φέρει προσδεδεµένο το ένζυµο της υπεροξειδάσης, το οποίο µε την επίδραση διαλύµατος H 2 O 2 σε αλκαλικό περιβάλλον καταλύει την αντίδραση του luminol. Η µέγιστη εκποµπή φωτονίων λαµβάνει χώρα σε µήκος κύµατος 428 nm και παρουσιάζει µέγιστη τιµή στα 5-20 λεπτά µετά την προσθήκη των αντιδραστηρίων. Η ανίχνευση επιτυγχάνεται µε έκθεση σε φωτογραφικό φιλµ, ευαίσθητο στο µπλε φως. Ο χρόνος έκθεσης του φιλµ εξαρτάται από την ένταση και την ποιότητα του σήµατος. Τέλος, έγινε ποσοτικοποίηση των αποτελεσµάτων µε την πυκνοµετρία µε τη χρήση του ηλεκτρονικού προγράµµατος Scion Image (version ; Scion 123
124 Corporation). Η πρωτεϊνική έκφραση του µορίου RAGE συγκρίθηκε µε την πρωτεϊνική έκφραση της β-τουµπουλίνης. Η β-τουµπουλίνη ως δοµικό στοιχείο του κυτταροσκελετού θεωρείται πως έχει αµετάβλητη από τις συνθήκες έκφραση, οπότε λειτουργεί ως εσωτερικός µάρτυρας της πρωτεϊνικής έκφρασης. Συνεπώς, η τελική µέτρηση για κάθε µόριο προέκυψε από τη σχέση : (οπτική πυκνότητα ζώνης RAGE/ οπτική πυκνότητα ζώνης β-τουµπουλίνης δείγµατος) *100%. 6.6 Στατιστική Ανάλυση Τα δεδοµένα δίδονται ως µέσοι όροι±sd (Standard Deviation: Σταθερή Απόκλιση). Οι µέσοι όροι ή τα ποσοστά για τα κλινικά χαρακτηριστικά υπολογίστηκαν για τους ασθενείς µε Σ 1 και τους µάρτυρες. Στα γραφήµατα παριστάνεται το τυπικό σφάλµα της µέσης τιµής (standard error of the mean : SEM). Η στατιστική επεξεργασία των αποτελεσµάτων έγινε µε τη χρήση των προγραµµάτων Excel 2007 και SPPS Αρχικά, τα δεδοµένα του πληθυσµού της µελέτης συγκρίθηκαν µε Student s t- test ή µε το στατιστικό κριτήριο χ 2 για την ύπαρξη αντιστοιχίας ηλικίας, φύλου και σταδίου εφηβείας ανάµεσα στις δύο οµάδες: ασθενείς και µάρτυρες. Στη συνέχεια, ελέγχθηκαν οι διαφορές µεταξύ µαρτύρων και ασθενών συνολικά αλλά και διαχωρισµένων σε διάφορες υπο-οµάδες µε τη χρήση του Student s t-test όταν η κατανοµή ήταν κανονική ή του Mann-Whitney test όταν η κατανοµή δεν ήταν κανονική. Τέλος, τα αποτελέσµατα από τη µέτρηση της έκφρασης των µορίων που µελετήθηκαν α αυτή τη διατριβή (srage, CML, RAGE 55 kd, RAGE 37 kd, RAGE 64 kd και RAGE 100 kd) στο σύνολο των ατόµων αλλά και διαχωρισµένων σε υποοµάδες συσχετίσθηκαν (ανάλυση κατά Pearson και Spearman SPSS 17.0) µε τις ακόλουθες µεταβλητές: ηλικία, διάρκεια διαβήτη, BMI %, ΣΑΠ %, ΑΠ %, HbA1c, ολική χοληστερόλη, τριγλυκερίδια, LDL, HDL, περίµετρος κοιλίας %. Το κατώφλι της στατιστικής σηµαντικότητας ορίστηκε ως p=0,05. Οι υπο-οµάδες ασθενών και µαρτύρων που χρησιµοποιήθηκαν ήταν οι εξής: Προεφηβικά παιδιά Εφηβικά παιδιά Νεαροί ενήλικες 124
125 Tanner I Tanner II Tanner III Tanner IV Tanner V Αγόρια Κορίτσια Ηλικίας κάτω από 13 ετών Ηλικίας πάνω από 13 ετών Ασθενείς µε διάρκεια νόσου κάτω από 5 έτη Ασθενείς µε διάρκεια νόσου πάνω από 5 έτη Ασθενείς ηλικίας κάτω από 13 ετών µε διάρκεια νόσου κάτω από 5 έτη Ασθενείς ηλικίας κάτω από 13 ετών µε διάρκεια νόσου πάνω από 5 έτη Ασθενείς ηλικίας πάνω από 13 ετών µε διάρκεια νόσου κάτω από 5 έτη Ασθενείς ηλικίας πάνω από 13 ετών µε διάρκεια νόσου πάνω από 5 έτη Ασθενείς µε έναρξη συµπτωµάτων διαβήτη κάτω από 4 εβδοµάδες Ασθενείς µε έναρξη συµπτωµάτων διαβήτη 5-16 εβδοµάδες Ασθενείς µε έναρξη συµπτωµάτων διαβήτη πάνω από 16 εβδοµάδες Ασθενείς µε HgbA1c <7% Ασθενείς µε HgbA1c 7-8% Ασθενείς µε HgbA1c 8-9% Ασθενείς µε HgbA1c 9-10% Ασθενείς µε HgbA1c >10% LDL <100 mg/dl LDL>100 mg/dl 125
126 Χοληστερόλη<170 mg/dl Χοληστερόλη>170 mg/dl Τριγλυκερίδια<125 mg/dl Τριγλυκερίδια>125 mg/dl HDL<45 mg/dl HDL>45 mg/dl BMI<75% BMI>75% Περίµετρος κοιλίας<75% Περίµετρος κοιλίας>75% ΣΑΠ<75% ΣΑΠ>75% ΑΠ<75% ΑΠ>75% 126
127 Κεφάλαιο 7 : Αποτελέσµατα 7.1 Βασικά χαρακτηριστικά της οµάδας µελέτης Τα κλινικά και βιοχηµικά χαρακτηριστικά της οµάδας µελέτης παρουσιάζονται στον Πίνακα 7.1. Στα άτοµα µε Σ 1 πραγµατοποιήθηκε έλεγχος για µικρο-αγγειακές επιπλοκές (µικροαλβουµίνη ούρων 24ώρου, βυθοσκόπηση) και δε βρέθηκε κανένας ασθενής µε εγκατεστηµένες βλάβες. Επίσης, η κρεατινίνη ορού σε ασθενείς και µάρτυρες βρέθηκε εντός των φυσιολογικών ορίων. Στον πληθυσµό των διαβητικών και των µαρτύρων τα κλινικά χαρακτηριστικά και το λιπιδαιµικό προφίλ ήταν εντός των φυσιολογικών ορίων Επίσης, δε διαπιστώθηκαν σηµαντικές διαφορές στα σωµατοµετρικά χαρακτηριστικά, στο λιπιδαιµικό προφίλ και το λοιπό εργαστηριακό έλεγχο των διαβητικών ασθενών σε σύγκριση µε τους µάρτυρες, εκτός από τα εξής :η ολική χοληστερόλη, τα επίπεδα HDL, η περίµετρος κοιλίας (%) και ο λόγος περίµετρος µέσης/περίµετρο ισχίων ήταν σηµαντικά υψηλότερα στους ασθενείς µε Σ 1 σε σύγκριση µε τα µη-διαβητικά παιδιά (p<0,05). εν υπήρχε στατιστικά σηµαντική διαφορά ανάµεσα στις δύο οµάδες όσον αφορά στις άλλες κλινικές και βιοχηµικές παραµέτρους, συµπεριλαµβανοµένων του φύλου, της ηλικίας, του σταδίου Tanner, των τριγλυκεριδίων, της LDL, της ΣΑΠ %, της ΑΠ %, του BMI% και της περιµέτρου ισχίων. Η περίµετρος κοιλίας µετράται στο ύψος των 2 εκ. κεντρικότερα του οµφαλού. Πρέπει να σηµειωθεί ότι η ΣΑΠ, η ΑΠ και η περίµετρος κοιλίας προσαρµόστηκαν στις αντίστοιχες καµπύλες ανάλογα µε την ηλικία και το φύλο. Πρέπει να σηµειωθεί πως αυτές οι παρατηρήσεις συνδέονται ισχυρά µε τον συνεχή και αυστηρό έλεγχο των ηµερήσιων διακυµάνσεων της γλυκόζης πλάσµατος και των αντίστοιχων τροποποιήσεων των δόσεων ινσουλίνης στους διαβητικούς ασθενείς. Επίσης, δίδονται εκτενείς οδηγίες διατροφής και άσκησης, ενώ είναι καθιερωµένος ο τακτικός φυσικός κι εργαστηριακός τους έλεγχος. 127
128 Μάρτυρες Σ 1 p Αριθµός Φύλο * 23Α/ 20K 42Α/32K NS Ηλικία (έτη) 13± 6 13± 5 NS Tanner I (%) * 11 (29.7 %) 17 (23.3 %) NS Tanner II (%) * 3 (8.1 %) 6 (8.2 %) NS Tanner III (%) * 6 (16.2 %) 8 (11%) NS Tanner IV (%) * 6 (16.2 %) 25 (34.2 %) NS Tanner V (%) * 11 (29.7 %) 17 (23.3 %) NS BMI % 50 ±23 59 ±24 NS ΣΑΠ % 51±16 47±20 NS ΑΠ % 61±16 53±24 NS ΠΚ % 69±24 84± Αναλογία ΠΚ/ΠΙ 0.78± ± Χοληστερόλη 154 ± ± (mg/dl) Τριγλυκερίδια 78 ±36 82 ±80 NS (mg/dl) LDL (mg/dl) 88± 29 96± 25 NS HDL (mg/dl) 51 ±11 57 ± ιάρκεια διαβήτη 5,6±3,8 Ν/Α (έτη) HgA1C (%) 8±1,8 Ν/Α Εβδοµάδες προ έναρξης συµπτωµάτων διαβήτη 6±8 Ν/Α Πίνακας 7.1: Χαρακτηριστικά πληθυσµού µελέτης. Κλινικές και βιοχηµικές παράµετροι στα παιδιά, τους εφήβους και τους νεαρούς ενήλικες µε Σ 1 και τους αντίστοιχους µάρτυρες. Τα δεδοµένα παρουσιάζονται ως µέσος όρος ± σταθερή απόκλιση ή ποσοστό, εκτός κι αν σηµειώνεται διαφορετικά. ιενεργήθηκε t τεστ εκτός από τις περιπτώσεις που σηµειώνεται διαφορετικά. 128
129 *: χ 2 τεστ; NS: not significant (µη στατιστικά σηµαντικό); Body Mass Index percentile (BMI % : είκτης Μάζας Σώµατος); ΣΑΠ : Συστολική Αρτηριακή Πίεση; ΑΠ: ιαστολική Αρτηριακή Πίεση; ΠΚ: Περίµετρος Κοιλίας; ΠΙ: Περίµετρος Ισχίων 7.2 Κυκλοφορούντα επίπεδα srage Προκειµένου να διερευνήσουµε αν το srage έχει έναν προστατευτικό ρόλο στους ασθενείς µε Σ 1, το συνολικό srage στον ορό ή το πλάσµα µετρήθηκε σε διαβητικά και µη-διαβητικά παιδιά, εφήβους και νεαρούς ενήλικες και συσχετίστηκε µε τα κλινικά και βιοχηµικά χαρακτηριστικά τους. Τα κυκλοφορούντα επίπεδα srage βρέθηκαν στατιστικά σηµαντικά αυξηµένα στους ασθενείς µε Σ 1 σε σύγκριση µε τους µη-διαβητικούς µάρτυρες (p=0,047) (Εικόνα 7.1). Η µελέτη των επιπέδων srage σε σχέση µε την εφηβεία έδειξε µια τάση αύξησης στους ασθενείς σε κάθε υπο-οµάδα (προεφηβικά παιδιά, εφηβικά παιδιά και νεαρούς ενήλικες) σε σύγκριση µε τους µάρτυρες της αντίστοιχης υποοµάδας, καθώς και µια σηµαντική µείωση των επιπέδων srage των νεαρών ενήλικων ασθενών σε σύγκριση µε τους αντίστοιχους προεφηβικούς (p=0,044) αλλά και τους εφηβικούς ασθενείς µε Σ 1 (p=0,001) (Εικόνα 7.2). Μελετώντας το φύλο, τα επίπεδα srage βρέθηκαν στατιστικά σηµαντικά αυξηµένα στα αγόρια ασθενείς σε σχέση µε τους αντίστοιχους µάρτυρες (p=0,025) και τα κορίτσια ασθενείς παρουσίασαν µια τάση αύξησης σε σχέση µε τους αντίστοιχους µάρτυρες (Εικόνα 7.3). Όταν οι ασθενείς και οι µάρτυρες µελετήθηκαν µε βάση την ηλικία, τα επίπεδα srage ήταν σηµαντικά αυξηµένα σε διαβητικούς ασθενείς κάτω των 13 ετών σε σύγκριση µε ασθενείς ηλικίας πάνω από 13 ετών (p=0,021) (Εικόνα 7.4), γεγονός που επιβεβαιώθηκε και από την στατιστικά σηµαντική αρνητική συσχέτιση των επιπέδων srage µε την ηλικία στους µάρτυρες πάνω από 13 ετών (r=-0,526, p=0,021) (Εικόνα 7.5), στους νεαρούς ενήλικες µάρτυρες (r=-0,778, p=0,039) (Εικόνα 7.6) καθώς και στους ασθενείς µε τριγλυκερίδια >125 mg/dl (r=-0,626, p=0,053) (Εικόνα 7.7). Επίσης, τα επίπεδα srage ήταν σηµαντικά αυξηµένα στους ασθενείς ηλικίας κάτω των 13 ετών σε σύγκριση µε τους µάρτυρες αντίστοιχης ηλικίας (p=0,006) (Εικόνα 7.4). Όσον αφορά στην οµάδα των διαβητικών ασθενών µε διάρκεια διαβήτη κάτω από 5 έτη, τα κυκλοφορούντα επίπεδα srage βρέθηκαν σηµαντικά αυξηµένα σε 129
130 σύγκριση µε την οµάδα των ασθενών µε διάρκεια πάνω από 5 έτη (p=0,001) αλλά και σε σύγκριση µε την οµάδα των µαρτύρων (p=0,003) (Εικόνα 7.8), δεδοµένα που βρίσκονται σε συµφωνία και µε την στατιστικά σηµαντική αρνητική συσχέτιση των επιπέδων srage µε τη διάρκεια διαβήτη στο σύνολο των ασθενών (r=-0,265, p=0,037) (Εικόνα 7.9), καθώς και την ακόµα πιο ισχυρή αρνητική συσχέτιση ανάµεσα στα επίπεδα srage και τη διάρκεια διαβήτη στους ασθενείς µε HbA1c 8-9% (r=-0,546, p=0,035) (Εικόνα 7.10) και στους ασθενείς µε έναρξη συµπτωµάτων διαβήτη που διήρκησαν λιγότερο από 4 εβδοµάδες (r=-0,539, p=0,002) (Εικόνα 7.11). Τέλος, η µελέτη των κυκλοφορούντων επιπέδων srage µε βάση την ηλικία και τη διάρκεια διαβήτη ταυτόχρονα έδειξε µια σηµαντική αύξηση των επιπέδων στους ασθενείς µε διάρκεια διαβήτη κάτω από 5 έτη ηλικίας κάτω από 13 ετών (p=0,035) αλλά και ηλικίας πάνω από 13 ετών (p=0,045) σε σύγκριση µε τους ασθενείς αντίστοιχης ηλικίας µε µεγαλύτερη διάρκεια διαβήτη. Πρέπει επίσης να σηµειωθεί ότι βρέθηκαν σηµαντικά αυξηµένα επίπεδα srage στους ασθενείς µε διάρκεια διαβήτη κάτω από 5 έτη ηλικίας κάτω από 13 ετών σε σύγκριση µε τους µάρτυρες αντίστοιχης ηλικίας (p=0,005) (Εικόνα 7.12). srage 1600 * srage (pg/ml) ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ 0 ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.1 : Κυκλοφορούντα επίπεδα srage ασθενών µε Σ 1 και µαρτύρων. Παρατηρούνται στατιστικά σηµαντικά αυξηµένα επίπεδα srage στους ασθενείς σε σύγκριση µε τους µάρτυρες (p=0,047). 130
131 * srage ** srage (pg/ml) ΠΡΟΕΦΗΒΙΚΑ ΕΦΗΒΙΚΑ ΝΕΑΡΟΙ ΕΝΗΛΙΚΕΣ ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.2 : Κυκλοφορούντα επίπεδα srage ασθενών µε Σ 1 και µαρτύρων, λαµβάνοντας υπόψη το αν βρίσκονται ή όχι στην εφηβεία. Παρατηρείται µια τάση αύξησης των επιπέδων srage στους ασθενείς µε Σ 1 σε κάθε υπο-οµάδα σε σύγκριση µε τους µάρτυρες της αντίστοιχης υπο-οµάδας, καθώς και µια στατιστικά σηµαντική µείωση των επιπέδων srage των νεαρών ενήλικων ασθενών σε σύγκριση µε τους αντίστοιχους προεφηβικούς (p=0,044) αλλά και εφηβικούς ασθενείς µε Σ 1 (p=0,001). srage srage (pg/ml) ΚΟΡΙΤΣΙΑ * ΑΓΟΡΙΑ ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.3 : Κυκλοφορούντα επίπεδα srage µαρτύρων και ασθενών µε Σ 1 ανάλογα µε το φύλο. Παρατηρείται στατιστικά σηµαντική αύξηση των επιπέδων srage στα αγόρια ασθενείς σε σχέση µε τους αντίστοιχους µάρτυρες (p=0,025) και µια τάση αύξησης στα κορίτσια ασθενείς σε σχέση µε τους αντίστοιχους µάρτυρες. 131
132 srage srage (pg/ml) * ΗΛΙΚΙΑ<13 ΕΤΩΝ ** ΗΛΙΚΙΑ>13 ΕΤΩΝ ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.4: Κυκλοφορούντα επίπεδα srage ασθενών µε Σ 1 και µαρτύρων ανάλογα µε την ηλικία. Παρατηρούνται αυξηµένα επίπεδα srage στους ασθενείς ηλικίας <13 ετών σε σύγκριση µε τους µάρτυρες αντίστοιχης ηλικίας (p=0,006), καθώς και αυξηµένα επίπεδα srage ασθενών µε Σ 1 ηλικίας <13 ετών σε σύγκριση µε ασθενείς ηλικίας >13 ετών (p=0,021). Εικόνα 7.5 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων srage και της ηλικίας σε µάρτυρες ηλικίας πάνω από 13 ετών. Παρατηρείται στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα µαρτύρων. 132
133 Εικόνα 7.6 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων srage και της ηλικίας σε νεαρούς ενήλικες µάρτυρες. Παρατηρείται στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα µαρτύρων. 133
134 Εικόνα 7.7 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων srage και της ηλικίας σε ασθενείς µε τριγλυκερίδια >125 mg/dl. Παρατηρείται στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. srage srage (pg/ml) ΜΑΡΤΥΡΕΣ * ** ΙΑΡΚΕΙΑ<5 ΕΤΗ ΙΑΡΚΕΙΑ>5 ΕΤΗ Εικόνα 7.8 : Κυκλοφορούντα επίπεδα srage ασθενών µε Σ 1 και µαρτύρων ανάλογα µε τη διάρκεια διαβήτη. Παρατηρούνται αυξηµένα επίπεδα srage στους ασθενείς µε διάρκεια Σ 1 <5 έτη σε σύγκριση µε τους ασθενείς µε διάρκεια Σ 1 >5 έτη (p=0,001), αλλά και σε σύγκριση µε τους µάρτυρες (p=0,003). 134
135 Εικόνα 7.9 : Συσχέτιση κατά Pearson µεταξύ των επιπέδων srage και της διάρκειας διαβήτη στο σύνολο των ασθενών. Παρατηρείται στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των δύο παραµέτρων στην οµάδα των ασθενών. 135
136 Εικόνα 7.10 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων srage και της διάρκειας διαβήτη στην οµάδα των ασθενών µε HgbA1c 8-9%. Παρατηρείται στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα των ασθενών. Εικόνα 7.11 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων srage και της διάρκειας διαβήτη στην οµάδα των ασθενών µε συµπτώµατα έναρξης συµπτωµάτων διαβήτη που διήρκησαν λιγότερο από 4 εβδοµάδες. Παρατηρείται στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα των ασθενών 136
137 * ** *** srage srage (pg/ml) ΗΛΙΚΙΑ<13 ΕΤΗ ΗΛΙΚΙΑ>13 ΕΤΗ ΜΑΡΤΥΡΕΣ ΙΑΡΚΕΙΑ<5 ΕΤΗ ΙΑΡΚΕΙΑ>5 ΕΤΗ Εικόνα 7.12 : Κυκλοφορούντα επίπεδα srage ασθενών µε Σ 1 ανάλογα µε την ηλικία και τη διάρκεια διαβήτη ταυτόχρονα. Παρατηρούνται αυξηµένα επίπεδα srage στους ασθενείς µε διάρκεια διαβήτη κάτω από 5 έτη ηλικίας κάτω από 13 ετών (p=0,035) αλλά και ηλικίας πάνω από 13 ετών (p=0,045) σε σύγκριση µε τους ασθενείς αντίστοιχης ηλικίας µε µεγαλύτερη διάρκεια διαβήτη. Επίσης, παρατηρούνται αυξηµένα επίπεδα srage στους ασθενείς µε διάρκεια διαβήτη κάτω από 5 έτη ηλικίας κάτω από 13 ετών σε σύγκριση µε τους µάρτυρες αντίστοιχης ηλικίας (p=0,005). Μετά από τη µελέτη των επιπέδων srage βάσει εβδοµάδων έναρξης συµπτωµάτων διαβήτη µετά από τα πρώτα συµπτώµατα, φάνηκε σηµαντική αύξηση των επιπέδων srage ασθενών µε Σ 1 κι έναρξη µικρότερη από 4 εβδοµάδες σε σύγκριση µε τους µάρτυρες (p=0,037) και σηµαντική µείωση των επιπέδων srage ασθενών µε Σ 1 κι έναρξη µεγαλύτερη από 16 εβδοµάδες σε σύγκριση µε ασθενείς που είχαν έναρξη συµπτωµάτων διαβήτη διάρκειας 5-16 εβδοµάδες (p=0,052). Επίσης, παρατηρείται ισχυρή τάση µείωσης των επιπέδων srage ασθενών µε Σ 1 κι έναρξη µεγαλύτερη από 16 εβδοµάδες σε σύγκριση µε ασθενείς που είχαν έναρξη συµπτωµάτων διαβήτη µικρότερη από 4 εβδοµάδες (p=0,069) (Εικόνα 7.13). Μάλιστα βρέθηκε στατιστικά σηµαντική αρνητική συσχέτιση ανάµεσα στα επίπεδα srage και τις εβδοµάδες έναρξης συµπτωµάτων διαβήτη στις εξής οµάδες ασθενών : ηλικίας πάνω από 13 έτη και µε διάρκεια διαβήτη κάτω από 5 έτη (r=-0,714, p=0,031) (Εικόνα 7.14) και ασθενείς µε περίµετρο κοιλίας <75% (r=-0,602, p=0,039) (Εικόνα 7.15). 137
138 srage ** srage (pg/ml) * ΜΑΡΤΥΡΕΣ ΕΝΑΡΞΗ<4 ΕΒ ΕΝΑΡΞΗ=5-16 ΕΒ *** ΕΝΑΡΞΗ>16 ΕΒ Εικόνα 7.13 : Κυκλοφορούντα επίπεδα srage µαρτύρων και ασθενών µε Σ 1, διαχωρισµένων βάσει εβδοµάδων έναρξης συµπτωµάτων διαβήτη µετά από τα πρώτα συµπτώµατα. Παρατηρείται σηµαντική αύξηση των επιπέδων srage ασθενών µε Σ 1 κι έναρξη µικρότερη από 4 εβδοµάδες σε σύγκριση µε τους µάρτυρες (p=0,037) και σηµαντική µείωση των επιπέδων srage ασθενών µε Σ 1 κι έναρξη µεγαλύτερη από 16 εβδοµάδες σε σύγκριση µε ασθενείς που είχαν έναρξη συµπτωµάτων διαβήτη διάρκειας 5-16 εβδοµάδες (p=0,052). Επίσης, παρατηρείται ισχυρή τάση µείωσης των επιπέδων srage ασθενών µε Σ 1 κι έναρξη µεγαλύτερη από 16 εβδοµάδες σε σύγκριση µε ασθενείς που είχαν έναρξη συµπτωµάτων διαβήτη µικρότερη από 4 εβδοµάδες (p=0,069). 138
139 Εικόνα 7.14 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων srage και των εβδοµάδων έναρξης συµπτωµάτων διαβήτη στην οµάδα των ασθενών ηλικίας πάνω από 13 έτη και µε διάρκεια διαβήτη κάτω από 5 έτη. Παρατηρείται στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα των ασθενών. Εικόνα 7.15 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων srage και των εβδοµάδων έναρξης συµπτωµάτων διαβήτη στην οµάδα των ασθενών µε περίµετρο κοιλίας <75%. Παρατηρείται στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα των ασθενών. H µελέτη των επιπέδων srage σε σχέση µε τα επίπεδα HgbA 1 c των ασθενών µε Σ 1 έδειξε µια τάση αύξησης του srage µε την παράλληλη αύξηση της HgbA 1 c και ιδιαίτερα σε άτοµα µε HgbA 1 c >9%, χωρίς να υπάρχει όµως στατιστικά σηµαντική µεταβολή. Πρέπει να σηµειωθεί ότι οι ασθενείς µε HgbA 1 c 9-10% παρουσιάζουν αυξηµένα επίπεδα srage σε σύγκριση µε τις υπόλοιπες υπο-οµάδες ασθενών (Εικόνα 7.16). Ενδιαφέρουσες διαφορές σηµειώθηκαν κατά τη µελέτη των κυκλοφορούντων επιπέδων srage σε σχέση µε τα επίπεδα LDL. Πιο συγκεκριµένα, διαπιστώθηκε µια τάση αύξησης των επιπέδων srage σε ασθενείς µε LDL <
140 mg/dl αλλά και LDL>100 mg/dl σε σχέση µε τους µάρτυρες αλλά ισχυρή τάση αύξησης srage ασθενών µε LDL>100 mg/dl σε σύγκριση µε ασθενείς µε LDL <100 mg/dl (p=0,064) (Εικόνα 7.17), γεγονός που επιβεβαιώνεται από την στατιστικά σηµαντική θετική συσχέτιση που βρέθηκε µεταξύ των επιπέδων srage και των επιπέδων LDL στο σύνολο των ατόµων (r=0,224, p=0,039) (Εικόνα 7.18) αλλά ακόµη ισχυρότερη θετική συσχέτιση στις εξής οµάδες : µάρτυρες µε επίπεδα χοληστερόλης<170 mg/dl (r=0,772, p=0,001) (Εικόνα 7.19), µάρτυρες µε επίπεδα LDL<100 mg/dl (r=0,711, p=0,01) (Εικόνα 7.20), ασθενείς µε διάρκεια διαβήτη πάνω από 5 έτη (r=0,423, p=0,04) (Εικόνα 7.21), ασθενείς ηλικίας κάτω από 13 έτη και µε διάρκεια διαβήτη πάνω από 5 έτη (r=0,759, p=0,011) (Εικόνα 7.22) καθώς και ασθενείς µε HbA1c 9-10% (Εικόνα 7.23). Όσον αφορά στις καµπύλες BMI, τα επίπεδα srage βρέθηκαν στατιστικά σηµαντικά αυξηµένα σε ασθενείς µε Σ 1 και BMI<75% σε σύγκριση µε τους αντίστοιχους µάρτυρες (p=0,033). Επίσης, βρέθηκε µια τάση αύξησης των επιπέδων srage σε ασθενείς µε Σ 1 και BMI>75% σε σύγκριση µε τους αντίστοιχους µάρτυρες. εν παρατηρήθηκαν σηµαντικές µεταβολές ανάµεσα σε µάρτυρες διαχωρισµένων βάσει καµπυλών BMI, αλλά διαπιστώθηκε µια τάση µείωσης των επιπέδων srage στους ασθενείς µε Σ 1 και BMI>75% σε σύγκριση µε τους ασθενείς µε BMI<75% (Εικόνα 7.24). srage srage (pg/ml) ΜΑΡΤΥΡΕΣ HGBA1C<7% HGBA1C=7-8% HGBA1C=8-9% HGBA1C=9-10% HGBA1C>10% 140
141 Εικόνα 7.16 : Κυκλοφορούντα επίπεδα srage µαρτύρων και ασθενών µε Σ 1 σε διάφορες τάξεις επιπέδων HgbA1c. Παρατηρείται µια τάση αύξησης του srage µε την παράλληλη αύξηση της HgbA1c και ιδιαίτερα σε άτοµα µε HbA1c>9%, χωρίς να υπάρχει όµως στατιστικά σηµαντική µεταβολή. srage srage (pg/ml) LDL<100 mg/dl * LDL>100 mg/dl ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.17 : Κυκλοφορούντα επίπεδα srage ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων βάσει επιπέδων LDL. Παρατηρείται µια τάση αύξησης των επιπέδων srage σε ασθενείς µε LDL <100 mg/dl αλλά και LDL>100 mg/dl σε σχέση µε τους µάρτυρες, τάση αύξησης στους µάρτυρες µε LDL>100mg/dl σε σύγκριση µε µάρτυρες µε LDL <100 mg/dl καθώς και ισχυρή τάση αύξησης srage ασθενών µε LDL>100mg/dl σε σύγκριση µε ασθενείς µε LDL <100 mg/dl (p=0,064). 141
142 Εικόνα 7.18 : Συσχέτιση κατά Pearson µεταξύ των επιπέδων srage και των επιπέδων LDL στο σύνολο του πληθυσµού της µελέτης. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων. Εικόνα 7.19 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων srage και των επιπέδων LDL στην οµάδα των µαρτύρων µε επίπεδα χοληστερόλης <170 mg/dl. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα µαρτύρων. 142
143 Εικόνα 7.20 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων srage και των επιπέδων LDL στην οµάδα των µαρτύρων µε επίπεδα LDL<100 mg/dl. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα µαρτύρων. Εικόνα 7.21 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων srage και των επιπέδων LDL στην οµάδα των ασθενών µε διάρκεια διαβήτη πάνω από 5 έτη. 143
144 Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. Εικόνα 7.22 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων srage και των επιπέδων LDL στην οµάδα των ασθενών ηλικίας κάτω από 13 έτη και µε διάρκεια διαβήτη πάνω από 5 έτη. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. Εικόνα 7.23 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων srage και των επιπέδων LDL στην οµάδα των ασθενών µε HbA1c 9-10%. Παρατηρείται στατιστικά 144
145 σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. srage srage (pg/ml) * BMI<75% BMI>75% ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.24 : Κυκλοφορούντα επίπεδα srage ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων βάσει καµπυλών BMI. Παρατηρείται στατιστικά σηµαντική αύξηση των επιπέδων srage σε ασθενείς µε Σ 1 και BMI<75% σε σύγκριση µε τους αντίστοιχους µάρτυρες (p=0,033), καθώς και µια τάση αύξησης των επιπέδων srage σε ασθενείς µε Σ 1 και BMI>75% σε σύγκριση µε τους αντίστοιχους µάρτυρες. εν παρατηρούνται σηµαντικές µεταβολές ανάµεσα σε µάρτυρες διαχωρισµένων βάσει καµπυλών BMI, αλλά παρατηρείται µια τάση µείωσης των επιπέδων srage στους ασθενείς µε Σ 1 και BMI>75% σε σύγκριση µε τους ασθενείς µε BMI<75%. Τέλος, η µελέτη των επιπέδων srage βάσει καµπυλών ΑΠ έδειξε σηµαντική µείωση των επιπέδων srage στους ασθενείς µε Σ 1 και ΑΠ <75% σε σύγκριση µε τους αντίστοιχους µάρτυρες (p=0,042) και µια τάση µείωσης των επιπέδων srage στους µάρτυρες µε ΑΠ>75% σε σύγκριση µε τους µάρτυρες µε ΑΠ <75% (Εικόνα 7.25). 145
146 srage srage (pg/ml) * ΑΠ<75% ΑΠ>75% ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.25 : Κυκλοφορούντα επίπεδα srage ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων βάσει καµπυλών ΑΠ. Παρατηρείται σηµαντική µείωση των επιπέδων srage στους ασθενείς µε Σ 1 και ΑΠ <75% σε σύγκριση µε τους αντίστοιχους µάρτυρες (p=0,042) και µια τάση µείωσης των επιπέδων srage στους µάρτυρες µε ΑΠ>75% σε σύγκριση µε τους µάρτυρες µε ΑΠ <75%. 146
147 7.3 Κυκλοφορούντα επίπεδα CML Προκειµένου να διερευνηθεί αν αυξηµένα επίπεδα srage σε παιδιά, εφήβους και νεαρούς ενήλικες µε Σ 1 θα µπορούσαν πιθανώς να εξαλείψουν τα κυκλοφορούντα επίπεδα CML, αυτός ο κύριος εκπρόσωπος των AGEs µετρήθηκε στον ορό ή το πλάσµα σε διαβητικά και µη-διαβητικά παιδιά, εφήβους και νεαρούς ενήλικες και συσχετίστηκε µε τα κλινικά και βιοχηµικά χαρακτηριστικά τους. Τα κυκλοφορούντα επίπεδα CML δε βρέθηκαν στατιστικά σηµαντικά διαφορετικά ανάµεσα στη διαβητική και µη-διαβητική οµάδα (p>0,05) (Εικόνα 7.26). Όσον αφορά στη µελέτη των επιπέδων του CML των ασθενών και των µαρτύρων κατά τη µετάβαση από την προ-εφηβεία στη νεαρά ενήλικη ζωή, βρέθηκε µια τάση µείωσης των επιπέδων CML στους ασθενείς µε Σ 1 στις οµάδες : προεφηβικά παιδιά και νεαροί ενήλικες σε σύγκριση µε τους µάρτυρες της αντίστοιχης υπο-οµάδας, καθώς και µια τάση µείωσης των επιπέδων CML των εφήβων µαρτύρων σε σύγκριση µε τους προεφηβικούς αλλά και τους νεαρούς ενήλικες µάρτυρες, χωρίς όµως να εντοπίζονται στατιστικά σηµαντικές διαφορές µεταξύ των υπο-οµάδων (Εικόνα 7.27). Μελετώντας τα επίπεδα CML ανάµεσα στους µάρτυρες και τους ασθενείς διαχωρισµένους σε υπο-οµάδες ανάλογα µε διάφορες τάξεις επιπέδων HgbA1c, δεν βρέθηκαν επίσης στατιστικά σηµαντικές διαφορές (Εικόνα 7.28). CML (ng/ml) 4 3,8 3,6 3,4 3,2 3 ΜΑΡΤΥΡΕΣ CML ΑΣΘΕΝΕΙΣ Εικόνα 7.26 : Κυκλοφορούντα επίπεδα CML σε µάρτυρες και ασθενείς µε Σ 1. εν παρατηρείται στατιστικά σηµαντική διαφορά µεταξύ των µαρτύρων και των ασθενών µε Σ 1 όσον αφορά στα επίπεδα CML. 147
148 CML CML (ng/ml) ΠΡΟΕΦΗΒΙΚΑ ΕΦΗΒΙΚΑ ΝΕΑΡΟΙ ΕΝΗΛΙΚΕΣ ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.27 : Κυκλοφορούντα επίπεδα CML σε µάρτυρες και ασθενείς µε Σ 1, λαµβάνοντας υπόψη τα στάδια της εφηβείας. Τα επίπεδα CML φαίνεται να τείνουν προς µείωση στους ασθενείς µε Σ 1 στις υπο-οµάδες : προεφηβικά παιδιά και νεαρούς ενήλικες σε σύγκριση µε τους αντίστοιχους µάρτυρες, καθώς και στους εφήβους µάρτυρες σε σύγκριση µε τους προεφηβικούς αλλά και τους νεαρούς ενήλικες µάρτυρες. CML CML (ng/ml) ΜΑΡΤΥΡΕΣ HGBA1C<7% HGBA1C=7-8% HGBA1C=8-9% HGBA1C=9-10% HGBA1C>10% Εικόνα 7.28 : Κυκλοφορούντα επίπεδα CML σε µάρτυρες και ασθενείς µε Σ 1 σε διάφορες τάξεις επιπέδων HgbA1c. εν εντοπίζονται στατιστικά σηµαντικές διαφορές ανάµεσα στις διάφορες υπο-οµάδες. 148
149 Όσον αφορά στη µελέτη των επιπέδων CML των ασθενών µε Σ 1 και των µαρτύρων ανάλογα µε το λιπιδαιµικό προφίλ, βρέθηκε στατιστικά σηµαντική µείωση των επιπέδων CML στους ασθενείς µε Σ 1 και LDL>100 mg/dl σε σύγκριση µε τους ασθενείς µε Σ 1 και LDL<100 mg/dl (p=0,051), καθώς και µια τάση µείωσης των επιπέδων CML στους ασθενείς µε Σ 1 και LDL>100 mg/dl σε σύγκριση µε τους αντίστοιχους µάρτυρες. Επίσης, φαίνεται µια τάση αύξησης των επιπέδων CML στους µάρτυρες µε Σ 1 και LDL>100 mg/dl σε σύγκριση µε τους µάρτυρες µε Σ 1 και LDL<100 mg/dl (Εικόνα 7.29). Τα δεδοµένα αυτά µπορούν να επιβεβαιωθούν από τη στατιστικά σηµαντική αρνητική συσχέτιση ανάµεσα στα επίπεδα CML και τα επίπεδα LDL στις εξής οµάδες ασθενών : ασθενείς µε HgA1C 8-9% (r=-0,650, p=0,009) (Εικόνα 7.30), ασθενείς µε περίµετρο κοιλίας<75% (r=-0,527 p=0,02) (Εικόνα 7.31), ασθενείς ηλικίας κάτω από 13 έτη και µε διάρκεια διαβήτη κάτω από 5 έτη (r=-0,470 p=0,049) (Εικόνα 7.32), ασθενείς ηλικίας πάνω από 13 έτη και µε διάρκεια διαβήτη πάνω από 5 έτη (r=-0,590 p=0,026) (Εικόνα 7.33), προεφηβικούς ασθενείς (r=-0,546 p=0,035) (Εικόνα 7.34) και την στατιστικά σηµαντική θετική συσχέτιση µεταξύ αυτών των παραµέτρων στις εξής οµάδες µαρτύρων : µάρτυρες µε περίµετρο κοιλίας <75% (r=0,833 p=0,01) (Εικόνα 7.35) και µάρτυρες µε ΣΑΠ<75% (r=0,883 p=0,002) (Εικόνα 7.36). Από τη µελέτη των επιπέδων CML και των καµπυλών περιµέτρου κοιλίας βρέθηκε στατιστικά σηµαντική µείωση των επιπέδων CML στους µάρτυρες µε περίµετρο κοιλίας >75% σε σύγκριση µε τους µάρτυρες µε περίµετρο κοιλίας <75% (p=0,019), τάση µείωσης των επιπέδων CML στους ασθενείς µε περίµετρο κοιλίας <75% καθώς και τάση αύξησης στους ασθενείς µε περίµετρο κοιλίας >75 % σε σύγκριση µε τους αντίστοιχους µάρτυρες (Εικόνα 7.37). CML CML (pg/ml) LDL<100 mg/dl * LDL>100 mg/dl ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ 149
150 Εικόνα 7.29 :Κυκλοφορούντα επίπεδα CML σε µάρτυρες και ασθενείς µε Σ 1, διαχωρισµένους βάσει των επιπέδων LDL. Τα επίπεδα CML παρουσιάζουν στατιστικά σηµαντική µείωση στους ασθενείς µε Σ 1 και LDL>100 mg/dl σε σύγκριση µε τους ασθενείς µε Σ 1 και LDL<100 mg/dl (p=0,051), καθώς και µια τάση µείωσης στους ασθενείς µε Σ 1 και LDL>100 mg/dl σε σύγκριση µε τους αντίστοιχους µάρτυρες. Επίσης, παρατηρείται µια τάση αύξησης των επιπέδων CML στους µάρτυρες µε Σ 1 και LDL>100 mg/dl σε σύγκριση µε τους µάρτυρες µε Σ 1 και LDL<100 mg/dl Εικόνα 7.30 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων CML και των επιπέδων LDL στην οµάδα των ασθενών µε HbA1c 8-9 %. Παρατηρείται στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 150
151 Εικόνα 7.31 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων CML και των επιπέδων LDL στην οµάδα των ασθενών µε περίµετρο κοιλίας <75%. Παρατηρείται στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. Εικόνα 7.32 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων CML και των επιπέδων LDL στην οµάδα των ασθενών ηλικίας κάτω από 13 έτη και µε διάρκεια διαβήτη κάτω από 5 έτη. Παρατηρείται στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 151
152 Εικόνα 7.33 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων CML και των επιπέδων LDL στην οµάδα των ασθενών ηλικίας πάνω από 13 έτη και µε διάρκεια διαβήτη πάνω από 5 έτη. Παρατηρείται στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. Εικόνα 7.34 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων CML και των επιπέδων LDL στην οµάδα των προεφηβικών ασθενών. Παρατηρείται στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 152
153 Εικόνα 7.35 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων CML και των επιπέδων LDL στην οµάδα των µαρτύρων µε περίµετρο κοιλίας <75%. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα µαρτύρων. Εικόνα 7.36 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων CML και των επιπέδων LDL στην οµάδα των µαρτύρων µε ΣΑΠ<75%. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα µαρτύρων. 153
154 CML σχετικά επίπεδα έκφρασης % ΠΚ<75% * ΠΚ>75% ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.37 : Κυκλοφορούντα επίπεδα CML σε µάρτυρες και ασθενείς µε Σ 1, λαµβάνοντας υπόψη τις καµπύλες περιµέτρου κοιλίας. Φαίνεται µια στατιστικά σηµαντική µείωση των επιπέδων CML στους µάρτυρες µε περίµετρο κοιλίας >75% σε σύγκριση µε τους µάρτυρες µε περίµετρο κοιλίας <75% (p=0,019), τάση µείωσης των επιπέδων CML στους ασθενείς µε περίµετρο κοιλίας <75% καθώς και τάση αύξησης στους ασθενείς µε περίµετρο κοιλίας >75% σε σύγκριση µε τους αντίστοιχους µάρτυρες. 7.4 Πρωτεϊνική έκφραση του RAGE στα PBMCs Προκειµένου να διερευνηθεί αν τα αυξηµένα επίπεδα srage στα διαβητικά παιδιά, τους εφήβους και τους νεαρούς ενήλικες θα µπορούσαν πιθανά να προέρχονται από αποκοπή της πρωτεΐνης του RAGE, τα λυµένα για πρωτεΐνες PBMCs εξετάστηκαν για την πρωτεϊνική έκφραση του RAGE µε ανοσοαποτύπωση κατά Western. Μελετώντας την πρωτεϊνική έκφραση του υποδοχέα των τελικών προϊόντων προχωρηµένης γλυκοζυλίωσης, παρατηρήθηκε η εµφάνιση 4 κύριων ζωνών που αντιστοιχούν στις ισοµορφές 37 kd, 55 kd, 64 kd και 100 kd (Εικόνα 7.38). Θεωρώ πως η ισοµορφή των 55 kd αντιστοιχεί στην ισοµορφή του υποδοχέα πλήρους µήκους, γι αυτό και πολλές φορές αναφέρεται ως «RAGE» και οι υπόλοιπες ισοµορφές πιθανόν αντιστοιχούν σε προϊόντα του εναλλακτικού µατίσµατος του γονιδίου, όπως θα αναλυθεί στο κεφάλαιο «συζήτηση». Μελετήθηκε η πρωτεϊνική έκφραση και των τεσσάρων ισοµορφών. 154
155 1 η ζώνη : 181,8 kd 2 η ζώνη : 115,5 kd 3 η ζώνη : 82,2 kd 4 η ζώνη : 64,2 kd 5 η ζώνη : 48,8 kd 6 η ζώνη : 37,1 kd 100 kd 64 kd 55 kd 37 kd Εικόνα 7.38: Ανοσοαποτύπωση κατά Western που φαίνονται οι τέσσερις κύριες µπάντες που ανιχνεύονται µε το συγκεκριµένο αντίσωµα έναντι του RAGE στα µονοπύρηνα κύτταρα του περιφερικού αίµατος Πρωτεϊνική έκφραση της ισοµορφής RAGE 55 kd Η πρωτεϊνική έκφραση της ισοµορφής RAGE 55 kd (RAGE) βρέθηκε στατιστικά σηµαντικά µειωµένη στους ασθενείς µε Σ 1 σε σχέση µε τη µη-διαβητική οµάδα (p=0,0001) (Εικόνα 7.39Α και 7.39Β). Κατά τη µετάβαση από την προεφηβεία στη νεαρά ενήλικη ζωή, τα επίπεδα έκφρασης του RAGE παρουσίασαν τάση µείωσης στους ασθενείς µε Σ 1 σε όλες τις υπο-οµάδες σε σύγκριση µε τους αντίστοιχους µάρτυρες, αλλά η µείωση ήταν στατιστικά σηµαντική στην οµάδα των εφήβων (p=0,002). Στους µάρτυρες σηµειώθηκε τάση αύξησης των επιπέδων έκφρασης στην 155
156 εφηβεία σε σχέση µε την προ-εφηβεία κι επαναφορά των επιπέδων έκφρασης στη νεαρά ενήλικη ζωή στα επίπεδα που παρουσίασαν οι προεφηβικοί µάρτυρες (Εικόνα 7.40). Πιο συγκεκριµένα, ανάλογα µε τα στάδια Tanner διαπιστώθηκαν τα εξής: 1) στους µάρτυρες παρατηρήθηκε τάση αύξησης της έκφρασης κατά τη µετάβαση από το στάδιο Tanner I στο στάδιο Tanner IV, 2) στους ασθενείς µε Σ 1 βρέθηκε τάση αύξησης της έκφρασης κατά τη µετάβαση από το στάδιο Tanner I µέχρι το στάδιο Tanner III, 3) η έκφραση του RAGE ήταν στατιστικά σηµαντικά µειωµένη στους ασθενείς µε Σ 1 που βρίσκονταν στο στάδιο Tanner V σε σύγκριση µε τους αντίστοιχους µάρτυρες (p=0,045) και 4) σε όλα τα υπόλοιπα στάδια Tanner εντοπίστηκε µια τάση µείωσης στους ασθενείς σε σχέση µε τους αντίστοιχους µάρτυρες (Εικόνα 7.41). Τέλος, η µελέτη ανάλογα µε το φύλο, έδειξε στατιστικά σηµαντική µείωση στους ασθενείς µε Σ 1 στα κορίτσια (p=0,025) αλλά και στα αγόρια (p=0,006) σε σύγκριση µε τους αντίστοιχους µάρτυρες. Επίσης, φάνηκε τάση µείωσης στα αγόρια µάρτυρες αλλά και τους ασθενείς σε σχέση µε τα αντίστοιχα κορίτσια (Εικόνα 7.42). P1 P2 C1 C2 RAGE β- TUBULIN Εικόνα 7.39Α : Ανοσοαποτύπωση κατά Western που φαίνεται η µείωση της έκφρασης της πλήρους µήκους ισοµορφής του RAGE σε δύο αντιπροσωπευτικούς ασθενείς (P1, P2) σε σύγκριση µε δύο µάρτυρες (C1, C2) και η συσχέτιση µε τα επίπεδα έκφρασης β-τουµπουλίνης στους αντίστοιχους ασθενείς και µάρτυρες στα µονοπύρηνα κύτταρα του περιφερικού αίµατος. 156
157 RAGE σχετικά επίπεδα έκφρασης % ΜΑΡΤΥΡΕΣ * ΑΣΘΕΝΕΙΣ ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.39Β: Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 55 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων. Παρατηρείται στατιστικά σηµαντική µείωση στους ασθενείς µε Σ 1 σε σύγκριση µε τους µάρτυρες (p=0,0001). RAGE σχετικά επίπεδα έκφρασης % ΠΡΟΕΦΗΒΙΚΑ ΕΦΗΒΙΚΑ * ΝΕΑΡΟΙ ΕΝΗΛΙΚΕΣ ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.40 : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 55 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων λαµβάνοντας υπόψη το αν βρίσκονται ή όχι στην εφηβεία. Παρατηρείται τάση µείωσης της έκφρασης στους ασθενείς µε Σ 1 σε όλες τις υπο-οµάδες σε σύγκριση µε τους αντίστοιχους µάρτυρες, αλλά η µείωση είναι στατιστικά σηµαντική στην υποοµάδα των εφήβων (p=0,002). Στους µάρτυρες σηµειώνεται τάση αύξησης των επιπέδων έκφρασης στην εφηβεία σε σχέση µε τους µάρτυρες στην προ-εφηβεία κι επαναφορά της έκφρασης στους νεαρούς ενήλικες µάρτυρες στα επίπεδα των προεφηβικών µαρτύρων. 157
158 RAGE σχετικά επίπεδα έκφρασης % TANNER I TANNER II TANNER III TANNER IV * TANNER V ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.41 : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 55 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, ανάλογα µε τα στάδια Tanner. Στους µάρτυρες παρατηρείται τάση αύξησης της έκφρασης κατά τη µετάβαση από το στάδιο Tanner I στο στάδιο Tanner IV, ενώ στους ασθενείς µε Σ 1 διαπιστώνεται τάση αύξησης της έκφρασης κατά τη µετάβαση από το στάδιο Tanner I µέχρι το στάδιο Tanner III. Η έκφραση είναι στατιστικά σηµαντικά µειωµένη στους ασθενείς µε Σ 1 που βρίσκονται στο στάδιο Tanner V σε σύγκριση µε τους αντίστοιχους µάρτυρες (p=0,045), ενώ σε όλα τα υπόλοιπα στάδια Tanner εντοπίζεται µια τάση µείωσης στους ασθενείς σε σχέση µε τους αντίστοιχους µάρτυρες. RAGE σχετικά επίπεδα έκφρασης % * ** ΚΟΡΙΤΣΙΑ ΑΓΟΡΙΑ ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.42 : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 55 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, ανάλογα µε το φύλο. Παρατηρείται στατιστικά σηµαντική µείωση στους ασθενείς µε Σ 1 είτε είναι κορίτσια (p=0,025) είτε είναι αγόρια (p=0,006) σε σύγκριση µε τους αντίστοιχους µάρτυρες. Επίσης, διαπιστώνεται τάση µείωσης στα αγόρια είτε είναι µάρτυρες είτε είναι ασθενείς σε σχέση µε τα αντίστοιχα κορίτσια. 158
159 Ανάλογα µε την ηλικία, παρατηρήθηκε στατιστικά σηµαντική µείωση της έκφρασης του RAGE 55 kd στους ασθενείς µε Σ 1 ηλικίας πάνω από 13 ετών σε σύγκριση µε τους αντίστοιχους µάρτυρες (p=0,008), ενώ εντοπίστηκε τάση µείωσης της έκφρασης στους ασθενείς ηλικίας κάτω από 13 ετών. Επίσης, διαπιστώθηκε τάση αύξησης στους µάρτυρες ηλικίας πάνω από 13 ετών σε σύγκριση µε τους µάρτυρες κάτω από 13 ετών (Εικόνα 7.43), γεγονός που βρίσκεται σε συµφωνία µε τη στατιστικά σηµαντική θετική συσχέτιση των επιπέδων του υποδοχέα RAGE και της ηλικίας σε µάρτυρες µε ΣΑΠ<75% (r=0,484 p=0,019) (Εικόνα 7.44) και µε ΑΠ<75% (r=0,604 p=0,008) (Εικόνα 7.45). Αντίθετα, βρέθηκε στατιστικά σηµαντική αρνητική συσχέτιση µε την ηλικία σε ασθενείς µε HgbA1c<7%, δηλαδή µε καλή γλυκαιµική ρύθµιση (r=-0,557 p=0,031) (Εικόνα 7.46). Η µελέτη της έκφρασης ανάλογα µε τη διάρκεια διαβήτη έδειξε στατιστικά σηµαντική αύξηση των επιπέδων του στους µάρτυρες σε σχέση µε τους ασθενείς µε Σ 1 µε διάρκεια διαβήτη κάτω από 5 έτη (p=0,0001), αλλά και διάρκεια διαβήτη πάνω από 5 έτη (p=0,016), ενώ δεν παρατηρήθηκε στατιστικά σηµαντική µεταβολή της έκφρασης του RAGE 55 kd στις δύο υπο-οµάδες ασθενών (Εικόνα 7.47). Ειδικά όµως για τους ασθενείς µε καλή µεταβολική ρύθµιση δηλ µε HgbA1c <7% φάνηκε στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των επιπέδων RAGE και της διάρκειας διαβήτη (r=- 0,706 p=0,01) (Εικόνα 7.48). Όσον αφορά στην οµάδα των ατόµων ηλικίας κάτω από 13 έτη, τα επίπεδα έκφρασης σηµείωσαν τάση µείωσης στους ασθενείς µε διάρκεια διαβήτη κάτω από 5 έτη σε σχέση µε τους µάρτυρες αλλά και στους ασθενείς µε διάρκεια διαβήτη πάνω από 5 έτη σε σχέση µε αυτούς µε διάρκεια διαβήτη κάτω από 5 έτη, ενώ στην οµάδα των ατόµων ηλικίας πάνω από 13 ετών σηµειώθηκε στατιστικά σηµαντική µείωση των επιπέδων έκφρασης στους ασθενείς µε διάρκεια διαβήτη κάτω από 5 έτη (p=0,001) αλλά και στους ασθενείς µε διάρκεια διαβήτη πάνω από 5 έτη (p=0,02) σε σύγκριση µε τους µάρτυρες (Εικόνα 7.49). 159
160 RAGE σχετικά επίπεδα έκφρασης % ΗΛΙΚΙΑ<13 ΕΤΩΝ * ΗΛΙΚΙΑ>13 ΕΤΩΝ ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.43 : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 55 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ηλικιακά. Παρατηρείται στατιστικά σηµαντική µείωση της έκφρασης στους ασθενείς µε Σ 1 ηλικίας πάνω από 13 ετών σε σύγκριση µε τους αντίστοιχους µάρτυρες (p=0,008), ενώ παρατηρείται τάση µείωσης στους ασθενείς στην οµάδα ηλικίας κάτω από 13 ετών. Επίσης, παρατηρείται τάση αύξησης στους µάρτυρες ηλικίας πάνω από 13 ετών σε σύγκριση µε τους µάρτυρες κάτω από 13 ετών. Εικόνα 7.44 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 55 kd και της ηλικίας στην οµάδα των µαρτύρων µε συστολική αρτηριακή πίεση <75%. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα µαρτύρων. 160
161 Εικόνα 7.45 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 55 kd και της ηλικίας στην οµάδα των µαρτύρων µε διαστολική αρτηριακή πίεση <75%. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα µαρτύρων. Εικόνα 7.46 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 55 kd και της ηλικίας στην οµάδα των ασθενών µε HgbA1c <7%. 161
162 Παρατηρείται στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. RAGE σχετικά επίπεδα έκφρασης % ΜΑΡΤΥΡΕΣ * ** ΙΑΡΚΕΙΑ<5 ΕΤΗ ΙΑΡΚΕΙΑ>5 ΕΤΗ Εικόνα 7.47 : Επίπεδα πρωτεϊνικής έκφρασης του RAGE σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τη διάρκεια διαβήτη. Παρατηρείται στατιστικά σηµαντική αύξηση των επιπέδων στους µάρτυρες σε σχέση µε τους ασθενείς µε Σ 1 µε διάρκεια διαβήτη κάτω από 5 έτη (p=0,0001), αλλά και διάρκεια διαβήτη πάνω από 5 έτη (p=0,016), ενώ δεν παρατηρήθηκε στατιστικά σηµαντική µεταβολή της έκφρασης στις δύο υπο-οµάδες ασθενών. 162
163 Εικόνα 7.48 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 55 kd και της διάρκειας διαβήτη στην οµάδα των ασθενών µε HgbA1c <7%. Παρατηρείται στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. RAGE σχετικά επίπεδα έκφρασης % ΗΛΙΚΙΑ<13 ΕΤΗ * ** ΗΛΙΚΙΑ>13 ΕΤΗ ΜΑΡΤΥΡΕΣ ΙΑΡΚΕΙΑ<5 ΕΤΗ ΙΑΡΚΕΙΑ>5 ΕΤΗ Εικόνα 7.49 : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 55 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε την ηλικία και τη διάρκεια διαβήτη. Στην οµάδα των ατόµων ηλικίας κάτω από 13 έτη τα επίπεδα έκφρασης δείχνουν µια τάση µείωσης στους ασθενείς µε διάρκεια διαβήτη κάτω από 5 έτη σε σχέση µε τους µάρτυρες αλλά και στους ασθενείς µε διάρκεια διαβήτη πάνω από 5 έτη σε σχέση µε αυτούς µε διάρκεια κάτω από 5 έτη. Στην οµάδα ατόµων ηλικίας πάνω από 13 ετών σηµειώνεται στατιστικά σηµαντική µείωση των επιπέδων έκφρασης στους ασθενείς µε διάρκεια διαβήτη κάτω από 5 έτη (p=0,001) αλλά και στους ασθενείς µε διάρκεια διαβήτη πάνω από 5 έτη (p=0,02) σε σύγκριση µε τους µάρτυρες. Η µελέτη των επιπέδων έκφρασης του υποδοχέα RAGE 55 kd ανάλογα µε τα επίπεδα HgA1c έδειξε στατιστικά σηµαντική µείωση της έκφρασης του υποδοχέα στους ασθενείς µε HgA1c<7% (p=0,004) και τους ασθενείς µε HgA1c 9-10% (p=0,0001) σε σύγκριση µε τους µάρτυρες αλλά και στατιστικά σηµαντική µείωση της έκφρασής του στους ασθενείς µε HgA1c 9-10% σε σχέση µε τους ασθενείς µε HgA1c 7-8% (p=0,025) (Εικόνα 7.50). Τα επίπεδα έκφρασης του υποδοχέα, ανάλογα µε τα επίπεδα LDL, έτειναν να αυξηθούν στους ασθενείς µε Σ 1 και LDL>100 mg/dl σε σύγκριση µε αυτούς µε LDL<100 mg/dl αλλά και στους µάρτυρες µε LDL>100 mg/dl σε σύγκριση µε αυτούς µε LDL<100 mg/dl (Εικόνα 7.51), γεγονός που 163
164 επιβεβαιώνεται και από τη στατιστικά σηµαντική θετική συσχέτιση των επιπέδων του υποδοχέα µε τα επίπεδα LDL στις εξής οµάδες ασθενών : ηλικίας κάτω από 13 ετών και µε διάρκεια διαβήτη κάτω από 5 έτη (r=0,608 p=0,036) (Εικόνα 7.52), µε διάρκεια διαβήτη κάτω από 5 έτη (r=0,470 p=0,032) (Εικόνα 7.53), µε BMI<75% (r=0,366 p=0,043) (Εικόνα 7.54) και µε περίµετρο κοιλίας <75% (r=0,464 p=0,039) (Εικόνα 7.55). Στην οµάδα των ατόµων µε LDL<100 mg/dl παρατηρήθηκε στατιστικά σηµαντική µείωση του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες (p=0,011) (Εικόνα 7.51). Η µελέτη του υποδοχέα ανάλογα µε τα επίπεδα HDL έδειξε τάση µείωσης της έκφρασης του υποδοχέα στους µάρτυρες µε HDL>45 mg/dl σε σύγκριση µε τους µάρτυρες µε HDL<45 mg/dl (Εικόνα 7.56), γεγονός που επιβεβαιώνεται και από τη στατιστικά σηµαντική αρνητική συσχέτιση των επιπέδων RAGE και των επιπέδων HDL στους εφήβους µάρτυρες (r=-0,522 p=0,046) (Εικόνα 7.57). Στην οµάδα των ατόµων µε HDL<45 mg/dl εντοπίστηκε στατιστικά σηµαντική µείωση του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες (p=0,044) (Εικόνα 7.56). Η µελέτη της έκφρασης του υποδοχέα ανάλογα µε τα επίπεδα χοληστερόλης έδειξε τάση αύξησης της έκφρασης του υποδοχέα στους ασθενείς µε Σ 1 και χοληστερόλη>170 mg/dl σε σύγκριση µε τους ασθενείς µε χοληστερόλη<170 mg/dl (Εικόνα 7.58), όπως φαίνεται και από τη στατιστικά σηµαντική θετική συσχέτιση ανάµεσα στα επίπεδα RAGE και τα επίπεδα χοληστερόλης στις εξής οµάδες ασθενών: µε διάρκεια διαβήτη κάτω από 5 έτη (r=0,486 p=0,022) (Εικόνα 7.59), ηλικίας κάτω από 13 ετών και µε διάρκεια κάτω από 5 έτη (r=0,635 p=0,02) (Εικόνα 7.60), ηλικίας κάτω από 13 ετών (r=0,535 p=0,027) (Εικόνα 7.61) και ασθενείς µε χοληστερόλη>170 mg/dl (r=0,478 p=0,028) (Εικόνα 7.62). Αντίθετα, παρατηρείται τάση µείωσης στους µάρτυρες µε χοληστερόλη>170 mg/dl σε σύγκριση µε αυτούς µε χοληστερόλη<170 mg/dl. Στην οµάδα των ατόµων µε χοληστερόλη<170 mg/dl παρατηρείται στατιστικά σηµαντική µείωση του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες (p=0,004) (Εικόνα 7.58). Η µελέτη της έκφρασης του υποδοχέα σε οµάδες διαχωρισµένες ανάλογα µε τα επίπεδα τριγλυκεριδίων έδειξε στην οµάδα των ατόµων µε τριγλυκερίδια <125 mg/dl στατιστικά σηµαντική µείωση του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες (p=0,019) (Εικόνα 7.63). Επίσης, φάνηκε στατιστικά σηµαντική θετική συσχέτιση ανάµεσα στα επίπεδα RAGE 55 kd και τα επίπεδα τριγλυκεριδίων στους ασθενείς µε διάρκεια διαβήτη πάνω από 5 έτη (r=0,533 p=0,041) (Εικόνα 7.64). 164
165 Εικόνα 7.50Α : Ανοσοαποτύπωση κατά Western που φαίνεται η µείωση της έκφρασης της πλήρους µήκους ισοµορφής του RAGE σε δύο αντιπροσωπευτικούς ασθενείς (P1, P2) µε HgA1c 9-10% σε σύγκριση µε δύο µάρτυρες (C1, C2) και η συσχέτιση µε τα επίπεδα έκφρασης β-τουµπουλίνης στους αντίστοιχους ασθενείς και µάρτυρες στα µονοπύρηνα του περιφερικού αίµατος. σχετικά επίπεδα έκφρασης % ΜΑΡΤΥΡΕΣ * HGBA1C<7% *** RAGE ** HGBA1C=7-8% HGBA1C=8-9% HGBA1C=9-10% HGBA1C>10% Εικόνα 7.50Β : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 55 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τα επίπεδα HgA1c. Παρατηρείται στατιστικά σηµαντική µείωση της έκφρασης στους ασθενείς µε HgA1c<7% (p=0,004) και τους ασθενείς µε HgA1c 9-10% (p=0,0001) σε σύγκριση µε τους µάρτυρες αλλά και στατιστικά σηµαντική µείωση στους ασθενείς µε HgA1c 9-10% σε σχέση µε τους ασθενείς µε HgA1c 7-8% (p=0,025). 165
166 RAGE σχετικά επίπεδα έκφρασης % * LDL<100 mg/dl LDL>100 mg/dl ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.51 : Επίπεδα πρωτεϊνικής έκφρασης του RAGE σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τα επίπεδα LDL. Παρατηρείται τάση αύξησης της έκφρασης στους ασθενείς µε Σ 1 και LDL>100 mg/dl σε σύγκριση µε τους ασθενείς µε LDL<100 mg/dl αλλά και στους µάρτυρες µε LDL>100 mg/dl σε σύγκριση µε αυτούς µε LDL<100 mg/dl. Στην υπο-οµάδα των ατόµων µε LDL<100 mg/dl παρατηρείται στατιστικά σηµαντική µείωση στους ασθενείς σε σχέση µε τους µάρτυρες (p=0,011). Εικόνα 7.52 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 55 kd και των επιπέδων LDL στην οµάδα των ασθενών ηλικίας κάτω από 13 ετών και µε διάρκεια διαβήτη κάτω από 5 έτη. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 166
167 Εικόνα 7.53 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 55 kd και των επιπέδων LDL στην οµάδα των ασθενών µε διάρκεια διαβήτη κάτω από 5 έτη. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 167
168 Εικόνα 7.54 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 55 kd και των επιπέδων LDL στην οµάδα των ασθενών µε BMI<75%. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. Εικόνα 7.55 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 55 kd και των επιπέδων LDL στην οµάδα των ασθενών µε περίµετρο κοιλίας<75%. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. * RAGE σχετικά επίπεδα έκφρασης % HDL<45 mg/dl HDL>45 mg/dl ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.56 : Επίπεδα πρωτεϊνικής έκφρασης του RAGE σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τα επίπεδα HDL. Παρατηρείται τάση µείωσης της έκφρασης στους µάρτυρες µε HDL>45 mg/dl σε σύγκριση µε τους µάρτυρες µε HDL<45 mg/dl. Στην υπο-οµάδα των ατόµων µε HDL<45 mg/dl παρατηρείται στατιστικά σηµαντική µείωση στους ασθενείς σε σχέση µε τους µάρτυρες (p=0,044). 168
169 Εικόνα 7.57 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 55 kd και των επιπέδων HDL στην οµάδα των εφήβων µαρτύρων. Παρατηρείται στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. RAGE σχετικά επίπεδα έκφρασης % * CHOL<170 mg/dl CHOL>170 mg/dl ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.58 : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 55 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τα επίπεδα χοληστερόλης. Παρατηρείται τάση αύξησης της έκφρασης στους ασθενείς µε Σ 1 και χοληστερόλη>170 mg/dl σε σύγκριση µε τους ασθενείς µε χοληστερόλη<170 mg/dl, αντίθετα παρατηρείται τάση µείωσης στους µάρτυρες µε χοληστερόλη>170 mg/dl σε σύγκριση µε αυτούς µε χοληστερόλη<170 mg/dl. Στην υπο-οµάδα των ατόµων µε χοληστερόλη<170 mg/dl παρατηρείται στατιστικά σηµαντική µείωση στους ασθενείς σε σχέση µε τους µάρτυρες (p=0,004). 169
170 Εικόνα 7.59 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 55 kd και των επιπέδων χοληστερόλης στην οµάδα των ασθενών µε διάρκεια διαβήτη κάτω από 5 έτη. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 170
171 Εικόνα 7.60 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 55 kd και των επιπέδων χοληστερόλης στην οµάδα των ασθενών ηλικίας κάτω από 13 ετών µε διάρκεια διαβήτη κάτω από 5 έτη. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. Εικόνα 7.61 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 55 kd και των επιπέδων χοληστερόλης στην οµάδα των ασθενών ηλικίας κάτω από 13 ετών. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 171
172 Εικόνα 7.62 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 55 kd και των επιπέδων χοληστερόλης στην οµάδα των ασθενών µε επίπεδα χοληστερόλης >170 mg/dl. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. RAGE σχετικά επίπεδα έκφρασης % * trg<125 mg/dl trg>125 mg/dl ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.63 : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 55 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τα επίπεδα τριγλυκεριδίων. Στην υπο-οµάδα των ατόµων µε τριγλυκερίδια <125 mg/dl παρατηρείται στατιστικά σηµαντική µείωση του υποδοχέα RAGE 55 kd στους ασθενείς σε σχέση µε τους µάρτυρες (p=0,019). 172
173 Εικόνα 7.64 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 55 kd και των επιπέδων τριγλυκεριδίων στην οµάδα των ασθενών µε διάρκεια διαβήτη πάνω από 5 έτη. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. Η µελέτη του υποδοχέα RAGE 55 kd ανάλογα µε τις καµπύλες περιµέτρου κοιλίας έδειξε τάση αύξησης της έκφρασης του υποδοχέα στους ασθενείς µε Σ 1 και περίµετρο κοιλίας>75% σε σύγκριση µε τους ασθενείς µε περίµετρο κοιλίας<75%, αλλά και στους µάρτυρες µε περίµετρο κοιλίας>75% σε σύγκριση µε αυτούς µε περίµετρο κοιλίας<75%. Σε κάθε οµάδα ατόµων µε περίµετρο κοιλίας<75% (p=0,033) και περίµετρο κοιλίας>75% (p=0,03) παρατηρείται στατιστικά σηµαντική µείωση του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες (Εικόνα 7.65). Όσον αφορά στη µελέτη της έκφρασης του υποδοχέα ανάλογα µε τις καµπύλες BMI, διαπιστώθηκε στατιστικά σηµαντική αύξηση της έκφρασης του υποδοχέα στους ασθενείς µε Σ 1 και BMI>75% σε σύγκριση µε τους ασθενείς µε BMI<75% (p=0,047), αλλά τάση αύξησης στους µάρτυρες µε BMI>75% σε σύγκριση µε αυτούς µε BMI<75%. Στα άτοµα µε BMI<75% παρατηρείται στατιστικά σηµαντική µείωση του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες (p=0,03) (Εικόνα 7.66). 173
174 RAGE σχετικά επίπεδα έκφρασης % * ΠΚ<75% ** ΠΚ>75% ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.65 : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 55 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τις καµπύλες περιµέτρου κοιλίας. Παρατηρείται τάση αύξησης της έκφρασης του υποδοχέα στους ασθενείς µε Σ 1 και περίµετρο κοιλίας>75% σε σύγκριση µε τους ασθενείς µε περίµετρο κοιλίας<75%, αλλά και στους µάρτυρες µε περίµετρο κοιλίας>75% σε σύγκριση µε αυτούς µε περίµετρο κοιλίας<75%. Σε κάθε οµάδα ατόµων µε περίµετρο κοιλίας<75% (p=0,033) και περίµετρο κοιλίας>75% (p=0,03) παρατηρείται στατιστικά σηµαντική µείωση του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες. Εικόνα 7.66Α : Ανοσοαποτύπωση κατά Western που φαίνεται η µείωση της έκφρασης της πλήρους µήκους ισοµορφής του RAGE σε δύο αντιπροσωπευτικούς ασθενείς (P1, P2) µε BMI<75% σε σύγκριση µε δύο µάρτυρες (C1, C2) µε BMI<75% και η συσχέτιση µε τα επίπεδα έκφρασης β-τουµπουλίνης στους αντίστοιχους ασθενείς και µάρτυρες στα µονοπύρηνα του περιφερικού αίµατος. 174
175 RAGE ** σχετικά επίπεδα έκφρασης % * BMI<75% BMI>75% ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.66Β : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 55 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τις καµπύλες BMI. Παρατηρείται στατιστικά σηµαντική αύξηση της έκφρασης του υποδοχέα στους ασθενείς µε Σ 1 και BMI>75% σε σύγκριση µε τους ασθενείς µε BMI<75% (p=0,047), αλλά τάση αύξησης στους µάρτυρες µε BMI>75% σε σύγκριση µε αυτούς µε BMI<75%. Στα άτοµα µε BMI<75% παρατηρείται στατιστικά σηµαντική µείωση του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες (p=0,03). Η µελέτη της πρωτεϊνικής έκφρασης του υποδοχέα RAGE 55 kd στους ασθενείς µε Σ 1 και τους µάρτυρες διαχωρισµένους ανάλογα µε τις καµπύλες ΣΑΠ βρέθηκε τάση αύξησης της έκφρασης του υποδοχέα στους µάρτυρες µε ΣΑΠ>75% σε σύγκριση µε αυτούς µε ΣΑΠ<75%. Στην οµάδα ατόµων µε ΣΑΠ<75% (p=0,003) τα επίπεδα έκφρασης του υποδοχέα ήταν στατιστικά σηµαντικά µειωµένα στους ασθενείς σε σχέση µε τους µάρτυρες, ενώ στην οµάδα ατόµων µε ΣΑΠ>75% (p=0,059) εντοπίστηκε ισχυρή τάση µείωσης στους ασθενείς σε σχέση µε τους µάρτυρες (Εικόνα 7.67). Τέλος, η πρωτεϊνική έκφραση του υποδοχέα µελετήθηκε ανάλογα µε τις καµπύλες ΑΠ. Σηµειώθηκε τάση αύξησης της έκφρασης του υποδοχέα στους ασθενείς µε Σ 1 και ΑΠ>75% σε σύγκριση µε τους ασθενείς µε ΑΠ<75%, αλλά και στους µάρτυρες µε ΑΠ>75% σε σύγκριση µε αυτούς µε ΑΠ<75%. Στην οµάδα ατόµων µε ΑΠ<75% (p=0,014) παρατηρήθηκε στατιστικά σηµαντική µείωση του υποδοχέα, ενώ στην οµάδα ατόµων µε ΑΠ>75% (p=0,062) ισχυρή τάση µείωσης στους ασθενείς σε σχέση µε τους µάρτυρες (Εικόνα 7.68). 175
176 RAGE σχετικά επίπεδα έκφρασης % * ΣΑΠ<75% ** ΣΑΠ>75% ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.67 : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 55 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τις καµπύλες ΣΑΠ. Παρατηρείται τάση αύξησης της έκφρασης του υποδοχέα στους µάρτυρες µε ΣΑΠ>75% σε σύγκριση µε αυτούς µε ΣΑΠ<75%. Στην οµάδα ατόµων µε ΣΑΠ<75% (p=0,003) παρατηρείται στατιστικά σηµαντική µείωση του υποδοχέα, ενώ στην οµάδα ατόµων µε ΣΑΠ>75% (p=0,059) ισχυρή τάση µείωσης στους ασθενείς σε σχέση µε τους µάρτυρες. RAGE σχετικά επίπεδα έκφρασης % * ** ΑΠ<75% ΑΠ>75% ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.68 : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 55 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τις καµπύλες ΑΠ. Παρατηρείται τάση αύξησης της έκφρασης του υποδοχέα στους ασθενείς µε Σ 1 και ΑΠ>75% σε σύγκριση µε τους ασθενείς µε ΑΠ<75%, αλλά και στους µάρτυρες ΑΠ>75% σε σύγκριση µε αυτούς µε ΑΠ<75%. Στην οµάδα ατόµων µε ΑΠ<75% (p=0,014) παρατηρείται στατιστικά σηµαντική µείωση του υποδοχέα, ενώ στην οµάδα ατόµων µε ΑΠ>75% (p=0,062) ισχυρή τάση µείωσης στους ασθενείς σε σχέση µε τους µάρτυρες. 176
177 7.4.2 Πρωτεϊνική έκφραση της ισοµορφής RAGE 37 kd Από τη µελέτη της πρωτεϊνικής έκφρασης της ισοµορφής RAGE 37 kd βρέθηκε τάση µείωσης στους ασθενείς σε σύγκριση µε τους µάρτυρες χωρίς να σηµειώνονται στατιστικά σηµαντικές µεταβολές (Εικόνα 7.69). Όταν οι ασθενείς και οι µάρτυρες µελετήθηκαν µε βάση το στάδιο της εφηβείας, βρέθηκαν οι εξής διαφορές : Κατά τη µετάβαση από την προ-εφηβεία στη νεαρά ενήλικη ζωή βρέθηκε τάση αύξησης της έκφρασης της ισοµορφής αυτής στους εφηβικούς µάρτυρες σε σχέση µε τους προεφηβικούς και επαναφορά στους νεαρούς ενήλικες σε παρόµοια επίπεδα µε αυτά της έκφρασης των µαρτύρων. Αντίθετα, στους ασθενείς εντοπίστηκε τάση µείωσης της έκφρασης της ισοµορφής αυτής στους εφηβικούς µάρτυρες σε σχέση µε τους προεφηβικούς και επαναφορά της έκφρασης των µαρτύρων σ αυτή των νεαρών ενήλικων. Σε όλες τις υπο-οµάδες παρατηρήθηκε τάση αύξησης της ισοµορφής στους ασθενείς σε σχέση µε τους µάρτυρες εκτός από την υπο-οµάδα των εφήβων (Εικόνα 7.70). Όταν οι ασθενείς και οι µάρτυρες µελετήθηκαν µε βάση το φύλο, βρέθηκε ότι τα επίπεδα έκφρασης της ισοµορφής αυτής έτειναν να µειωθούν στους ασθενείς µε Σ 1 είτε ήταν κορίτσια είτε ήταν αγόρια σε σύγκριση µε τους αντίστοιχους µάρτυρες (Εικόνα 7.71). Εικόνα 7.69Α : Ανοσοαποτύπωση κατά Western που φαίνεται η µη στατιστικά σηµαντική µεταβολή της έκφρασης της ισοµορφής RAGE 37 kd σε δύο αντιπροσωπευτικούς ασθενείς (P1, P2) σε σύγκριση µε δύο µάρτυρες (C1, C2) και η συσχέτιση µε τα επίπεδα έκφρασης β-τουµπουλίνης στους αντίστοιχους ασθενείς και µάρτυρες στα µονοπύρηνα του περιφερικού αίµατος. 177
178 RAGE 37kd σχετικά επίπεδα έκφρασης % ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.69Β : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 37 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων. Παρατηρείται τάση µείωσης της έκφρασης της ισοµορφής RAGE 37 kd στους ασθενείς σε σύγκριση µε τους µάρτυρες. RAGE 37KD σχετικά επίπεδα έκφρασης % ΠΡΟΕΦΗΒΙΚΑ ΕΦΗΒΙΚΑ ΝΕΑΡΟΙ ΕΝΗΛΙΚΕΣ ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.70 : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 37 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων κατά τη µετάβαση από την προ-εφηβεία στη νεαρά ενήλικη ζωή. Παρατηρείται τάση αύξησης της έκφρασης της ισοµορφής αυτής στους εφηβικούς µάρτυρες σε σχέση µε τους προεφηβικούς και επαναφορά της έκφρασης των µαρτύρων στους νεαρούς ενήλικες. Αντίθετα, στους ασθενείς παρατηρείται τάση µείωσης της έκφρασης της ισοµορφής αυτής στους εφηβικούς µάρτυρες σε σχέση µε τους προεφηβικούς και επαναφορά της έκφρασης των µαρτύρων στους νεαρούς ενήλικες. Σε όλες τις υπο-οµάδες παρατηρείται τάση αύξησης της ισοµορφής στους ασθενείς σε σχέση µε τους µάρτυρες εκτός από την υπο-οµάδα των εφήβων. 178
179 RAGE 37 kd σχετικά επίπεδα έκφρασης % ΚΟΡΙΤΣΙΑ ΑΓΟΡΙΑ ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.71 : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 37 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, ανάλογα µε το φύλο. Παρατηρείται τάση µείωσης της ισοµορφής αυτής στους ασθενείς µε Σ 1 είτε είναι κορίτσια είτε είναι αγόρια σε σύγκριση µε τους αντίστοιχους µάρτυρες. Η µελέτη της έκφρασης της ισοµορφής 37 kd ανάλογα µε τα επίπεδα HgA1C έδειξε τάση µείωσης της έκφρασης του υποδοχέα στους ασθενείς σε κάθε οµάδα σε σύγκριση µε τους µάρτυρες (Εικόνα 7.72). Επίσης, σηµειώθηκε στατιστικά σηµαντική αρνητική συσχέτιση ανάµεσα στα επίπεδα έκφρασης αυτής της ισοµορφής του υποδοχέα και τα επίπεδα HgbA1c σε ασθενείς µε BMI>75% (r=-0,786 p=0,021). (Εικόνα 7.73). Η µελέτη της έκφρασης της ισοµορφής ανάλογα µε τα επίπεδα HDL έδειξε τάση µείωσης της έκφρασης στους µάρτυρες µε HDL>45 mg/dl σε σύγκριση µε τους µάρτυρες µε HDL<45 mg/dl. Αντίθετα, στους ασθενείς µε HDL>45 mg/dl παρατηρείται στατιστικά σηµαντική αύξηση της ισοµορφής αυτής σε σχέση µε τους ασθενείς µε HDL<45 mg/dl (p=0,017) (Εικόνα 7.74). Τέλος, βρέθηκε στατιστικά σηµαντική θετική συσχέτιση ανάµεσα στα επίπεδα της ισοµορφής αυτής και τα επίπεδα LDL στις εξής οµάδες ασθενών : µε BMI<75% (r=0,422 p=0,028) (Εικόνα 7.75) και τους εφήβους ασθενείς (r=0,532 p=0,013) (Εικόνα 7.76) αλλά και τα επίπεδα χοληστερόλης στους ασθενείς µε περίµετρο κοιλίας <75% (r=0,570 p=0,021) (Εικόνα 7.77). 179
180 σχετικά επίπεδα έκφρασης % ΜΑΡΤΥΡΕΣ HGBA1C<7 RAGE 37 kd HGBA1C=7-8 HGBA1C=8-9 HGBA1C=9-10 HGBA1C>10 Εικόνα 7.72 : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 37 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τα επίπεδα HbA1c. Παρατηρείται τάση µείωσης της έκφρασης του υποδοχέα στους ασθενείς σε κάθε οµάδα σε σύγκριση µε τους µάρτυρες. Εικόνα 7.73 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 37 kd και των επιπέδων HbA1c στην οµάδα των ασθενών µε BMI>75%. Παρατηρείται στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 180
181 RAGE 37kd σχετικά επίπεδα έκφρασης % HDL<45 mg/dl * HDL>45 mg/dl ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.74 : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 37 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τα επίπεδα HDL. Παρατηρείται τάση µείωσης της έκφρασης της ισοµορφής αυτής στους µάρτυρες µε HDL>45 mg/dl σε σύγκριση µε τους µάρτυρες µε HDL<45 mg/dl. Αντίθετα, στους ασθενείς µε HDL>45 mg/dl παρατηρείται στατιστικά σηµαντική αύξηση του υποδοχέα σε σχέση µε τους ασθενείς µε HDL<45 mg/dl (p=0,017). Εικόνα 7.75 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 37 kd και των επιπέδων LDL στην οµάδα των ασθενών BMI<75%. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 181
182 Εικόνα 7.76 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 37 kd και των επιπέδων LDL στην οµάδα των εφήβων ασθενών. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. Εικόνα 7.77 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 37 kd και των επιπέδων χοληστερόλης στην οµάδα των ασθενών µε περίµετρο κοιλίας <75%. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 182
183 7.4.3 Πρωτεϊνική έκφραση της ισοµορφής RAGE 64 kd Η πρωτεϊνική έκφραση της ισοµορφής RAGE 64 kd βρέθηκε στατιστικά σηµαντικά µειωµένη στους ασθενείς µε Σ 1 σε σύγκριση µε τους µάρτυρες (p=0,014) (Εικόνα 7.78). Η µελέτη της έκφρασης της ισοµορφής αυτής κατά τη µετάβαση από την προεφηβεία στη νεαρά ενήλικη ζωή έδειξε τάση αύξησης της έκφρασης του υποδοχέα στους ασθενείς µε Σ 1 στις οµάδες προεφηβεία και νεαρά ενήλικη ζωή σε σύγκριση µε τους αντίστοιχους µάρτυρες, αλλά σηµειώθηκε στατιστικά σηµαντική µείωση στην οµάδα των εφήβων (p=0,006). Στους µάρτυρες σηµειώθηκε τάση αύξησης των επιπέδων έκφρασης του υποδοχέα στην εφηβεία και στη νεαρά ενήλικη ζωή σε σχέση µε τους µάρτυρες στην προ-εφηβεία. Στους ασθενείς µε Σ 1 παρατηρήθηκε στατιστικά σηµαντική αύξηση των επιπέδων της ισοµορφής 64 kd στους νεαρούς ενήλικες (p=0,036) σε σύγκριση µε τους εφηβικούς ασθενείς (Εικόνα 7.79). Στη συνέχεια, η έκφραση του υποδοχέα µελετήθηκε ανάλογα µε τα στάδια Tanner. Στους µάρτυρες εντοπίστηκε τάση αύξησης της έκφρασης του υποδοχέα κατά τη µετάβαση από το στάδιο Tanner I στο στάδιο Tanner IΙΙ, ενώ στους ασθενείς µε Σ 1 διαπιστώθηκε τάση τάση αύξησης της έκφρασης του υποδοχέα κατά τη µετάβαση από το στάδιο Tanner IΙ µέχρι το στάδιο Tanner IV και βρέθηκε στατιστικά σηµαντική αύξηση της έκφρασης αυτής της ισοµορφής στο στάδιο Tanner V σε σχέση µε το στάδιο Tanner II (p=0,023). Η έκφραση του υποδοχέα φάνηκε να τείνει προς µείωση στους ασθενείς µε Σ 1 σ όλα τα στάδια Tanner εκτός από το στάδιο Tanner I σε σύγκριση µε τους αντίστοιχους µάρτυρες (Εικόνα 7.80). Τέλος, η µελέτη της ισοµορφής RAGE 64 kd ανάλογα µε το φύλο έδειξε τάση µείωσης της ισοµορφής αυτής στους ασθενείς µε Σ 1 είτε ήταν κορίτσια είτε αγόρια σε σύγκριση µε τους αντίστοιχους µάρτυρες (Εικόνα 7.81). Εικόνα 7.78Α : Ανοσοαποτύπωση κατά Western που φαίνεται η µείωση της έκφρασης της ισοµορφής RAGE 64 kd σε δύο αντιπροσωπευτικούς ασθενείς (P1, P2) σε σύγκριση µε δύο µάρτυρες (C1, C2) και η συσχέτιση µε τα επίπεδα έκφρασης 183
184 β-τουµπουλίνης στους αντίστοιχους ασθενείς και µάρτυρες στα µονοπύρηνα του περιφερικού αίµατος. RAGE 64kd σχετικά επίπεδα έκφρασης % ΜΑΡΤΥΡΕΣ * ΑΣΘΕΝΕΙΣ Εικόνα 7.78Β: Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 64 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων. Παρατηρείται στατιστικά σηµαντική µείωση της ισοµορφής αυτής στους ασθενείς µε Σ 1 σε σύγκριση µε τους µάρτυρες (p=0,014). RAGE 64KD σχετικά επίπεδα έκφρασης % * ** ΠΡΟΕΦΗΒΙΚΑ ΕΦΗΒΙΚΑ ΝΕΑΡΟΙ ΕΝΗΛΙΚΕΣ ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.79 : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 64 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων κατά τη µετάβαση από την προεφηβεία στη νεαρά ενήλικη ζωή. Παρατηρείται τάση αύξησης της έκφρασης του υποδοχέα στους ασθενείς µε Σ 1 στις υπο-οµάδες προεφηβεία και νεαρά ενήλικη ζωή σε σύγκριση µε τους αντίστοιχους µάρτυρες, αλλά σηµειώνεται στατιστικά σηµαντική µείωση στην υποοµάδα των εφήβων (p=0,006). Στους µάρτυρες σηµειώνεται τάση αύξησης των επιπέδων έκφρασης του υποδοχέα στην εφηβεία και στη νεαρά ενήλικη ζωή σε σχέση µε τους µάρτυρες στην προ-εφηβεία. Στους ασθενείς µε Σ 1 παρατηρείται στατιστικά σηµαντική αύξηση των επιπέδων της ισοµορφής 64 kd στους νεαρούς ενήλικες (p=0,036) σε σύγκριση µε τους εφηβικούς ασθενείς. 184
185 RAGE 64kd σχετικά επίπεδα έκφρασης % TANNER I TANNER II * TANNER III TANNER IV TANNER V ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.80 : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 64 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, ανάλογα µε τα στάδια Tanner. Στους µάρτυρες παρατηρείται τάση αύξησης της έκφρασης του υποδοχέα κατά τη µετάβαση από το στάδιο Tanner I στο στάδιο Tanner IΙΙ, ενώ στους ασθενείς µε Σ 1 διαπιστώνεται τάση αύξησης της έκφρασης του υποδοχέα κατά τη µετάβαση από το στάδιο Tanner IΙ µέχρι το στάδιο Tanner IV και παρατηρείται στατιστικά σηµαντική αύξηση της έκφρασης αυτής της ισοµορφής στο στάδιο Tanner V σε σχέση µε το στάδιο Tanner II (p=0,023). Η έκφραση του υποδοχέα παρουσιάζει τάση µείωσης στους ασθενείς µε Σ 1 σ όλα τα στάδια Tanner εκτός από το στάδιο Tanner I σε σύγκριση µε τους αντίστοιχους µάρτυρες. RAGE 64kd σχετικά επίπεδα έκφρασης % ΚΟΡΙΤΣΙΑ ΑΓΟΡΙΑ ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.81 : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 64 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, ανάλογα µε το φύλο. Παρατηρείται τάση µείωσης της ισοµορφής αυτής στους ασθενείς µε Σ 1 είτε είναι κορίτσια είτε είναι αγόρια σε σύγκριση µε τους αντίστοιχους µάρτυρες. 185
186 Από τη µελέτη της πρωτεϊνικής έκφρασης της ισοµορφής RAGE 64 kd ανάλογα µε τη διάρκεια διαβήτη βρέθηκε στατιστικά σηµαντική µείωση της έκφρασης αυτής της ισοµορφής στους ασθενείς µε διάρκεια διαβήτη κάτω από 5 έτη (p=0,004) και τάση αύξησης στους ασθενείς µε διάρκεια διαβήτη πάνω από 5 έτη σε σύγκριση µε αυτούς µε διάρκεια διαβήτη κάτω από 5 έτη (Εικόνα 7.82), γεγονός που επιβεβαιώνεται από τη στατιστικά σηµαντική θετική συσχέτιση ανάµεσα στα επίπεδα έκφρασης αυτής της ισοµορφής και τη διάρκεια διαβήτη σε ασθενείς µε HgbA1c 7-8% (r=0,881 p=0,004) (Εικόνα 7.83), µε περίµετρο κοιλίας>75% (r=0,6 p=0,023) (Εικόνα 7.84) και µε ΣΑΠ>75% (r=0,886 p=0,019) (Εικόνα 7.85). Η µελέτη της έκφρασης της ισοµορφής RAGE 64 kd στους µάρτυρες και τους ασθενείς διαχωρισµένους ανάλογα µε την ηλικία και τη διάρκεια διαβήτη έδειξε στην υποοµάδα των ατόµων ηλικίας κάτω από 13 έτη τα επίπεδα έκφρασης του υποδοχέα µια τάση µείωσης στους ασθενείς µε διάρκεια διαβήτη κάτω από 5 έτη σε σχέση µε τους µάρτυρες αλλά και τάση αύξησης στους ασθενείς µε διάρκεια διαβήτη πάνω από 5 έτη σε σχέση µε αυτούς µε διάρκεια κάτω από 5 έτη. Όσον αφορά στην υπο-οµάδα των ατόµων ηλικίας πάνω από 13 ετών, σηµειώθηκε ισχυρή τάση µείωσης των επιπέδων έκφρασης του υποδοχέα στους ασθενείς µε διάρκεια διαβήτη κάτω από 5 έτη (p=0,062) αλλά και τάση µείωσης στους ασθενείς µε διάρκεια διαβήτη πάνω από 5 έτη σε σύγκριση µε τους µάρτυρες (Εικόνα 7.86). RAGE 64kd σχετικά επίπεδα έκφρασης % ΜΑΡΤΥΡΕΣ * ΙΑΡΚΕΙΑ<5 ΕΤΗ ΙΑΡΚΕΙΑ>5 ΕΤΗ Εικόνα 7.82 : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 64 kd σε PBMCs µαρτύρων και ασθενών µε Σ 1 ανάλογα µε τη διάρκεια διαβήτη. Παρουσιάζεται στατιστικά σηµαντική µείωση της έκφρασης αυτής της ισοµορφής στους ασθενείς µε διάρκεια διαβήτη κάτω από 5 έτη (p=0,004) και τάση αύξησης στους ασθενείς µε διάρκεια διαβήτη πάνω από 5 έτη σε σύγκριση µε αυτούς µε διάρκεια διαβήτη κάτω από 5 έτη. 186
187 Εικόνα 7.83 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 64 kd και της διάρκειας διαβήτη σε ασθενείς µε HgbA1c 7-8%. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 187
188 Εικόνα 7.84 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 64 kd και της διάρκειας διαβήτη σε ασθενείς µε περίµετρο κοιλίας >75% Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. Εικόνα 7.85 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 64 kd και της διάρκειας διαβήτη σε ασθενείς µε ΣΑΠ>75%. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. RAGE 64kd σχετικά επίπεδα έκφρασης % ΗΛΙΚΙΑ<13 ΕΤΗ * ΗΛΙΚΙΑ>13 ΕΤΗ ΜΑΡΤΥΡΕΣ ΙΑΡΚΕΙΑ<5 ΕΤΗ ΙΑΡΚΕΙΑ>5 ΕΤΗ Εικόνα 7.86 : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 64 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε την ηλικία και 188
189 τη διάρκεια διαβήτη. Στην υπο-οµάδα των ατόµων ηλικίας κάτω από 13 έτη τα επίπεδα έκφρασης του υποδοχέα δείχνουν µια τάση µείωσης στους ασθενείς µε διάρκεια διαβήτη κάτω από 5 έτη σε σχέση µε τους µάρτυρες αλλά και τάση αύξησης στους ασθενείς µε διάρκεια διαβήτη πάνω από 5 έτη σε σχέση µε αυτούς µε διάρκεια κάτω από 5 έτη. Στην υπο-οµάδα των ατόµων ηλικίας πάνω από 13 ετών σηµειώνεται ισχυρή τάση µείωσης των επιπέδων έκφρασης του υποδοχέα στους ασθενείς µε διάρκεια διαβήτη κάτω από 5 έτη (p=0,062) αλλά και τάση µείωσης στους ασθενείς µε διάρκεια διαβήτη πάνω από 5 έτη σε σύγκριση µε τους µάρτυρες. Η µελέτη της ισοµορφής RAGE 64 kd στους µάρτυρες και τους ασθενείς διαχωρισµένους ανάλογα µε τα επίπεδα HgA1c έδειξε στατιστικά σηµαντική µείωση της έκφρασης του υποδοχέα στους ασθενείς µε HgA1c<7% (p=0,016) σε σύγκριση µε τους µάρτυρες αλλά και στατιστικά σηµαντική αύξηση της έκφρασης του υποδοχέα στους ασθενείς µε HgA1c 7-8% σε σχέση µε τους ασθενείς µε HgA1c <7% (p=0,05) (Εικόνα 7.87). Επίσης, βρέθηκε στατιστικά σηµαντική θετική συσχέτιση ανάµεσα στα επίπεδα αυτής της ισοµορφής και τα επίπεδα LDL σε όλους τους ασθενείς (r=0,325 p=0,05) (Εικόνα 7.88) και πιο ειδικά, σε ασθενείς µε HgbA1c 8-9% (r=0,886 p=0,019) (Εικόνα 7.89), µε επίπεδα τριγλυκεριδίων<125 mg/dl (r=0,414 p=0,023) (Εικόνα 7.90) και µε BMI<75% (r=0,397 p=0,033) (Εικόνα 7.91). Από τη µελέτη διαχωρισµένων ανάλογα µε τα επίπεδα HDL, φάνηκε τάση µείωσης της έκφρασης του υποδοχέα στους µάρτυρες µε HDL>45 mg/dl σε σύγκριση µε τους µάρτυρες µε HDL<45 mg/dl και τάση αύξησης στους ασθενείς µε HDL>45 mg/dl σε σύγκριση µε τους ασθενείς µε HDL<45 mg/dl (Εικόνα 7.92), γεγονός που επιβεβαιώνεται από τη στατιστικά σηµαντική αρνητική συσχέτιση ανάµεσα στα επίπεδα της ισοµορφής αυτής και τα επίπεδα HDL στους εφήβους µάρτυρες (r=-0,543 p=0,045) (Εικόνα 7.93) και τη στατιστικά σηµαντική θετική συσχέτιση στις εξής οµάδες ασθενών : µε ΣΑΠ>75% (r=0,857 p=0,007) (Εικόνα 7.94) µε ΑΠ>75% (r=0,743 p=0,004) (Εικόνα 7.95). Στην οµάδα των ατόµων µε HDL<45 mg/dl βρέθηκε στατιστικά σηµαντική µείωση του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες (p=0,023) (Εικόνα 7.92). Τέλος, σηµειώθηκε στατιστικά σηµαντική θετική συσχέτιση ανάµεσα στα επίπεδα αυτής της ισοµορφής και τα επίπεδα χοληστερόλης στους ασθενείς µε HgbA1c 8-9% (r=0,829 p=0,042) (Εικόνα 7.96) και τα επίπεδα τριγλυκεριδίων στους ασθενείς µε HgbA1c 7-8% (r=0,678 p=0,045) (Εικόνα 7.97). 189
190 Εικόνα 7.87Α : Ανοσοαποτύπωση κατά Western που φαίνεται η µείωση της έκφρασης της ισοµορφής RAGE 64 kd σε δύο αντιπροσωπευτικούς ασθενείς (P1, P2) µε HgA1c <7% σε σύγκριση µε δύο µάρτυρες (C1, C2) και η συσχέτιση µε τα επίπεδα έκφρασης β-τουµπουλίνης στους αντίστοιχους ασθενείς και µάρτυρες στα µονοπύρηνα του περιφερικού αίµατος. σχετικά επίπεδα έκφρασης % ΜΑΡΤΥΡΕΣ * ** RAGE 64kd HGBA1C<7 HGBA1C=7-8 HGBA1C=8-9 HGBA1C=9-10 HGBA1C>10 Εικόνα 7.87Β : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 64 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τα επίπεδα HgA1c. Παρατηρείται στατιστικά σηµαντική µείωση της έκφρασης του υποδοχέα στους ασθενείς µε HgA1c<7% (p=0,016) σε σύγκριση µε τους µάρτυρες αλλά και στατιστικά σηµαντική αύξηση της έκφρασης του υποδοχέα στους ασθενείς µε HgA1c 7-8% σε σχέση µε τους ασθενείς µε HgA1c <7% (p=0,05). 190
191 Εικόνα 7.88 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 64 kd και των επιπέδων LDL σε όλους τους ασθενείς. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 191
192 Εικόνα 7.89 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 64 kd και των επιπέδων LDL σε ασθενείς µε HbA1c 8-9%. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. Εικόνα 7.90 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 64 kd και των επιπέδων LDL σε ασθενείς µε επίπεδα τριγλυκεριδίων <125 mg/dl. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 192
193 Εικόνα 7.91 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 64 kd και των επιπέδων LDL σε ασθενείς µε BMI<75% Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. RAGE 64 kd σχετικά επίπεδα έκφρασης % * HDL<45 mg/dl HDL>45 mg/dl ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.92 : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 64 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τα επίπεδα HDL. Παρατηρείται τάση µείωσης της έκφρασης του υποδοχέα στους µάρτυρες µε HDL>45 mg/dl σε σύγκριση µε τους µάρτυρες µε HDL<45 mg/dl και τάση αύξησης στους ασθενείς µε HDL>45 mg/dl σε σύγκριση µε τους ασθενείς µε HDL<45 mg/dl. Στην υπο-οµάδα των ατόµων µε HDL<45 mg/dl παρατηρείται στατιστικά σηµαντική µείωση του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες (p=0,023). 193
194 Εικόνα 7.93 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 64 kd και των επιπέδων HDL στους εφήβους µάρτυρες. Παρατηρείται στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 194
195 Εικόνα 7.94 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 64 kd και των επιπέδων HDL στους ασθενείς µε ΣΑΠ>75%. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. Εικόνα 7.95 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 64 kd και των επιπέδων HDL στους ασθενείς µε ΑΠ>75%. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 195
196 Εικόνα 7.96: Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 64 kd και των επιπέδων χοληστερόλης στους ασθενείς µε HbA1c 8-9%. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 196
197 Εικόνα 7.97 : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 64 kd και των επιπέδων τριγλυκεριδίων στους ασθενείς µε HbA1c 7-8%. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. Όσον αφορά στις καµπύλες BMI, η µελέτη της έκφρασης της ισοµορφής αυτής έδειξε τάση αύξησης στους ασθενείς µε Σ 1 και BMI>75% σε σύγκριση µε τους ασθενείς µε BMI<75%, αλλά και στους µάρτυρες µε BMI>75% σε σύγκριση µε αυτούς µε BMI<75%. Σε κάθε οµάδα ατόµων µε BMI<75% και BMI>75% βρέθηκε τάση µείωσης του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες, αλλά στην υπο-οµάδα µε BMI<75% παρατηρείται ισχυρή τάση µείωσης (p=0,067) (Εικόνα 7.98). Η µελέτη των µαρτύρων και των ασθενών διαχωρισµένων ανάλογα µε τις καµπύλες περιµέτρου κοιλίας έδειξε στατιστικά σηµαντική αύξηση της έκφρασης του υποδοχέα στους ασθενείς µε Σ 1 και περίµετρο κοιλίας>75% σε σύγκριση µε τους ασθενείς µε περίµετρο κοιλίας<75% (p=0,014) και τάση αύξησης στους µάρτυρες µε περίµετρο κοιλίας>75% σε σύγκριση µε αυτούς µε περίµετρο κοιλίας<75%. Σε κάθε υπο-οµάδα ατόµων µε περίµετρο κοιλίας<75% και περίµετρο κοιλίας>75% εντοπίστηκε τάση µείωσης του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες, αλλά στην υπο-οµάδα των ατόµων µε περίµετρο κοιλίας<75% φάνηκε στατιστικά σηµαντική µείωση (p=0,055) (Εικόνα 7.99). RAGE 64kd σχετικά επίπεδα έκφρασης % * BMI<75% BMI>75% ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.98 : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 64 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τις καµπύλες BMI. Παρατηρείται τάση αύξησης της έκφρασης του υποδοχέα στους ασθενείς µε Σ 1 και BMI>75% σε σύγκριση µε τους ασθενείς µε BMI<75%, αλλά και στους 197
198 µάρτυρες µε BMI>75% σε σύγκριση µε αυτούς µε BMI<75%. Σε κάθε οµάδα ατόµων µε BMI<75% και BMI>75% παρατηρείται τάση µείωσης του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες, αλλά στην υπο-οµάδα µε BMI<75% παρατηρείται ισχυρή τάση µείωσης (p=0,067). RAGE 64kd σχετικά επίπεδα έκφρασης % * ** ΠΚ<75% ΠΚ>75% ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.99 : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 64 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τις καµπύλες περιµέτρου κοιλίας. Παρατηρείται στατιστικά σηµαντική αύξηση της έκφρασης του υποδοχέα στους ασθενείς µε Σ 1 και περίµετρο κοιλίας>75% σε σύγκριση µε τους ασθενείς µε περίµετρο κοιλίας<75% (p=0,014) και τάση αύξησης στους µάρτυρες µε περίµετρο κοιλίας>75% σε σύγκριση µε αυτούς µε περίµετρο κοιλίας<75%. Σε κάθε οµάδα ατόµων µε περίµετρο κοιλίας<75% και περίµετρο κοιλίας>75% παρατηρείται τάση µείωσης του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες, αλλά στην υπο-οµάδα των ατόµων µε περίµετρο κοιλίας<75% παρατηρείται στατιστικά σηµαντική µείωση (p=0,055). 198
199 7.4.4 Πρωτεϊνική έκφραση της ισοµορφής RAGE 100 kd Κατά τη µελέτη της πρωτεϊνικής έκφρασης της ισοµορφής RAGE 100 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων παρατηρήθηκε στατιστικά σηµαντική µείωση της ισοµορφής αυτής στους ασθενείς µε Σ 1 σε σύγκριση µε τους µάρτυρες (p=0,052)(εικόνα 7.100). Τα επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 100 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων κατά τη µετάβαση από την προεφηβεία στη νεαρά ενήλικη ζωή φάνηκε να παρουσιάζουν τα εξής: 1) τάση µείωσης της έκφρασης του υποδοχέα στους ασθενείς µε Σ 1 στην προεφηβεία σε σύγκριση µε τους αντίστοιχους µάρτυρες, αλλά στατιστικά σηµαντική µείωση στην υποοµάδα των εφήβων (p=0,011), 2) τάση αύξησης των επιπέδων έκφρασης του υποδοχέα στην εφηβεία στους µάρτυρες σε σχέση µε τους µάρτυρες στην προεφηβεία κι επαναφορά της έκφρασης του υποδοχέα στους νεαρούς ενήλικες µάρτυρες στα επίπεδα των προεφηβικών µαρτύρων (Εικόνα 7.101). Όσον αφορά στη µελέτη ανάλογα µε τα στάδια Tanner, στους µάρτυρες εντοπίστηκε ισχυρή τάση αύξησης στο στάδιο Tanner III σε σύγκριση µε το στάδιο Tanner I (p=0,064) (Εικόνα 7.102). Τέλος, τα επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 100 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, ανάλογα µε το φύλο έδειξαν τάση µείωσης της ισοµορφής αυτής στα αγόρια ασθενείς µε Σ 1 σε σύγκριση µε τους αντίστοιχους µάρτυρες και στατιστικά σηµαντική µείωση στα κορίτσια ασθενείς (p=0,014) (Εικόνα 7.103). Εικόνα 7.100Α : Ανοσοαποτύπωση κατά Western που φαίνεται η µείωση της έκφρασης της ισοµορφής RAGE 100 kd σε δύο αντιπροσωπευτικούς ασθενείς (P1, P2) σε σύγκριση µε δύο µάρτυρες (C1, C2) και η συσχέτιση µε τα επίπεδα έκφρασης β-τουµπουλίνης στους αντίστοιχους ασθενείς και µάρτυρες στα µονοπύρηνα του περιφερικού αίµατος. 199
200 RAGE 100kd σχετικά επίπεδα έκφρασης % ΜΑΡΤΥΡΕΣ * ΑΣΘΕΝΕΙΣ Εικόνα 7.100Β: Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 100 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων. Παρατηρείται στατιστικά σηµαντική µείωση της ισοµορφής αυτής στους ασθενείς µε Σ 1 σε σύγκριση µε τους µάρτυρες (p=0,052). RAGE 100 KD σχετικά επίπεδα έκφρασης % ΠΡΟΕΦΗΒΙΚΑ ΕΦΗΒΙΚΑ * ΝΕΑΡΟΙ ΕΝΗΛΙΚΕΣ ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 100 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων κατά τη µετάβαση από την προεφηβεία στη νεαρά ενήλικη ζωή. Παρατηρείται τάση µείωσης της έκφρασης του υποδοχέα στους ασθενείς µε Σ 1 στην προεφηβεία σε σύγκριση µε τους αντίστοιχους µάρτυρες, αλλά η µείωση είναι στατιστικά σηµαντική στην υποοµάδα των εφήβων (p=0,011). Στους µάρτυρες σηµειώνεται τάση αύξησης των επιπέδων έκφρασης του υποδοχέα στην εφηβεία σε σχέση µε τους µάρτυρες στην προ-εφηβεία κι επαναφορά της έκφρασης του υποδοχέα στους νεαρούς ενήλικες µάρτυρες στα επίπεδα των προεφηβικών µαρτύρων. 200
201 RAGE 100kd σχετικά επίπεδα έκφρασης % * TANNER I TANNER II TANNER III TANNER IV TANNER V ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 100 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, ανάλογα µε τα στάδια Tanner. Στους µάρτυρες παρατηρείται ισχυρή τάση αύξησης στο στάδιο Tanner III σε σύγκριση µε το στάδιο Tanner I (p=0,064). RAGE 100 kd σχετικά επίπεδα έκφρασης % * ΚΟΡΙΤΣΙΑ ΑΓΟΡΙΑ ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 100 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, ανάλογα µε το φύλο. Παρατηρείται τάση µείωσης της ισοµορφής αυτής στα αγόρια ασθενείς µε Σ 1 σε σύγκριση µε τους αντίστοιχους µάρτυρες και στατιστικά σηµαντική µείωση στα κορίτσια ασθενείς (p=0,014). Από τη µελέτη της πρωτεϊνικής έκφρασης της ισοµορφής RAGE 100 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ηλικιακά, φάνηκε στατιστικά σηµαντική µείωση της έκφρασης του υποδοχέα στους ασθενείς µε Σ 1 ηλικίας πάνω από 13 ετών σε σύγκριση µε τους αντίστοιχους µάρτυρες (p=0,017), ενώ βρέθηκε τάση µείωσης της έκφρασής του στους ασθενείς στην οµάδα ηλικίας κάτω από 13 ετών (Εικόνα 7.104). Επίσης, διαπιστώθηκε στατιστικά σηµαντική 201
202 θετική συσχέτιση ανάµεσα στα επίπεδα της ισοµορφής RAGE 100 kd και την ηλικία στις εξής οµάδες : ασθενείς ηλικίας πάνω από 13 ετών και µε διάρκεια διαβήτη µικρότερη από 5 έτη (r=0,664 p=0,026) (Εικόνα 7.105), ασθενείς µε HDL<45 mg/dl (r=0,802 p=0,017) (Εικόνα 7.106), µάρτυρες µε περίµετρο κοιλίας <75% (r=0,615 p=0,025) (Εικόνα 7.107) και µάρτυρες µε ΑΠ<75% (r=0,506 p=0,046) (Εικόνα 7.108). Στη συνέχεια, τα επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 100 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων µελετήθηκαν ανάλογα µε την ηλικία και τη διάρκεια διαβήτη. Στην οµάδα ατόµων ηλικίας κάτω από 13 έτη τα επίπεδα έκφρασης του υποδοχέα έδειξαν στατιστικά σηµαντική µείωση στους ασθενείς µε διάρκεια διαβήτη κάτω από 5 έτη σε σχέση µε τους µάρτυρες (p=0,052) αλλά τάση αύξησης στους ασθενείς µε διάρκεια διαβήτη πάνω από 5 έτη σε σχέση µε αυτούς µε διάρκεια κάτω από 5 έτη. Στην οµάδα ατόµων ηλικίας πάνω από 13 ετών σηµειώθηκε στατιστικά σηµαντική µείωση των επιπέδων έκφρασης του υποδοχέα στους ασθενείς µε διάρκεια διαβήτη πάνω από 5 έτη (p=0,012) αλλά τάση µείωσης στους ασθενείς µε διάρκεια διαβήτη κάτω από 5 έτη σε σύγκριση µε τους µάρτυρες (Εικόνα 7.109). RAGE 100 kd σχετικά επίπεδα έκφρασης % ΗΛΙΚΙΑ<13 ΕΤΗ * ΗΛΙΚΙΑ>13 ΕΤΗ ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 100 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ηλικιακά. Παρατηρείται στατιστικά σηµαντική µείωση της έκφρασης του υποδοχέα στους ασθενείς µε Σ 1 ηλικίας πάνω από 13 ετών σε σύγκριση µε τους αντίστοιχους µάρτυρες (p=0,017), ενώ παρατηρείται τάση µείωσης της έκφρασής του στους ασθενείς στην οµάδα ηλικίας κάτω από 13 ετών. 202
203 Εικόνα : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 100 kd και της ηλικίας στους ασθενείς ηλικίας πάνω από 13 ετών και µε διάρκεια διαβήτη µικρότερη από 5 έτη. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 203
204 Εικόνα : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 100 kd και της ηλικίας στους ασθενείς µε HDL<45 mg/dl. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. Εικόνα : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 100 kd και της ηλικίας στους µάρτυρες µε περίµετρο κοιλίας <75%. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 204
205 Εικόνα : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 100 kd και της ηλικίας στους µάρτυρες µε ΑΠ<75%. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. RAGE 100kd σχετικά επίπεδα έκφρασης % * ** ΗΛΙΚΙΑ<13 ΕΤΗ ΗΛΙΚΙΑ>13 ΕΤΗ ΜΑΡΤΥΡΕΣ ΙΑΡΚΕΙΑ<5 ΕΤΗ ΙΑΡΚΕΙΑ>5 ΕΤΗ Εικόνα : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 100 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε την ηλικία και τη διάρκεια διαβήτη. Στην υπο-οµάδα των ατόµων ηλικίας κάτω από 13 έτη τα επίπεδα έκφρασης του υποδοχέα δείχνουν στατιστικά σηµαντική µείωση στους ασθενείς µε διάρκεια διαβήτη κάτω από 5 έτη σε σχέση µε τους µάρτυρες (p=0,052) αλλά τάση αύξησης στους ασθενείς µε διάρκεια διαβήτη πάνω από 5 έτη σε σχέση µε 205
206 αυτούς µε διάρκεια κάτω από 5 έτη. Στην υπο-οµάδα των ατόµων ηλικίας πάνω από 13 ετών σηµειώνεται στατιστικά σηµαντική µείωση των επιπέδων έκφρασης του υποδοχέα στους ασθενείς µε διάρκεια διαβήτη πάνω από 5 έτη (p=0,012) αλλά τάση µείωσης στους ασθενείς µε διάρκεια διαβήτη κάτω από 5 έτη σε σύγκριση µε τους µάρτυρες. Η µελέτη της πρωτεϊνικής έκφρασης της ισοµορφής RAGE 100 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τα επίπεδα HgA1c έδειξε τάση µείωσης της έκφρασης του υποδοχέα στους ασθενείς σε κάθε οµάδα σε σύγκριση µε τους µάρτυρες (Εικόνα 7.110). Πρέπει, επίσης, να σηµειωθεί ότι βρέθηκε στατιστικά σηµαντική θετική συσχέτιση ανάµεσα στα επίπεδα της έκφρασης αυτής της ισοµορφής του υποδοχέα και τα επίπεδα HgbA1c στους ασθενείς µε LDL>100 mg/dl (r=0,582 p=0,029) (Εικόνα 7.111). Έπειτα, ακολούθησε µελέτη των επιπέδων πρωτεϊνικής έκφρασης της ισοµορφής αυτής ανάλογα µε το λιπιδαιµικό προφίλ. Βάσει των επιπέδων LDL, παρατηρήθηκε τάση αύξησης της έκφρασης του υποδοχέα στους µάρτυρες µε LDL>100 mg/dl σε σύγκριση µε αυτούς µε LDL<100 mg/dl (Εικόνα 7.112), γεγονός που επιβεβαιώνεται από τη στατιστικά σηµαντική θετική συσχέτιση ανάµεσα στα επίπεδα της ισοµορφής αυτής και τα επίπεδα LDL στις εξής οµάδες : µάρτυρες µε χοληστερόλη >170 mg/dl (r=0,943 p=0,005) (Εικόνα 7.113) και ασθενείς µε επίπεδα HgbA1c 8-9% (r=0,886 p=0,019) (Εικόνα 7.114). Στην οµάδα των ατόµων µε LDL>100 mg/dl διαπιστώθηκε στατιστικά σηµαντική µείωση του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες (p=0,022) (Εικόνα 7.112). Βάσει των επιπέδων HDL, βρέθηκε τάση µείωσης της έκφρασης του υποδοχέα στους µάρτυρες µε HDL>45 mg/dl σε σύγκριση µε τους µάρτυρες µε HDL<45 mg/dl (Εικόνα 7.115), όπως επιβεβαιώνεται και από τη στατιστικά σηµαντική αρνητική συσχέτιση ανάµεσα στα επίπεδα έκφρασης αυτής της ισοµορφής και τα επίπεδα HDL στους µάρτυρες µε περίµετρο κοιλίας<75% (r=-0,783 p=0,013) (Εικόνα 7.116) και στατιστικά σηµαντική αύξηση της έκφρασης στους ασθενείς µε HDL>45 mg/dl σε σύγκριση µε αυτούς µε HDL<45 mg/dl (p=0,044). Σε κάθε οµάδα ατόµων µε HDL<45 mg/dl και HDL>45 mg/dl εντοπίστηκε τάση µείωσης του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες (Εικόνα 7.115). Επίσης, σηµειώθηκε στατιστικά σηµαντική θετική συσχέτιση ανάµεσα στα επίπεδα της ισοµορφής αυτής του υποδοχέα και τα επίπεδα χοληστερόλης στους εφήβους 206
207 ασθενείς (r=0,461 p=0,045) (Εικόνα 7.117). Βάσει των επιπέδων τριγλυκεριδίων, στην οµάδα των ατόµων µε τριγλυκερίδια <125 mg/dl φάνηκε στατιστικά σηµαντική µείωση του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες (p=0,037) (Εικόνα 7.118). Επίσης, φάνηκε στατιστικά σηµαντική θετική συσχέτιση ανάµεσα στα επίπεδα της ισοµορφής RAGE 100 kd και τα επίπεδα τριγλυκεριδίων στους µάρτυρες ηλικίας πάνω από 13 ετών (r=0,683 p=0,014) (Εικόνα 7.119), τους εφήβους µάρτυρες (r=0,596 p=0,025) (Εικόνα 7.120), τους ασθενείς µε HDL>45 mg/dl (r=0,493 p=0,012) (Εικόνα 7.121), τους εφήβους ασθενείς (r=0,412 p=0,045) (Εικόνα 7.122) και τους ασθενείς µε ΑΠ<75% (r=0,517 p=0,028) (Εικόνα 7.123). σχετικά επίπεδα έκφρασης % ΜΑΡΤΥΡΕΣ HGBA1C<7 RAGE 100 kd HGBA1C=7-8 HGBA1C=8-9 HGBA1C=9-10 HGBA1C>10 Εικόνα : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 100 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τα επίπεδα HgA1c. Παρατηρείται τάση µείωσης της έκφρασης του υποδοχέα στους ασθενείς σε κάθε υπο-οµάδα σε σύγκριση µε τους µάρτυρες. 207
208 Εικόνα : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 100 kd και των επιπέδων HgbA1c στους ασθενείς µε LDL>100 mg/dl. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. RAGE 100 kd σχετικά επίπεδα έκφρασης % LDL<100 mg/dl * LDL>100 mg/dl ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 100 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τα επίπεδα LDL. Παρατηρείται τάση αύξησης της έκφρασης του υποδοχέα στους µάρτυρες µε LDL>100 mg/dl σε σύγκριση µε αυτούς µε LDL<100 mg/dl. Στην υπο-οµάδα των ατόµων µε LDL>100 mg/dl παρατηρείται στατιστικά σηµαντική µείωση του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες (p=0,022). 208
209 Εικόνα : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 100 kd και των επιπέδων LDL στους µάρτυρες µε χοληστερόλη >170 mg/dl. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 209
210 Εικόνα : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 100 kd και των επιπέδων LDL στους ασθενείς µε επίπεδα HgbA1c 8-9%. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. RAGE 100kd σχετικά επίπεδα έκφρασης % HDL<45 mg/dl * HDL>45 mg/dl ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 100 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τα επίπεδα HDL. Παρατηρείται τάση µείωσης της έκφρασης του υποδοχέα στους µάρτυρες µε HDL>45 mg/dl σε σύγκριση µε τους µάρτυρες µε HDL<45 mg/dl και στατιστικά σηµαντική αύξηση της έκφρασης στους ασθενείς µε HDL>45 mg/dl σε σύγκριση µε αυτούς µε HDL<45 mg/dl (p=0,044). Σε κάθε υπο-οµάδα ατόµων µε HDL<45 mg/dl και HDL>45 mg/dl παρατηρείται τάση µείωσης του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες. 210
211 Εικόνα : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 100 kd και των επιπέδων HDL στους µάρτυρες µε περίµετρο κοιλίας<75%. Παρατηρείται στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 211
212 Εικόνα : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 100 kd και των επιπέδων χοληστερόλης στους εφήβους ασθενείς. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. RAGE 100kd σχετικά επίπεδα έκφρασης % * trg<125 mg/dl trg>125 mg/dl ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 100 kd του RAGE σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τα επίπεδα τριγλυκεριδίων. Στην υπο-οµάδα των ατόµων µε τριγλυκερίδια <125 mg/dl παρατηρείται στατιστικά σηµαντική µείωση του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες (p=0,037). Εικόνα : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 100 kd και των επιπέδων τριγλυκεριδίων στους µάρτυρες ηλικίας πάνω από 13 ετών. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα µαρτύρων. 212
213 Εικόνα : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 100 kd και των επιπέδων τριγλυκεριδίων στους εφήβους µάρτυρες. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα µαρτύρων. Εικόνα : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 100 kd και των επιπέδων τριγλυκεριδίων στους ασθενείς µε HDL>45 mg/dl. 213
214 Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. Εικόνα : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 100 kd και των επιπέδων τριγλυκεριδίων στους εφήβους ασθενείς. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 214
215 Εικόνα : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 100 kd και των επιπέδων τριγλυκεριδίων στους ασθενείς µε ΑΠ<75%. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. Όσον αφορά τη µελέτη της πρωτεϊνικής έκφρασης της ισοµορφής RAGE 100 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τις καµπύλες BMI βρέθηκε τάση αύξησης της έκφρασης του υποδοχέα στους µάρτυρες µε BMI>75% σε σύγκριση µε αυτούς µε BMI<75%. Σε κάθε οµάδα ατόµων µε BMI<75% και BMI>75% φάνηκε τάση µείωσης του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες, αλλά στην υπο-οµάδα µε BMI>75% παρατηρείται στατιστικά σηµαντική µείωση (p=0,004) (Εικόνα 7.124). Η µελέτη των επιπέδων πρωτεϊνικής έκφρασης της ισοµορφής RAGE 100 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τις καµπύλες περιµέτρου κοιλίας έδειξε στατιστικά σηµαντική αύξηση της έκφρασης του υποδοχέα στους ασθενείς µε Σ 1 και περίµετρο κοιλίας>75% σε σύγκριση µε τους ασθενείς µε περίµετρο κοιλίας<75% (p=0,01) και τάση µείωσης στους µάρτυρες µε περίµετρο κοιλίας>75% σε σύγκριση µε αυτούς µε περίµετρο κοιλίας<75%. Σε κάθε οµάδα ατόµων µε περίµετρο κοιλίας<75% και περίµετρο κοιλίας>75% βρέθηκε τάση µείωσης του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες, αλλά στην υπο-οµάδα των ατόµων µε περίµετρο κοιλίας<75% βρέθηκε στατιστικά σηµαντική µείωση (p=0,002) (Εικόνα 7.125). Εικόνα 7.124Α : Ανοσοαποτύπωση κατά Western που φαίνεται η µείωση της έκφρασης της ισοµορφής RAGE 100 kd σε δύο αντιπροσωπευτικούς ασθενείς (P1, P2) µε BMI>75% σε σύγκριση µε δύο µάρτυρες (C1, C2) µε BMI>75% και η συσχέτιση µε τα επίπεδα έκφρασης β-τουµπουλίνης στους αντίστοιχους ασθενείς και µάρτυρες στα µονοπύρηνα του περιφερικού αίµατος. 215
216 RAGE 100kd σχετικά επίπεδα έκφρασης % BMI<75% * BMI>75% ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα 7.124Β : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 100 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τις καµπύλες BMI. Παρατηρείται τάση αύξησης της έκφρασης του υποδοχέα στους µάρτυρες µε BMI>75% σε σύγκριση µε αυτούς µε BMI<75%. Σε κάθε οµάδα ατόµων µε BMI<75% και BMI>75% παρατηρείται τάση µείωσης του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες, αλλά στην υπο-οµάδα µε BMI>75% παρατηρείται στατιστικά σηµαντική µείωση (p=0,004). RAGE 100kd σχετικά επίπεδα έκφρασης % * ΠΚ<75% ** ΠΚ>75% ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 100 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τις καµπύλες περιµέτρου κοιλίας. Παρατηρείται στατιστικά σηµαντική αύξηση της έκφρασης του υποδοχέα στους ασθενείς µε Σ 1 και περίµετρο κοιλίας>75% σε σύγκριση µε τους ασθενείς µε περίµετρο κοιλίας<75% (p=0,01) και τάση µείωσης στους µάρτυρες µε περίµετρο κοιλίας>75% σε σύγκριση µε αυτούς µε περίµετρο κοιλίας<75%. Σε κάθε οµάδα ατόµων µε περίµετρο κοιλίας<75% και περίµετρο κοιλίας>75% παρατηρείται τάση µείωσης του υποδοχέα στους ασθενείς σε σχέση µε τους µάρτυρες, αλλά στην υπο-οµάδα των ατόµων µε περίµετρο κοιλίας<75% παρατηρείται στατιστικά σηµαντική µείωση (p=0,002). 216
217 Η πρωτεϊνική έκφραση της ισοµορφής RAGE 100 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τις καµπύλες ΣΑΠ φάνηκε να τείνει να αυξάνεται στους µάρτυρες µε ΣΑΠ>75% σε σύγκριση µε αυτούς µε ΣΑΠ<75%. Στην οµάδα ατόµων µε ΣΑΠ<75% βρέθηκε ισχυρή τάση µείωσης στους ασθενείς σε σχέση µε τους µάρτυρες (p=0,066) (Εικόνα 7.126). Τέλος, η µελέτη των επιπέδων πρωτεϊνικής έκφρασης της ισοµορφής αυτής σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τις καµπύλες ΑΠ έδειξε στατιστικά σηµαντική αύξηση της έκφρασης του υποδοχέα στους µάρτυρες µε ΑΠ>75% σε σύγκριση µε αυτούς µε ΑΠ<75% (p=0,045). Στην οµάδα ατόµων µε ΑΠ<75% αλλά και οµάδα ατόµων µε ΑΠ>75% φάνηκε τάση µείωσης της έκφρασης της ισοµορφής αυτής στους ασθενείς σε σχέση µε τους µάρτυρες (Εικόνα 7.127). RAGE 100kd σχετικά επίπεδα έκφρασης % * ΣΑΠ<75% ΣΑΠ>75% ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 100 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τις καµπύλες ΣΑΠ. Παρατηρείται τάση αύξησης της έκφρασης του υποδοχέα στους µάρτυρες µε ΣΑΠ>75% σε σύγκριση µε αυτούς µε ΣΑΠ<75%. Στην οµάδα ατόµων µε ΣΑΠ<75% παρατηρείται ισχυρή τάση µείωσης στους ασθενείς σε σχέση µε τους µάρτυρες (p=0,066). 217
218 RAGE 100kd σχετικά επίπεδα έκφρασης % * ΑΠ<75% ΑΠ>75% ΜΑΡΤΥΡΕΣ ΑΣΘΕΝΕΙΣ Εικόνα : Επίπεδα πρωτεϊνικής έκφρασης της ισοµορφής RAGE 100 kd σε PBMCs ασθενών µε Σ 1 και µαρτύρων, διαχωρισµένων ανάλογα µε τις καµπύλες ΑΠ. Παρατηρείται στατιστικά σηµαντική αύξηση της έκφρασης του υποδοχέα στους µάρτυρες µε ΑΠ>75% σε σύγκριση µε αυτούς µε ΑΠ<75% (p=0,045). Στην οµάδα ατόµων µε ΑΠ<75% αλλά και οµάδα ατόµων µε ΑΠ>75% παρατηρείται τάση µείωσης της έκφρασης της ισοµορφής αυτής στους ασθενείς σε σχέση µε τους µάρτυρες. 218
219 7.5 Συσχετίσεις µεταξύ srage, CML και των ισοµορφών RAGE Πρέπει να σηµειωθεί ότι βρέθηκε αρνητική συσχέτιση ανάµεσα στα επίπεδα srage και τα επίπεδα CML στους ασθενείς ηλικίας πάνω από 13 ετών και µε διάρκεια διαβήτη κάτω από 5 έτη (r=-0,538 p=0,058) (Εικόνα 7.128). Όσον αφορά στα επίπεδα έκφρασης της ισοµορφής RAGE 55 kd, βρέθηκε στατιστικά σηµαντική θετική συσχέτιση µε τα επίπεδα CML στους µάρτυρες µε επίπεδα χοληστερόλης >170 mg/dl (r=0,9 p=0,037) (Εικόνα 7.129) και µε περίµετρο κοιλίας <75% (r=0,850 p=0,004) (Εικόνα 7.130) και µε τα επίπεδα srage στους ενήλικες µάρτυρες (r=0,9 p=0,037) (Εικόνα 7.131). Όσον αφορά στα επίπεδα έκφρασης της ισοµορφής RAGE 37 kd, βρέθηκε στατιστικά σηµαντική αρνητική συσχέτιση µε τα επίπεδα srage στους ασθενείς µε περίµετρο κοιλίας >75% (r=-0,778 p=0,008) (Εικόνα 7.132) και στατιστικά σηµαντική θετική συσχέτιση στους ενήλικες µάρτυρες (r=0,9 p=0,037) (Εικόνα 7.133) καθώς και στατιστικά σηµαντική αρνητική συσχέτιση µε τα επίπεδα CML στην ίδια οµάδα ασθενών (r=--0,886 p=0,019) (Εικόνα 7.134). Όσον αφορά στα επίπεδα έκφρασης της ισοµορφής RAGE 64 kd, βρέθηκε στατιστικά σηµαντική θετική συσχέτιση µε τα επίπεδα srage στους ασθενείς ηλικίας πάνω από 13 ετών και µε διάρκεια διαβήτη κάτω από 5 έτη (r=-0,829 p=0,042) (Εικόνα 7.135) και στατιστικά σηµαντική θετική συσχέτιση µε τα επίπεδα CML στους µάρτυρες µε περίµετρο κοιλίας<75% (r=0,714 p=0,047) (Εικόνα 7.136), µε επίπεδα χοληστερόλης πάνω από 170 mg/dl (r=0,09 p=0,037) (Εικόνα 7.137) και µε επίπεδα τριγλυκεριδίων κάτω από 125 mg/dl (r=0,645 p=0,032) (Εικόνα 7.138). Όσον αφορά στα επίπεδα έκφρασης της ισοµορφής RAGE 100 kd, βρέθηκε στατιστικά σηµαντική αρνητική συσχέτιση µε τα επίπεδα srage στους ασθενείς µε επίπεδα χοληστερόλης πάνω από 170 mg/dl (r=-0,883 p=0,002) (Εικόνα 7.139), µε περίµετρο κοιλίας>75% (r=-0,703 p=0,035) (Εικόνα 7.140) και µε ΑΠ>75% (r=- 0,667 p=0,05) (Εικόνα 7.141). 219
220 Εικόνα : Συσχέτιση κατά Spearman µεταξύ των επιπέδων srage και των επιπέδων CML στους ασθενείς ηλικίας πάνω από 13 ετών και µε διάρκεια διαβήτη κάτω από 5 έτη. Παρατηρείται στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. Εικόνα : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 55 kd και των επιπέδων CML στους µάρτυρες µε επίπεδα χοληστερόλης >
221 mg/dl. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα µαρτύρων. Εικόνα : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 55 kd και των επιπέδων CML στους µάρτυρες µε περίµετρο κοιλίας <75%. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα µαρτύρων. 221
222 Εικόνα : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 55 kd και των επιπέδων srage στους ενήλικες µάρτυρες. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα µαρτύρων. Εικόνα : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 37 kd και των επιπέδων srage στους ασθενείς µε περίµετρο κοιλίας >75%. Παρατηρείται στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 222
223 Εικόνα : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 37 kd και των επιπέδων srage στους ενήλικες µάρτυρες. Παρατηρείται στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα µαρτύρων. Εικόνα : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 37 kd και των επιπέδων CML στους ενήλικες µάρτυρες. Παρατηρείται 223
224 στατιστικά σηµαντική θετική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα µαρτύρων. Εικόνα : Συσχέτιση κατά Spearman µεταξύ των επιπέδων της ισοµορφής RAGE 64 kd και των επιπέδων srage στους ασθενείς ηλικίας πάνω από 13 ετών και µε διάρκεια διαβήτη κάτω από 5 έτη. Παρατηρείται στατιστικά σηµαντική αρνητική συσχέτιση µεταξύ των δύο παραµέτρων σ αυτή την οµάδα ασθενών. 224
Κλαίρη Μ. Εργασία στη Βιολογία Α'2 Λυκείου
 Κλαίρη Μ. Εργασία στη Βιολογία Α'2 Λυκείου Διαβήτης. Ακούμε καθημερίνα γύρω μας πως εκατομμύρια άνθρωποι στον κόσμο πάσχουν από διαβήτη ή παχυσαρκία. Όμως, τι πραγματικά είναι αυτό; Τι ειναι ο σακχαρώδης
Κλαίρη Μ. Εργασία στη Βιολογία Α'2 Λυκείου Διαβήτης. Ακούμε καθημερίνα γύρω μας πως εκατομμύρια άνθρωποι στον κόσμο πάσχουν από διαβήτη ή παχυσαρκία. Όμως, τι πραγματικά είναι αυτό; Τι ειναι ο σακχαρώδης
Diabetes_ protect our future.mp4
 Diabetes_ protect our future.mp4 14/11 Γενέθλια του νομπελίστα γιατρού Φρέντερικ Μπάντινγκ 1991 από τη Διεθνή Ομοσπονδία για το Διαβήτη 2007:επίσημη Ημέρα από τα Ηνωμένα Έθνη Θέμα 2009 2013: Εκπαίδευση
Diabetes_ protect our future.mp4 14/11 Γενέθλια του νομπελίστα γιατρού Φρέντερικ Μπάντινγκ 1991 από τη Διεθνή Ομοσπονδία για το Διαβήτη 2007:επίσημη Ημέρα από τα Ηνωμένα Έθνη Θέμα 2009 2013: Εκπαίδευση
ΤΟΥ ΣΑΚΧΑΡΩ Η ΙΑΒΗΤΗ. ρ. Μυλωνάκη Θεοχαρούλα. Υπεύθυνη ιαβητολογικού Ιατρείου
 ΕΓΚΑΙΡΗ ΙΑΓΝΩΣΗ & ΑΝΤΙΜΕΤΩΠΙΣΗ ΤΟΥ ΣΑΚΧΑΡΩ Η ΙΑΒΗΤΗ ρ. Μυλωνάκη Θεοχαρούλα ιευθύντρια Β Παθολογικής Κλινικής Γ.Ν. Χανίων Υπεύθυνη ιαβητολογικού Ιατρείου Πινακοθήκη ήµου Χανίων, 17/02/2012 Συχνότητα του
ΕΓΚΑΙΡΗ ΙΑΓΝΩΣΗ & ΑΝΤΙΜΕΤΩΠΙΣΗ ΤΟΥ ΣΑΚΧΑΡΩ Η ΙΑΒΗΤΗ ρ. Μυλωνάκη Θεοχαρούλα ιευθύντρια Β Παθολογικής Κλινικής Γ.Ν. Χανίων Υπεύθυνη ιαβητολογικού Ιατρείου Πινακοθήκη ήµου Χανίων, 17/02/2012 Συχνότητα του
Γράφει: Ελένη Αναστασίου, Υπεύθυνη Διαβητολογικού Κέντρου Κύησης του Α' Ενδοκρινολογικού Τμήματος» του Νοσοκομείου «Αλεξάνδρα»
 Γράφει: Ελένη Αναστασίου, Υπεύθυνη Διαβητολογικού Κέντρου Κύησης του Α' Ενδοκρινολογικού Τμήματος» του Νοσοκομείου «Αλεξάνδρα» Παρακάτω θα αναφερθούμε χωριστά στις επιπτώσεις και την αντιμετώπιση (α) του
Γράφει: Ελένη Αναστασίου, Υπεύθυνη Διαβητολογικού Κέντρου Κύησης του Α' Ενδοκρινολογικού Τμήματος» του Νοσοκομείου «Αλεξάνδρα» Παρακάτω θα αναφερθούμε χωριστά στις επιπτώσεις και την αντιμετώπιση (α) του
ΔΙΔΑΣΚΑΛΙΑ ΘΕΩΡΗΤΙΚΩΝ ΜΑΘΗΜΑΤΩΝ ΠΑΙΔΙΑΤΡΙΚΗ ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ
 ΔΙΔΑΣΚΑΛΙΑ ΘΕΩΡΗΤΙΚΩΝ ΜΑΘΗΜΑΤΩΝ ΠΑΙΔΙΑΤΡΙΚΗ 1 ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ Νοσηματα που οφείλονται σε απόλυτη ή σχετική ανεπάρκεια της ινσουλίνης Υπεργλυκαιμία αύξηση επίπεδων γλυκόζης, οφείλεται
ΔΙΔΑΣΚΑΛΙΑ ΘΕΩΡΗΤΙΚΩΝ ΜΑΘΗΜΑΤΩΝ ΠΑΙΔΙΑΤΡΙΚΗ 1 ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ Νοσηματα που οφείλονται σε απόλυτη ή σχετική ανεπάρκεια της ινσουλίνης Υπεργλυκαιμία αύξηση επίπεδων γλυκόζης, οφείλεται
Διαβήτης και Άσκηση. Τι είναι διαβήτης. και το μεταβολισμό των υδατανθράκων Προκαλείται κυρίως από ανεπάρκεια ή
 Διαβήτης και Άσκηση Τι είναι διαβήτης Διαβήτης είναι μια μεταβολική ασθένεια κατά την οποία ο οργανισμός δε μπορεί να ρυθμίσει σωστά τα επίπεδα της γλυκόζης και το μεταβολισμό των υδατανθράκων Προκαλείται
Διαβήτης και Άσκηση Τι είναι διαβήτης Διαβήτης είναι μια μεταβολική ασθένεια κατά την οποία ο οργανισμός δε μπορεί να ρυθμίσει σωστά τα επίπεδα της γλυκόζης και το μεταβολισμό των υδατανθράκων Προκαλείται
Σακχαρώδης Διαβήτης. Ένας σύγχρονος ύπουλος εχθρός
 Σακχαρώδης Διαβήτης Ένας σύγχρονος ύπουλος εχθρός Φιρούζα Κουρτίδου Ειδικός Παθολόγος με μετεκπαίδευση στο Σακχαρώδη Διαβήτη Φιρούζα Κουρτίδου Ειδικός Παθολόγος Μετεκπαιδευθείσα στο Σακχαρώδη Διαβήτη Περιεχόμενα
Σακχαρώδης Διαβήτης Ένας σύγχρονος ύπουλος εχθρός Φιρούζα Κουρτίδου Ειδικός Παθολόγος με μετεκπαίδευση στο Σακχαρώδη Διαβήτη Φιρούζα Κουρτίδου Ειδικός Παθολόγος Μετεκπαιδευθείσα στο Σακχαρώδη Διαβήτη Περιεχόμενα
Δρ. Χρήστος Μανές ΘΕΣΣΑΛΟΝΙΚΗ
 Δρ. Χρήστος Μανές Παθολόγος µε εξειδίκευση στο Σακχαρώδη Διαβήτη ΠΡΟΕΔΡΟΣ ΕΜΕΔΙΠ Διευθυντής Παθολογικού τµήµατος και Διαβητολογικού Κέντρου Γ.Π.Ν «ΠΑΠΑΓΕΩΡΓΙΟΥ» ΘΕΣΣΑΛΟΝΙΚΗ Σακχαρώδης Διαβήτης 220 εκατοµµύρια
Δρ. Χρήστος Μανές Παθολόγος µε εξειδίκευση στο Σακχαρώδη Διαβήτη ΠΡΟΕΔΡΟΣ ΕΜΕΔΙΠ Διευθυντής Παθολογικού τµήµατος και Διαβητολογικού Κέντρου Γ.Π.Ν «ΠΑΠΑΓΕΩΡΓΙΟΥ» ΘΕΣΣΑΛΟΝΙΚΗ Σακχαρώδης Διαβήτης 220 εκατοµµύρια
Κωνσταντίνος Τζιόμαλος Επίκουρος Καθηγητής Παθολογίας Α Προπαιδευτική Παθολογική Κλινική ΑΠΘ, Νοσοκομείο ΑΧΕΠΑ
 Στατίνες και σακχαρώδης διαβήτης Κωνσταντίνος Τζιόμαλος Επίκουρος Καθηγητής Παθολογίας Α Προπαιδευτική Παθολογική Κλινική ΑΠΘ, Νοσοκομείο ΑΧΕΠΑ Σακχαρώδης διαβήτης και καρδιαγγειακός κίνδυνος Μετα-ανάλυση
Στατίνες και σακχαρώδης διαβήτης Κωνσταντίνος Τζιόμαλος Επίκουρος Καθηγητής Παθολογίας Α Προπαιδευτική Παθολογική Κλινική ΑΠΘ, Νοσοκομείο ΑΧΕΠΑ Σακχαρώδης διαβήτης και καρδιαγγειακός κίνδυνος Μετα-ανάλυση
ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ ΚΑΙ ΑΣΚΗΣΗ. Θανάσης Ζ. Τζιαμούρτας, Ph.D.
 ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ ΚΑΙ ΑΣΚΗΣΗ Θανάσης Ζ. Τζιαμούρτας, Ph.D. Τι είναι σακχαρώδης διαβήτης; Παθοφυσιολογική κατάσταση η οποία χαρακτηρίζεται από αυξημένη συγκέντρωση σακχάρου στο αίμα Καμπύλη σακχάρου (75
ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ ΚΑΙ ΑΣΚΗΣΗ Θανάσης Ζ. Τζιαμούρτας, Ph.D. Τι είναι σακχαρώδης διαβήτης; Παθοφυσιολογική κατάσταση η οποία χαρακτηρίζεται από αυξημένη συγκέντρωση σακχάρου στο αίμα Καμπύλη σακχάρου (75
«Τι είναι ο μεταγευματικός διαβήτης;», από τον Ειδικό Παθολόγο Διαβητολόγο Άγγελο Κλείτσα και το yourdoc.gr!
 «Τι είναι ο μεταγευματικός διαβήτης;», από τον Ειδικό Παθολόγο Διαβητολόγο Άγγελο Κλείτσα και το yourdoc.gr! Λέω συχνά στους διαβητικούς ασθενείς, που με επισκέπτονται στο ιατρείο μου, να μην επαναπαύονται
«Τι είναι ο μεταγευματικός διαβήτης;», από τον Ειδικό Παθολόγο Διαβητολόγο Άγγελο Κλείτσα και το yourdoc.gr! Λέω συχνά στους διαβητικούς ασθενείς, που με επισκέπτονται στο ιατρείο μου, να μην επαναπαύονται
ΠΑΖΑΪΥΟΥ-ΠΑΝΑΓΙΩΤΟΥ Κ.
 Γιατί μας απασχολεί Ο σακχαρώδης διαβήτης τύπου 1 και 2 συνοδεύονται από μικρο και μακροαγγειακές επιπλοκές Σημαντικότερη αιτία νοσηρότητας και θνητότητας του διαβητικού πληθυσμού Ο κίνδυνος για καρδιαγγειακή
Γιατί μας απασχολεί Ο σακχαρώδης διαβήτης τύπου 1 και 2 συνοδεύονται από μικρο και μακροαγγειακές επιπλοκές Σημαντικότερη αιτία νοσηρότητας και θνητότητας του διαβητικού πληθυσμού Ο κίνδυνος για καρδιαγγειακή
Αγγελική Βουτσά. Παθολόγος-Διαβητολόγος. Τ. Συν/στρια Δ/ντρια Παθολογικής Κλινικής Νοσοκομείου Λήμνου
 Αγγελική Βουτσά Παθολόγος-Διαβητολόγος Τ. Συν/στρια Δ/ντρια Παθολογικής Κλινικής Νοσοκομείου Λήμνου Τι είναι ο διαβήτης; Μεταβολική διαταραχή αυξημένα επίπεδα σακχάρου στο αίμα Ο διαβήτης οφείλεται σε
Αγγελική Βουτσά Παθολόγος-Διαβητολόγος Τ. Συν/στρια Δ/ντρια Παθολογικής Κλινικής Νοσοκομείου Λήμνου Τι είναι ο διαβήτης; Μεταβολική διαταραχή αυξημένα επίπεδα σακχάρου στο αίμα Ο διαβήτης οφείλεται σε
ΙΑΒΗΤΗΣ ΚΑΙ ΙΑΤΡΟΦΗ ΣΤΟ ΦΑΡΜΑΚΕΙΟ. Μαρία Σκουρολιάκου, PhD
 ΙΑΒΗΤΗΣ ΚΑΙ ΙΑΤΡΟΦΗ Η ΚΑΤΑΛΛΗΛΗ ΕΠΙΚΟΙΝΩΝΙΑ ΣΤΟ ΦΑΡΜΑΚΕΙΟ Μαρία Σκουρολιάκου, PhD Επίκουρη Καθηγήτρια Χαροκοπείου Πανεπιστηµίου ιαβήτης Ελλάδα: 1,000,000 ασθενείς Αδιάγνωστοι? Παγκοσµίως µια από τις κυριότερες
ΙΑΒΗΤΗΣ ΚΑΙ ΙΑΤΡΟΦΗ Η ΚΑΤΑΛΛΗΛΗ ΕΠΙΚΟΙΝΩΝΙΑ ΣΤΟ ΦΑΡΜΑΚΕΙΟ Μαρία Σκουρολιάκου, PhD Επίκουρη Καθηγήτρια Χαροκοπείου Πανεπιστηµίου ιαβήτης Ελλάδα: 1,000,000 ασθενείς Αδιάγνωστοι? Παγκοσµίως µια από τις κυριότερες
ΔΙΑΒΗΤΗΣ ΚΑΙ ΚΥΗΣΗ ΚΡΙΘΑΡΙΩΤΗ ΙΩΑΝΝΑ ΙΜΠΡΙΣΙΜΗ ΑΝΝΑ ΤΕ ΝΟΣΗΛΕΥΤΡΙΑ ΤΕ ΝΟΣΗΛΕΥΤΡΙΑ Δ ΠΑΘΟΛΟΓΙΚΗ Δ ΠΑΘΟΛΟΓΙΚΗ Γ.Ν.Θ. ΙΠΠΟΚΡΑΤΕΙΟ Γ.Ν.
 ΔΙΑΒΗΤΗΣ ΚΑΙ ΚΥΗΣΗ ΚΡΙΘΑΡΙΩΤΗ ΙΩΑΝΝΑ ΤΕ ΝΟΣΗΛΕΥΤΡΙΑ Δ ΠΑΘΟΛΟΓΙΚΗ Γ.Ν.Θ. ΙΠΠΟΚΡΑΤΕΙΟ ΙΜΠΡΙΣΙΜΗ ΑΝΝΑ ΤΕ ΝΟΣΗΛΕΥΤΡΙΑ Δ ΠΑΘΟΛΟΓΙΚΗ Γ.Ν.Θ ΙΠΠΟΚΡΑΤΕΙΟ ΕΓΚΥΜΟΣΥΝΗ ΕΝΑ ΜΑΓΙΚΟ ΤΑΞΙΔΙ Ένα μακρύ «υπεραντλαντικό αεροπορικό
ΔΙΑΒΗΤΗΣ ΚΑΙ ΚΥΗΣΗ ΚΡΙΘΑΡΙΩΤΗ ΙΩΑΝΝΑ ΤΕ ΝΟΣΗΛΕΥΤΡΙΑ Δ ΠΑΘΟΛΟΓΙΚΗ Γ.Ν.Θ. ΙΠΠΟΚΡΑΤΕΙΟ ΙΜΠΡΙΣΙΜΗ ΑΝΝΑ ΤΕ ΝΟΣΗΛΕΥΤΡΙΑ Δ ΠΑΘΟΛΟΓΙΚΗ Γ.Ν.Θ ΙΠΠΟΚΡΑΤΕΙΟ ΕΓΚΥΜΟΣΥΝΗ ΕΝΑ ΜΑΓΙΚΟ ΤΑΞΙΔΙ Ένα μακρύ «υπεραντλαντικό αεροπορικό
ΑΠΟΙΚΟΔΟΜΗΣΗ ΛΙΠΑΡΩΝ ΟΞΕΩΝ II ΚΕΤΟΝΟΣΩΜΑΤΑ
 ΑΠΟΙΚΟΔΟΜΗΣΗ ΛΙΠΑΡΩΝ ΟΞΕΩΝ II ΚΕΤΟΝΟΣΩΜΑΤΑ ΗΠΑΡ VLDL Ανασκόπηση μεταβολισμού λιπιδίων & λιποπρωτεϊνών ΤΡΟΦΗ ΛΙΠΩΔΗΣ ΙΣΤΟΣ ΗΠΑΡ Κυκλοφορία Χυλομικρά Λιπαρά οξέα HDL LDL VLDL ΗΠΑΡ Τριγλυκερίδια Φωσφολίπιδια
ΑΠΟΙΚΟΔΟΜΗΣΗ ΛΙΠΑΡΩΝ ΟΞΕΩΝ II ΚΕΤΟΝΟΣΩΜΑΤΑ ΗΠΑΡ VLDL Ανασκόπηση μεταβολισμού λιπιδίων & λιποπρωτεϊνών ΤΡΟΦΗ ΛΙΠΩΔΗΣ ΙΣΤΟΣ ΗΠΑΡ Κυκλοφορία Χυλομικρά Λιπαρά οξέα HDL LDL VLDL ΗΠΑΡ Τριγλυκερίδια Φωσφολίπιδια
Προδιαβήτης και µεταβολικό σύνδροµο
 Προδιαβήτης και µεταβολικό σύνδροµο ΚΑΤΑΣΤΑΣΕΙΣ ΙΑΦΟΡΕΤΙΚΕΣ Ι. Ιωαννίδης Παθολόγος Υπεύθυνος ιαβητολογικού Ιατρείου και Ιατρείου Παχυσαρκίας Κωνσταντοπούλειο Συγκρότηµα Γ.Ν.Ν.Ιωνίας«Αγία Όλγα» Προδιαβήτης
Προδιαβήτης και µεταβολικό σύνδροµο ΚΑΤΑΣΤΑΣΕΙΣ ΙΑΦΟΡΕΤΙΚΕΣ Ι. Ιωαννίδης Παθολόγος Υπεύθυνος ιαβητολογικού Ιατρείου και Ιατρείου Παχυσαρκίας Κωνσταντοπούλειο Συγκρότηµα Γ.Ν.Ν.Ιωνίας«Αγία Όλγα» Προδιαβήτης
Αιτιολογική ταξινόμηση του σακχαρώδη διαβήτη
 Τύποι Σακχαρώδη Διαβήτη Εμμανουήλ Μ. Πάγκαλος MD PhD Επιστημονικός διευθυντής κλινικής «Θέρμη» Διαβητολογικό κέντρο «Αρεταίος» Θεσσαλονίκη Αιτιολογική ταξινόμηση του σακχαρώδη διαβήτη ΤΥΠΟΣ 1 ανοσολογικός
Τύποι Σακχαρώδη Διαβήτη Εμμανουήλ Μ. Πάγκαλος MD PhD Επιστημονικός διευθυντής κλινικής «Θέρμη» Διαβητολογικό κέντρο «Αρεταίος» Θεσσαλονίκη Αιτιολογική ταξινόμηση του σακχαρώδη διαβήτη ΤΥΠΟΣ 1 ανοσολογικός
Παχυσαρκία και Σακχαρώδης Διαβήτης
 Παχυσαρκία και Σακχαρώδης Διαβήτης Τι είναι ο Σακχαρώδης Διαβήτης τύπου 2 (ΣΔ2) Ο Σακχαρώδης Διαβήτης γενικά είναι μια πάθηση κατά την οποία ο οργανισμός και συγκεκριμένα το πάγκρεας δεν παράγει ή δεν
Παχυσαρκία και Σακχαρώδης Διαβήτης Τι είναι ο Σακχαρώδης Διαβήτης τύπου 2 (ΣΔ2) Ο Σακχαρώδης Διαβήτης γενικά είναι μια πάθηση κατά την οποία ο οργανισμός και συγκεκριμένα το πάγκρεας δεν παράγει ή δεν
Υγεία και Άσκηση Ειδικών Πληθυσμών ΜΚ0958
 Υγεία και Άσκηση Ειδικών Πληθυσμών ΜΚ0958 Διάλεξη 5: Σακχαρώδης Διαβήτης και Άσκηση Υπεύθυνη Μαθήματος: Χ. Καρατζαφέρη Διδάσκοντες: Χ. Καρατζαφέρη, Γ. Σακκάς, Α. Καλτσάτου 2013-2014 Διάλεξη 5 ΤΕΦΑΑ, ΠΘ
Υγεία και Άσκηση Ειδικών Πληθυσμών ΜΚ0958 Διάλεξη 5: Σακχαρώδης Διαβήτης και Άσκηση Υπεύθυνη Μαθήματος: Χ. Καρατζαφέρη Διδάσκοντες: Χ. Καρατζαφέρη, Γ. Σακκάς, Α. Καλτσάτου 2013-2014 Διάλεξη 5 ΤΕΦΑΑ, ΠΘ
Σακχαρώδης Διαβήτης στα παιδιά
 Σακχαρώδης Διαβήτης στα παιδιά ΣΤΕΛΙΟΣ ΤΙΓΚΑΣ ΠΑΝΕΠΙΣΤΗΜΙΟ ΙΩΑΝΝΙΝΩΝ ΕΝΔΟΚΡΙΝΟΛΟΓΙΚΗ ΚΛΙΝΙΚΗ & ΔΙΑΒΗΤΟΛΟΓΙΚΟ ΚΕΝΤΡΟ Ιατρικά θέματα γιά εκπαιδευτικούς Αμφιθέατρο Πανεπιστημιακού Νοσοκομείου Ιωαννίνων Σάββατο
Σακχαρώδης Διαβήτης στα παιδιά ΣΤΕΛΙΟΣ ΤΙΓΚΑΣ ΠΑΝΕΠΙΣΤΗΜΙΟ ΙΩΑΝΝΙΝΩΝ ΕΝΔΟΚΡΙΝΟΛΟΓΙΚΗ ΚΛΙΝΙΚΗ & ΔΙΑΒΗΤΟΛΟΓΙΚΟ ΚΕΝΤΡΟ Ιατρικά θέματα γιά εκπαιδευτικούς Αμφιθέατρο Πανεπιστημιακού Νοσοκομείου Ιωαννίνων Σάββατο
Φροντίδα ενήλικα με Σακχαρώδη Διαβήτη στο νοσοκομείο και στο σπίτι
 Φροντίδα ενήλικα με Σακχαρώδη Διαβήτη στο νοσοκομείο και στο σπίτι Θεσσαλονίκη, Ιανουάριος 2016 ΚΩΤΤΑ ΘΕΟΔΩΡΑ, Αναπληρώτρια προϊσταμένη στην Α ΠΡΠ του ΠΓΝΘ ΑΧΕΠΑ Σακχαρώδης διαβήτης Ετυμολογία όρου «διαβαίνω»
Φροντίδα ενήλικα με Σακχαρώδη Διαβήτη στο νοσοκομείο και στο σπίτι Θεσσαλονίκη, Ιανουάριος 2016 ΚΩΤΤΑ ΘΕΟΔΩΡΑ, Αναπληρώτρια προϊσταμένη στην Α ΠΡΠ του ΠΓΝΘ ΑΧΕΠΑ Σακχαρώδης διαβήτης Ετυμολογία όρου «διαβαίνω»
Τελικό κείμενο της Μελέτης. Σύνδρομο Πολυκυστικών Ωοθηκών: Διατροφή και Υγεία
 Τελικό κείμενο της Μελέτης Σύνδρομο Πολυκυστικών Ωοθηκών: Διατροφή και Υγεία Τα τελικά προϊόντα προχωρημένης γλυκοζυλίωσης (Advanced Glycation End products, ) είναι μόρια υψηλής δραστικότητας, τα οποία
Τελικό κείμενο της Μελέτης Σύνδρομο Πολυκυστικών Ωοθηκών: Διατροφή και Υγεία Τα τελικά προϊόντα προχωρημένης γλυκοζυλίωσης (Advanced Glycation End products, ) είναι μόρια υψηλής δραστικότητας, τα οποία
ΒΙΟΧΗΜΕΙΑ ΤΟΥ ΜΕΤΑΒΟΛΙΣΜΟΥ
 ΒΙΟΧΗΜΕΙΑ ΤΟΥ ΜΕΤΑΒΟΛΙΣΜΟΥ ΠΑΡΟΥΣΙΑΣΗ 6 Η ΚΑΤΑΝΑΛΩΣΗ ΥΔΑΤΑΝΘΡΑΚΩΝ ΚΑΙ ΡΥΘΜΙΣΗ ΤΗΣ ΓΛΥΚΑΙΜΙΑΣ 1 Έλεγχος της ενέργειας Τα πραγματικά «Βιοκαύσιμα» 2 Υδατανθρακούχα τρόφιμα 3 Σημασία της ρύθμισης κατανάλωσης
ΒΙΟΧΗΜΕΙΑ ΤΟΥ ΜΕΤΑΒΟΛΙΣΜΟΥ ΠΑΡΟΥΣΙΑΣΗ 6 Η ΚΑΤΑΝΑΛΩΣΗ ΥΔΑΤΑΝΘΡΑΚΩΝ ΚΑΙ ΡΥΘΜΙΣΗ ΤΗΣ ΓΛΥΚΑΙΜΙΑΣ 1 Έλεγχος της ενέργειας Τα πραγματικά «Βιοκαύσιμα» 2 Υδατανθρακούχα τρόφιμα 3 Σημασία της ρύθμισης κατανάλωσης
ΙΕΡΕΥΝΗΣΗ ΠΟΙΟΤΗΤΑΣ ΖΩΗΣ ΣΕ ΑΤΟΜΑ ΜΕ ΣΑΚΧΑΡΩ Η ΙΑΒΗΤΗ ΤΥΠΟΥ Ι
 ΑΛΕΞΑΝ ΡΕΙΟ ΤΕΧΝΟΛΟΓΙΚΟ ΕΚΠΑΙ ΕΥΤΙΚΟ Ι ΡΥΜΑ ΘΕΣΣΑΛΟΝΙΚΗΣ ΣΧΟΛΗ ΕΠΙΣΤΗΜΩΝ ΥΓΕΙΑΣ ΚΑΙ ΠΡΟΝΟΙΑΣ ΤΜΗΜΑ ΝΟΣΗΛΕΥΤΙΚΗΣ ΙΕΡΕΥΝΗΣΗ ΠΟΙΟΤΗΤΑΣ ΖΩΗΣ ΣΕ ΑΤΟΜΑ ΜΕ ΣΑΚΧΑΡΩ Η ΙΑΒΗΤΗ ΤΥΠΟΥ Ι ΠΤΥΧΙΑΚΗ ΕΡΓΑΣΙΑ ΒΑΣΙΛΕΙΑ ΟΥ
ΑΛΕΞΑΝ ΡΕΙΟ ΤΕΧΝΟΛΟΓΙΚΟ ΕΚΠΑΙ ΕΥΤΙΚΟ Ι ΡΥΜΑ ΘΕΣΣΑΛΟΝΙΚΗΣ ΣΧΟΛΗ ΕΠΙΣΤΗΜΩΝ ΥΓΕΙΑΣ ΚΑΙ ΠΡΟΝΟΙΑΣ ΤΜΗΜΑ ΝΟΣΗΛΕΥΤΙΚΗΣ ΙΕΡΕΥΝΗΣΗ ΠΟΙΟΤΗΤΑΣ ΖΩΗΣ ΣΕ ΑΤΟΜΑ ΜΕ ΣΑΚΧΑΡΩ Η ΙΑΒΗΤΗ ΤΥΠΟΥ Ι ΠΤΥΧΙΑΚΗ ΕΡΓΑΣΙΑ ΒΑΣΙΛΕΙΑ ΟΥ
Συστηματικός ερυθηματώδης λύκος: το πρότυπο των αυτόάνοσων ρευματικών νοσημάτων
 Συστηματικός ερυθηματώδης λύκος: το πρότυπο των αυτόάνοσων ρευματικών νοσημάτων Φ.Ν. Σκοπούλη Καθηγήτρια τον Χαροκόπειου Πανεπιστημίου Αθηνών συστηματικός ερυθηματώδης λύκος θεωρείται η κορωνίδα των αυτοάνοσων
Συστηματικός ερυθηματώδης λύκος: το πρότυπο των αυτόάνοσων ρευματικών νοσημάτων Φ.Ν. Σκοπούλη Καθηγήτρια τον Χαροκόπειου Πανεπιστημίου Αθηνών συστηματικός ερυθηματώδης λύκος θεωρείται η κορωνίδα των αυτοάνοσων
Ηλίας Ν. Μυγδάλης. Β Παθολογική Κλινική και Διαβητολογικό Κέντρο, Γενικό Νοσοκομείο ΝΙΜΤΣ, Αθήνα
 ΕΤΟΣ ΙΔΡΥΣΕΩΣ 1942 «Έναρξη ινσουλίνης στα άτομα με σακχαρώδη διαβήτη τύπου 2: πότε και πως ;» Ηλίας Ν. Μυγδάλης Β Παθολογική Κλινική και Διαβητολογικό Κέντρο, Γενικό Νοσοκομείο ΝΙΜΤΣ, Αθήνα Ειδικό φροντιστήριο
ΕΤΟΣ ΙΔΡΥΣΕΩΣ 1942 «Έναρξη ινσουλίνης στα άτομα με σακχαρώδη διαβήτη τύπου 2: πότε και πως ;» Ηλίας Ν. Μυγδάλης Β Παθολογική Κλινική και Διαβητολογικό Κέντρο, Γενικό Νοσοκομείο ΝΙΜΤΣ, Αθήνα Ειδικό φροντιστήριο
Σύσταση 1. Συστήνεται στους γενικούς ιατρούς και στους άλλους ιατρούς στην ΠΦΥ να θέτουν διάγνωση του σακχαρώδη διαβήτη (ΣΔ) όταν στο φλεβικό αίμα: η
 Σύσταση 1. Συστήνεται στους γενικούς ιατρούς και στους άλλους ιατρούς στην ΠΦΥ να θέτουν διάγνωση του σακχαρώδη διαβήτη (ΣΔ) όταν στο φλεβικό αίμα: η τιμή της γλυκόζης νηστείας είναι 126mg/dl (7.0 mmol/l),
Σύσταση 1. Συστήνεται στους γενικούς ιατρούς και στους άλλους ιατρούς στην ΠΦΥ να θέτουν διάγνωση του σακχαρώδη διαβήτη (ΣΔ) όταν στο φλεβικό αίμα: η τιμή της γλυκόζης νηστείας είναι 126mg/dl (7.0 mmol/l),
ΣΥΝΔΕΣΜΟΣ ΔΙΑΙΤΟΛΟΓΩΝ & ΔΙΑΤΡΟΦΟΛΟΓΩΝ ΚΥΠΡΟΥ
 Ανακοίνωση Συνδέσμου Διαιτολόγων και Διατροφολόγων Κύπρου για την Παγκόσμια Ημέρα Διαβήτη (14 Νοεμβρίου 2018) Τι είναι ο Διαβήτης Φετινό Θέμα: «Ο διαβήτης αφορά κάθε οικογένεια» Ο διαβήτης είναι μια αυτοάνοση
Ανακοίνωση Συνδέσμου Διαιτολόγων και Διατροφολόγων Κύπρου για την Παγκόσμια Ημέρα Διαβήτη (14 Νοεμβρίου 2018) Τι είναι ο Διαβήτης Φετινό Θέμα: «Ο διαβήτης αφορά κάθε οικογένεια» Ο διαβήτης είναι μια αυτοάνοση
Παιδιά με διαβήτη. Παρά την καλή θρέψη γινόταν προοδευτικά πιο αδύναμα και καχεκτικά Ήταν ευπαθή στις λοιμώξεις Πέθαιναν από κατακλυσμιαία οξέωση
 ΙΝΣΟΥΛΙΝΗ (20 %) (60-75 %)% Παιδιά με διαβήτη Παρά την καλή θρέψη γινόταν προοδευτικά πιο αδύναμα και καχεκτικά Ήταν ευπαθή στις λοιμώξεις Πέθαιναν από κατακλυσμιαία οξέωση Η μείωση των επιπέδων της γλυκόζης
ΙΝΣΟΥΛΙΝΗ (20 %) (60-75 %)% Παιδιά με διαβήτη Παρά την καλή θρέψη γινόταν προοδευτικά πιο αδύναμα και καχεκτικά Ήταν ευπαθή στις λοιμώξεις Πέθαιναν από κατακλυσμιαία οξέωση Η μείωση των επιπέδων της γλυκόζης
Πίνακας 7. ΕΚΤΙΜΗΣΗ ΥΠΕΡΓΛΥΚΑΙΜΙΑΣ ΥΠΕΡΓΥΚΑΙΜΙΚΕΣ ΔΙΑΤΑΡΑΧΕΣ
 Η ρύθμιση των επιπέδων σακχάρου του αίματος βρίσκεται κάτω από αυστηρό ορμονολογικό έλεγχο. Η έκκριση της ινσουλίνης διεγείρεται από την υπεργλυκαιμία και αποτέλεσμα της δράσης της είναι η ελάττωση της
Η ρύθμιση των επιπέδων σακχάρου του αίματος βρίσκεται κάτω από αυστηρό ορμονολογικό έλεγχο. Η έκκριση της ινσουλίνης διεγείρεται από την υπεργλυκαιμία και αποτέλεσμα της δράσης της είναι η ελάττωση της
Η χρησιμότητα του αυτοελέγχου στο Σακχαρώδη Διαβήτη. Εμμ. Δ. Μπελιώτης
 Η χρησιμότητα του αυτοελέγχου στο Σακχαρώδη Διαβήτη Εμμ. Δ. Μπελιώτης ΕΙΣΑΓΩΓΗ Ο σακχαρώδης διαβήτης είναι μια χρόνια, εξελισσόμενη νόσος. Ακρογωνιαίοι λίθοι της θεραπευτικής της προσέγγισης είναι η αλλαγή
Η χρησιμότητα του αυτοελέγχου στο Σακχαρώδη Διαβήτη Εμμ. Δ. Μπελιώτης ΕΙΣΑΓΩΓΗ Ο σακχαρώδης διαβήτης είναι μια χρόνια, εξελισσόμενη νόσος. Ακρογωνιαίοι λίθοι της θεραπευτικής της προσέγγισης είναι η αλλαγή
ιάγνωση και ταξινόµηση του σακχαρώδη διαβήτη και της δυσανεξίας στη γλυκόζη
 02 ιάγνωση και ταξινόµηση του σακχαρώδη διαβήτη και της δυσανεξίας στη γλυκόζη Κ. ΦΑΙΝΕΚΟΣ τ. Διευθυντής Τμήματος Ενδοκρινολογίας και Μεταβολισμού, Γ.Ν.Α «Κοργιαλένειο-Μπενάκειο ΕΕΣ» Εισαγωγή διάγνωση
02 ιάγνωση και ταξινόµηση του σακχαρώδη διαβήτη και της δυσανεξίας στη γλυκόζη Κ. ΦΑΙΝΕΚΟΣ τ. Διευθυντής Τμήματος Ενδοκρινολογίας και Μεταβολισμού, Γ.Ν.Α «Κοργιαλένειο-Μπενάκειο ΕΕΣ» Εισαγωγή διάγνωση
ΕΝΔΟΚΡΙΝΕΙΣ ΑΔΕΝΕΣ. Οι ρυθμιστές του οργανισμού
 ΕΝΔΟΚΡΙΝΕΙΣ ΑΔΕΝΕΣ Οι ρυθμιστές του οργανισμού Είδη αδένων στον άνθρωπο o Εξωκρινείς αδένες: εκκρίνουν το προϊόν τους μέσω εκφορητικού πόρου είτε στην επιφάνεια του σώματος (π.χ. ιδρωτοποιοί και σμηγματογόνοι
ΕΝΔΟΚΡΙΝΕΙΣ ΑΔΕΝΕΣ Οι ρυθμιστές του οργανισμού Είδη αδένων στον άνθρωπο o Εξωκρινείς αδένες: εκκρίνουν το προϊόν τους μέσω εκφορητικού πόρου είτε στην επιφάνεια του σώματος (π.χ. ιδρωτοποιοί και σμηγματογόνοι
ΣΤΕΦΟΣ Θ.
 Επηρεάζει την αύξηση του βάρους κατά τη διάρκεια της κύησης Επηρεάζει τη μακροχρόνια διατήρηση των προσληφθέντων κιλών κατά τη διάρκεια της κύησης (5-9μήνες) Επηρεάζει την εμφάνιση παχυσαρκίας σε γυναίκες
Επηρεάζει την αύξηση του βάρους κατά τη διάρκεια της κύησης Επηρεάζει τη μακροχρόνια διατήρηση των προσληφθέντων κιλών κατά τη διάρκεια της κύησης (5-9μήνες) Επηρεάζει την εμφάνιση παχυσαρκίας σε γυναίκες
Επίπεδα λεπτίνης και γκρελίνης σε ασθενείς με διαβήτη τύπου 2 πριν και 6 μήνες μετά την έναρξη ινσουλινοθεραπείας
 Επίπεδα λεπτίνης και γκρελίνης σε ασθενείς με διαβήτη τύπου 2 πριν και 6 μήνες μετά την έναρξη ινσουλινοθεραπείας Ν. Κατσίκη[1], Α. Γκοτζαμάνη-Ψαρράκου[2], Φ. Ηλιάδης[1], Τρ. Διδάγγελος[1], Ι. Γιώβος[3],
Επίπεδα λεπτίνης και γκρελίνης σε ασθενείς με διαβήτη τύπου 2 πριν και 6 μήνες μετά την έναρξη ινσουλινοθεραπείας Ν. Κατσίκη[1], Α. Γκοτζαμάνη-Ψαρράκου[2], Φ. Ηλιάδης[1], Τρ. Διδάγγελος[1], Ι. Γιώβος[3],
ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ. Μια σύγχρονη πανδημία. Βασιλείου Αικατερίνη-Μαρία Παθολόγος - Διαβητολόγος Επιμελήτρια Α Παθολογικής Κλινικής Γ.Ν.
 ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ Μια σύγχρονη πανδημία Βασιλείου Αικατερίνη-Μαρία Παθολόγος - Διαβητολόγος Επιμελήτρια Α Παθολογικής Κλινικής Γ.Ν.Γιαννιτσών Ο όρος «διαβήτης» χρησιμοποιήθηκε για πρώτη φορά από τον
ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ Μια σύγχρονη πανδημία Βασιλείου Αικατερίνη-Μαρία Παθολόγος - Διαβητολόγος Επιμελήτρια Α Παθολογικής Κλινικής Γ.Ν.Γιαννιτσών Ο όρος «διαβήτης» χρησιμοποιήθηκε για πρώτη φορά από τον
Ινσουλινοθεραπεία στην παιδική και εφηβική ηλικία
 Ινσουλινοθεραπεία στην παιδική και εφηβική ηλικία ΤΣΙΡΟΥKIΔΟΥ ΚΥΡΙΑΚΗ ΠΑΙΔΙΑΤΡΟΣ-ΠΑΙΔΟΔΙΑΒΗΤΟΛΟΓΟΣ ΠΑΙΔΟΕΝΔΟΚΡΙΝΟΛΟΓΙΚΗ ΜΟΝΑΔΑ 3 ΗΣ ΠΑΝΕΠΙΣΤΗΜΙΑΚΗΣ ΠΑΙΔΙΑΤΡΙΚΗΣ ΙΠΠΟΚΡΑΤΕΙΟ ΝΟΣΟΚΟΜΕΙΟ ΘΕΣΣΑΛΟΝΙΚΗΣ ΕΠΙΣΤΗΜΟΝΙΚΗ
Ινσουλινοθεραπεία στην παιδική και εφηβική ηλικία ΤΣΙΡΟΥKIΔΟΥ ΚΥΡΙΑΚΗ ΠΑΙΔΙΑΤΡΟΣ-ΠΑΙΔΟΔΙΑΒΗΤΟΛΟΓΟΣ ΠΑΙΔΟΕΝΔΟΚΡΙΝΟΛΟΓΙΚΗ ΜΟΝΑΔΑ 3 ΗΣ ΠΑΝΕΠΙΣΤΗΜΙΑΚΗΣ ΠΑΙΔΙΑΤΡΙΚΗΣ ΙΠΠΟΚΡΑΤΕΙΟ ΝΟΣΟΚΟΜΕΙΟ ΘΕΣΣΑΛΟΝΙΚΗΣ ΕΠΙΣΤΗΜΟΝΙΚΗ
Dr ΣΑΡΡΗΣ Ι. - αµ. επ. καθηγ. ΑΒΡΑΜΙ ΗΣ Α. ενδοκρινολόγοι. gr
 Dr ΣΑΡΡΗΣ Ι. - αµ. επ. καθηγ. ΑΒΡΑΜΙ ΗΣ Α. ενδοκρινολόγοι ΕΙΣΑΓΩΓΗ Κατά τη διάρκεια υποσιτισµού ή βαριάς µη θυρεοειδικής νόσου, παρατηρούνται µεταβολές των επιπέδων των θυρεοειδικών ορµονών στο αίµα, που
Dr ΣΑΡΡΗΣ Ι. - αµ. επ. καθηγ. ΑΒΡΑΜΙ ΗΣ Α. ενδοκρινολόγοι ΕΙΣΑΓΩΓΗ Κατά τη διάρκεια υποσιτισµού ή βαριάς µη θυρεοειδικής νόσου, παρατηρούνται µεταβολές των επιπέδων των θυρεοειδικών ορµονών στο αίµα, που
Νοσολογία_Νοσ. 1201 Σακχαρώδης ιαβήτης. C.D.A. Εβδ.6 ΣΑΚΧΑΡΩ ΗΣ ΙΑΒΗΤΗΣ 01/28
 ΣΑΚΧΑΡΩ ΗΣ ΙΑΒΗΤΗΣ 01/28 Ορισµός: Αφορά παθολογικό µεταβολισµό των υδατανθράκων [των λιπών και των πρωτεϊνών (WHO 1998)], και χαρακτηρίζεται από υπεργλυκαιµία. Σχετίζεται µε σχετική ή απόλυτη διαταραχή
ΣΑΚΧΑΡΩ ΗΣ ΙΑΒΗΤΗΣ 01/28 Ορισµός: Αφορά παθολογικό µεταβολισµό των υδατανθράκων [των λιπών και των πρωτεϊνών (WHO 1998)], και χαρακτηρίζεται από υπεργλυκαιµία. Σχετίζεται µε σχετική ή απόλυτη διαταραχή
Καρδιολογικός ασθενής και Σακχαρώδης Διαβήτης (ΣΔ)
 Καρδιολογικός ασθενής και Σακχαρώδης Διαβήτης (ΣΔ) 1 Α Ϊ Δ Ο Ν Ο Π Ο Υ Λ Ο Υ Β Α Σ Ι Λ Ι Κ Η Π Ν Η Β Χ Ε Ι Ρ Ο Υ Ρ Γ Ι Κ Ή Σ Κ Λ Ι Ν Ι Κ Η Σ 4 2 4 Γ Σ Ν Ε Ε Ι Δ Ι Κ Ε Υ Μ Ε Ν Η Σ Τ Η Ν Π Α Θ Ο Λ Ο Γ Ι
Καρδιολογικός ασθενής και Σακχαρώδης Διαβήτης (ΣΔ) 1 Α Ϊ Δ Ο Ν Ο Π Ο Υ Λ Ο Υ Β Α Σ Ι Λ Ι Κ Η Π Ν Η Β Χ Ε Ι Ρ Ο Υ Ρ Γ Ι Κ Ή Σ Κ Λ Ι Ν Ι Κ Η Σ 4 2 4 Γ Σ Ν Ε Ε Ι Δ Ι Κ Ε Υ Μ Ε Ν Η Σ Τ Η Ν Π Α Θ Ο Λ Ο Γ Ι
ΕΜΒΟΛΙΑΣΜΟΙ ΣΤΟΥΣ ΔΙΑΒΗΤΙΚΟΥΣ
 ΕΡΓΑΣΙΑ ΜΕ ΘΕΜΑ: ΕΜΒΟΛΙΑΣΜΟΙ ΣΤΟΥΣ ΔΙΑΒΗΤΙΚΟΥΣ ΕΡΕΥΝΗΤΙΚΗ ΜΕΛΕΤΗ Εισηγήτρια: Σουλτάνα Αυγέρη 1 Σακχαρώδης Διαβήτης (ΣΔ) Σύνθετη διαταραχή μεταβολισμού των υδατανθράκων που προκαλείται μερική ή ολική έλλειψη
ΕΡΓΑΣΙΑ ΜΕ ΘΕΜΑ: ΕΜΒΟΛΙΑΣΜΟΙ ΣΤΟΥΣ ΔΙΑΒΗΤΙΚΟΥΣ ΕΡΕΥΝΗΤΙΚΗ ΜΕΛΕΤΗ Εισηγήτρια: Σουλτάνα Αυγέρη 1 Σακχαρώδης Διαβήτης (ΣΔ) Σύνθετη διαταραχή μεταβολισμού των υδατανθράκων που προκαλείται μερική ή ολική έλλειψη
ΕΦΑΡΜΟΓΕΣ ΤΗΣ ΒΙΟΤΕΧΝΟΛΟΓΙΑΣ ΣΤΗΝ ΙΑΤΡΙΚΗ
 ΕΦΑΡΜΟΓΕΣ ΤΗΣ ΒΙΟΤΕΧΝΟΛΟΓΙΑΣ ΣΤΗΝ ΙΑΤΡΙΚΗ Καθώς η επιστημονική γνώση και κατανόηση αναπτύσσονται, ο μελλοντικός σχεδιασμός βιοτεχνολογικών προϊόντων περιορίζεται μόνο από τη φαντασία μας Βιοτεχνολογία
ΕΦΑΡΜΟΓΕΣ ΤΗΣ ΒΙΟΤΕΧΝΟΛΟΓΙΑΣ ΣΤΗΝ ΙΑΤΡΙΚΗ Καθώς η επιστημονική γνώση και κατανόηση αναπτύσσονται, ο μελλοντικός σχεδιασμός βιοτεχνολογικών προϊόντων περιορίζεται μόνο από τη φαντασία μας Βιοτεχνολογία
ΔΥΣΛΙΠΙΔΑΙΜΙΑ. Νικολούδη Μαρία. Ειδικ. Παθολόγος, Γ.Ν.Θ.Π. «Η Παμμακάριστος»
 ΔΥΣΛΙΠΙΔΑΙΜΙΑ Νικολούδη Μαρία Ειδικ. Παθολόγος, Γ.Ν.Θ.Π. «Η Παμμακάριστος» Ο όρος δυσλιπιδαιμία εκφράζει τις ποσοτικές και ποιοτικές διαταραχές των λιπιδίων του αίματος. Τα λιπίδια όπως η χοληστερόλη και
ΔΥΣΛΙΠΙΔΑΙΜΙΑ Νικολούδη Μαρία Ειδικ. Παθολόγος, Γ.Ν.Θ.Π. «Η Παμμακάριστος» Ο όρος δυσλιπιδαιμία εκφράζει τις ποσοτικές και ποιοτικές διαταραχές των λιπιδίων του αίματος. Τα λιπίδια όπως η χοληστερόλη και
ΟΞΥ ΣΤΕΦΑΝΙΑΙΟ ΣΥΝΔΡΟΜΟ
 ΕΠΙΔΡΑΣΗ ΤΩΝ ΔΙΑΦΟΡΕΤΙΚΩΝ ΤΙΜΩΝ ΓΛΥΚΟΖΗΣ ΚΑΤΑ ΤΗ ΝΟΣΗΛΕΙΑ ΜΕ ΤΗΝ ΕΝΟΣ ΕΤΟΥΣ ΕΚΒΑΣΗ ΜΕΤΑ ΑΠΟ ΟΞΥ ΣΤΕΦΑΝΙΑΙΟ ΣΥΝΔΡΟΜΟ Α Κουτσοβασίλης 1, Γ Κουκούλης 2, Ι Πρωτοψάλτης 1, Ι Σκουλαρίγκης 3, Φ Τρυποσκιάδης 3,
ΕΠΙΔΡΑΣΗ ΤΩΝ ΔΙΑΦΟΡΕΤΙΚΩΝ ΤΙΜΩΝ ΓΛΥΚΟΖΗΣ ΚΑΤΑ ΤΗ ΝΟΣΗΛΕΙΑ ΜΕ ΤΗΝ ΕΝΟΣ ΕΤΟΥΣ ΕΚΒΑΣΗ ΜΕΤΑ ΑΠΟ ΟΞΥ ΣΤΕΦΑΝΙΑΙΟ ΣΥΝΔΡΟΜΟ Α Κουτσοβασίλης 1, Γ Κουκούλης 2, Ι Πρωτοψάλτης 1, Ι Σκουλαρίγκης 3, Φ Τρυποσκιάδης 3,
Παράγοντες Καρδιαγγειακού Κινδύνου. Ενημέρωση & Πρόληψη
 Παράγοντες Καρδιαγγειακού Κινδύνου Ενημέρωση & Πρόληψη Παράγοντες Καρδιαγγειακού Κινδύνου Μεταβολικό Σύνδρομο Παχυσαρκία Υπερλιπιδιαμία Υπέρταση Σακχαρώδης Διαβήτης Παράγοντες Καρδιαγγειακού Κινδύνου Μεταβολικό
Παράγοντες Καρδιαγγειακού Κινδύνου Ενημέρωση & Πρόληψη Παράγοντες Καρδιαγγειακού Κινδύνου Μεταβολικό Σύνδρομο Παχυσαρκία Υπερλιπιδιαμία Υπέρταση Σακχαρώδης Διαβήτης Παράγοντες Καρδιαγγειακού Κινδύνου Μεταβολικό
Καλωσορίσατε στο πρώτο Ολοκληρωμένο Διαβητολογικό Κέντρο!
 Καλωσορίσατε στο πρώτο Ολοκληρωμένο Διαβητολογικό Κέντρο! Η αλματώδης αύξηση της συχνότητας του Σακχαρώδη Διαβήτη δημιούργησε την ανάγκη ίδρυσης οργανωμένων Κέντρων, τα οποία διαθέτουν όλα τα σύγχρονα
Καλωσορίσατε στο πρώτο Ολοκληρωμένο Διαβητολογικό Κέντρο! Η αλματώδης αύξηση της συχνότητας του Σακχαρώδη Διαβήτη δημιούργησε την ανάγκη ίδρυσης οργανωμένων Κέντρων, τα οποία διαθέτουν όλα τα σύγχρονα
Μεταβολικός έλεγχος κατά την κύηση γυναικών με σακχαρώδη διαβήτη τύπου 1. ρ. Χρήστος Σαμπάνης ιαβητολογικό Κέντρο Ιπποκράτειο Νοσοκομείο Θεσσαλονίκης
 Μεταβολικός έλεγχος κατά την κύηση γυναικών με σακχαρώδη διαβήτη τύπου 1 ρ. Χρήστος Σαμπάνης ιαβητολογικό Κέντρο Ιπποκράτειο Νοσοκομείο Θεσσαλονίκης Μετακινήσεις θρεπτικών ουσιών μέσω πλακούντα ΜΗΤΕΡΑ
Μεταβολικός έλεγχος κατά την κύηση γυναικών με σακχαρώδη διαβήτη τύπου 1 ρ. Χρήστος Σαμπάνης ιαβητολογικό Κέντρο Ιπποκράτειο Νοσοκομείο Θεσσαλονίκης Μετακινήσεις θρεπτικών ουσιών μέσω πλακούντα ΜΗΤΕΡΑ
Υπεργλυκαιμία λόγω χρήσης Γλυκοκορτικοειδών. Μαρινέλλα Κυριακίδου Χειμώνα Ενδοκρινολόγος 24 ο Ετήσιο Συνέδριο ΔΕΒΕ Νοέμβριος 2010
 Υπεργλυκαιμία λόγω χρήσης Γλυκοκορτικοειδών Μαρινέλλα Κυριακίδου Χειμώνα Ενδοκρινολόγος 24 ο Ετήσιο Συνέδριο ΔΕΒΕ Νοέμβριος 2010 Εισαγωγή Χρήση γλυκοκορτικοειδών (ΓΚ) σε πολλές ασθένειες Αρκετές φορές
Υπεργλυκαιμία λόγω χρήσης Γλυκοκορτικοειδών Μαρινέλλα Κυριακίδου Χειμώνα Ενδοκρινολόγος 24 ο Ετήσιο Συνέδριο ΔΕΒΕ Νοέμβριος 2010 Εισαγωγή Χρήση γλυκοκορτικοειδών (ΓΚ) σε πολλές ασθένειες Αρκετές φορές
ΜΕΤΑΒΟΛΙΣΜΟΣ ΝΗΣΤΙΚΟΥ ΚΑΙ ΤΡΑΦΕΝΤΟΣ ΟΡΓΑΝΙΣΜΟΥ Tον ανθρώπινο µεταβολισµό το χαρακτηρίζουν δύο στάδια. Tοπρώτοείναιηκατάστασητουοργανισµούµετά
 ΜΕΤΑΒΟΛΙΣΜΟΣ ΝΗΣΤΙΚΟΥ ΚΑΙ ΤΡΑΦΕΝΤΟΣ ΟΡΓΑΝΙΣΜΟΥ Tον ανθρώπινο µεταβολισµό το χαρακτηρίζουν δύο στάδια. Tοπρώτοείναιηκατάστασητουοργανισµούµετά απόκάποιογεύµα, οπότετοαίµαείναιπλούσιοσε θρεπτικές ύλες από
ΜΕΤΑΒΟΛΙΣΜΟΣ ΝΗΣΤΙΚΟΥ ΚΑΙ ΤΡΑΦΕΝΤΟΣ ΟΡΓΑΝΙΣΜΟΥ Tον ανθρώπινο µεταβολισµό το χαρακτηρίζουν δύο στάδια. Tοπρώτοείναιηκατάστασητουοργανισµούµετά απόκάποιογεύµα, οπότετοαίµαείναιπλούσιοσε θρεπτικές ύλες από
Σακχαρώδης διαβήτης και οστεοπόρωση - Ο Δρόμος για την Θεραπεία Τρίτη, 23 Νοέμβριος :22
 Δημήτρης Ι. Χατζηδάκης, Αναπληρωτής Καθηγητής Παθολογίας - Ενδοκρινολογίας, Υπεύθυνος Ενδοκρινολογικής Mονάδας Β' Προπαιδευτικής Παθολογικής Κλινικής Πανεπιστημίου Αθηνών, Πανεπιστημιακό Γενικό Νοσοκομείο
Δημήτρης Ι. Χατζηδάκης, Αναπληρωτής Καθηγητής Παθολογίας - Ενδοκρινολογίας, Υπεύθυνος Ενδοκρινολογικής Mονάδας Β' Προπαιδευτικής Παθολογικής Κλινικής Πανεπιστημίου Αθηνών, Πανεπιστημιακό Γενικό Νοσοκομείο
Έκβαση της κύησης γυναικών με Διαβήτη της Κύησης
 Έκβαση της κύησης γυναικών με Διαβήτη της Κύησης B. Π. Παπαδοπούλου (1,2), Δ. Βαβίλης (2), Κ. Κώτσα (3), Δ. Γ. Γουλής (1) (1), Μεταπτυχιακό Πρόγραμμα Σπουδών «Φροντίδα στο Σακχαρώδη Διαβήτη», Αλεξάνδρειο
Έκβαση της κύησης γυναικών με Διαβήτη της Κύησης B. Π. Παπαδοπούλου (1,2), Δ. Βαβίλης (2), Κ. Κώτσα (3), Δ. Γ. Γουλής (1) (1), Μεταπτυχιακό Πρόγραμμα Σπουδών «Φροντίδα στο Σακχαρώδη Διαβήτη», Αλεξάνδρειο
Ο ΡΟΛΟΣ ΤΟΥ ΝΟΣΗΛΕΥΤΗ ΣΤΗΝ ΑΥΤΟΔΙΑΧΕΙΡΙΣΗ ΣΑΚΧΑΡΩΔΗ ΔΙΑΒΗΤΗ ΤΥΠΟΥ Ι ΣΕ ΕΦΗΒΟΥΣ. Μαρία Μελέτη Πτυχιούχος Νοσηλεύτρια
 Ο ΡΟΛΟΣ ΤΟΥ ΝΟΣΗΛΕΥΤΗ ΣΤΗΝ ΑΥΤΟΔΙΑΧΕΙΡΙΣΗ ΣΑΚΧΑΡΩΔΗ ΔΙΑΒΗΤΗ ΤΥΠΟΥ Ι ΣΕ ΕΦΗΒΟΥΣ Μαρία Μελέτη Πτυχιούχος Νοσηλεύτρια Ο ινσουλινοεξαρτώμενος σακχαρώδης διαβήτης είναι γνωστός σαν τύπου 1 και αποτελεί την
Ο ΡΟΛΟΣ ΤΟΥ ΝΟΣΗΛΕΥΤΗ ΣΤΗΝ ΑΥΤΟΔΙΑΧΕΙΡΙΣΗ ΣΑΚΧΑΡΩΔΗ ΔΙΑΒΗΤΗ ΤΥΠΟΥ Ι ΣΕ ΕΦΗΒΟΥΣ Μαρία Μελέτη Πτυχιούχος Νοσηλεύτρια Ο ινσουλινοεξαρτώμενος σακχαρώδης διαβήτης είναι γνωστός σαν τύπου 1 και αποτελεί την
ΑΛΕΞΑΝΔΡΕΙΟ ΤΕΧΝΟΛΟΓΙΚΟ ΕΚΠΑΙΔΕΥΤΙΚΟ ΙΔΡΥΜΑ «Ο ΡΟΛΟΣ ΤΟΥ ΝΟΣΗΛΕΥΤΗ ΣΤΗΝ ΠΡΩΤΟΓΕΝΗ ΠΡΟΛΗΨΗ ΤΟΥ ΣΑΚΧΑΡΩΔΗ ΔΙΑΒΗΤΗ»
 ΑΛΕΞΑΝΔΡΕΙΟ ΤΕΧΝΟΛΟΓΙΚΟ ΕΚΠΑΙΔΕΥΤΙΚΟ ΙΔΡΥΜΑ ΣΧΟΛΗ ΣΕΥΠ- ΤΜΗΜΑ ΝΟΣΗΛΕΥΤΙΚΗΣ «Ο ΡΟΛΟΣ ΤΟΥ ΝΟΣΗΛΕΥΤΗ ΣΤΗΝ ΠΡΩΤΟΓΕΝΗ ΠΡΟΛΗΨΗ ΤΟΥ ΣΑΚΧΑΡΩΔΗ ΔΙΑΒΗΤΗ» ΠΤΥΧΙΑΚΗ ΕΡΓΑΣΙΑ ΤΩΝ ΠΑΠΑΜΑΡΙΝΟΥΔΗ ΙΩΑΝΝΑ ΣΤΕΦΑΝΙΔΟΥ ΣΤΑΥΡΟΥΛΑ
ΑΛΕΞΑΝΔΡΕΙΟ ΤΕΧΝΟΛΟΓΙΚΟ ΕΚΠΑΙΔΕΥΤΙΚΟ ΙΔΡΥΜΑ ΣΧΟΛΗ ΣΕΥΠ- ΤΜΗΜΑ ΝΟΣΗΛΕΥΤΙΚΗΣ «Ο ΡΟΛΟΣ ΤΟΥ ΝΟΣΗΛΕΥΤΗ ΣΤΗΝ ΠΡΩΤΟΓΕΝΗ ΠΡΟΛΗΨΗ ΤΟΥ ΣΑΚΧΑΡΩΔΗ ΔΙΑΒΗΤΗ» ΠΤΥΧΙΑΚΗ ΕΡΓΑΣΙΑ ΤΩΝ ΠΑΠΑΜΑΡΙΝΟΥΔΗ ΙΩΑΝΝΑ ΣΤΕΦΑΝΙΔΟΥ ΣΤΑΥΡΟΥΛΑ
ΕΜΠΕΙΡΙΑ ΑΠΟ ΤΗΝ ΧΡΗΣΗ ΑΝΤΛΙΑΣ ΙΝΣΟΥΛΙΝΗΣ ΣΕ ΕΦΗΒΟΥΣ ΚΑΙ ΝΕΑΡΟΥΣ ΕΝΗΛΙΚΕΣ ΜΕ Σ 1. ΥΝΑΤΟΤΗΤΕΣ, ΠΡΟΫΠΟΘΕΣΕΙΣ ΚΑΙ ΥΣΚΟΛΙΕΣ.
 ΕΜΠΕΙΡΙΑ ΑΠΟ ΤΗΝ ΧΡΗΣΗ ΑΝΤΛΙΑΣ ΙΝΣΟΥΛΙΝΗΣ ΣΕ ΕΦΗΒΟΥΣ ΚΑΙ ΝΕΑΡΟΥΣ ΕΝΗΛΙΚΕΣ ΜΕ Σ 1. ΥΝΑΤΟΤΗΤΕΣ, ΠΡΟΫΠΟΘΕΣΕΙΣ ΚΑΙ ΥΣΚΟΛΙΕΣ. Κ.Κίτσιος¹, Μ.Παπαδοπούλου², Ν.Καδόγλου¹, Σ. Τερζή², Κ.Κώστα², Ν.Σάιλερ¹ 1.Α Παθολογική
ΕΜΠΕΙΡΙΑ ΑΠΟ ΤΗΝ ΧΡΗΣΗ ΑΝΤΛΙΑΣ ΙΝΣΟΥΛΙΝΗΣ ΣΕ ΕΦΗΒΟΥΣ ΚΑΙ ΝΕΑΡΟΥΣ ΕΝΗΛΙΚΕΣ ΜΕ Σ 1. ΥΝΑΤΟΤΗΤΕΣ, ΠΡΟΫΠΟΘΕΣΕΙΣ ΚΑΙ ΥΣΚΟΛΙΕΣ. Κ.Κίτσιος¹, Μ.Παπαδοπούλου², Ν.Καδόγλου¹, Σ. Τερζή², Κ.Κώστα², Ν.Σάιλερ¹ 1.Α Παθολογική
Ε Ν Η Μ Ε Ρ Ω Σ Ο Υ. νεφρά
 Ε Ν Η Μ Ε Ρ Ω Σ Ο Υ νεφρά νεφρών Η υψηλή αρτηριακή πίεση (υπέρταση) είναι ένα από τα δύο κύρια αίτια χρόνιας νεφρικής νόσου παγκοσμίως (το άλλο είναι ο διαβήτης). Επίσης, τα νεφρά έχουν βασικό ρόλο στη
Ε Ν Η Μ Ε Ρ Ω Σ Ο Υ νεφρά νεφρών Η υψηλή αρτηριακή πίεση (υπέρταση) είναι ένα από τα δύο κύρια αίτια χρόνιας νεφρικής νόσου παγκοσμίως (το άλλο είναι ο διαβήτης). Επίσης, τα νεφρά έχουν βασικό ρόλο στη
Ηλικιωμένοι & Χρόνια Νοσήματα: Το Παράδειγμα Της Διαβητικής Κετοξέωσης.
 Ηλικιωμένοι & Χρόνια Νοσήματα: Το Παράδειγμα Της Διαβητικής Κετοξέωσης. Πουμπουρίδου Μαρία Νοσηλεύτρια Τ.Ε, Μεταπτυχιακή Φοιτήτρια Προπαιδευτική Παθολογική Κλινική Π.Γ.Ν.Θ «ΑΧΕΠΑ» Ορισμός Σακχαρώδη Διαβήτη:
Ηλικιωμένοι & Χρόνια Νοσήματα: Το Παράδειγμα Της Διαβητικής Κετοξέωσης. Πουμπουρίδου Μαρία Νοσηλεύτρια Τ.Ε, Μεταπτυχιακή Φοιτήτρια Προπαιδευτική Παθολογική Κλινική Π.Γ.Ν.Θ «ΑΧΕΠΑ» Ορισμός Σακχαρώδη Διαβήτη:
Ν. Κατσίκη[1], Α. Γκοτζαμάνη-Ψαρράκου[2], Φ. Ηλιάδης[1], Τρ. Διδάγγελος[1], Ι. Γιώβος[3], Δ. Καραμήτσος[1]
![Ν. Κατσίκη[1], Α. Γκοτζαμάνη-Ψαρράκου[2], Φ. Ηλιάδης[1], Τρ. Διδάγγελος[1], Ι. Γιώβος[3], Δ. Καραμήτσος[1] Ν. Κατσίκη[1], Α. Γκοτζαμάνη-Ψαρράκου[2], Φ. Ηλιάδης[1], Τρ. Διδάγγελος[1], Ι. Γιώβος[3], Δ. Καραμήτσος[1]](/thumbs/20/414553.jpg) Ολόγοςλεπτίνης/αδιπονεκτίνης ως ανεξάρτητος προγνωστικός παράγοντας 10ετούς καρδιαγγειακού κινδύνου σε ινσουλινοθεραπευόμενους ασθενείς με διαβήτη τύπου 2 Ν. Κατσίκη[1], Α. Γκοτζαμάνη-Ψαρράκου[2], Φ. Ηλιάδης[1],
Ολόγοςλεπτίνης/αδιπονεκτίνης ως ανεξάρτητος προγνωστικός παράγοντας 10ετούς καρδιαγγειακού κινδύνου σε ινσουλινοθεραπευόμενους ασθενείς με διαβήτη τύπου 2 Ν. Κατσίκη[1], Α. Γκοτζαμάνη-Ψαρράκου[2], Φ. Ηλιάδης[1],
Πηγή: Πρόγραμμα ΥΔΡΙΑ (MIS 346816) 5/10/2015
 Δείκτες υγείας αντιπροσωπευτικού δείγματος του πληθυσμού στην Ελλάδα Σακχαρώδης διαβήτης Ε. Κουτρούμπα-Μαρκέτου Δρ. Διευθύντρια Βιοχημικού Εργαστηρίου ΓΝΑ ΚΑΤ ΠΑΓΚΟΣΜΙΟΣ ΕΠΙΠΟΛΑΣΜΟΣ ΤΟΥ ΣΑΚΧΑΡΩΔΟΥΣ ΔΙΑΒΗΤΗ
Δείκτες υγείας αντιπροσωπευτικού δείγματος του πληθυσμού στην Ελλάδα Σακχαρώδης διαβήτης Ε. Κουτρούμπα-Μαρκέτου Δρ. Διευθύντρια Βιοχημικού Εργαστηρίου ΓΝΑ ΚΑΤ ΠΑΓΚΟΣΜΙΟΣ ΕΠΙΠΟΛΑΣΜΟΣ ΤΟΥ ΣΑΚΧΑΡΩΔΟΥΣ ΔΙΑΒΗΤΗ
Κεφάλαιο 15 (Ιατρική Γενετική) Προγεννητική διάγνωση
 Κεφάλαιο 15 (Ιατρική Γενετική) Προγεννητική διάγνωση Η προγεννητική διάγνωση Ενδείξεις: -Προχωρημένη ηλικία μητέρας (πιο συχνό: σύνδρομο Down) -Προγενέστερο παιδί με de novo χρωμοσωμική ανωμαλία -Ύπαρξη
Κεφάλαιο 15 (Ιατρική Γενετική) Προγεννητική διάγνωση Η προγεννητική διάγνωση Ενδείξεις: -Προχωρημένη ηλικία μητέρας (πιο συχνό: σύνδρομο Down) -Προγενέστερο παιδί με de novo χρωμοσωμική ανωμαλία -Ύπαρξη
ΕΦΗΜΕΡΙ Α ΤΗΣ ΚΥΒΕΡΝΗΣΕΩΣ
 E ΕΦΗΜΕΡΙ Α ΤΗΣ ΚΥΒΕΡΝΗΣΕΩΣ ΤΗΣ ΕΛΛΗΝΙΚΗΣ ΗΜΟΚΡΑΤΙΑΣ 3163 31 Ιανουαρίου 2018 ΤΕΥΧΟΣ ΔΕΥΤΕΡΟ Αρ. Φύλλου 231 ΑΠΟΦΑΣΕΙΣ Αριθμ. Γ2δ/Γ.Π.οικ.3672 Έκδοση Καταλόγου Κωδικών της Διεθνούς Στατιστικής Ταξινόμησης
E ΕΦΗΜΕΡΙ Α ΤΗΣ ΚΥΒΕΡΝΗΣΕΩΣ ΤΗΣ ΕΛΛΗΝΙΚΗΣ ΗΜΟΚΡΑΤΙΑΣ 3163 31 Ιανουαρίου 2018 ΤΕΥΧΟΣ ΔΕΥΤΕΡΟ Αρ. Φύλλου 231 ΑΠΟΦΑΣΕΙΣ Αριθμ. Γ2δ/Γ.Π.οικ.3672 Έκδοση Καταλόγου Κωδικών της Διεθνούς Στατιστικής Ταξινόμησης
ΙΑΤΡΙΚΗ ΣΧΟΛΗ ΕΘΝΙΚΟΥ ΚΑΙ ΚΑΠΟΔΙΣΤΡΙΑΚΟΥ ΠΑΝΕΠΙΣΤΗΜΙΟΥ ΑΘΗΝΩΝ ΜΟΝΑΔΑ ΕΡΕΥΝΑΣ Β'ΠΡΟΠΑΙΔΕΥΤΙΚΗΣ ΠΑΘΟΛΟΓΙΚΗΣ ΚΛΙΝΙΚΗΣ ΚΑΘΗΓΗΤΗΣ Θ.
 ΙΑΤΡΙΚΗ ΣΧΟΛΗ ΕΘΝΙΚΟΥ ΚΑΙ ΚΑΠΟΔΙΣΤΡΙΑΚΟΥ ΠΑΝΕΠΙΣΤΗΜΙΟΥ ΑΘΗΝΩΝ ΜΟΝΑΔΑ ΕΡΕΥΝΑΣ Β'ΠΡΟΠΑΙΔΕΥΤΙΚΗΣ ΠΑΘΟΛΟΓΙΚΗΣ ΚΛΙΝΙΚΗΣ ΚΑΘΗΓΗΤΗΣ Θ. ΟΙΚΟΝΟΜΟΠΟΥΛΟΣ 1 ΙΕΡΙΛΗΨΗ ΔΙΔΑΚΤΟΡΙΚΗΣ ΔΙΑΤΡΙΒΗΣ ΒΙΟΛΟΓΟΣ: ΕΡΙΦΥΛΗ ΚΥΡΙΑΖΗ
ΙΑΤΡΙΚΗ ΣΧΟΛΗ ΕΘΝΙΚΟΥ ΚΑΙ ΚΑΠΟΔΙΣΤΡΙΑΚΟΥ ΠΑΝΕΠΙΣΤΗΜΙΟΥ ΑΘΗΝΩΝ ΜΟΝΑΔΑ ΕΡΕΥΝΑΣ Β'ΠΡΟΠΑΙΔΕΥΤΙΚΗΣ ΠΑΘΟΛΟΓΙΚΗΣ ΚΛΙΝΙΚΗΣ ΚΑΘΗΓΗΤΗΣ Θ. ΟΙΚΟΝΟΜΟΠΟΥΛΟΣ 1 ΙΕΡΙΛΗΨΗ ΔΙΔΑΚΤΟΡΙΚΗΣ ΔΙΑΤΡΙΒΗΣ ΒΙΟΛΟΓΟΣ: ΕΡΙΦΥΛΗ ΚΥΡΙΑΖΗ
Ο σακχαρώδης διαβήτης ( ΣΔ ) είναι το κλινικό σύνδρομο που οφείλεται. είτε σε έλλειψη ινσουλίνης λόγω μείωσης η παύσης παραγωγής (σακχαρώδης
 ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ ΚΑΙ ΚΑΤΟΙΚΙΔΙΑ ΖΩΑ Ο σακχαρώδης διαβήτης ( ΣΔ ) είναι το κλινικό σύνδρομο που οφείλεται είτε σε έλλειψη ινσουλίνης λόγω μείωσης η παύσης παραγωγής (σακχαρώδης διαβήτης τύπου 1 ) είτε
ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ ΚΑΙ ΚΑΤΟΙΚΙΔΙΑ ΖΩΑ Ο σακχαρώδης διαβήτης ( ΣΔ ) είναι το κλινικό σύνδρομο που οφείλεται είτε σε έλλειψη ινσουλίνης λόγω μείωσης η παύσης παραγωγής (σακχαρώδης διαβήτης τύπου 1 ) είτε
ΠΡΟΒΛΕΨΗ ΕΜΦΑΝΙΣΗΣ ΜΕΤΑΒΟΛΙΚΟΥ ΣΥΝ ΡΟΜΟΥ ΣΤΗΝ ΕΦΗΒΕΙΑ
 ΠΡΟΒΛΕΨΗ ΕΜΦΑΝΙΣΗΣ ΜΕΤΑΒΟΛΙΚΟΥ ΣΥΝ ΡΟΜΟΥ ΣΤΗΝ ΕΦΗΒΕΙΑ ΜΕΛΕΤΗ PREMA Σ. Ευσταθίου, Ε. Σκεύα, Ε. Ζορµπαλά, Α. Αχείµαστος, Θ. Μουντοκαλάκης Κέντρο Πρόληψης Καρδιαγγειακών Νόσων, Κλινική «Υγείας Μέλαθρον» ΜΕΛΕΤΗ
ΠΡΟΒΛΕΨΗ ΕΜΦΑΝΙΣΗΣ ΜΕΤΑΒΟΛΙΚΟΥ ΣΥΝ ΡΟΜΟΥ ΣΤΗΝ ΕΦΗΒΕΙΑ ΜΕΛΕΤΗ PREMA Σ. Ευσταθίου, Ε. Σκεύα, Ε. Ζορµπαλά, Α. Αχείµαστος, Θ. Μουντοκαλάκης Κέντρο Πρόληψης Καρδιαγγειακών Νόσων, Κλινική «Υγείας Μέλαθρον» ΜΕΛΕΤΗ
Θέµατα διάλεξης ΕΠΙΚΑΙΡΑ ΘΕΜΑΤΑ ΒΙΟΧΗΜΕΙΑΣ ΤΗΣ ΑΣΚΗΣΗΣ. Τι είναι διαβήτης. Η επίδραση της άσκησης στον σακχαρώδη διαβήτη τύπου ΙΙ
 Θέµατα διάλεξης MANAGING AUTHORITY OF THE OPERATIONAL PROGRAMME EDUCATION AND INITIAL VOCATIONAL TRAINING ΕΠΙΚΑΙΡΑ ΘΕΜΑΤΑ ΒΙΟΧΗΜΕΙΑΣ ΤΗΣ ΑΣΚΗΣΗΣ Να εξετάσει θέµατα που έχουν σχέση µε το µεταβολισµό και
Θέµατα διάλεξης MANAGING AUTHORITY OF THE OPERATIONAL PROGRAMME EDUCATION AND INITIAL VOCATIONAL TRAINING ΕΠΙΚΑΙΡΑ ΘΕΜΑΤΑ ΒΙΟΧΗΜΕΙΑΣ ΤΗΣ ΑΣΚΗΣΗΣ Να εξετάσει θέµατα που έχουν σχέση µε το µεταβολισµό και
Ερωτήµατα προς απάντηση
 Κεφ. 9. Ανοσιακή ανοχή και αυτοανοσία: Η διάκριση εαυτού-ξένου και οι διαταραχές της Ερωτήµατα προς απάντηση Πως διατηρεί το ανοσοποιητικό σύστηµα τηµη απαντητικότητα σε εαυτά αντιγόνα (=ανοχή); Ποιοι
Κεφ. 9. Ανοσιακή ανοχή και αυτοανοσία: Η διάκριση εαυτού-ξένου και οι διαταραχές της Ερωτήµατα προς απάντηση Πως διατηρεί το ανοσοποιητικό σύστηµα τηµη απαντητικότητα σε εαυτά αντιγόνα (=ανοχή); Ποιοι
Υπέρταση. Τι Είναι η Υπέρταση; Από Τι Προκαλείται η Υπέρταση; Ποιοι Είναι Οι Παράγοντες Κινδύνου Για Την Υπέρταση;
 Υπέρταση Τι Είναι η Υπέρταση; Η πίεση του αίματος είναι η δύναμη που ασκεί το αίμα στις αρτηρίες όταν μεταφέρεται από την καρδιά στην κυκλοφορία. Η σταθερά αυξημένη πίεση, άνω των φυσιολογικών ορίων, αποκαλείται
Υπέρταση Τι Είναι η Υπέρταση; Η πίεση του αίματος είναι η δύναμη που ασκεί το αίμα στις αρτηρίες όταν μεταφέρεται από την καρδιά στην κυκλοφορία. Η σταθερά αυξημένη πίεση, άνω των φυσιολογικών ορίων, αποκαλείται
Σχετιζομενος Με Το NLRP-12 Υποτροπιαζων Πυρετος
 www.printo.it/pediatric-rheumatology/cy/intro Σχετιζομενος Με Το NLRP-12 Υποτροπιαζων Πυρετος Έκδοση από 2016 1. ΤΙ ΕΙΝΑΙ Ο ΣΧΕΤΙΖΟΜΕΝΟΣ ΜΕ ΤΟ NLRP12 ΥΠΟΤΡΟΠΙΑΖΩΝ ΠΥΡΕΤΟΣ 1.1 Τι είναι; Ο σχετιζόμενος με
www.printo.it/pediatric-rheumatology/cy/intro Σχετιζομενος Με Το NLRP-12 Υποτροπιαζων Πυρετος Έκδοση από 2016 1. ΤΙ ΕΙΝΑΙ Ο ΣΧΕΤΙΖΟΜΕΝΟΣ ΜΕ ΤΟ NLRP12 ΥΠΟΤΡΟΠΙΑΖΩΝ ΠΥΡΕΤΟΣ 1.1 Τι είναι; Ο σχετιζόμενος με
«Θεραπευτικός αλγόριθµος ADA/EASD 2012»
 «Θεραπευτικός αλγόριθµος ADA/EASD 2012» ΕΤΟΣ ΙΔΡΥΣΕΩΣ 1942 Ηλίας Ν. Μυγδάλης Συντονιστής Διευθυντής Β Παθολογική Κλινική και Διαβητολογικό Κέντρο, Γενικό Νοσοκοµείο ΝΙΜΤΣ, Αθήνα 9o Πανελλήνιο Συνέδριο
«Θεραπευτικός αλγόριθµος ADA/EASD 2012» ΕΤΟΣ ΙΔΡΥΣΕΩΣ 1942 Ηλίας Ν. Μυγδάλης Συντονιστής Διευθυντής Β Παθολογική Κλινική και Διαβητολογικό Κέντρο, Γενικό Νοσοκοµείο ΝΙΜΤΣ, Αθήνα 9o Πανελλήνιο Συνέδριο
Κωνσταντίνος Τζιόμαλος Επίκουρος Καθηγητής Παθολογίας Α Προπαιδευτική Παθολογική Κλινική ΑΠΘ, Νοσοκομείο ΑΧΕΠΑ
 Στατίνες στην πρωτογενή πρόληψη Κωνσταντίνος Τζιόμαλος Επίκουρος Καθηγητής Παθολογίας Α Προπαιδευτική Παθολογική Κλινική ΑΠΘ, Νοσοκομείο ΑΧΕΠΑ Πρόληψη καρδιαγγειακών νοσημάτων Πρωτογενής πρόληψη : το σύνολο
Στατίνες στην πρωτογενή πρόληψη Κωνσταντίνος Τζιόμαλος Επίκουρος Καθηγητής Παθολογίας Α Προπαιδευτική Παθολογική Κλινική ΑΠΘ, Νοσοκομείο ΑΧΕΠΑ Πρόληψη καρδιαγγειακών νοσημάτων Πρωτογενής πρόληψη : το σύνολο
Γράφει: Αντώνιος Π. Λέπουρας, Ιατρός Παθολόγος, Εξειδικευμένος στον Σακχ. Διαβήτη, Δ/ντής Β Παθολογικής & Διαβητολογικού Ιατρείου, Ιατρικού Ψυχικού
 Γράφει: Αντώνιος Π. Λέπουρας, Ιατρός Παθολόγος, Εξειδικευμένος στον Σακχ. Διαβήτη, Δ/ντής Β Παθολογικής & Διαβητολογικού Ιατρείου, Ιατρικού Ψυχικού Τι πρέπει να γνωρίζετε για τον Σακχαρώδη Διαβήτη Όλοι
Γράφει: Αντώνιος Π. Λέπουρας, Ιατρός Παθολόγος, Εξειδικευμένος στον Σακχ. Διαβήτη, Δ/ντής Β Παθολογικής & Διαβητολογικού Ιατρείου, Ιατρικού Ψυχικού Τι πρέπει να γνωρίζετε για τον Σακχαρώδη Διαβήτη Όλοι
ιονύσιος Τσαντίλας 1, Απόστολος Ι. Χαζητόλιος 2, Κωνσταντίνος Τζιόμαλος 2, Τριαντάφυλλος ιδάγγελος 2, ημήτριος Παπαδημητρίου 3, ημήτριος Καραμήτσος 2
 Η επίδραση της βουφλομεδίλης στην περιφερική μικροκυκλοφορία σε ασθενείς με σακχαρώδη διαβήτη τύπου 2 χωρίς κλινικές εκδηλώσεις μικρο- ή μακροαγγειοπάθειας ιονύσιος Τσαντίλας 1, Απόστολος Ι. Χαζητόλιος
Η επίδραση της βουφλομεδίλης στην περιφερική μικροκυκλοφορία σε ασθενείς με σακχαρώδη διαβήτη τύπου 2 χωρίς κλινικές εκδηλώσεις μικρο- ή μακροαγγειοπάθειας ιονύσιος Τσαντίλας 1, Απόστολος Ι. Χαζητόλιος
ΣΥΣΧΕΤΙΣΗ ΤΗΣ hs-crp ΜΕ ΤΗΝ ΠΡΟΓΝΩΣΤΙΚΉ ΙΚΑΝΟΤΗΤΑ ΤΗΣ ΤΡΟΠΟΝΙΝΗΣ ΣΕ ΔΙΑΒΗΤΙΚΟΥΣ ΚΑΙ ΜΗ ΑΣΘΕΝΕΙΣ ΜΕΤΑ ΑΠΟ ΟΞΥ ΣΤΕΦΑΝΙΑΙΟ ΣΥΝΔΡΟΜΟ
 ΣΥΣΧΕΤΙΣΗ ΤΗΣ hs-crp ΜΕ ΤΗΝ ΠΡΟΓΝΩΣΤΙΚΉ ΙΚΑΝΟΤΗΤΑ ΤΗΣ ΤΡΟΠΟΝΙΝΗΣ ΣΕ ΔΙΑΒΗΤΙΚΟΥΣ ΚΑΙ ΜΗ ΑΣΘΕΝΕΙΣ ΜΕΤΑ ΑΠΟ ΟΞΥ ΣΤΕΦΑΝΙΑΙΟ ΣΥΝΔΡΟΜΟ Φ Τρυποσκιάδης 1, Α Κουτσοβασίλης 2, Δ Λεβισιανού 2, Γ Κουκούλης 1, Ι Σκουλαρίγκης
ΣΥΣΧΕΤΙΣΗ ΤΗΣ hs-crp ΜΕ ΤΗΝ ΠΡΟΓΝΩΣΤΙΚΉ ΙΚΑΝΟΤΗΤΑ ΤΗΣ ΤΡΟΠΟΝΙΝΗΣ ΣΕ ΔΙΑΒΗΤΙΚΟΥΣ ΚΑΙ ΜΗ ΑΣΘΕΝΕΙΣ ΜΕΤΑ ΑΠΟ ΟΞΥ ΣΤΕΦΑΝΙΑΙΟ ΣΥΝΔΡΟΜΟ Φ Τρυποσκιάδης 1, Α Κουτσοβασίλης 2, Δ Λεβισιανού 2, Γ Κουκούλης 1, Ι Σκουλαρίγκης
ΔΙΑΓΝΩΣΤΙΚΗ ΑΘΗΝΩΝ ΒΑΣ. ΣΙΔΕΡΗΣ, ΜΕΣΟΓΕΙΩΝ 6, ΑΜΠΕΛΟΚΗΠΟΙ 115 27, ΑΘΗΝΑ, ΤΗΛ: 210 7777.654, FAX
 ΔΙΑΓΝΩΣΤΙΚΗ ΑΘΗΝΩΝ Μικροβιολογικό & Ερευνητικό Εργαστήριο Καθ έξιν Αποβολές Οι καθ 'έξιν αποβολές είναι μια ασθένεια σαφώς διακριτή από τη στειρότητα, και που ορίζεται ως δύο ή περισσότερες αποτυχημένες
ΔΙΑΓΝΩΣΤΙΚΗ ΑΘΗΝΩΝ Μικροβιολογικό & Ερευνητικό Εργαστήριο Καθ έξιν Αποβολές Οι καθ 'έξιν αποβολές είναι μια ασθένεια σαφώς διακριτή από τη στειρότητα, και που ορίζεται ως δύο ή περισσότερες αποτυχημένες
Τι πρέπει να γνωρίζω;
 Διαβητική Κετοξέωση & παιδί Τι πρέπει να γνωρίζω; Με την ευγενική χορηγία Ποια είναι τα συμπτώματα της ΔΚΟ; Τι είναι η Διαβητική Κετοξέωση; Η Διαβητική Κετοξέωση (ΔΚΟ) αποτελεί μια σοβαρή μεταβολική διαταραχή
Διαβητική Κετοξέωση & παιδί Τι πρέπει να γνωρίζω; Με την ευγενική χορηγία Ποια είναι τα συμπτώματα της ΔΚΟ; Τι είναι η Διαβητική Κετοξέωση; Η Διαβητική Κετοξέωση (ΔΚΟ) αποτελεί μια σοβαρή μεταβολική διαταραχή
ΙΠΠΟΚΡΑΤΕΙΕΣ ΗΜΕΡΕΣ ΚΑΡΔΙΟΛΟΓΙΑΣ 2019 ΠΡΟΛΗΨΗ ΚΑΡΔΙΑΓΓΕΙΑΚΩΝ ΠΑΘΗΣΕΩΝ ΣΤΑ ΠΑΙΔΙΑ. ΡΟΥΜΤΣΙΟΥ ΜΑΡΙΑ Νοσηλεύτρια CPN, MSc Α Παιδιατρικής κλινικής ΑΠΘ
 ΙΠΠΟΚΡΑΤΕΙΕΣ ΗΜΕΡΕΣ ΚΑΡΔΙΟΛΟΓΙΑΣ 2019 ΠΡΟΛΗΨΗ ΚΑΡΔΙΑΓΓΕΙΑΚΩΝ ΠΑΘΗΣΕΩΝ ΣΤΑ ΠΑΙΔΙΑ ΡΟΥΜΤΣΙΟΥ ΜΑΡΙΑ Νοσηλεύτρια CPN, MSc Α Παιδιατρικής κλινικής ΑΠΘ «Η μεγαλύτερη δύναμη της δημόσιας υγείας είναι η πρόληψη»
ΙΠΠΟΚΡΑΤΕΙΕΣ ΗΜΕΡΕΣ ΚΑΡΔΙΟΛΟΓΙΑΣ 2019 ΠΡΟΛΗΨΗ ΚΑΡΔΙΑΓΓΕΙΑΚΩΝ ΠΑΘΗΣΕΩΝ ΣΤΑ ΠΑΙΔΙΑ ΡΟΥΜΤΣΙΟΥ ΜΑΡΙΑ Νοσηλεύτρια CPN, MSc Α Παιδιατρικής κλινικής ΑΠΘ «Η μεγαλύτερη δύναμη της δημόσιας υγείας είναι η πρόληψη»
Σακχαρώδης Διαβήτης τύπου 1 και τύπου 2 Δύο διαφορετικές οντότητες;
 Σακχαρώδης Διαβήτης τύπου 1 και τύπου 2 Δύο διαφορετικές οντότητες; Δρ. Χρήστος Μανές Παθολόγος Διευθυντής ΕΣΥ Διαβητολογικό Κέντρο Γ.Π.Ν. «ΠΑΠΑΓΕΩΡΓΙΟΥ» Νέα ταξινόμηση Σακχαρώδη Διαβήτη Σακχ. Διαβήτης
Σακχαρώδης Διαβήτης τύπου 1 και τύπου 2 Δύο διαφορετικές οντότητες; Δρ. Χρήστος Μανές Παθολόγος Διευθυντής ΕΣΥ Διαβητολογικό Κέντρο Γ.Π.Ν. «ΠΑΠΑΓΕΩΡΓΙΟΥ» Νέα ταξινόμηση Σακχαρώδη Διαβήτη Σακχ. Διαβήτης
& Xρόνια. Nοσήματα: Το Μεταβολικό Σύνδρομο. Τρόπος Zωής. Νένη Περβανίδου Παιδίατρος Ιατρείο Παιδικής-Εφηβικής
 Τρόπος Zωής & Xρόνια Nοσήματα: Το Μεταβολικό Σύνδρομο στα παιδιά και τους έφηβους Νένη Περβανίδου Παιδίατρος Ιατρείο Παιδικής-Εφηβικής Παχυσαρκίας Α Παιδιατρική Κλινική Πανεπιστημίου Αθηνών Nοσοκομείο
Τρόπος Zωής & Xρόνια Nοσήματα: Το Μεταβολικό Σύνδρομο στα παιδιά και τους έφηβους Νένη Περβανίδου Παιδίατρος Ιατρείο Παιδικής-Εφηβικής Παχυσαρκίας Α Παιδιατρική Κλινική Πανεπιστημίου Αθηνών Nοσοκομείο
14 Νοεμβρίου-Παγκόσμια ημέρα για τον Σακχαρώδη Διαβήτη
 14 Νοεμβρίου-Παγκόσμια ημέρα για τον Σακχαρώδη Διαβήτη Η παγκόσμια ημέρα για τον σακχαρώδη διαβήτη γιορτάζεται κάθε χρόνο στις 14 Νοεμβρίου, με αφορμή τα γενέθλια του Frederick Banting, o οποίος σε συνεργασία
14 Νοεμβρίου-Παγκόσμια ημέρα για τον Σακχαρώδη Διαβήτη Η παγκόσμια ημέρα για τον σακχαρώδη διαβήτη γιορτάζεται κάθε χρόνο στις 14 Νοεμβρίου, με αφορμή τα γενέθλια του Frederick Banting, o οποίος σε συνεργασία
«Σακχαρώδης διαβήτης τύπου 2 : Ένα χρήσιμο ΤΕΣΤ για την διάγνωση του», από την Διαιτολόγο Διατροφολόγο Βασιλική Νεστορή και το diaitologia.gr!
 «Σακχαρώδης διαβήτης τύπου 2 : Ένα χρήσιμο ΤΕΣΤ για την διάγνωση του», από την Διαιτολόγο Διατροφολόγο Βασιλική Νεστορή και το diaitologia.gr! Ο διαβήτης τύπου 2 είναι ο πιο συνηθισμένος τύπος διαβήτη
«Σακχαρώδης διαβήτης τύπου 2 : Ένα χρήσιμο ΤΕΣΤ για την διάγνωση του», από την Διαιτολόγο Διατροφολόγο Βασιλική Νεστορή και το diaitologia.gr! Ο διαβήτης τύπου 2 είναι ο πιο συνηθισμένος τύπος διαβήτη
«β-μεσογειακή αναιμία: το πιο συχνό μονογονιδιακό νόσημα στη χώρα μας»
 Εργαστήριο Κυτταρογενετικής ΕΚΕΦΕ «Δημόκριτος» «β-μεσογειακή αναιμία: το πιο συχνό μονογονιδιακό νόσημα στη χώρα μας» Ζαχάκη Σοφία - Ουρανία Βιολόγος, MSc, PhD β μεσογειακή αναιμία Η θαλασσαιμία ή νόσος
Εργαστήριο Κυτταρογενετικής ΕΚΕΦΕ «Δημόκριτος» «β-μεσογειακή αναιμία: το πιο συχνό μονογονιδιακό νόσημα στη χώρα μας» Ζαχάκη Σοφία - Ουρανία Βιολόγος, MSc, PhD β μεσογειακή αναιμία Η θαλασσαιμία ή νόσος
Η ΓΛΥΚΟΖΥΛΙΩΜΕΝΗ ΑΛΒΟΥΜΙΝΗ ΩΣ ΕΝΑΛΛΑΚΤΙΚΟΣ ΔΕΙΚΤΗΣ ΓΛΥΚΑΙΜΙΚΟΥ ΕΛΕΓΧΟΥ ΣΕ ΔΙΑΒΗΤΙΚΟΥΣ ΑΙΜΟΚΑΘΑΙΡΟΜΕΝΟΥΣ ΑΣΘΕΝΕΙΣ
 31o Πανελλήνιο Ετήσιο Συνέδριο της Ελληνικής Εταιρείας Μελέτης και Εκπαίδευσης για τον Σακχαρώδη Διαβήτη Η ΓΛΥΚΟΖΥΛΙΩΜΕΝΗ ΑΛΒΟΥΜΙΝΗ ΩΣ ΕΝΑΛΛΑΚΤΙΚΟΣ ΔΕΙΚΤΗΣ ΓΛΥΚΑΙΜΙΚΟΥ ΕΛΕΓΧΟΥ ΣΕ ΔΙΑΒΗΤΙΚΟΥΣ ΑΙΜΟΚΑΘΑΙΡΟΜΕΝΟΥΣ
31o Πανελλήνιο Ετήσιο Συνέδριο της Ελληνικής Εταιρείας Μελέτης και Εκπαίδευσης για τον Σακχαρώδη Διαβήτη Η ΓΛΥΚΟΖΥΛΙΩΜΕΝΗ ΑΛΒΟΥΜΙΝΗ ΩΣ ΕΝΑΛΛΑΚΤΙΚΟΣ ΔΕΙΚΤΗΣ ΓΛΥΚΑΙΜΙΚΟΥ ΕΛΕΓΧΟΥ ΣΕ ΔΙΑΒΗΤΙΚΟΥΣ ΑΙΜΟΚΑΘΑΙΡΟΜΕΝΟΥΣ
Δυσλιπιδαιμίες αντιμετώπιση. Κωνσταντίνος Τζιόμαλος Λέκτορας Παθολογίας ΑΠΘ Α Προπαιδευτική Παθολογική Κλινική ΑΠΘ, Νοσοκομείο ΑΧΕΠΑ
 Δυσλιπιδαιμίες αντιμετώπιση Κωνσταντίνος Τζιόμαλος Λέκτορας Παθολογίας ΑΠΘ Α Προπαιδευτική Παθολογική Κλινική ΑΠΘ, Νοσοκομείο ΑΧΕΠΑ Δυσλιπιδαιμίες LDL-C HDL-C < 40 mg/dl Τριγλυκερίδια 150-199 mg/dl : οριακά
Δυσλιπιδαιμίες αντιμετώπιση Κωνσταντίνος Τζιόμαλος Λέκτορας Παθολογίας ΑΠΘ Α Προπαιδευτική Παθολογική Κλινική ΑΠΘ, Νοσοκομείο ΑΧΕΠΑ Δυσλιπιδαιμίες LDL-C HDL-C < 40 mg/dl Τριγλυκερίδια 150-199 mg/dl : οριακά
11. ΕΝΔΟΚΡΙΝΕΙΣ ΑΔΕΝΕΣ
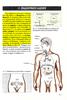 11. ΕΝΔΟΚΡΙΝΕΙΣ ΑΔΕΝΕΣ Στον ανθρώπινο οργανισμό υπάρχουν δύο είδη αδένων, οι εξωκρινείς και οι ενδοκρινείς. Οι εξωκρινείς (ιδρωτοποιοί αδένες, σμηγματογόνοι αδένες κ.ά.) εκκρίνουν το προϊόν τους στην επιφάνεια
11. ΕΝΔΟΚΡΙΝΕΙΣ ΑΔΕΝΕΣ Στον ανθρώπινο οργανισμό υπάρχουν δύο είδη αδένων, οι εξωκρινείς και οι ενδοκρινείς. Οι εξωκρινείς (ιδρωτοποιοί αδένες, σμηγματογόνοι αδένες κ.ά.) εκκρίνουν το προϊόν τους στην επιφάνεια
ΜΗΝΑΣΙΔΟΥ Ε.
 ΔΙΑΒΗΤΙΚΗ ΚΕΤΟΞΕΩΣΗ (ΔΚΟ) Μεταβολική οξέωση που παρατηρείται λόγω απορρύθμισης της έκκρισης ινσουλίνης Η ΔΚΟ χαρακτηρίζεται από: Σάκχαρο πλάσματος >200mg/dl(>11 mmol/l) Οξέωση: ph
ΔΙΑΒΗΤΙΚΗ ΚΕΤΟΞΕΩΣΗ (ΔΚΟ) Μεταβολική οξέωση που παρατηρείται λόγω απορρύθμισης της έκκρισης ινσουλίνης Η ΔΚΟ χαρακτηρίζεται από: Σάκχαρο πλάσματος >200mg/dl(>11 mmol/l) Οξέωση: ph
32. ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ ΚΑΙ ΚΥΗΣΗ
 Α. ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ ΤΥΠΟΥ Ι και ΙΙ (ΣΔ Ι, ΙΙ) Η διαχείριση αυτών των κυήσεων απαιτεί τη συνεργασία ομάδας ιατρών διαφόρων ειδικοτήτων. Η σοβαρότητα του ΣΔ εκτιμάται με βάση την κατάταξη κατά White.
Α. ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ ΤΥΠΟΥ Ι και ΙΙ (ΣΔ Ι, ΙΙ) Η διαχείριση αυτών των κυήσεων απαιτεί τη συνεργασία ομάδας ιατρών διαφόρων ειδικοτήτων. Η σοβαρότητα του ΣΔ εκτιμάται με βάση την κατάταξη κατά White.
ΕΝΤΑΤΙΚΗ ΕΚΠΑΙΔΕΥΣΗ ΣΤΗΝ ΕΝΔΟΚΡΙΝΟΛΟΓΙΑ 12ος ΚΥΚΛΟΣ: ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ. Μ. Σώμαλη Δ. Σπανούδης
 12ος ΚΥΚΛΟΣ ΕΝΤΑΤΙΚΗ ΕΚΠΑΙΔΕΥΣΗ σακχαρώδης διαβήτης ΕΝΤΑΤΙΚΗ ΕΚΠΑΙΔΕΥΣΗ ΣΤΗΝ ΕΝΔΟΚΡΙΝΟΛΟΓΙΑ 12ος ΚΥΚΛΟΣ: ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ Διοικητικό Συμβούλιο Πρόεδρος Μ. Αναπλιώτου Αντιπρόεδρος Τ. Μούσλεχ Γεν. Γραμματέας
12ος ΚΥΚΛΟΣ ΕΝΤΑΤΙΚΗ ΕΚΠΑΙΔΕΥΣΗ σακχαρώδης διαβήτης ΕΝΤΑΤΙΚΗ ΕΚΠΑΙΔΕΥΣΗ ΣΤΗΝ ΕΝΔΟΚΡΙΝΟΛΟΓΙΑ 12ος ΚΥΚΛΟΣ: ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ Διοικητικό Συμβούλιο Πρόεδρος Μ. Αναπλιώτου Αντιπρόεδρος Τ. Μούσλεχ Γεν. Γραμματέας
Dyslipidemia: Updated Guidelines Διαχείριση δυσλιπιδαιμιών
 Dyslipidemia: Updated Guidelines Διαχείριση δυσλιπιδαιμιών Σπύρου Αλκέτα Θεοδώρα, Νοσηλεύτρια ΠΕ, Msc, Καρδιολογική Μονάδα Ωνάσειο Καρδιοχειρουργικό Κέντρο Οι κατευθυντήριες οδηγίες συνοψίζουν και αξιολογούν
Dyslipidemia: Updated Guidelines Διαχείριση δυσλιπιδαιμιών Σπύρου Αλκέτα Θεοδώρα, Νοσηλεύτρια ΠΕ, Msc, Καρδιολογική Μονάδα Ωνάσειο Καρδιοχειρουργικό Κέντρο Οι κατευθυντήριες οδηγίες συνοψίζουν και αξιολογούν
Μειώστε τον κίνδυνο για πρόωρο θάνατο µε τα Ωµέγα-3
 Μειώστε τον κίνδυνο για πρόωρο θάνατο µε τα Ωµέγα-3 Για χρόνια, οι καταναλωτές µαθαίνουν για τα οφέλη της µείωσης των καρδιαγγειακών παθήσεων µε τη λήψη ωµέγα-3 λιπαρών οξέων. Αυτή η άποψη έχει επικρατήσει,
Μειώστε τον κίνδυνο για πρόωρο θάνατο µε τα Ωµέγα-3 Για χρόνια, οι καταναλωτές µαθαίνουν για τα οφέλη της µείωσης των καρδιαγγειακών παθήσεων µε τη λήψη ωµέγα-3 λιπαρών οξέων. Αυτή η άποψη έχει επικρατήσει,
ΜΕΤΑΜΟΣΧΕΥΣΗ ΝΕΦΡΟΥ. Λειτουργία των νεφρών. Συμπτώματα της χρόνιας νεφρικής ανεπάρκειας
 ΜΕΤΑΜΟΣΧΕΥΣΗ ΝΕΦΡΟΥ Η χρόνια νεφρική ανεπάρκεια είναι η προοδευτική, μη αναστρέψιμη μείωση της νεφρικής λειτουργίας, η οποία προκαλείται από βλάβη του νεφρού ποικίλης αιτιολογίας. Η χρόνια νεφρική ανεπάρκεια
ΜΕΤΑΜΟΣΧΕΥΣΗ ΝΕΦΡΟΥ Η χρόνια νεφρική ανεπάρκεια είναι η προοδευτική, μη αναστρέψιμη μείωση της νεφρικής λειτουργίας, η οποία προκαλείται από βλάβη του νεφρού ποικίλης αιτιολογίας. Η χρόνια νεφρική ανεπάρκεια
ΠΑΝΕΠΙΣΤΗΜΙΟ ΘΕΣΣΑΛΙΑΣ
 ΠΑΝΕΠΙΣΤΗΜΙΟ ΘΕΣΣΑΛΙΑΣ Ειδική Φυσική Αγωγή Ενότητα 13η: Διαβήτης Κοκαρίδας Δημήτρης Τμήμα Επιστήμης Φυσικής Αγωγής και Αθλητισμού Άδειες Χρήσης Το παρόν εκπαιδευτικό υλικό υπόκειται σε άδειες χρήσης Creative
ΠΑΝΕΠΙΣΤΗΜΙΟ ΘΕΣΣΑΛΙΑΣ Ειδική Φυσική Αγωγή Ενότητα 13η: Διαβήτης Κοκαρίδας Δημήτρης Τμήμα Επιστήμης Φυσικής Αγωγής και Αθλητισμού Άδειες Χρήσης Το παρόν εκπαιδευτικό υλικό υπόκειται σε άδειες χρήσης Creative
ΠΑΠΑΓΕΩΡΓΙΟΥ>> «Διάγνωση Εξατομίκευση στόχων Αυτοέλεγχος στο ΣΔτ2» Διευθυντής Γ Παθολογικού Τμήματος & Διαβητολογικού Κέντρου.
 Εταιρία Μελέτης Παθήσεων Διαβητικού Ποδιού Διαβητολογικό ΚέντροΓ.Π.Ν. Θεσσαλονίκης Εκπαιδευτικά Διαδικτυακά Μαθήματα για το Σακχαρώδη Διαβήτη. «Διάγνωση Εξατομίκευση στόχων
Εταιρία Μελέτης Παθήσεων Διαβητικού Ποδιού Διαβητολογικό ΚέντροΓ.Π.Ν. Θεσσαλονίκης Εκπαιδευτικά Διαδικτυακά Μαθήματα για το Σακχαρώδη Διαβήτη. «Διάγνωση Εξατομίκευση στόχων
ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ ΣΤΗΝ ΚΥΠΡΟ - ΑΝΑΣΚΟΠΗΣΗ
 ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ ΣΤΗΝ ΚΥΠΡΟ - ΑΝΑΣΚΟΠΗΣΗ Τι είναι ο Σακχαρώδης Διαβήτης (Σ.Δ.) Είναι μία μεταβολική πάθηση κατά την οποία ο οργανισμός δεν παράγει ή δεν χρησιμοποιεί ορθά την ορμόνη ινσουλίνη με αποτέλεσμα
ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ ΣΤΗΝ ΚΥΠΡΟ - ΑΝΑΣΚΟΠΗΣΗ Τι είναι ο Σακχαρώδης Διαβήτης (Σ.Δ.) Είναι μία μεταβολική πάθηση κατά την οποία ο οργανισμός δεν παράγει ή δεν χρησιμοποιεί ορθά την ορμόνη ινσουλίνη με αποτέλεσμα
Π Α Π Α Γ Ι Α Ν Ν Η Ο.
 ΟΡΙΣΜΟΣ ΠΑΧΥΣΑΡΚΙΑΣ Παχυσαρκία σημαίνει υπέρμετρη αύξηση του σωματικού λίπους σε ποσοστό τέτοιο, ώστε να δυσχεραί- νει την υγεία του ανθρώπου. Η παιδική & εφηβική παχυσαρκία συνήθως διατηρείται και στην
ΟΡΙΣΜΟΣ ΠΑΧΥΣΑΡΚΙΑΣ Παχυσαρκία σημαίνει υπέρμετρη αύξηση του σωματικού λίπους σε ποσοστό τέτοιο, ώστε να δυσχεραί- νει την υγεία του ανθρώπου. Η παιδική & εφηβική παχυσαρκία συνήθως διατηρείται και στην
gr
 Ορισµός Υπογλυκαιµίας Υπογλυκαιµία: κλινικό σύνδροµο ποικίλης αιτιολογίας, µε συµπτώµατα από διέγερση συµπαθητικού και αδρενεργικού συστήµατος καθώς και από γλυκοπενία Ποιοι πρέπει να ελέγχονται για υπογλυκαιµία
Ορισµός Υπογλυκαιµίας Υπογλυκαιµία: κλινικό σύνδροµο ποικίλης αιτιολογίας, µε συµπτώµατα από διέγερση συµπαθητικού και αδρενεργικού συστήµατος καθώς και από γλυκοπενία Ποιοι πρέπει να ελέγχονται για υπογλυκαιµία
ΜΕ ΑΦΟΡΜΗ ΤΗ ΠΑΓΚΟΣΜΙΑ ΕΠΙΔΗΜΙΑ ΔΙΑΒΗΤΗ ΚΑΙ ΤΗΝ ΠΡΟΣΒΟΛΗ ΑΠ ΑΥΤΟΝ ΑΤΟΜΩΝ ΝΕΑΡΗΣ ΗΛΙΚΙΑΣ
 ΜΕ ΑΦΟΡΜΗ ΤΗ ΠΑΓΚΟΣΜΙΑ ΕΠΙΔΗΜΙΑ ΔΙΑΒΗΤΗ ΚΑΙ ΤΗΝ ΠΡΟΣΒΟΛΗ ΑΠ ΑΥΤΟΝ ΑΤΟΜΩΝ ΝΕΑΡΗΣ ΗΛΙΚΙΑΣ Δρ Γεώργιος Ι Κούρτογλου Παθολόγος-Διαβητολόγος Διδάκτωρ Ιατρικής ΑΠΘ Εκρηκτικές διαστάσεις λαμβάνει πλέον ο σακχαρώδης
ΜΕ ΑΦΟΡΜΗ ΤΗ ΠΑΓΚΟΣΜΙΑ ΕΠΙΔΗΜΙΑ ΔΙΑΒΗΤΗ ΚΑΙ ΤΗΝ ΠΡΟΣΒΟΛΗ ΑΠ ΑΥΤΟΝ ΑΤΟΜΩΝ ΝΕΑΡΗΣ ΗΛΙΚΙΑΣ Δρ Γεώργιος Ι Κούρτογλου Παθολόγος-Διαβητολόγος Διδάκτωρ Ιατρικής ΑΠΘ Εκρηκτικές διαστάσεις λαμβάνει πλέον ο σακχαρώδης
Η ΕΠΙΔΡΑΣΗ ΤΟΥ ΚΑΠΝΙΣΜΑΤΟΣ
 Η ΕΠΙΔΡΑΣΗ ΤΟΥ ΚΑΠΝΙΣΜΑΤΟΣ ΣΤΗΝ ΚΥΗΣΗ ΚΑΙ ΣΤΟ ΝΕΟΓΝΟ 7ο ΕΤΗΣΙΟ ΣΥΝΕΔΡΙΟ ΑΘΗΡΟΣΚΛΗΡΩΣΗΣ Δρ. Μαρία Τζητηρίδου- Χατζοπούλου Παιδίατρος Νεογνολόγος-Αναπτυξιολόγος Διδάκτωρ Ιατρικής Σχολής ΑΠΘ ΕΙΣΑΓΩΓΗ Π.Ο.Υ
Η ΕΠΙΔΡΑΣΗ ΤΟΥ ΚΑΠΝΙΣΜΑΤΟΣ ΣΤΗΝ ΚΥΗΣΗ ΚΑΙ ΣΤΟ ΝΕΟΓΝΟ 7ο ΕΤΗΣΙΟ ΣΥΝΕΔΡΙΟ ΑΘΗΡΟΣΚΛΗΡΩΣΗΣ Δρ. Μαρία Τζητηρίδου- Χατζοπούλου Παιδίατρος Νεογνολόγος-Αναπτυξιολόγος Διδάκτωρ Ιατρικής Σχολής ΑΠΘ ΕΙΣΑΓΩΓΗ Π.Ο.Υ
εντατική εκπαίδευση σακχαρώδης ενδοκρινολογία τελικό πρόγραμμα 12ος κύκλος διαβήτης 6-8 ΦΕΒΡΟΥΑ ΡΙΟΥ 2009 ΑΙΓΛΗ ΖΑΠΠΕΙΟΥ ΣΤΗΝ
 ΕΡΓΟ ΤΟΥ ΕΥΑΓΓΕΛΟΥ ΤΖΙΤΖΗ εντατική εκπαίδευση σακχαρώδης ενδοκρινολογία ΣΤΗΝ 12ος κύκλος διαβήτης 6-8 ΦΕΒΡΟΥΑ ΡΙΟΥ 2009 ΑΙΓΛΗ ΖΑΠΠΕΙΟΥ ΕΛΛΗΝΙΚΗ ΕΝΔΟΚΡΙΝΟΛΟΓΙΚΗ ΕΤΑΙΡΕΙΑ ΠΑΝΕΛΛΗΝΙΑ ΕΝΩΣΗ ΕΝΔΟΚΡΙΝΟΛΟΓΩΝ
ΕΡΓΟ ΤΟΥ ΕΥΑΓΓΕΛΟΥ ΤΖΙΤΖΗ εντατική εκπαίδευση σακχαρώδης ενδοκρινολογία ΣΤΗΝ 12ος κύκλος διαβήτης 6-8 ΦΕΒΡΟΥΑ ΡΙΟΥ 2009 ΑΙΓΛΗ ΖΑΠΠΕΙΟΥ ΕΛΛΗΝΙΚΗ ΕΝΔΟΚΡΙΝΟΛΟΓΙΚΗ ΕΤΑΙΡΕΙΑ ΠΑΝΕΛΛΗΝΙΑ ΕΝΩΣΗ ΕΝΔΟΚΡΙΝΟΛΟΓΩΝ
Σοφία Παυλίδου. 13 ο Μετεκπαιδευτικό Σεμινάριο Έδεσσα, Κυριακή, 12 Φεβρουαρίου 2012
 13 ο Μετεκπαιδευτικό Σεμινάριο Έδεσσα, Κυριακή, 12 Φεβρουαρίου 2012 Σοφία Παυλίδου Ιατρός, Επιστημονική Συνεργάτης Ιατρείου Αθηροσκλήρωσης, Β Καρδιολογική Κλινική ΑΠΘ Ιπποκράτειο Νοσοκομείο Θεσσαλονίκης
13 ο Μετεκπαιδευτικό Σεμινάριο Έδεσσα, Κυριακή, 12 Φεβρουαρίου 2012 Σοφία Παυλίδου Ιατρός, Επιστημονική Συνεργάτης Ιατρείου Αθηροσκλήρωσης, Β Καρδιολογική Κλινική ΑΠΘ Ιπποκράτειο Νοσοκομείο Θεσσαλονίκης
Από τον Κώστα κουραβανα
 Από τον Κώστα κουραβανα Περιεχόμενα Γενικός ορισμός παχυσαρκίας Ορμονικοί-Γονιδιακοί-παράγοντες Επιπτώσεις στην υγεία Θεραπεία-Δίαιτα Γενικός ορισμός παχυσαρκίας Παχυσαρκία είναι κλινική κατάσταση στην
Από τον Κώστα κουραβανα Περιεχόμενα Γενικός ορισμός παχυσαρκίας Ορμονικοί-Γονιδιακοί-παράγοντες Επιπτώσεις στην υγεία Θεραπεία-Δίαιτα Γενικός ορισμός παχυσαρκίας Παχυσαρκία είναι κλινική κατάσταση στην
